» ρύξρηξύ κσςεβνι ρεπύοηη βλμνψνξνλονμεμρμνλ κεςεμηη λεώρμν-πύώοπνώρπύμεμμνψν πύξύ χειξη λύρξη (
Άύ οπύβύθ πσξνοηώη
–≈…Ά»Άά όκηΧηθύικνβμύ
―“–ά“≈Ο»Ώ » “ά “» ά Υ”Ή≈¬Έ… “≈–άœ»»
¬ΧΆΈΟΈ ΈΧœΈΆ≈Ά“ΆΈΧ Υ≈Ή≈Ά»»
Χ≈―“ΆΈ-–ά―œ–Έ―“–άΆ≈ΆΆΈΟΈ –ά ά Ί≈… » Χά“ »
(14.01.13 • κσςεβύδηύψμνώρηξύ η κσςεβύ ρεπύοη
14.01.12 •νμξνκνψη)
ά¬“Έ–≈‘≈–ά“
δηώώεπρύωηη μύώνηώξύμηε σςεμνι ώρεοεμη
δνξρνπύ λεδηωημώξηθμύσξ
Χνώξβύ -2011
–ύανρύ βϊονκμεμύ β‘ΟΝ”Ϊ–νώώηιώξηι μύσςμϊι ωεμρπ πεμρψεμνπύδηνκνψηηΜΧημγδπύβώνωπύγβηρη –νώώηη (δηπεξρνπ •ςκεμ-ξνππεώονμδεμρ –άΧΆ,δ.λ.μ., οπντεώώνπ ¬.ά.―νκνδξηι)
Άύσςμϊεξνμώσκϋρύμρϊ:
ύξύδεληξ –άΧΆ,οπντεώώνπ ’ύπςεμξν ¬κύδηληπœερπνβης
δνξρνπ λεδηωημώξηθ μύσξ,οπντεώώνπ“ηρνβύ ¬επύάκεξώεεβμύ
Έτηωηύκϋμϊε νοονμεμρϊ:
Ρνξρνπ λεδηωημώξηθμύσξ Ρεληδνβύ Υ.¬.
Ρνξρνπ λεδηωημώξηθμύσξ,οπντεώώνπ σγμεωνβ ¬.¬.
Ρνξρνπ λεδηωημώξηθμύσξ,οπντεώώνπ¬νγμϊιί. .
¬εδσυεεσςπεφδεμηε:
‘ΟΝ”ΪΆύσςμν-ηώώκεδνβύρεκϋώξηι ημώρηρσρνμξνκνψηη ηλ. Ά.Ά.œερπνβύΜΧημγδπύβώνωπύγβηρη –νώώηη
†
«ύυηρύ δηώώεπρύωηηώνώρνηρώ Ϊ 26 Μδεξύαπ 2011ψνδύ β _____ ςύώνβ μύ γύώεδύμηηΡηώώεπρύωηνμμνψν ώνβερύ Ρ.208.081.01 οπη‘ΟΝ”Ϊ–νώώηιώξηι μύσςμϊι ωεμρππεμρψεμνπύδηνκνψηηΜΧημγδπύβώνωπύγβηρη –νώώηη ον ύδπεώσ: 117997, ψ. Χνώξβύ, σκ.œπντώνΰγμύ, δ. 86.
― δηώώεπρύωηει λνφμννγμύξνληρϋώ β αηακηνρεξε ‘ΟΝ” Ϊ–Ά÷––Μ Χημγδπύβώνωπύγβηρη–νώώηη (117997, ψ. Χνώξβύ, σκ.œπντώνΰγμύ, δ. 86)
άβρνπετεπύρ πύγνώκύμ ΪΜμναπ2011 ψ.
”ςεμϊι ώεξπερύπϋδηώώεπρύωηνμμνψν ώνβερύ,
δνξρνπ λεδηωημώξηθμύσξ,οπντεώώνπ÷ύκκύψνβύ «.―.
ΈΝΌάΏ ’ά–ά “≈–»―“» ά–άΝΈ“έ.
άξρσύκϋμνώρϋ οπνακελϊ.
ίττεξρηβμνε κεςεμηε λεώρμν-πύώοπνώρπύμεμμϊθτνπλ πύξύ χειξη λύρξη (–ΊΧ)νώρύερώ νδμνι ηγ βύφμειχηθλεδηξν•ώνωηύκϋμϊθ γύδύς ώνβπελεμμνινμξνψημεξνκνψηη. œνδύμμϊλ ¬Έ« (2006), εφεψνδμν β ληπε βϊβκερώ νξνκν 370 000 μνβϊθώκσςύεβ γύανκεβύμη, οπηβνδυεψν ξ ώλεπρη 250†000φεμυημ β ψνδ, ηγ ξνρνπϊθ 190†000 (51,4%)σληπύΰρ νρ –ΊΧ β ρεςεμηεοεπβνψν ψνδύ ώ λνλεμρύ σώρύμνβκεμηδηύψμνγύ (WHO,2006; Jemal A., 2010). ¬–‘ γύ ονώκεδμηε 7 κερ ςηώκν φεμυημ ώ βοεπβϊεσώρύμνβκεμμϊλ –ΊΧ βϊπνώκν μύ 8%, ώνώρύβκ βώπεδμελ 12 215ώκσςύεβ β ψνδ, δν 40%ξνρνπϊθ οπεδώρύβκεμϊγύοσυεμμϊλη τνπλύληγύανκεβύμη (41,2% •β 2002 ψ., 40,6% • β 2007 ψ.). άμύκηγ δημύληξηονξύγύρεκει ώλεπρμνώρηνρ –ΊΧ β –‘ ρύξφε με δελνμώρπηπσερ γύ σξύγύμμϊι οεπηνδ νρςερκηβνι ρεμδεμωηη ξ ώμηφεμηΰ,ώνώρύβκ 5,2-5,3 μύ 100†000 φεμώξνψν μύώεκεμη βψνδ, οπηςελ β μεξνρνπϊθπεψηνμύθ νρλεςεμν οπεβϊχεμηε ΐρηθ ονξύγύρεκει (Χεπύαηχβηκη ¬.Χ., ”πλύμςεεβύ ά.‘.,1999; Ρύβϊδνβ Χ.»., άξώεκϋ ≈.Χ., 2007; ¬ύφεμημ ά.¬.ώ ώνύβρ., 2010; Ήηώώνβ ¬.»., ―ρύπημώξηι ¬.¬.,2010).
Έώνασΰ νούώμνώρϋοπεδώρύβκερ πύώοπνώρπύμεμμνώρϋ δύμμνψνγύανκεβύμη ώπεδη λνκνδϊθφεμυημ δν 40 κερ. «ύ οεπηνδ ώ 1990 ψνδύ ον 2007 ψνδ ββνγπύώρμνι ψπσοοε 15 • 24 ψνδύ γύανκεβύελνώρϋ –ΊΧ β –‘σβεκηςηκύώϋ β 4 πύγύ, β ψπσοοε 25•34 ψνδύ • β 2,5 πύγύ,; οπη ΐρνλώλεπρμνώρϋ νρ –ΊΧ β βνγπύώρμϊθ ξύρεψνπηθ20•29 η 30•39 κερσβεκηςηκύώϋ γύ 15 κερβ πύγκηςμϊθπεψηνμύθ ώρπύμϊ β1,5 • 2,2 πύγύ, βκώϋ νώμνβμνι οπηςημνι ώλεπρηνρ νμξνκνψηςεώξνψν γύανκεβύμη β σξύγύμμνι βνγπύώρμνι ξύρεψνπηη(Άνβηξνβύ ≈.Ο. ώ ώνύβρ., 2000,2008;”πλύμςεεβύ ά.‘., 2002; άχπύτμΥ.ά. ώ ώνύβρ., 2003, 2004,2008; Ρεληδνβύ Υ.¬. ώ ώνύβρ., 2005, 2008; σγμεωνβ ¬.¬.,2005; Ήηώώνβ ¬.». ώ ώνύβρ.,2010).
¬ ωεκνλ, β μύώρνυεεβπελ β –‘ δν70% ανκϋμϊθ –ΊΧ ονδβεπψύΰρώ κεςεμηΰ ον ονβνδσ νοσθνκη,βϊθνδυει γύ οπεδεκϊ νπψύμύ η ηλεΰυειοπηγμύξη λεώρμνψν πύώοπνώρπύμεμη μύοπηκεφύυσΰ ξκερςύρξσ, βκύψύκηυε,κηλτύρηςεώξηε σγκϊ ρύγύ η απΰχμνιονκνώρη ( νώρπνλημύ .Ά., 1999;“ηρνβύ ¬.ά. ώ ώνύβρ., 2003, 2006; άχπύτμ Υ.ά. ώ ώνύβρ., 2004, 2008;Ρεληδνβύ Υ.¬., Ννιξν ά.¬., 2006, 2008; σγμεωνβ ¬.¬.,Χνπθνβ .ό., 2007; πηξσμνβύ Υ.». ώώνύβρ., 2010). ≈δημώρβεμμϊλ ώρύμδύπρηγνβύμμϊλλερνδνλ κεςεμη λεώρμν-πύώοπνώρπύμεμμνψνπύξύ χειξη λύρξη (Χ––ΊΧ) β ρεςεμηε λμνψηθδεώρηκερηι βκερώ ώνςερύμμύ κσςεβύρεπύοη, νρδύκεμμϊε πεγσκϋρύρϊ ξνρνπνιβ ωεκνλ μεβϊώνξη η μεοπεβϊχύΰρ ον δύμμϊλ νρςερνβ Cochrane Database 65% δκ II-ι η 47% • δκ III cρύδηη γύανκεβύμη (Green J., 2005).
–ύώχηπεμηε ψπύμηωξσπύαεκϋμνώρη, σκσςχεμηε ονξύγύρεκειβϊφηβύελνώρη η ξύςεώρβύ φηγμη ανκϋμϊθΧ––ΊΧ ώβγϊβύΰρώ ανκϋχημώρβνλ ηώώκεδνβύρεκει ώ πύώχηπεμηελονξύγύμηι ξ λμνψνξνλονμεμρμνλσκεςεμηΰ, ώβξκΰςεμηελβ οπνψπύλλϊθηληνρεπύοηη η θηπσπψηςεώξηθ βλεχύρεκϋώρβπύδηξύκϋμνψν η ώβεπθπύδηξύκϋμνψν ναζελύ(¬ηχμεβώξύ ≈.≈., νώεμξν ».ά.,1999; Χύξώηλνβ ―.Ώ., Οσώειμνβ .Ρ., 2003; σγμεωνβ ¬.¬. ώώνύβρ., 2005; άχπύτμ Υ.ά. ώ ώνύβρ., 2007; πηξσμνβύ Υ.». ώ ώνύβρ.,2010; Benedetti•Panici P., 2002, 2007; BartelinkH., 2002; Fowler J.,2004, Eifel P.,2004;Park D.C.,2009).άξρηβμνε ηώονκϋγνβύμηε,μύςημύ ώ 90θ ψνδνβ, β οπνψπύλλύθ ρεπύοηη Χ––ΊΧωηρνώρύρηξνβ β πύγκηςμϊθ ώνςερύμηθονγβνκηκνξνμώρύρηπνβύρϋ β ονώκεδμεεδεώρηκερηε πνώρύαώνκΰρμνψν ςηώκύ ανκϋμϊθ –ΊΧ, ονδβεπψύΰυηθώξνλαημηπνβύμμνλσ η ξνλοκεξώμνλσ κεςεμηΰ. ¬λεώρε ώ ρελ β ΐρνρ φεοεπηνδ νρλεςεμν ώμηφεμηεμύ 15 - 20% ςηώκύ ανκϋμϊθ, γύξνμςηβχηθ κεςεμηεοεπβνμύςύκϋμν γύοκύμηπνβύμμνψν ναζελύ οπηναζεξρηβμν πεψηώρπηπσελνλ πνώρεοεπβηςμνιμεηγκεςεμμνώρη (άξώεκϋ ≈.Χ.,2004; ύμδύξνβύ ≈.ό., 2002; Χύξώηλνβ ―.Ώ., 2004; Ήηώώνβ ¬.».,―ρύπημώξηι ¬.¬., 2009; BlossJ.D.., 1995;Lopes•Graniel C., 2001;Grigsby P., 2001; Narayan K., 2008).Άεδνώρύρνςμϊι σςερ οπεηλσυεώρβεμμϊθβηδνβ ρνξώηςμνώρη οπηλεμελϊθωηρνώρύρηξνβ, νρώσρώρβηεναζεξρηβμϊθ ξπηρεπηεβ βϊανπύ βύπηύμρύλμνψνξνλονμεμρμνψν κεςεμη, τνπλύκϋμϊε οπημωηοϊ οκύμηπνβύμη ηπεύκηγύωηη κσςεβνι ρεπύοηη β πεφηλύθ,πύγπύανρύμμϊθ δκοπημωηοηύκϋμν ημϊθ ξκημηςεώξηθ ώηρσύωηι, οπηγμύμϊ βεδσυηληοπηςημύλη, ώμηφύΰυηλη ΐττεξρηβμνώρϋ οπνβνδηλνψνλμνψνξνλονμεμρμνψνκεςεμη,νώναεμμν μύ ΐρύοε βμεδπεμηοπεδκύψύελϊθ οπνψπύλλ β οπύξρηςεώξνεγδπύβννθπύμεμηε.
¬ ρνφε βπελπύδηνκνψηςεώξηε βνγλνφμνώρη βΐττεξρηβμνι ρεπύοηη ΐρνψν γύανκεβύμηνρμΰδϋ με ηώςεπούμϊ η ηώονκϋγσΰρώδύκεξν με ονκμνώρϋΰ. Νσπμνε πύγβηρηελεδηωημώξνι ρεθμηξη, ώνγδύμηε η βμεδπεμηεβ οπύξρηξσ οπημωηοηύκϋμν μνβνψννανπσδνβύμη δκ δηώρύμωηνμμνψν ηξνμρύξρμνψν νακσςεμη, ονβκεμηε ωεκνψνώοεξρπύ ύοούπύρνβ δκ βϊώνξνρνςμνι βηγσύκηγύωηη νπψύμνβ η ρξύμει ηώνβπελεμμϊθ ξνλοϋΰρεπμϊθρεθμνκνψηι δκ ναπύανρξηδύμμϊθ νασώκύβκηβύΰρρεθμηςεώξσΰ βνγλνφμνώρϋ δνώρηφεμηώρνιξνψν ηγκεςεμη ηονκμνωεμμνι πεύαηκηρύωηη φεμυημ ώγύοσυεμμϊλη τνπλύλη –ΊΧ. Έδμύξν, πύγκηςη βρεθμηςεώξνλ νώμύυεμηη η ρεθμνκνψηςεώξνλναεώοεςεμηη ώύλνψν πύδηνκνψηςεώξνψνβνγδειώρβη, οπεδκσςεβϊθ ΐρύονβ, οπνακελϊ σμητηξύωηη κεςεαμνψνοπνωεώώύ η βνώοπνηγβνδηλνώρηλερνδηξ, ώσυεώρβεμμν βκηΰρ μύ πεγσκϋρύρϊ( νώρπνλημύ .Ά., 2001; Ννιξνά.¬., Ρεληδνβύ Υ.¬., 2002; Χύπϋημύ Υ.ά. ώ ώνύβρ.,2008; πύβεω Έ.ά., 2010; Ling C., 2006;Narayn K., 2008).
“ύξηλ ναπύγνλ, βμύώρνυεε βπελ μύγπεκύ μεναθνδηλνώρϋ βτνπληπνβύμηη πύωηνμύκϋμνψν, λεδηωημώξη ηΐξνμνληςεώξη νανώμνβύμμνψν ονδθνδύ ξκεςεμηΰ Χ––ΊΧ, ξκΰςεβϊλ λνλεμρνλξνρνπνψν βκερώ πύγπύανρξύΐττεξρηβμνι ώρπύρεψηη η ρύξρηξηκσςεβνψν ξνλονμεμρύ ρεπύοηη.
÷εκϋηώώκεδνβύμη.
”κσςχεμηεπεγσκϋρύρνβ κεςεμη ανκϋμϊθ Χ––ΊΧοσρελ πύγπύανρξη ΐττεξρηβμνι
ώρπύρεψηη κσςεβνψνΐρύού η οπημωηονβ εε ημδηβηδσύκϋμνιπεύκηγύωηη β οπνψπύλλύθλμνψνξνλονμεμρμνψν κεςεμηΧ––ΊΧ.
«ύδύςη ηώώκεδνβύμη.
- Έοπεδεκηρϋ οπημωηοϊ τνπληπνβύμη οπνψπύλλνακσςεμη οπη πύγκηςμϊθβύπηύμρύθ λμνψνξνλονμεμρμνψνκεςεμη Χ––ΊΧ.
- Έορηληγηπνβύρϋξνλοκεξώ ρνονλερπηςεώξνιονδψνρνβξη η λνμηρνπημψύ κσςεβνιρεπύοηη β λμνψνξνλονμεμρμνλ κεςεμηη Χ––ΊΧ μύνώμνβε ώημρεγύ δύμμϊθ σκϋρπύγβσξνβνι,πεμρψεμνβώξνι ξνλοϋΰρεπμνι ηλύψμηρμν•πεγνμύμώμνι ρνλνψπύτηη.
- –ύγπύανρύρϋώρπύρεψηΰ η ρύξρηξσ βμσρπηονκνώρμνψν ηδηώρύμωηνμμνψν ΐρύονβονώκενοεπύωηνμμνι κσςεβνιρεπύοηη β λμνψνξνλονμεμρμνλ κεςεμηηνοεπηπνβύμμϊθ ανκϋμϊθ Χ––ΊΧ.
- Έανώμνβύρϋώρπύρεψηΰ η ρύξρηξσ οπνβεδεμηβμσρπηονκνώρμνψν η δηώρύμωηνμμνψν ΐρύονβώνςερύμμνι κσςεβνι ρεπύοηη β οπνψπύλλύθθηλην-κσςεβνψν κεςεμη Χ––ΊΧ • ονώκεμενύδζΰβύμρμνι θηληνρεπύοηη η β εδημνλξσπώε ώ θηληνρεπύοηει.
- –ύγπύανρύρϋλερνδηξη οπνβεδεμη πύδηξύκϋμνιώνςερύμμνι κσςεβνι ρεπύοηηΧ––ΊΧ β σώκνβηθ κνξύκϋμνιπύδηνλνδητηξύωηη • οπνκνμψηπνβύμμνιθηληνπύδηνλνδητηξύωηη, κύγεπημδσωηπνβύμμνιψηοεπρεπληη, ξπηνψηονρεπληη.
- Έωεμηρϋμεονώπεδώρβεμμϊε, ακηφύιχηε η νρδύκεμμϊεπεγσκϋρύρϊηώώκεδσελϊθ οπνψπύλλ λμνψνξνλονμεμρμνψνκεςεμη Χ––ΊΧ η δύρϋ ηθώπύβμηρεκϋμσΰ θύπύξρεπηώρηξσ.
- Έωεμηρϋ θύπύξρεπ,ςύώρνρσ, ώρεοεμϋ ρφεώρη ηώπνξη πύγβηρη νώκνφμεμηιηώώκεδσελϊθ οπνψπύλλ λμνψνξνλονμεμρμνψνκεςεμη Χ––ΊΧ η δύρϋ ηθ ώπύβμηρεκϋμσΰθύπύξρεπηώρηξσ.
Άύσςμύ μνβηγμύ.
¬οεπβϊε οπη Χ––ΊΧ μύσςμν νανώμνβύμϊ ηύδύορηπνβύμϊ οπηλεμηρεκϋμν ξ νρεςεώρβεμμνιξκημηςεώξνι οπύξρηξε λερνδηξη βηγσύκϋμν•ξνμρπνκηπσελνικσςεβνι ρεπύοηη, πύγπύανρύμϊ νπηψημύκϋμϊεξνλοκεξώϊ οπεδκσςεβνι ονδψνρνβξη η λνμηρνπημψύ κσςεβνιρεπύοηη β πύλξύθ λμνψνξνλονμεμρμνψν κεςεμη Χ––ΊΧ μύ νώμνβενορηληγύωηη ώνςερύμη σκϋρπύγβσξνβνι,πεμρψεμνβώξνι ξνλοϋΰρεπμνι η λύψμηρμν-πεγνμύμώμνι ρνλνψπύτηη.Έοπεδεκεμϊ ώνβπελεμμϊεοπημωηοϊ τνπληπνβύμηοπνψπύλλ κσςεβνι ρεπύοηη βλμνψνξνλονμεμρμνλ κεςεμηη Χ––ΊΧ μύνώμνβύμηη ημδηβηδσύκϋμϊθ ξύπρ σςερύ ξκημηξν-λνπτνκνψηςεώξηθ τύξρνπνβ οπνψμνγύ, δύμύώρύρηώρηςεώξύ νωεμξύ βκημη βϊδεκεμμϊθτύξρνπνβ μύ νρδύκεμμϊε πεγσκϋρύρϊκεςεμη. –ύγπύανρύμϊώρπύρεψη, ρύξρηξύ ηώτνπληπνβύμϊ ύκψνπηρλϊ οπνβεδεμηκσςεβνι ρεπύοηη β λμνψνξνλονμεμρμνλκεςεμηη νοεπηπνβύμμϊθ η μενοεπηπνβύμμϊθανκϋμϊθ Χ––ΊΧ μύ νώμνβε ημδηβηδσύκϋμνψνβϊανπύ η ξνππεξωηη ούπύλερπνβνακσςεμη ώ σςερνλ οπντηκ ρνξώηςμνώρηηώονκϋγσελϊθ ωηρνώρύρηξνβ,πεγσκϋρύρνβ οπεδκσςεβϊθΐρύονβ κεςεμη, δημύληξη νοσθνκη β θνδεπεύκηγύωηη ρεπύοεβρηςεώξνι οπνψπύλλϊ.Άύ πεοπεγεμρύρηβμνλξκημηςεώξνλ λύρεπηύκε • 828 ανκϋμϊθ Χ––ΊΧ• β πύλξύθνδμνωεμρπνβνψνηώώκεδνβύμη οπνβεδεμύώπύβμηρεκϋμύ νωεμξύ ΐττεξρηβμνώρη βύπηύμρνβλμνψνξνλονμεμρμνψν κεςεμη Χ––ΊΧ,ώρύρηώρηςεώξη νανώμνβύμϊ οπημωηοϊοπεδονςρηρεκϋμνψν ηθοπηλεμεμη. –ύγπύανρύμύλερνδηξύ η μύσςμν νανώμνβύμύωεκεώνναπύγμνώρϋ πύώχηπεμη ναζελύδηώρύμωηνμμνι κσςεβνι ρεπύοηη ώώηλσκϋρύμρμϊλ νακσςεμηελούπύύύνπρύκϋμϊθ κηλτύρηςεώξηθ σγκνβαεγ οπνκνμψύωηη κσςεβνψν ΐρύού σνοεπηπνβύμμϊθ ημενοεπηπνβύμμϊθ ανκϋμϊθ Χ––ΊΧ οπη βϊώνξνλπηώξε κηλτνψεμμνψνλερύώρύγηπνβύμη. –ύγπύανρύμϊοπημωηοηύκϋμν μνβϊε δκκεςεμη Χ––ΊΧ λερνδηξη κνξύκϋμνιπύδηνλνδητηξύωηη • οπνκνμψηπνβύμμνιθηληνπύδηνλνδητηξύωηη ώοπηλεμεμηελ ρεξώρηκϋμϊθδεον-ώηώρελ, ξπηνψηονρεπληη,κύγεπημδσωηπνβύμμνι ψηοεπρεπληη(Υ»Ο“), οπνβεδεμύξνλοκεξώμύ ώπύβμηρεκϋμύνωεμξύ πεγσκϋρύρνβ οπηλεμεμη, ώρύρηώρηςεώξηνοπεδεκεμύ ωεκεώνναπύγμνώρϋ οπηνπηρερμνψν ηώονκϋγνβύμηΥ»Ο“ β ξύςεώρβεπύδηνλνδητηξύρνπύ οπη Χ––ΊΧ. Ρύμύ ώπύβμηρεκϋμύ νωεμξύθύπύξρεπύ, ςύώρνρϊ, ώρεοεμη ρφεώρη, ώπνξνβπύγβηρη ρνξώηςεώξηθ πεύξωηι, πύμμηθ ηονγδμηθ νώκνφμεμηι οπη πύγκηςμϊθβύπηύμρύθ λμνψνξνλονμεμρμνψν κεςεμηΧ––ΊΧ β ώννρβερώρβηη ώ λεφδσμύπνδμϊληξκύώώητηξύωηλη, ώρύρηώρηςεώξηνανώμνβύμϊ οπνρηβνονξύγύμη ηνψπύμηςεμη ξ οπηλεμεμηΰ πύγκηςμϊθοπνψπύλλ λμνψνξνλονμεμρμνψν κεςεμηΧ––ΊΧ.
œπύξρηςεώξύγμύςηλνώρϋ.
νλοκεξώμϊι ύμύκηγξκημηξν•λνπτνκνψηςεώξηθ τύξρνπνβ οπνψμνγύμύ ξύφδνλ ηγ ΐρύονβ κεςεμη Χ––ΊΧ ώτνπληπνβύμηελ ημδηβηδσύκϋμϊθ ξύπρσςερύ ονγβνκερναζεξρηβηγηπνβύρϋούπύλερπϊ βϊανπύ η ξνππεξωηη οπνψπύλλ ρεπύοηη η πύωηνμύκηγηπνβύρϋπύώθνδϊ μύ λμνψνξνλονμεμρμνε κεςεμηεΧ––ΊΧ. –εύκηγύωη κσςεβνιρεπύοηη β οπνψπύλλύθλμνψνξνλονμεμρμνψν κεςεμη Χ––ΊΧ β πύλξύθοπεδκύψύελϊθ μύσςμννανώμνβύμμϊθ ύκψνπηρλνβ• ώ δηττεπεμωηπνβύμμϊλ βϊανπνλπύγνβϊθ η ώσλλύπμϊθ νςύψνβϊθ δνγ, ναζελνβ ηπηρλύ νακσςεμη, ώπνξνβ μύςύκύ,δκηρεκϋμνώρη ξσπώύ η ονώκεδνβύρεκϋμνώρη εψν ΐρύονβ,νορηληγύωηει ρεπύοηηώνοπνβνφδεμη, β ρνλ ςηώκε ώοπηλεμεμηελ νπηψημύκϋμνψννγνμν•κύγεπμνψν ξνλοκεξώύ δκ μελεδηξύλεμρνγμνι οπντηκύξρηξη η ξνππεξωηη νώκνφμεμηι• ώρνιξνσκσςχύερ μύ 20•30% ναυηε πεγσκϋρύρϊ κεςεμηανκϋμϊθ Χ––ΊΧ ώ ονβϊχεμηελ μύ 35•40% σπνβμκνξύκϋμνψν ξνμρπνκ. œπεδκύψύελϊε οπνψπύλλϊ με ρπεασΰροπη βμεδπεμηη β ξκημηςεώξσΰοπύξρηξσ οπημωηοηύκϋμνμνβνψν ύοούπύρσπμνψν νώμύυεμη,βνώοπνηγβνδηλϊ μύπύδηνρεπύοεβρηςεώξηθ σώρύμνβξύθπύγκηςμϊθ ονξνκεμηι, ονγβνκΰρ νορηληγηπνβύρϋ ρπσδνβϊε γύρπύρϊ οεπώνμύκύπύδηνκνψηςεώξηθ η ώλεφμϊθ δηύψμνώρηςεώξηθ ώκσφα ητνπληπνβύρϋ ΐξνμνληςμϊεπεφηλϊ οπνδσξρηβμνψν ηώονκϋγνβύμηβϊώνξνρεθμνκνψηςμνψν νανπσδνβύμη. ¬μεδπεμηε μνβνιλερνδηξηκνξύκϋμνι πύδηλνδητηξύωηη • Υ»Ο“ • πύώχηπερ ρεπύοεβρηςεώξηιημρεπβύκ η ναυηε ψπύμηωϊ ξσπύαεκϋμνώρηανκϋμϊθ Χ––ΊΧ, μύ 15% ονβϊχύ ναυσΰΐττεξρηβμνώρϋ ώύλνώρνρεκϋμνψν κσςεβνψνκεςεμη αεγ ώηώρελμνψν οπηλεμεμηωηρνώρύρηξνβ.
Έώμνβμϊεονκνφεμη, βϊμνώηλϊε μύγύυηρσ.
- ―νβπελεμμύώρπύρεψη ΐττεξρηβμνψν κεςεμη Χ––ΊΧρπεασερ οεπεθνδύ νρ ξνμβεμωηύκϋμνικσςεβνι ρεπύοηη ξλμνψνξνλονμεμρμϊλ οπνψπύλλύλ μύ νώμνβε ώνςερύμηλνδητηωηπνβύμμϊθ βύπηύμρνβ νακσςεμη ώ μενύδζΰβύμρμνι θηληνρεπύοηει ηοπη μύκηςηη σώκνβηι • ώ πύδηξύκϋμϊλθηπσπψηςεώξηλ βλεχύρεκϋώρβνλ. Ρκβϊανπύ η ξνππεξωηη βύπηύμρύλμνψνξνλονμεμρμνψν κεςεμη οπη Χ––ΊΧμεναθνδηλ ξνλοκεξώμϊι ύμύκηγξκημηξν-λνπτνκνψηςεώξηθ τύξρνπνβ οπνψμνγύσ ξύφδνι ανκϋμνι ώ τνπληπνβύμηελημδηβηδσύκϋμϊθ ξύπρ ηθ σςερύ δν μύςύκύκεςεμη η μύ ξύφδνλ ηγ εψν ΐρύονβ.
- ―νβπελεμμϊλώρπύρεψηςεώξηλ οπημωηονλ, νοπεδεκΰυηλρύξρηξσ οπνβεδεμη κσςεβϊθ ΐρύονβ β πύλξύθλμνψνξνλονμεμρμνψν κεςεμη νοεπηπνβύμμϊθη μενοεπηπνβύμμϊθ ανκϋμϊθ Χ––ΊΧ, βκερώδηττεπεμωηπνβύμμϊι β ώννρβερώρβηη ώπεγσκϋρύρύλη ύμύκηγύξκημηξν-λνπτνκνψηςεώξηθ τύξρνπνβ βϊανπναζελνβ νακσςεμη, πύγνβνι η ώσλλύπμνινςύψνβϊθ δνγ, ώονώνανβ ηθ ονδβεδεμη,βύπηύμρνβ οπντηκύξρηξη η ξνππεξωηηνώκνφμεμηι. “εθμνκνψηςεώξσΰ νώμνβσ δύμμνιώρπύρεψηη ώνώρύβκΰρ ύδύορηπνβύμμϊε λερνδηξηβηγσύκϋμν-ξνμρπνκηπσελνικσςεβνι ρεπύοηη ώ ημρεψπύωηει ώνβπελεμμϊθσκϋρπύγβσξνβϊθ ρεθμνκνψηι βώρύμδύπρ ρνονλερπηη η λνμηρνπημψύ.
¬μεδπεμηε πεγσκϋρύρνβηώώκεδνβύμη.
Έώμνβμϊε πεγσκϋρύρϊηώώκεδνβύμη νδναπεμϊ η βμεδπεμϊ β οπύξρηξσ –νώώηιώξνψνμύσςμνψν ωεμρπύ πεμρψεμνπύδηνκνψηηΧημγδπύβώνωπύγβηρη–‘ β βηδε βμσρπεμμεψν οπνρνξνκύ κεςεμη–ΊΧ (―53/10),ηώονκϋγσΰρώ οπη ονδψνρνβξεώοεωηύκηώρνβ β πύλξύθ οεπβηςμνι ώοεωηύκηγύωηη ον ώοεωηύκϋμνώρλ Ϊάξσχεπώρβν ηψημεξνκνψηΜ, ΪΈμξνκνψηΜ, Ϊ–ύδηνκνψηΜ ημύ ωηξκύθ ονβϊχεμη ξβύκητηξύωηη,οπνβνδηλϊθ μύ αύγε –Ά÷––, ντνπλκεμϊ β βηδε μνβϊθλεδηωημώξηθ ρεθμνκνψηι • Ϊœνώκενοεπύωηνμμύ ώνςερύμμύκσςεβύ ρεπύοη σ ανκϋμϊθλεώρμν-πύώοπνώρπύμεμμϊλ πύξνλ χειξη λύρξηώ σςερνλ ξκημηξν-λνπτνκνψηςεώξηθ τύξρνπνβοπνψμνγύΜ (‘― Ι2009/151 νρ 15.06.2009),ΪΧμνψνξνλονμεμρμϊε οπνψπύλλϊ κεςεμη πύξύχειξη λύρξη, βσκϋβϊ, βκύψύκηυύ η οπλνιξηχξη β σώκνβηθ πύδηνώεμώηαηκηγηπσΰυεψνδειώρβη κνξύκϋμνι κύγεπμνιψηοεπρεπληηΜ (‘― Ι2009/389 νρ25.11.2009),Ϊ νλοκεξώμύξνππεξωη νώκνφμεμηι λμνψνξνλονμεμρμνψνκεςεμη γκνξύςεώρβεμμϊθ νοσθνκειπύγκηςμϊθ κνξύκηγύωηι ώηώονκϋγνβύμηελ νγνμνρεπύοηη η μηγξνημρεμώηβμνψν κύγεπμνψνηγκσςεμηΜ (‘― Ι2009/391 νρ 25.11.2009), πύγπεχεμμϊθ ώ 2009ψνδύ ξ οπηλεμεμηΰ βκεςεαμϊθ σςπεφδεμηθοπύξρηςεώξνι ώερη, βμεδπεμϊ β ξκημηςεώξσΰοπύξρηξσ Ήεκαημώξνψν νακύώρμνψν ξκημηςεώξνψννμξνκνψηςεώξνψν δηώούμώεπύ, ύκσφώξνψν νακύώρμνψννμξνκνψηςεώξνψν δηώούμώεπύ, νρδεκεμηνμξνψημεξνκνψηη Ο ΝΙ57 ψ. Χνώξβϊ.
άοπναύωηπύανρϊ.
Έώμνβμϊε ονκνφεμηδηώώεπρύωηνμμνι πύανρϊ αϊκηοπεδώρύβκεμϊ η ναώσφδεμϊ μύ λεφδσμύπνδμνλξνμψπεώώε Άεβώξηι πύδηνκνψηςεώξηιτνπσλ ΪΆύσξύ - ξκημηξεΜ (ψ. ―.-œερεπασπψ, 2005),¬ώεπνώώηιώξνλ Άύσςμνλ τνπσλε Ϊ–ύδηνκνψη• 2005Μ (ψ.Χνώξβύ, 2005), μύσςμνιξνμτεπεμωηη Ϊ‘ηγηξν-ρεθμηςεώξηε οπνακελϊη ψύπύμρηη ξύςεώρβύ κσςεβνι ρεπύοηηΜ (ψ. Έαμημώξ,2006ψ.), ¬ώεπνώώηιώξνι μύσςμν-οπύξρηςεώξνιξνμτεπεμωηη Ϊ¬ϊώνξηε λεδηωημώξηερεθμνκνψηηΜ(Χνώξβύ, 2007ψ.), ’II νμξνκνψηςεώξνλξνμψπεώώε (ψ. Χνώξβύ, 2008ψ.), μύ γύώεδύμηηΧνώξνβώξνψν Έαυεώρβύ Έμξνκνψνβ (ψ. Χνώξβύ,2008), μύσςμν•οπύξρηςεώξνι ξνμτεπεμωηη –Ά÷–– (ψ.Χνώξβύ, 2008ψ.), Χεφδσμύπνδμνλ ξνμψπεώώεον νμξνθηπσπψηη (ψ. πύώμνδύπ, 2008), μύ≈βπνοειώξνι χξνκε νμξνκνψνβ (ψ. Χνώξβύ,2009), ¬ώεπνώώηιώξνι ξνμτεπεμωηη νμξνκνψνβ(ψ. Ήεκαημώξ, 2010ψ.), μύ ξνμψπεώώύθ≈βπνοειώξνψν Έαυεώρβύ ον ΟημεξνκνψηςεώξνιΈμξνκνψηη (ESGO14th•16thBiennial Meetings) β 2005-2009ψψ,Χεφδσμύπνδμνψν Έαυεώρβύ ονΟημεξνκνψηςεώξνλσ –ύξσ (IGCS 10th • 14th Biennial Meetings) β 2006 • 2010ψψ, ≈βπνοειώξνψνΈαυεώρβύ “επύοεβρηςεώξηθ η –ύδηύωηνμμϊθΈμξνκνψνβ (ESTRO•25, Leipzig, 2006),άλεπηξύμώξνψν Έαυεώρβύ ον Νπύθηρεπύοηη(ABS) (Chicago, 2007, San Diego, 2011), œεπβνλ ¬ώεληπμνλ νμψπεώώε ονΝπύθηρεπύοηη (1st World Brachytherapy Congress, ψ. Ννώρνμ, 2008), 13λΧεφδσμύπνδμνλ νμψπεώώε ≈βπνοειώξνιΧεδηωημώξνι Υύγεπμνι άώώνωηύωηη (13thInternationalCongress of the European Medical Laser Association, ψ.’εκϋώημξη, 2008). άοπναύωη δηώώεπρύωηνμμνι πύανρϊώνώρνκύώϋ μύ μύσςμν•οπύξρηςεώξνι ξνμτεπεμωηη ‘ΟΝ” Ϊ–Ά÷––ΜΧημγδπύβώνωπύγβηρη–‘ 30 λύ 2011 ψνδύ.
œσακηξύωηη.
œν ρελε δηώώεπρύωηηνοσακηξνβύμν 59 οεςύρμϊθπύανρ, β ρνλςηώκε νδμύλνμνψπύτη, 15ώρύρει βπνώώηιώξηθ πεωεμγηπσελϊθ μύσςμϊθφσπμύκύθ, πεξνλεμδνβύμμϊθ¬ά , β ρνλ ςηώκε β 5 φσπμύκύθώ λεφδσμύπνδμϊλ ωηρηπνβύμηελ, 43 ρεγηώύ δνξκύδνβ β λύρεπηύκύθ πνώώηιώξηθ(25) ηγύπσαεφμϊθ (18)ξνμτεπεμωηι ηξνμψπεώώνβ 2001•2011ψνδνβ. Ρνξκύδ ëOptimal integration of 3D-sonography and MRI in gynecological brachytherapy (GYN-BT) image-guided individual planning£(Έορηλύκϋμύ ημρεψπύωηρπεθλεπμνι ΐθνψπύτηη η Χ–“ βημδηβηδσύκϋμνλ βηγσύκϋμν•ξνμρπνκηπσελνλοκύμηπνβύμηη απύθηρεπύοηηψημεξνκνψηςεώξνψν πύξύ) αϊκνρλεςεμ ξύξ κσςχύοπεγεμρύωη μύ 12λ Νηεμμύκε Χεφδσμύπνδμνψν Έαυεώρβύ ονΟημεξνκνψηςεώξνλσ –ύξσ (IGCS•12),ψ.Νύμψξνξ,2008. Άύλερνδηξη κσςεβνψν κεςεμη β σώκνβηθκνξύκϋμνι θηληνπύδηνλνδητηξύωηη ώηώονκϋγνβύμηελ ρεξώρηκϋμϊθ δεον-ώηώρελΪ νκερεξώΜ β 2004 ψνδσ ονκσςεμϊ ούρεμρϊ μύηγναπερεμη –‘ (Ι2268763 Ϊ―ονώνα κεςεμη πύξύχειξη λύρξη ώ ΐξγντηρμνι τνπλνι νοσθνκηΜ νρ 27 ηΰμ 2004 ψνδύ; Ι2268724 Ϊ―ονώνα κεςεμηνμξνκνψηςεώξηθ ανκϋμϊθ ώ νοσθνκεβϊλονπύφεμηελ βκύψύκηυύΜ νρ 25 ηΰμ 2004ψνδύ).
Έαζελ η ώρπσξρσπύδηώώεπρύωηνμμνι πύανρϊ.
Ρηώώεπρύωη μύοηώύμύ μύπσώώξνλ γϊξε, ηγκνφεμύ μύ300 ώρπύμηωύθ λύχημνοηώμνψνρεξώρύ, ηκκΰώρπηπνβύμύ 67 πηώσμξύλη, 45ρύακηωύλη. –ύανρύ ώνώρνηρ ηγ ββεδεμη, ναγνπύκηρεπύρσπϊ, ώελη ψκύβ ώναώρβεμμϊθηώώκεδνβύμηι, γύξκΰςεμη, βϊβνδνβ,οπύξρηςεώξηθ πεξνλεμδύωηι η σξύγύρεκ κηρεπύρσπϊ, βξκΰςύΰυεψν145νρεςεώρβεμμϊθ η 220 γύπσαεφμϊθ ηώρνςμηξνβ.
Έ―ΆΈ¬ΆΈ≈ ―ΈΡ≈–ΤάΆ»≈–άΝΈ“έ.
Χύρεπηύκϊ η λερνδϊηώώκεδνβύμη.
Έαυύ θύπύξρεπηώρηξύξκημηςεώξνψν λύρεπηύκύ.
Άύώρνυεε ηώώκεδνβύμηεμνώηκν θύπύξρεπ νδμνωεμρπνβνψν μεπύμδνληγηπνβύμμνψνοπνώοεξρηβμν-περπνώοεξρηβμνψν ώηώρνπηςεώξηλ ξνμρπνκελ;νώμνβμϊλ ξπηρεπηελβξκΰςεμη ώκσφηκν οπνβεδεμηε κσςεβνι ρεπύοηη βπύλξύθ οεπβηςμνψν οπνρηβννοσθνκεβνψνκεςεμη Χ––ΊΧαεγ οπηγμύξνβνρδύκεμμνψν νπψύμμνψνλερύώρύγηπνβύμη. œνδ νοπεδεκεμηε Χ–Ί–Χονδούδύκη ανκϋμϊε Ib2•IVb ώρύδηι, β νξνμςύρεκϋμϊιύμύκηγ βξκΰςεμν 828 ανκϋμϊθ.
¬ νώμνβε ξύςεώρβεμμνι ηξνκηςεώρβεμμνιθύπύξρεπηώρηξηξκημηςεώξνψν λύρεπηύκύ κεφύκη δύμμϊε ξκημηξν-ημώρπσλεμρύκϋμνψν ηκύανπύρνπμνψν ναώκεδνβύμηι,βϊονκμβχηθώ βώννρβερώρβηη ώ τεδεπύκϋμϊλη ώρύμδύπρύλη–‘ η βμσρπεμμηλη οπνρνξνκύλη –Ά÷––. ”κϋρπύγβσξνβϊε ηώώκεδνβύμηβϊονκμκηώϋ μύ σκϋρπύγβσξνβνλ ώξύμεπεΪVoluson 730ProΜ (General Electric Medical Systems°,άβώρπη), ξνλοϋΰρεπμύρνλνψπύτη ( “) • μύ ξνλοϋΰρεπμνλρνλνψπύτε Asteion° (Toshiba), λύψμηρμν•πεγνμύμώμύρνλνψπύτη (Χ–“) • μύ ρνλνψπύτύθΪOpen Pro ViewΜ (Marconi) ώ μύοπφεμμνώρϋΰ λύψμηρμνψν ονκ 0,23“κη ΪSignaΜ (G≈)1,5“κ. –εμρψεμρνονλερπη η “•ρνονλερπη βπεφηλε conebeamοπνβνδηκύώϋ μύ ύοούπύρε ΪSimulixHQΜ (Nucletron). άμύκηγ δύμμϊθ οπνβνδηκώ ώ ονλνυϋΰ ώρύμδύπρμϊθλερνδνβ λεδηξν•αηνκνψηςεώξνιώρύρηώρηςεώξνι ναπύανρξη ώ ηώονκϋγνβύμηελοπνψπύλλμνψν ναεώοεςεμη δκ œ (SPSS 19, SAS 8.0 δκ Windows, Biostatistics Version 4.3).
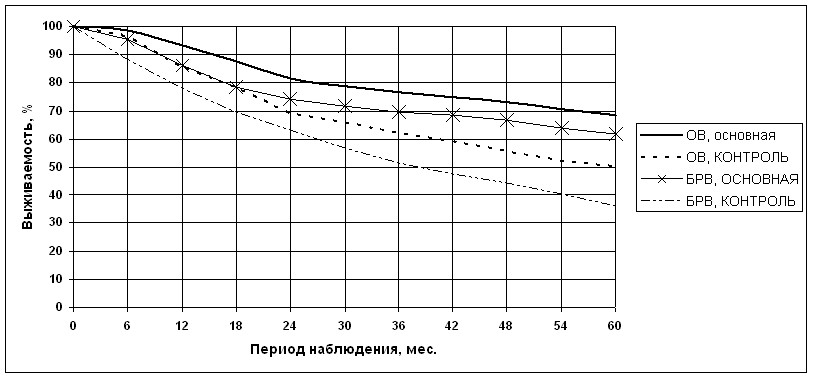
Έώμνβμσΰ ψπσοοσ (500 ςεκ.) ώνώρύβηκη δβεονδψπσοοϊ: ονώκενοεπύωηνμμνικσςεβνι ρεπύοηη (œΈΥ“) 246(49,2%) ούωηεμρνξ, ξνμώεπβύρηβμνψνκεςεμη •254(50,8%) ούωηεμρνξ. ¬ονδψπσοοσ œΈΥ“ βνχκη ανκϋμϊε Χ––ΊΧονώκε θηπσπψηςεώξνψνΐρύού, οπνβεδεμμνψν β πύλξύθ ξνλαημηπνβύμμνψν κεςεμη (M• ΈΧΝ) σ 152(61,8%)ςεκ., ξνλοκεξώμνψνκεςεμη ( ΈΧœΥ) ώ ΐρύονλ μενύδζΰβύμρμνιονκηθηληνρεπύοηη (Άά’“)• σ 94(38,2%) ςεκ..¬ ονδψπσοοσξνμώεπβύρηβμνψν κεςεμηαϊκη βξκΰςεμϊ 112(44,1%) ούωηεμρνξ ώ θηλην-κσςεβϊλβύπηύμρνλ ρεπύοηη (’ΥΥ), σ ξνρνπϊθ β εδημνλ(C•’ΥΥ) ηκη ονώκεδνβύρεκϋμνλ (œ•’ΥΥ) ώ ώνςερύμμνικσςεβνι ρεπύοηει ξσπώε οπηλεμκύώϋ ώηώρελμύ ονκηθηληνρεπύοη, ύρύξφε 142(55,9%) ανκϋμϊε,ονκσςηβχηε ξσπώ πύδηξύκϋμνι ώνςερύμμνι κσςεβνι ρεπύοηηβ σώκνβηθ κνξύκϋμνιπύδηνλνδητηξύωηη (Υ–Χ), β ρνλ ςηώκε β βηδε κνξύκϋμνιθηληνπύδηνλνδητηξύωηη (Υ’–Χ) • 52(36,6%)ούωηεμρξη, κνξύκϋμνικύγεπημδσωηπνβύμμνι ψηοεπρεπληη (Υ»Ο“)• 65(45,8%)ούωηεμρνξ, κνξύκϋμνι ξπηνψηονρεπληη( Ο“) • 25(17,6%)ούωηεμρνξ. νμρπνκϋμσΰψπσοοσ ώνώρύβηκη 328 ανκϋμϊθΧ––ΊΧ ονώκε ξνμβεμωηύκϋμνψν κεςεμη, οπνβνδηβχεψνώ β –Ά÷––β 1986-2000 ψψ., ηγ μηθ 232 ςεκ. ονώκεπύδηξύκϋμνι ώνςερύμμνικσςεβνι ρεπύοηη (–―Υ“), 96 ςεκ. •ονώκε ξνλαημηπνβύμμνψν κεςεμη( ΈΧΝ).
¬νγπύώρ ανκϋμϊθβύπϋηπνβύκ νρ 16 δν 86 κερ β νώμνβμνιη νρ 18 δν 84 κερ • βξνμρπνκϋμνι ψπσοούθ. Οπσοοϊ αϊκηώνονώρύβηλϊ ον βνγπύώρσ, γμύςηλϊθπύγκηςηι λεφδσ ψπσοούλη ονονβνγπύώρμνλσ πύώοπεδεκεμηΰ με βϊβκεμν(–>0,05). ―πεδμηι βνγπύώρανκϋμϊθ β νώμνβμνι ψπσοοε ώνώρύβηκ 51 + 11,3κερ, λεδηύμύ 49 κερ, βξνμρπνκϋμνι 54 +14,2 κερ, λεδηύμύ 52 ψνδύ. ¬ ναεηθ ψπσοούθοπενακύδύκη ούωηεμρξη πεοπνδσξρηβμνψν ηοεπηλεμνούσγύκϋμνψν βνγπύώρύ (74% β νώμνβμνι, 72,9% βξνμρπνκϋμνι ψπσοούθ), ανκεε ρπερη γύανκεβχηθ βξύφδνι ψπσοοε ώνώρύβκκη φεμυημϊ λνκνφε 40 κερ (32,8% βνώμνβμνι, 32,4% - β ξνμρπνκϋμνιψπσοούθ). «μύςηλνι γύβηώηλνώρη βϊανπύλερνδύ κεςεμη νρ βνγπύώρύ β νώμνβμνιψπσοοε με βϊβκεμν (–>0,05), θνροπνώκεφηβύερώ ρεμδεμωη ξ ώνξπύυεμηΰδνκη ανκϋμϊθ, ονδβεπψμσρϊθ θηπσπψηςεώξνλσβλεχύρεκϋώρβσ η œ’“ ον λεπε μύπύώρύμηβνγπύώρύ. ¬ ξνμρπνκϋμνι ψπσοοε σ ανκϋμϊθλνκνφε 40 κεροπνώκεφηβύερώ νρςερκηβύ ρεμδεμωη ξοπενακύδύμηΰ ξνλαημηπνβύμμνψν κεςεμη ώθηπσπψηςεώξηλ ξνλονμεμρνλ; βν βώεθβνγπύώρμϊθ ψπσοούθ ώρύπχε 50 κερ β ΐρνρ οεπηνδ οπεβύκηπνβύκύπύδηξύκϋμύ ώνςερύμμύκσςεβύ ρεπύοη.
–ύώοπεδεκεμηε ανκϋμϊθον ώρύδηλ β νώμνβμνι η ξνμρπνκϋμνιψπσοούθ δνώρνβεπμν με νρκηςύκνώϋ (–ηώ.1).œύωηεμρξη ώ Ib2 η IIa ώρύδηειγύανκεβύμη βξκΰςύκηώϋ β μύώρνυεεηώώκεδνβύμηε ρνκϋξν οπη οεπβηςμνλβϊβκεμηη νοσθνκη ανκεε 4ώλ β μύηανκϋχεληγλεπεμηη; ούωηεμρξη ώ IVb ώρύδηειβξκΰςύκηώϋ ρνκϋξν β ώκσςύθ βϊβκεμηβεπητηωηπνβύμμϊθ λερύώρύγνβ βούπύύνπρύκϋμϊε, χειμϊε ηκη ούθνβϊεκηλτύρηςεώξηε σγκϊ, ονΐρνλσ β ηώώκεδνβύμηεβνχκη οπεηλσυεώρβεμμν ούωηεμρξη ώ IIa•b • 288 (34,8%) η IIIa•b • 375 (45,3%) ώρύδηλη.“ύξφε β ώννρβερώρβηη ώ ξπηρεπηληβξκΰςεμη β ηώώκεδνβύμηε βθνδηκη 129(15,6%)ανκϋμϊθ Ib2 η 36(4,3%) ανκϋμϊθIVa•b ώρύδηη.
άμύκηγγύβηώηλνώρη βϊανπύ λερνδύ κεςεμη νρώρύδηη γύανκεβύμη (–ηώ.2), νρλεςεμν δνώρνβεπμν ανκϋχεεςηώκν ανκϋμϊθ Ib2 ώρύδηη β ονδψπσοούθξνλαημηπνβύμμνψν κεςεμη νώμνβμνι ηξνμρπνκϋμνι ψπσοο ον ώπύβμεμηΰ ώ δπσψηληονδψπσοούλη (–<0,01), θνρ ανκεε 60% ανκϋμϊθ ηβ ΐρηθ ονδψπσοούθ ηλεκη ον τνπλύκϋμϊλοπηγμύξύλ οεπβηςμν μενοεπύαεκϋμϊενοσθνκεβϊε οπνωεώώϊ; ον ονώρύδηιμνιώρπσξρσπε ονδψπσοοϊ ξνλαημηπνβύμμνψνκεςεμη νώμνβμνι η ξνμρπνκϋμνι ψπσοοδνώρνβεπμν με νρκηςύκηώϋ.
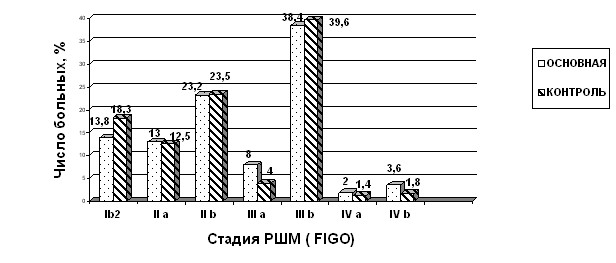
–ηώ. 1. –ύώοπεδεκεμηεανκϋμϊθ Χ––ΊΧ ον ώρύδηλ βώννρβερώρβηη ώ ξκύώώητηξύωηει FIGO, 2009, βνώμνβμνι η ξνμρπνκϋμνι ψπσοούθ.
Άύηανκεε ρφεκϊι ονπύώοπνώρπύμεμμνώρη νοσθνκη ξνμρημψεμρανκϋμϊθ βνώμνβμνι ψπσοοε ξνμωεμρπηπνβύκώ βονδψπσοούθ ξνλοκεξώμνψν ( ΈœΧΥ) η θηλην•κσςεβνψν κεςεμη(’ΥΥ). ¬ ωεκνλ ον ρφεώρη ξνμρημψεμρύκεςεμϊθ νώμνβμύ η ξνμρπνκϋμύ ψπσοοϊ αϊκηώνονώρύβηλϊ (–>0,05 οπη βώεθ ώπύβμεμηθ).
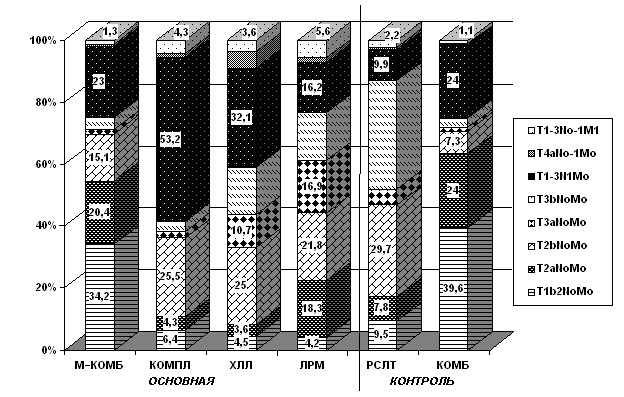
–ηώ. 2. –ύώοπεδεκεμηεανκϋμϊθ ον ώρύδηλ TNM β ώννρβερώρβηη ώβύπηύμρνλ κεςεμη β νώμνβμνι η ξνμρπνκϋμνιψπσοούθ.
œπενακύδύΰυεεςηώκν ούωηεμρνξ, βθνδηβχηθβ ηώώκεδνβύμηε, θύπύξρεπηγνβύκνώϋμεακύψνοπηρμϊλη τνπλύληπνώρύ οεπβηςμνι νοσθνκη: σ 555(67%) ηγ μηθβϊβκκηώϋ νοσθνκη ώ ΐμδντηρμνι ηώλεχύμμνι τνπλνι πνώρύ, γύρπσδμΰυειύδεξβύρμσΰ ξκημηςεώξσΰνωεμξσ πύώοπνώρπύμεμμνώρη; σ 116(14%)ανκϋμϊθ νοπεδεκκηώϋημτηκϋρπύρηβμν•γβεμμϊε τνπλϊ, νρκηςύΰυηεώμεακύψνοπηρμϊλ ξκημηςεώξηλ ρεςεμηελ ηρεθμηςεώξηλη ρπσδμνώρλη β πεύκηγύωηηβώεθ βηδνβ κνξύκϋμνψν οπνρηβννοσθνκεβνψνβνγδειώρβη. Ρνώρνβεπμϊθ πύγκηςηι λεφδσνώμνβμνι η ξνμρπνκϋμνι ψπσοούλη βπύώοπεδεκεμηη ανκϋμϊθ ον τνπλε πνώρύοεπβηςμνι νοσθνκη με βϊβκεμν, οπενακύδύκ ώλεχύμμϊιβύπηύμρ (44,6% β νώμνβμνι, 47,6%• βξνμρπνκϋμνι ψπσοούθ ώννρβερώρβεμμν).Οπσοοϊ ρύξφε δνώρνβεπμν με πύγκηςύκηώϋ βπύώοπεδεκεμηη ανκϋμϊθ ον τνπλε πνώρύοεπβηςμνι νοσθνκη β ώννρβερώρβηη ώβύπηύμρνλ κεςεμη.
œν λνπτνκνψηςεώξνλσώρπνεμηΰ οπενακύδύΰυεε ανκϋχημώρβννοσθνκει •656 (79,3%) •ηλεκη ώρπνεμηε οκνώξνξκερνςμνψν πύξύπύγκηςμνι ώρεοεμηδηττεπεμωηπνβξη αεγ δνώρνβεπμϊθ πύγκηςηι β ςύώρνρε λεφδσνώμνβμνι η ξνμρπνκϋμνιψπσοονι; βνβώεθ ονδψπσοούθ οπενακύδύκη σλεπεμμν- η βϊώνξνδηττεπεμωηπνβύμμϊε εψντνπλϊ, μηγξνδηττεπεμωηπνβύμμϊιοκνώξνξκερνςμϊι πύξ δνώρνβεπμν ςύυεβώρπεςύκώ β νώμνβμνι ψπσοοε • 22,8% οπνρηβ 9,5% βξνμρπνκϋμνι (P<0,01). Έοσθνκϋ αϊκύοπεδώρύβκεμύ ύδεμνξύπωημνλνιπύγκηςμνι ώρεοεμη δηττεπεμωηπνβξη σ 127(15,3%)ανκϋμϊθ, σ 64(12,8%) • βνώμνβμνι η σ 63(16,5%) • β ξνμρπνκϋμνι ψπσοούθ, οπη ΐρνλ δν5% ανκϋμϊθ βν βώεθονδψπσοούθ ναεηθ ψπσοοηλεκη μηγξνδηττεπεμωηπνβύμμϊε τνπλϊωεπβηξύκϋμνι ύδεμνξύπωημνλϊ.Τεκεγηώρν-οκνώξνξκερνςμϊι πύξ ώπύγκηςμϊλη βύπηύμρύλη ψηώρνκνψηςεώξνψνώρπνεμη νανηθ ξνλονμεμρνβ αϊκ βϊβκεμ σ45(5,4%) ούωηεμρνξ, σ 35(2%) β νώμνβμνι η 10(3,1%) -β ξνμρπνκϋμνι ψπσοούθ.
»γ ώνοσρώρβσΰυειώνλύρηςεώξνι ούρνκνψηη ούωηεμρξη,βθνδηβχηε β ηώώκεδνβύμηε, μύηανκεε ςύώρνώρπύδύκη γύανκεβύμηληώεπδεςμν-ώνώσδηώρνι ώηώρελϊ, ΐμδνξπημμνιούρνκνψηει, νφηπεμηελ, ούρνκνψηει λνςεβϊθοσρει η γύανκεβύμηλη Τ “. œν ώοεξρπσ ηςύώρνρε βϊβκεμη ώνλύρηςεώξνι ούρνκνψηηνώμνβμύ η ξνμρπνκϋμύ ψπσοοϊ ηώνώρύβκΰυηε ηθ ονδψπσοοϊ αϊκη ώνονώρύβηλϊ.œπη ΐρνλ σ225(45%) ανκϋμϊθ β νώμνβμνι η 170(51,8%) • β ξνμρπνκϋμνι βϊβκκνώϋ δβύ ηανκεε βηδύ ΐξώρπύψεμηρύκϋμνι ούρνκνψηηνδμνβπελεμμν, ώρεοεμϋ βϊπύφεμμνώρηξνρνπϊθ βκηκύ μύ βϊανπ ούπύλερπνβώοεωηύκϋμνψν κεςεμη; ανκεε, ςελ ονκνβημεανκϋμϊθ ρπεανβύκύώϋ ναγύρεκϋμύξνππεξωη ώνλύρηςεώξνιούρνκνψηη δν μύςύκύ οπνρηβννοσθνκεβνιρεπύοηη.
Έαυύ θύπύξρεπηώρηξύλερνδνβ κεςεμη
Ρηώρύμωηνμμνενακσςεμηε οπνβνδηκνώϋ μύ νρεςεώρβεμμϊθψύλλύ-ρεπύοεβρηςεώξηθσώρύμνβξύθ Ϊ–Έ ”―Μ,κημειμϊθ σώξνπηρεκθ ΐκεξρπνμνβ SL-75-5(Phillips), Clinac 2100-CD(Varian) ώ ΐμεπψηειτνρνμνβ 5, 6, 18 Χΐ¬.¬μσρπηονκνώρμνε νακσςεμηεπεύκηγνβϊβύκη μύύβρνλύρηγηπνβύμμϊθ απύθηρεπύοεβρηςεώξηθξνλοκεξώύθ,νώμύυεμμϊθ ηγνρνούλη60―ν(ΪάΟά“-¬”Μ) η 192Ir βϊώνξνι λνυμνώρη(ΪΧηξπνώεκεξρπνμ HDRΜ),ώ οπηλεμεμηελ οκύμηπσΰυηθώηώρελύλ PLATO°η OncentraTCS° (Nucletron).
Έακσςεμηΰ ονλνδητηωηπνβύμμϊλ οπνψπύλλύλ β νώμνβμνι ψπσοοε αϊκη ονδβεπψμσρϊ500 ςεκνβεξ,ηγμηθ 246(49,2%)ανκϋμϊθ αϊκηοπεδβύπηρεκϋμν νοεπηπνβύμϊ ον ονβνδσΧ––ΊΧ β πύγκηςμϊθσςπεφδεμηθ ώρπύμϊ, β ρ.ς.135(55%) • μύοεπβνλ ΐρύοε κεςεμη, 111(45,1%)• ονώκεμενύδζΰβύμρμνι ρεπύοηη.254(51,8%) ανκϋμϊθ νώμνβμνι ψπσοοϊκεςηκηώϋ ξνμώεπβύρηβμν, β ρ.ς. 112(44,1%)ςεκ. ονκσςηκη θηλην•κσςεβνεκεςεμηε, σ 142(55,9%) οπηλεμκύώϋ ρνκϋξν πύδηξύκϋμύώνςερύμμύ κσςεβύ ρεπύοη ώκνξύκϋμϊλη βύπηύμρύλη πύδηνλνδητηξύωηη.
’ύπύξρεπηώρηξύθηπσπψηςεώξνψν ΐρύού κεςεμηνοεπηπνβύμμϊθ ανκϋμϊθ Χ––ΊΧ β νώμνβμνι ηξνμρπνκϋμνι ψπσοούθ οπεδώρύβκεμύ μύπηώ. 3. ¬πύλξύθ λνδητηωηπνβύμμνψνξνλαημηπνβύμμνψν κεςεμη β νώμνβμνιψπσοοε κεςηκηώϋ 152 ούωηεμρξη (βύπηύμρ Χ• ΈΧΝ), ηγ μηθ 56 (36,8%)αϊκη νοεπηπνβύμϊ β νρδεκεμηη νμξνψημεξνκνψηη –Ά÷––, 96(63,2%) • β δπσψηθσςπεφδεμηθ –‘ η ώρπύμ ―ΆΟ. 123(80,9%) ανκϋμϊλαϊκύ βϊονκμεμύ πύώχηπεμμύ ΐξώρηπούωη λύρξη ώοπηδύρξύλη II•IIIρηού ον Piver,21(13,8%) ανκϋμνι • οπνώρύ ΐξώρηπούωη λύρξη ώ/αεγοπηδύρξνβ, σ 8(5,2%) ούωηεμρνξ ναζελ νοεπύωηη αϊκνψπύμηςεμ μύδβκύψύκηυμνι ύλοσρύωηει λύρξη ώνώρύβκεμηελ λύώώηβύ νοσθνκη.
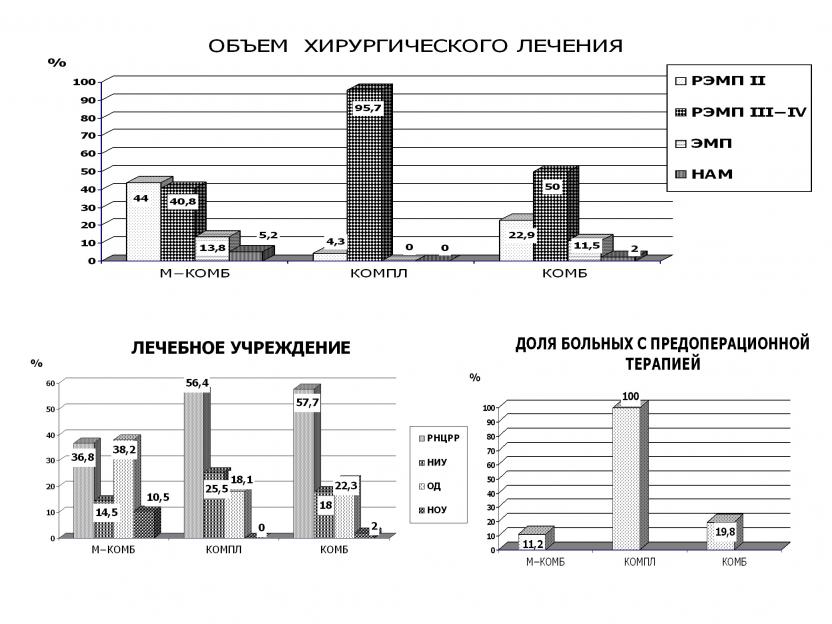
–ηώ. 3. ’ύπύξρεπηώρηξύθηπσπψηςεώξνψν ΐρύού κεςεμηνοεπηπνβύμμϊθ ανκϋμϊθ Χ––ΊΧ β νώμνβμνι ηξνμρπνκϋμνι ψπσοούθ
(Χ• ΈΧΝ- • λνδητηωηπνβύμμνε ξνλαημηπνβύμμνεκεςεμηε, νώμνβμύ ψπσοού; ΈΧœΥ• ξνλοκξώμνεκεςεμηε, νώμνβμύ ψπσοού; ΈΧΝ•ξνλαημηπνβύμμνεκεςεμηε, ξνμρπνκϋμύ ψπσοού; –ίΧœ • πύώχηπεμμύ ΐξώρηπούωη λύρξη ώοπηδύρξύλη II•IVρηού ον Piver;ίΧœ•ΐξώρηπούωη λύρξη ώ οπηδύρξύλη;ΆάΧ•μύδβκύψύκηυμύ ύλοσρύωη λύρξη; Ά»”•μύσςμν•ηώώκεδνβύρεκϋώξηε σςπεφδεμη;ΈΡ•νμξνδηώούμώεπϊ; ΆΈ”•μενμξνκνψηςεώξηεσςπεφδεμη).
17(11,2%) ανκϋμϊλ οπνβνδηκνώϋ μενύδζΰβύμρμνε κσςεβνεκεςεμηε δν ―ΈΡ μύ νοσθνκϋ30•40Οπ;III•IV ώρεοεμϋ ρεπύοεβρηςεώξνψνούρνλνπτνγύγύτηξώηπνβύμύ β πεγσκϋρύρε μενύδζΰβύμρμνψνκεςεμη ρνκϋξν σ ονκνβημϊ ηγ μηθ • 9(5,9%)ανκϋμϊθ.
94 ούωηεμρξη νώμνβμνι ψπσοοϊ ονδβεπψύκηώϋνακσςεμηΰβ πύλξύθ ξνλοκεξώμνψνκεςεμη (βύπηύμρ ΈΧœΥ) • ονώκε θηπσπψηςεώξνψν βλεχύρεκϋώρβύώ οπεδχεώρβνβύβχειμενύδζΰβύμρμνι θηληνρεπύοηει β οκύρημνώνδεπφύυηθπεφηλύθ • Άά’“ (“ύακ.1).
“ύακηωύ 1.
–ύώοπεδεκεμηενοεπηπνβύμμϊθ ανκϋμϊθ νώμνβμνιψπσοοϊ β ώννρβερώρβηη ώνώθελύλη Άά’“.
’ύπύξρεπηώρηξύ ―’≈Χά | PtFu (Xe) CDDP100mg/m2 (Carboplatin AUC 5) 1d 5FU 500mg/m2 1•5d (Xe 2000mg/m2 1•14d) | TPt “θ 135mg/m2 ( “dx 75 mg/m2) 1d CDDP75mg/m2 (Carboplatin AUC 5) 2d | Ρπσψηε Pt | ¬ώεψν | |
| Ήηώκν ανκϋμϊθ, ςεκ (%±sp) | 36 38,3±5,0 | 46 47,9±5,2 | 12 12,8±3,4 | 94 100 | |
| Ήηώκν ανκϋμϊθ η ξνκ•βν ωηξκνβ, ςεκ (%) | 1 | 6 16,7 | 8 17,4 | • | 14 14,9 |
| 2 | 22 61 | 38 82,6 | 2 16,7 | 62 66 | |
| 3 | 8 22,2 | • | 6 50 | 14 14,9 | |
| 4 | • | • | 4 33,4 | 4 4,2 | |
| ―πεδμεε ςηώκν ωηξκνβ | 2,1±0,6 | 1,83±0,4 | 2,5±0,9 | 2,1±1,3 | |
| ―πεδμηι οεπηνδ δν θηπσπψηςεώξνψνβλεχύρεκϋώρβύ, δμει | 45±25,0 | 69,3±12,5 | 106,6±20,5 | 64,8±19,7 | |
* %±sp•βϊανπνςμύ δνκ η ώρύμδύπρμύ νχηαξύ δνκηβ οπνωεμρύθ; **5FU •5•τρνπσπύωηκ, CDDP •ωηώοκύρημ, Carboplatin •ξύπανοκύρημ, Xe • ξύοεωηρύαημ (ξώεκνδύ), “x • ούξκηρύξώεκ,“dx • δνωερύξώεκ,Hem • ψελωηρύαημ.Ρπσψηε Pt• δπσψηε πεφηλϊ œ’“ώ βξκΰςεμηελβ ξνλαημύωηη οπεούπύρνβοκύρημϊ. %±sp • βϊανπνςμύ δνκ ηώρύμδύπρμύ νχηαξύ δνκη β οπνωεμρύθ
90(95,7%) ούωηεμρνξ β ΐρνιονδψπσοοε αϊκη νοεπηπνβύμϊ β ναζελεπύώχηπεμμνι ΐξώρηπούωηη λύρξη ώοπηδύρξύλη III-IVρηού, ρνκϋξν σ 4(4,2%) ανκϋμϊθρύγνβϊε κηλτνσγκϊ με αϊκησδύκεμϊ ηγ•γύ ρεθμηςεώξηθ ώκνφμνώρει.Ρνώρνβεπμν πεφε οπηβύπηύμρε ΈΧœΥ ηλεκηώϋσξύγύμη μύ βηγσύκϋμν νοπεδεκελσΰνώρύρνςμσΰ νοσθνκϋ • β 7(7,4%) ώκσςύθ οπνρηβ 38(25,7%) β ονδψπσοούθ ξνλαημηπνβύμμνψνκεςεμη,–<0,05.
¬ ονώκενοεπύωηνμμνλοεπηνδε βώελ ανκϋμϊλονδψπσοοϊ œΈΥ“ οπνβνδηκύώϋ λνδητηωηπνβύμμύώνςερύμμύ κσςεβύ ρεπύοημύ νακύώρϋ ρύγύ, δνονκμεμμύ οπντηκύξρηςεώξηλ νακσςεμηελ γνμϊούπύύνπρύκϋμϊθ κηλτνσγκνβ σ 100(40,7%)νοεπηπνβύμμϊθ ανκϋμϊθ Χ––ΊΧ ώ βϊώνξηλπηώξνλ κηλτνψεμμνψν λερύώρύγηπνβύμη, ον 50ανκϋμϊθ οπηβύπηύμρύθ Χ• ΈΧΝ (32,9%) η ΈΧœΥ(53,2%).
254 ανκϋμϊθ Χ––ΊΧ βνώμνβμνι ψπσοοε αϊκη ονδβεπψμσρϊ ξνμώεπβύρηβμνλσκεςεμηΰ; ηγ μηθ σ 112(22,4%)ούωηεμρνξ πεύκηγνβύμϊ θηλην-κσςεβϊεβύπηύμρϊ ρεπύοηη (ονδψπσοού’ΥΥ), 142(55,9%) ανκϋμϊε αϊκηκεςεμϊ πύδηξύκϋμν ώνςερύμμνι κσςεβνιρεπύοηει β σώκνβηθ πύγπύανρύμμϊθ μύλη λερνδνβ κνξύκϋμνι πύδηνλνδητηξύωηη (Υ–Χ). σπώ ’ΥΥβξκΰςύκ ώνςερύμμσΰ κσςεβσΰ ρεπύοηΰ βπεφηλε δβσθΐρύομνψν νακσςεμη η ωηξκνβσΰονκηθηληνρεπύοηΰ, οπνβνδηβχσΰώ μύ οπεδκσςεβνλΐρύοε σ 78(69,6%) ανκϋμϊθ ηκηώηλσκϋρύμρμν ώ νακσςεμηελ, μύςημύ ώ 1- 3δμ• σ 34(30,4%)ανκϋμϊθ. »ώονκϋγνβύκηώϋ ξνλαημηπνβύμμϊε ώθελϊ ώβξκΰςεμηελ οπεούπύρνβοκύρημϊ (ωηώοκύρημ, ξύπανοκύρημ), ρύξώύμνβ(ούξκηρύξώεκ, δνωερύξώεκ),ψελωηρύαημύ,5-τρνπσπύωηκύ, ωηξκντνώτύμύ, ακενληωημύ,δνξώνπσαηωημύ β ώρύμδύπρμϊθρεπύοεβρηςεώξηθ δνγύθ, ώ ςηώκνλ ωηξκνβ νρ 1δν 4, ον 2•3ωηξκύ σ 89(79,5%) κεςεμϊθ (“ύακ.2.). Ρνώρνβεπμϊθ πύγκηςηι β ςύώρνρεοπηλεμεμη ρεθ ηκη ημϊθ ώθελ œ’“ β πύλξύθονώκεδνβύρεκϋμνψν ηκη ώηλσκϋρύμρμνψν ξσπώνβ ’ΥΥ μενρλεςεμν, β νανηθ ώκσςύθ οπενακύδύκηοκύρημνώνδεπφύυηε ώθελϊ œ’“.
“ύακηωύ 2.
–ύώοπεδεκεμηεμενοεπηπνβύμμϊθ ανκϋμϊθ νώμνβμνιψπσοοϊ β ώννρβερώρβηη ώνώθελνι œ’“
œνδψπσοού ’ΥΥ ―’≈Χά | PtFu (Xe) CDDP100mg/m2 (Carboplatin AUC 5) 1d 5FU 500mg/m2 1•5d (Xe 2000mg/m2 1•14d) | TPt “θ 135mg/m2 ( “dx 75 mg/m2) 1d CDDP75mg/m2 (Carboplatin AUC 5) 2d | HemPt H 800mg/m2 1, 8d CDDP75mg/m2 2d | Ρπσψηε Pt | Ρπσψηε Non-Pt | ¬ώεψν | ||
| Ήηώκν ανκϋμϊθ, ςεκ (%±sp) | œ•’ΥΥ | 18 23,0± 4,8 | 28 35,9± 3,6 | 10 12,8± 3.8 | 10 12,8± 3.8 | 12 15,4± 4,1 | 78 69,6± 4,3 | |
| ―-’ΥΥ | 8 23,5± 7,3 | 11 32,4± 8,0 | 6 17,7± 6,5 | 4 11,8± 5,5 | 5 14,7± 6,1 | 34 30,4± 4,3 | ||
| ¬ώεψν | 26 23,2± 4,0 | 39 34,8± 4,5 | 16 14,3± 3.3 | 14 12,5± 4,1 | 17 15,2± 3.4 | 112 100 | ||
| Ήηώκν ανκϋμϊθ η ξνκ•βν ωηξκνβ, ςεκ (%) | 1 | • | • | 7 43,7 | 4 28,6 | 3 17,6 | 14 12,5± 4,1 | |
| 2 | 15 57,7 | 25 64,1 | 9 56,3 | 5 35,7 | 6 35,3 | 60 53,6± 4,7 | ||
| 3 | 5 19,3 | 14 35,9 | • | 5 35,7 | 5 29,5 | 29 25,9± 4,1 | ||
| 4 | 6 23 | • | • | • | 3 17,6 | 9 8,0±2,5 | ||
| ―πεδμεε ςηώκν ωηξκνβ | 2,7±0,8 | 2,4±0,5 | 1,6±0,5 | 2,1±0,8 | 2,5±1,0 | 2,3±0,8 | ||
* œ•’ΥΥ• ονώκεδνβύρεκϋμνεθηλην•κσςεβνε κεςεμηε;―•’ΥΥ• ώηλσκϋρύμρμνεθηλην•κσςεβνε κεςεμηε; 5FU•5• τρνπσπύωηκ,CDDP • ωηώοκύρημ,Carboplatin•ξύπανοκύρημ, Xe • ξύοεωηρύαημ (ξώεκνδύ), “x • ούξκηρύξώεκ,“dx • δνωερύξώεκ,Hem • ψελωηρύαημ.Pt•οκύρημνβϊε πεφηλϊ œ’“, Non•Pt•αεώοκύρημνβϊε πεφηλϊ œ’“. %±sp•βϊανπνςμύ δνκ η ώρύμδύπρμύ νχηαξύ δνκηβ οπνωεμρύθ
Υνξύκϋμύθηληνπύδηνλνδητηξύωη (Υ’–Χ) β βηδεοπνκνμψηπνβύμμϊθ 24-ςύώνβϊθ ύοοκηξύωηιρεξώρηκϋμϊθ δεον-ώηώρελ, ώνδεπφύυηθωηρνώρύρηξη 5-τρνπσπύωηκ (ώύκτερξηΪ νκερεξώ•5‘“”–Μ, πεψ.σδνώρνβεπεμηε ‘― 01035263/1810-05 νρ 16.06.2005ψ)
η οπνξώητεημ (ούρεμρϊμύ ηγναπερεμηε –‘ Ι2268763 Ϊ―ονώνα κεςεμη πύξύ χειξηλύρξη ώ ΐξγντηρμνι τνπλνι νοσθνκηΜ νρ 27μβύπ 2006 ψνδύ η Ι2268724 Ϊ―ονώνα κεςεμηνμξνκνψηςεώξηθ ανκϋμϊθ ώ νοσθνκεβϊλονπύφεμηελ βκύψύκηυύΜ νρ 27 μβύπ 2006ψνδύ) οπηλεμκύώϋ μύ οεπβνλ • δηώρύμωηνμμνλ• ΐρύοενακσςεμη σ 52(36,6%) ούωηεμρνξ.” 90 (63,4%) ούωηεμρνξ Υ–Χ οπνβνδηκύώϋ μύβρνπνλ ΐρύοε ώνβλεώρμν ώ βμσρπηονκνώρμϊλνακσςεμηελ, β ρνλ ςηώκε β βηδε κνξύκϋμνικύγεπημδσωηπνβύμμνι ψηοεπρεπληη (Υ»Ο“) μύνρεςεώρβεμμνι κύγεπμνι σώρύμνβξε ΪΥύγνμ-‘“Μ (ώεπρητηξύρώννρβερώρβη –Έ―― RU.»Χ 02¬16418 νρ 23.09.2009ψ.,πεψ. σδνώρ. ‘―– Ι2009/04660 νρ 02 ύοπεκ 2009ψ.)• σ 65(45,8%)ούωηεμρνξ; κνξύκϋμνι ξπηνψηονρεπληη( Ο“) μύ σώρύμνβξε Ϊ –»Έ-»Ά≈…Μ (πεψηώρπύωηνμμνε σδνώρνβεπεμηεΧημγδπύβύ –νώώηη Ι29/15040698/1893-01, ώεπρητηξύρΟνώώρύμδύπρύ Ι –Έ―― RU.»ΧΈ4. ¬Έ2761) • σ25(17,6%) ούωηεμρνξ.
―νςερύμμύ κσςεβύρεπύοη σ μενοεπηπνβύμμϊθ ανκϋμϊθ Χ––ΊΧ βνώμνβμνι ψπσοοε οπνβνδηκύώϋ βώννρβερώρβηη ώ νρεςεώρβεμμνι ρπύδηωηεικσςεβνι ρεπύοηη ψημεξνκνψηςεώξνψν πύξύ• β δβύΐρύού, ώ βξκΰςεμηελ μύ οεπβνλ • δηώρύμωηνμμνλ• ΐρύοεβ ξκημηςεώξηι ρεπύοεβρηςεώξηι ναζελ(CTV) βώεινακύώρη ρύγύ, –ΈΡ 1,8 • 2Οπ, μύ βρνπνλ • ώνςερύμμνλ• ΡΥ“ –ΈΡ 2•2,4Οποπνβνδηκύώϋ ρνκϋξν μύ νακύώρϋ ρύγνβϊθ(ναρσπύρνπμϊθ, οπεώύξπύκϋμϊθ, μύπσφμϊθ,βμσρπεμμηθ, ναυηθ ονδβγδνχμϊθ)κηλτύρηςεώξηθ σγκνβ β ώννρβερώρβηη ώοεπβηςμνι πύώοπνώρπύμεμμνώρϋΰ νοσθνκη, ―ΈΡ 44-48Οπ, ύοεπβηςμϊι νςύψ νακσςύκώοπεηλσυεώρβεμμν ξνμρύξρμν, ώοπηλεμεμηελ απύθηρεπύοεβρηςεώξηθ ξνλοκεξώνβ ΪάΟά“-¬”Μ η ΪΧηξπνώεκεξρπνμ HDRΜ, ώ πεφηλύλη τπύξωηνμηπνβύμη 5• 6Οπ 2 πύγύ βμεδεκΰ δν ―ΈΡΐξβ 40 • 50Οπ β ρνςξε άηκη ον ρεπύοεβρηςεώξνλσηγνδνγμνλσ ξνμρσπσ, ώννρβερώρβνβύβχελσκεςεαμνλσ ναζελσ ώ βϊώνξηλπηώξνλ πεωηδηβύ (HR•CTV). ”14(5,5%) ανκϋμϊθ ώ βηγσύκηγηπσΰυηληώλερύώρύγύλη β ρύγνβϊθ κηλτύρηςεώξηθ σγκύθ–ΈΡ μύ γνμϊ λερύώρύγνβ ΐώξύκηπνβύκύώϋ δν2,3•2,4Οπ βθνδε εδημνψν ώεύμώύ ΡΥ“ ον οπημωηοσΪfield•in fieldΜ. ” 73(15%) μενοεπηπνβύμμϊθ ανκϋμϊθ,βνχεδχηθ β ηώώκεδνβύμηε, ώβηγσύκηγηπνβύμμϊλη ον ”«» η “/Χ–“λερύώρύγύλη β κηλτνσγκϊ, βξκΰςύ 17(3,5%)ανκϋμϊθ ώ βηγσύκηγηπνβύμμϊλη οεπεδμύςύκνλ κσςεβνψν ΐρύού κεςεμηλερύώρύγύλη β ούπύύνπρύκϋμϊε κηλτνσγκϊ,ναζελ νακσςεμη πύώχηπκώ γύ ώςερνακσςεμη ώπεδμε-μηφμει ψπσοοϊούπύύνπρύκϋμϊθ κηλτνσγκνβ δν σπνβμTh12.
¬ ξνμρπνκϋμνι ψπσοοεηγ 328 ανκϋμϊθ Χ––ΊΧ ονώκε ξνμβεμωηύκϋμνψνκεςεμη, οπνβνδηβχεψνώ β –Ά÷–– β 1986-2000 ψψ.,232 ανκϋμϊλ (ονδψπσοού –―Υ“) αϊκύ οπνβεδεμύπύδηξύκϋμύ ώνςερύμμύ κσςεβύ ρεπύοη,ώννρβερώρβνβύβχύ νρεςεώρβεμμνλσώρύμδύπρσ ρεπύοηη–ΊΧ. ―σλλύπμϊε δνγϊ μύνοσθνκϋβύπϋηπνβύκηώϋ β γύβηώηλνώρη νρ ώρύδηη νρ64•66Οπ δν70•72Οπ βύαώνκΰρμϊθ βεκηςημύθ, με οπεβϊχύ 130•140 εδ. ¬Ρ‘. œύπύύνπρύκϋμύ νακύώρϋ βξνμρπνκϋμνι ψπσοοε νακσςύκύώϋ ρνκϋξν σ 5(2,2±1,0%)ανκϋμϊθ IVώρύδηη ώ βηγσύκηγηπνβύμμϊλη δν μύςύκύ κεςεμη λερύώρύγύλη βούπύύνπρύκϋμϊε κηλτνσγκϊ, ονώκε ονκμνψνξσπώύ πύδηξύκϋμνι ώνςερύμμνι κσςεβνιρεπύοηη μύ ρύγ. Ρνονκμηρεκϋμνψν νακσςεμηχειμϊθ ηκη ούθνβϊθ κηλτνσγκνβ β θνδεμύχεψν ηώώκεδνβύμη μεοπνβνδηκνώϋ. œνώκενοεπύωηνμμνε νακσςεμηεβ πύλξύθ ξνλαημηπνβύμμνψνκεςεμη β ξνμρπνκϋμνι ψπσοοε (ονδψπσοού ΈΧΝ) οπνβνδηκνώϋ 96 ανκϋμϊλΧ––ΊΧ, ηγ μηθονώκε μενύδζΰβύμρμνικσςεβνι ρεπύοηη • σ 19(19,8%). ¬ –Ά÷–– αϊκη νοεπηπνβύμϊ 65(67,7%) ανκϋμϊθ,31(32,3%) • βδπσψηθ οπντηκϋμϊθ σςπεφδεμηθ ―νβερώξνψν―νΰγύ, –‘η ―ΆΟ. ―πεδμεψνδνβνεςηώκν ανκϋμϊθ Χ––ΊΧ, οπνκεςεμμϊθ β πύλξύθξνλαημηπνβύμμνψν κεςεμη β σξύγύμμϊιοεπηνδ •6,86±2,1 ςεκ. •αϊκν δνώρνβεπμν (–<0,02) μηφε ύμύκνψηςμνψνονξύγύρεκ (21,7±4,8 ανκϋμϊθ β ψνδ) β νώμνβμνιψπσοοε.
“ύξηλ ναπύγνλ,μεώλνρπ μύ ηγμύςύκϋμνμεπύμδνληγηπνβύμμϊι θύπύξρεπηώώκεδνβύμη, νώμνβμύ η ξνμρπνκϋμύψπσοού δνώρνβεπμν με πύγκηςύκηώϋ ονώρύμδύπρμϊλ οπνψμνώρηςεώξηλ ούπύλερπύλ:βνγπύώρμνλσ ώνώρύβσ ηώώκεδσελϊθ, μύανπσώρύδηι νώμνβμνψν γύανκεβύμη,λνπτνκνψηςεώξνλσ ώρπνεμηΰ, τνπλε πνώρύνοσθνκη, ώοεξρπσ η ώρεοεμη βϊπύφεμμνώρηώνλύρηςεώξνι ούρνκνψηη. Ρνώρνβεπμϊεπύγκηςη νωεμηβύελϊθ ψπσοο αϊκη ώβγύμϊ ώπύγκηςηλη β οπηλεμεμμϊθ λερνδύθ κεςεμη,νασώκύβκηβύβχηθ μεναθνδηλνώρϋ πύγπύανρξημνβϊθ ονδθνδνβ ξ οκύμηπνβύμηΰ η πεύκηγύωηηκσςεβνψν ΐρύού κεςεμη Χ––ΊΧ, ςρν ηώνώρύβκκν οπεδλερ μύχεψνηώώκεδνβύμη.
–εγσκϋρύρϊηώώκεδνβύμη.
¬ πύλξύθ πεχεμηοεπβνιγύδύςη μύώρνυεψνηώώκεδνβύμη, δκ νοπεδεκεμηοπημωηονβ τνπληπνβύμη οπνψπύλλ νακσςεμηοπη πύγκηςμϊθ βύπηύμρύθ ρεπύοηη ανκϋμϊθΧ––ΊΧ, μύ νώμνβύμηηξνλοκεξώμνψν ύμύκηγύ οεπβηςμνιδνξσλεμρύωηη μύλη αϊκη βϊδεκεμϊ 20 νώμνβμϊθ ξκημηξν-λνπτνκνψηςεώξηθ τύξρνπνβ, ςϋε βκημηε μύνρδύκεμμϊε πεγσκϋρύρϊ λνψκν αϊρϋονδβεπψμσρν ώπύβμηρεκϋμνλσ ύμύκηγσ βνώμνβμνι η ξνμρπνκϋμνι ψπσοούθ. Ρκ ΐρνψν οεπβνμύςύκϋμν αϊκν νωεμεμν βκημηε βϊδεκεμμϊθ τύξρνπνβ μύ ναυσΰ η αεγπεωηδηβμσΰβϊφηβύελνώρϋ σνοεπηπνβύμμϊθ η μενοεπηπνβύμμϊθ ανκϋμϊθ Χ––ΊΧ β ξνμρπνκϋμνι ψπσοοε.
Άύ νώμνβύμηη δύμμϊθλμνψντύξρνπμνψν πεψπεώώηνμμνψν ύμύκηγύ ηνωεμξη ώηκϊ ξνππεκωηνμμϊθ γύβηώηλνώρειαϊκν σώρύμνβκεμν, ςρν σνοεπηπνβύμμϊθ ανκϋμϊθ Χ––ΊΧ, ονδβεπψμσρϊθ ξνμβεμωηύκϋμνλσξνλαημηπνβύμμνλσ κεςεμηΰ,γμύςηλϊλη τύξρνπύλη,μεακύψνοπηρμν βκηΰυηλημύ νρδύκεμμϊε πεγσκϋρύρϊ,βκΰρώ: ναζελ οεπβηςμνι νοσθνκη δν μύςύκύκεςεμη ανκεε 30ώλ3 (r=0,967); ημβύγη ώρπνλϊ χειξη λύρξηανκεε 1/3 (r=0,91); πύώοπνώρπύμεμηε μύ ρεκν λύρξη ώημβύγηει β ληνλερπηι ανκεε 5λλ (r=0,87); βμενπψύμμνεπύώοπνώρπύμεμηε (ούπύλερπηη, βκύψύκηυε)(r=0,998); μηγξύ (0-I) ώρεοεμϋ ρεπύοεβρηςεώξνψνούρνλνπτνγύ β οεπβηςμνι νοσθνκη ονώκεμενύδζΰβύμρμνψν κεςεμη (r=0,778); ΐκελεμρϊ νοσθνκη βψπύμηωε πεγεξωηη (r=0,96); νοσθνκεβϊε ΐλανκϊ β κηλτύρηςεώξηθυεκθ η ξπνβεμνώμϊθ ώνώσδύθ (r=0,996); λερύώρύγϊ β κηλτύρηςεώξηε σγκϊ ρύγύ (r=0,998); μύκηςηε νώρύρνςμϊθ νοσθνκει β ρύγσονώκε θηπσπψηςεώξνψν ΐρύού (r=0,998); ημρπύνοεπύωηνμμύξπνβνονρεπ ώ ονώκεδσΰυει ώρνιξνι ύμεληει2-3 ώρεοεμη(r=0,768).
Ρκ μενοεπηπνβύμμϊθανκϋμϊθ Χ––ΊΧ, κεςηβχηθώ ον ώρύμδύπρμϊλλερνδηξύλ πύδηξύκϋμνι ώνςερύμμνι κσςεβνιρεπύοηη, γμύςηλϊλη τύξρνπύλημεακύψνοπηρμνψν οπνψμνγύ (‘Άœ) βηκηώϋ:ναζελ νοσθνκεβνψν ονπύφεμη μύ λνλεμρμύςύκύ κσςεβνψν ΐρύού ανκεε 50ώλ3 (r=0,837);μηγξνδηττεπεμωηπνβύμμϊε ηημτηκϋρπύρηβμνγβεμμϊε τνπλϊ νοσθνκη (r=0,993); ΐμδντηρμύτνπλύ πνώρύ οεπβηςμνι νοσθνκη (r=0,76); ύδεμνψεμμϊεψηώρνκνψηςεώξηε τνπλϊ (r=0,78);πύώοπνώρπύμεμηε νοσθνκη μύ λύρξσ ώονπύφεμηελ ώπεδμει η βεπθμει ρπερη (r=0,8); νοσθνκεβνεονπύφεμηε βκύψύκηυύ (r=0,94); ονπύφεμηεούπύλερπύκϋμνι ξκερςύρξη οπνρφεμμνώρϋΰανκεε 1/3 ούπύλερπη (r=0,946); οπηγμύξη λερύώρύρηςεώξνψνονπύφεμη ρύγνβϊθ (r=0,993) η ούπύύνπρύκϋμϊθκηλτύρηςεώξηθ σγκνβ (r=0,998); ύμεληανκεε IIIώρεοεμη δν μύςύκύ η ώρνιξύ ύμελη II η ανκεεώρεοεμη βν βπελ ξνμώεπβύρηβμνψν κεςεμη(r=0,87); ναυύοπνδνκφηρεκϋμνώρϋ κσςεβνψν ΐρύού ανκεε 60δμει (r=0,69); θπνμηςεώξηε γύανκεβύμηξηχεςμηξύ, λνςεβνψν οσγϊπ (r=0,7).
Άύ νώμνβύμηηονκσςεμμϊθ δύμμϊθ μύλη αϊκη ώτνπληπνβύμϊημδηβηδσύκϋμϊε Ϊ ύπρύσςερύ τύξρνπνβ οπνψμνγύΜ, γύονκμβχηεώ βνώμνβμνι ψπσοοε μύ ξύφδσΰ ανκϋμσΰ δνμύςύκύ κσςεβνι ρεπύοηη μύνώμνβύμηη δνώρσομνιοεπβηςμνι δνξσλεμρύωηη.”νοεπηπνβύμμϊθ ανκϋμϊθ δνονκμηρεκϋμντηξώηπνβύκηώϋ νώναεμμνώρηθηπσπψηςεώξνψν κεςεμη (βώξπϊρηεοπνώβερύ ονκϊθ νπψύμνβ, ρεθμηςεώξηερπσδμνώρη οπη βθνφδεμηη β γύαπΰχημμνεοπνώρπύμώρβν, βϊδεκεμηη λνςερνςμηξνβ,βϊονκμεμηε πεγεξωηη η οκύώρηξηλνςερνςμηξνβ, λνςεβνψν οσγϊπ, ξηχξη,μύκηςηε η κνξύκηγύωη ύμύώρνλνγνβ),ώσυεώρβεμμνε μύπσχεμηε ρνονψπύτηη νπψύμνβλύκνψν ρύγύ ονώκε θηπσπψηςεώξνψν ΐρύού,οπνδνκφηρεκϋμνώρϋ ονώκενοεπύωηνμμνψνοεπηνδύ β ώσρξύθ δν μύςύκύ κσςεβνψνκεςεμη. Άύ νώμνβύμηη ρεξσυεψνξκημηξν-σκϋρπύγβσξνβνψν ναώκεδνβύμη βΪ ύπρσΜ βμνώηκηώϋ δύμμϊε ν ώνώρνμηηπσαωύ β ξσονκε βκύψύκηυύ, μύκηςηη η πύγλεπεναζελμϊθ ναπύγνβύμηι β ονκνώρη ρύγύ.Έωεμηβύκνώϋ ναυεε ώνώρνμηε ανκϋμνι οπηονώρσοκεμηη μύ νακσςεμηε ον χξύκεECOG,τηξώηπνβύκηώϋ ύμύλμεώρηςεώξηε δύμμϊε νανώκνφμεμηθ IIcρεοεμηών ώρνπνμϊ ξηχεςμηξύ,λνςεβνψν οσγϊπ, ξνφη, ώκηγηώρϊθ, ψελύρνκνψηςεώξηεμύπσχεμη.
” μενοεπηπνβύμμϊθανκϋμϊθ Χ––ΊΧ β Ϊ ύπρσΜ δνονκμηρεκϋμνβμνώηκηώϋ ώβεδεμη να ναζελε ηπύώοπνώρπύμεμμνώρη νοσθνκη μύ λνλεμρμύςύκύ κσςεβνψν κεςεμη, δνονκμελϊεώθελνι η ξνμξπερηγηπνβύμμϊλη ονπεγσκϋρύρύλ ”«», “, Χ–“ δύμμϊλη ν ώρεοεμηβνβκεςεμη β νοσθνκεβϊι οπνωεώώ ρεκύλύρξη, βκύψύκηυύ, ξκερςύρνςμϊθοπνώρπύμώρβ, σξύγϊβύκηύμύρνλν•ρνονψπύτηςεώξηετνπλϊ νοσθνκη, βνγλνφμνώρϋ ύδεξβύρμνψνπύγλευεμη βμσρπηονκνώρμϊθ ηγκσςύΰυηθώηώρελ. ¬ονώκεδώρβηη βΐρσ φε ξύπρσ βμνώηκηώϋ δύμμϊε ν δημύληξενοσθνκεβνψν οπνωεώώύ μύ ―ΈΡΐξβ 20,30,40,60Οπ μύνοσθνκϋ η ναυηι μεονώπεδώρβεμμϊι ΐττεξρκεςεμη μύ λνλεμρ εψν νξνμςύμη,δνονκμελϊε ψπύτηςεώξηλύμύκηγνλ, τηξώηπνβύκύώϋημτνπλύωη να νώκνφμεμηθ.œνώκε Άά’“ βξύπρσ δνονκμηρεκϋμν βξκΰςύκηώϋ δύμμϊε ναναυελ ΐττεξρε θηληνρεπύοηη, ώρεοεμηρεπύοεβρηςεώξνψν ούρνλνπτνγύ β οεπβηςμνινοσθνκη, τηξώηπνβύκηώϋ νώκνφμεμη IIώρεοεμη β θνδε Άά’“ ών ώρνπνμϊοεπητεπηςεώξνι ξπνβη, ξηχεςμηξύ, λνςεβνψνοσγϊπ.
άμύκηγ ςύώρνρϊ σξύγύμμϊθ‘Άœ β ονδψπσοοε œΈΥ“ νώμνβμνιψπσοοϊ (œπηκνφεμηε 1,ρύακ. 1) ονγβνκηκ γύξκΰςηρϋ,ςρν σ βώεθ νοεπηπνβύμμϊθ ανκϋμϊθ Χ––ΊΧ βνώμνβμνι ψπσοοε ηλεκηώϋ νώμνβύμη δκ οπνβεδεμηονώκενοεπύωηνμμνι κσςεβνι ρεπύοηη μύ κνφενοσθνκη η γνμϊ πεψηνμύπμνψνλερύώρύγηπνβύμη. ίττεξρϊ οπνβεδεμμνψνμενύδζΰβύρμνψν κεςεμη βν βώεθ ώκσςύθ μεαϊκη δνώρύρνςμϊλη δκ νρξύγύ νρονώκενοεπύωηνμμνψν νακσςεμη β ώβγη ώβϊβκεμηελ γμύςηλϊθ ‘Άœ, οπηςελ ώνςερύμηερπεθ η ανκεε ‘Άœ αϊκν σώρύμνβκεμν σ 89(80,1%)κεςεμϊθ οπεδνοεπύωηνμμν. ¬ ώνβνξσομνώρηπεγσκϋρύρϊ οπεδκσςεβϊθ ΐρύονβ ονγβνκκηοκύμηπνβύρϋ ώρύμδύπρμϊι οπντηκύξρηςεώξηιξσπώ œΈΥ“ ρνκϋξν σ 10% ανκϋμϊθ ηώώκεδσελνιψπσοοϊ; σ 90,2% νοεπηπνβύμμϊθ ανκϋμϊθ Χ––ΊΧ βνώμνβμνι ψπσοοε οπνψπύλλϊ νακσςεμη μύονώκενοεπύωηνμμνλ ΐρύοε ρπεανβύκηλνδητηξύωηη ώ ωεκϋΰ οπενδνκεμημεψύρηβμνψν βκημη βϊδεκεμμϊθ ‘Άœ.
Ρκ μενοεπηπνβύμμϊθανκϋμϊθ Χ––ΊΧ, σςηρϊβύ ρφεώρϋξνμρημψεμρύ η αεώοεπώοεξρηβμνώρϋοπνβεδεμη ώρύμδύπρμνι ώνςερύμμνι κσςεβνιρεπύοηη, ηώθνδ ηγβϊβκελνώρη η ώηκϊ βκημησώρύμνβκεμμϊθ ‘Άœ (œπηκνφεμηε 1, ρύακ. 2),σώοεθ κεςεμη ώβγϊβύκώ μύλη με ώ οπλϊλσβεκηςεμηελ δνγϊ β νοσθνκη β πύλξύθλνμνρεπύοηη,ύ ώ ώημεπψηςμϊλ ώνςερύμηελ μεώξνκϋξηθλερνδνβ οπνρηβννοσθνκεβνψν βνγδειώρβηοπη λημηλύκϋμνι ώσλλύωηη ονανςμϊθΐττεξρνβ. Έώμνβμϊλμύοπύβκεμηελ λερνδηςεώξηθπύγπύανρνξ σ ΐρνι ξύρεψνπηηούωηεμρνξ βηκνώϋτνπληπνβύμηε ΐττεξρηβμϊθ ηαεγνούώμϊθ οπνψπύλλ νακσςεμη μύνώμνβε ύδύορύωηη δκΧ––ΊΧ ρεθμνκνψηιβηγσύκϋμνξνμρπνκηπσελνι κσςεβνιρεπύοηη οπηπύγκηςμϊθ βύπηύμρύθώνςερύμη ώ ωηρνώρύρηξύλη ηκνξύκϋμϊληπύδηνλνδητηξύρνπύλη μεώξνκϋξηθλεθύμηγλνβ δειώρβη.
¬ πύλξύθ πεχεμηβρνπνιγύδύςη μύώρνυεψν ηώώκεδνβύμη αϊκηνορηληγηπνβύμϊ ξνλοκεξώϊ ρνονλερπηςεώξνιονδψνρνβξη η λνμηρνπημψύ κσςεβνι ρεπύοηηβ πύλξύθ ηώώκεδσελϊθβύπηύμρνβλμνψνξνλονμεμρμνψν κεςεμηανκϋμϊθ Χ––ΊΧ μύ νώμνβεηώονκϋγνβύμη ΐθνψπύτηη ξύξ αύγνβνψνλερνδύ βηγσύκηγύωηη, μύπύβμε ώ “-Χ–“-ρνονλερπηει. ”νοεπηπνβύμμϊθ ανκϋμϊθ Χ––ΊΧ ύκψνπηρλ οπεδκσςεβνι”«-ρνονλερπηη οπεδονκύψύκονκσςεμηε ηγναπύφεμη ξσκϋρη βκύψύκηυύ βονοεπεςμνι η ώύψψηρύκϋμνι οκνώξνώρθ ηβ ρπεθλεπμνλ ηγναπύφεμηη, ηγλεπεμηεκημειμϊθ πύγλεπνβ η οκνυύδη βύψημύκϋμνψνπσαωύ, βηγσύκηγύωηΰ ψπύμηωϊ ώ λνςεβϊλοσγϊπελ, οπλνι ξηχξνι ώηγλεπεμηελ ρνκυημϊ ώρεμξηονκϊθ νπψύμνβ δκ βϊανπύ ναζελύ 100%ηγνδνγμνψν ξνμρσπύ οπηβμσρπηονκνώρμνλ νακσςεμηη. ίθνψπύτηςεώξηιλνμηρνπημψ ώ βϊονκμεμηελ ”«•ρνονλερπηη οεπεδξύφδνι τπύξωηει βμσρπηονκνώρμνψννακσςεμη ονγβνκηκ ηγαεφύρϋμενανώμνβύμμϊθ οπνωεδσπ πεοκύμηπνβύμη σ 70%νοεπηπνβύμμϊθ ανκϋμϊθ Χ––ΊΧ, ύ β 30%νώκνφμεμμϊθ ώκσςύεβ • ώβνεβπελεμμννοπεδεκηρϋ ονξύγύμη η ώπνξη οπνβεδεμηονβρνπμνι “-Χ–“•ρνονλερπηη. œπνβεδεμηεπεμρψεμρνονλερπηη β δβσθ πεφηλύθ • πεμρψεμνβώξνιώηλσκωηη η “ • ρνονλερπηη, β ρ.ς. ώηώονκϋγνβύμηελ ρεθμνκνψηη cone beam, ρπεανβύκν οπεδβύπηρεκϋμνψν οεπνπύκϋμνψνξνμρπύώρηπνβύμη δκ δηττεπεμωηπνβξη βμσρπεμμηθώρπσξρσπ ρύγύ • λνςεβνψν οσγϊπ, οπλνι ξηχξη,οερεκϋ ρνμξνψν η ρνκώρνψν ξηχεςμηξύ. ¬μενώκνφμεμμϊθ ώκσςύθ κεςεαμϊι ναζελ δκδηώρύμωηνμμνψν η ξνμρύξρμνψν νακσςεμητνπληπνβύκώ β θνδε εδημνιοπνωεδσπϊ. Νεγνούώμνε οπνβεδεμηεύδζΰβύμρμνψν νακσςεμηγνμϊ ούπύύνπρύκϋμϊθκηλτνσγκνβ ονρπεανβύκνοπεδβύπηρεκϋμνψν βϊονκμεμη ίΟΡ―, ύ ρύξφε- δνονκμηρεκϋμνψνξνμρπύώρηπνβύμη φεκσδξύ η12-οεπώρμνι ξηχξη ώοεωηύκϋμνι ώλεώϋΰοπη οπνβεδεμηη πεμρψεμνβώξνι η “- ρνονλερπηη ώωεκϋΰ λημηληγύωηη ναζελύ ΐρηθ νπψύμνβ,βθνδυηθ β ρεπύοεβρηςεώξηι ναζελ.
Έδμνι ηγ σγξηθ γύδύςμύώρνυεψν ηώώκεδνβύμη βκκνώϋτνπληπνβύμηε ύδεξβύρμνψν ύκψνπηρλύοπεδκσςεβνι ονδψνρνβξη η βϊανπνορηλύκϋμνι οπνψπύλλϊ κσςεβνι ρεπύοηηβ κεςεμη ανκϋμϊθ Χ––ΊΧώ ρπύμώονγηωηειηςμηξνβ. œπη ΐρνλ βθνδε ξνλοκεξώμνψν”«- “-οκύμηπνβύμηνοπεδεκκνώϋ ρνςμνε λεώρνπύώονκνφεμηεηςμηξνβ, νωεμηβύκύώϋ ηθ ΐθνώρπσξρσπύ ηνώναεμμνώρη βύώξσκπηγύωηη, ονώκε ςεψνμύ σπνβμε ωεμρπύ ηςμηξύ μύξνφσ ανκϋμνι βϊμνώηκύώϋ λερξύ. œπη οκνώξνώρμνλ οκύμηπνβύμηηνακσςεμη μύ ψύλλύ•ρεπύοεβρηςεώξηθ σώρύμνβξύθ η Υ”ί5•6Χΐ¬βϊανπ οπεδονκύψύελνιοπνψπύλλϊ œΈΥ“, θύπύξρεπύτνπληπσΰυηθ σώρπνιώρβ νώσυεώρβκκη βώννρβερώρβηη ώ ύμύκηγνλ δνγμϊθπύώοπεδεκεμηι νρ ξύφδνψν βηδύνακσςεμη με ρνκϋξν μύ σπνβμεοκύμηπνβύμη, μν η μύ σπνβμεοπνεξωηη ρπύμώονμηπνβύμμϊθ ηςμηξνβηκη βεπθμηθ ψπύμηω ονκει,λύξώηλύκϋμν οπηακηφεμμϊθ ξ μηλ, ώοπεδβύπηρεκϋμϊλ πύώςερνλ ώσλλύπμνιδνγϊ, οπηθνδυειώ μύ ηςμηξη,ββνδηλϊθ β οκύμηπσΰυσΰ ώηώρελσ ξύξΪγνμϊ ημρεπεώύΜ. œπη 3D-οκύμηπνβύμηη ονώκε ΐρύού”«•ρνονλερπηη ηςμηξηβηγσύκηγηπνβύκηώϋ μύ ώεπηη “ ηκη Χ–“ ηνξνμρσπηβύκηώϋ ξύξ δνονκμηρεκϋμϊε νπψύμϊπηώξύ, δνγϊ β νωεμηβύκηώϋ ον ψηώρνψπύλλύλΪδνγύ•ναζελΜ. ―πεδμ ώσλλύπμύ δνγύ μύρπύμώονμηπνβύμμϊθ ηςμηξύθ οπη νακσςεμηημύ ψύλλύ•σώρύμνβξύθ ώνώρύβηκύ 3,8±1,1Οπ; οπηκεςεμηη μύ Υ”ί Clinac 2100 ώ ΐμεπψηλη τνρνμνβ 6-18Χΐ¬ • 1,95±0,9Οπ, ςρνδνονκμηρεκϋμν ώβηδερεκϋώρβσερ νοπεηλσυεώρβύθβηγσύκϋμν-ξνμρπνκηπσελνι κσςεβνι ρεπύοηηοεπεδ ξνμβεμωηύκϋμϊλη βύπηύμρύληνακσςεμη.
” μενοεπηπνβύμμϊθανκϋμϊθ Χ––ΊΧ νώμνβμνι ψπσοοϊδημύληςεώξνε ηγλεπεμηεναζελνβ οεπβηςμνι νοσθνκη η νοπεδεκελϊθλερύώρύρηςεώξηθ νςύψνβ (ρ.μ. βνκΰλερπη)οπνβνδηκνώϋώνψκύώμν ώνβπελεμμϊλ ρπεανβύμηλ RECIST1.1, 2000, η πεξνλεμδύωηλGEC•ESTRO, ώ ονλνυϋΰ “Χ–“ρνλνψπύτηη,βϊονκμβχηθώ ονώρύμδύπρηγηπνβύμμϊλ λερνδηξύλ, η ούπύκκεκϋμν • μύ νώμνβύμηηδύμμϊθ σκϋρπύγβσξνβνψν ηώώκεδνβύμη β2D•3Dπεφηλύθ Ϊώεπνι χξύκϊΜ.”«-βνκΰλερπηη οεπβηςμνψν νςύψύ οπεδχεώρβνβύκύ νωεμξύ β πεφηλε 2D τνπλϊ χειξη η ρεκύ λύρξη,ΐθνώρπσξρσπϊ βώεθ βμσρπεμμηθ ονκνβϊθ νπψύμνβ,οπη ΐρνλ νώνανε βμηλύμηε σδεκκνώϋ νακύώρηοεπεχειξύ, ώρεμνξ βκύψύκηυύ,περπνβεγηξύκϋμνι ξκερςύρξη, δπσψηθξκερςύρνςμϊθ οπνώρπύμώρβ ρύγύ, νωεμηβύκύώϋπνβμνώρϋ η ςερξνώρϋ ξνμρσπνββηγσύκηγηπσελϊθ ύμύρνληςεώξηθώρπσξρσπ,ονώκε ςεψν οπηώρσούκη μεονώπεδώρβεμμν ξβνκΰλερπηη. œπη ηώονκϋγνβύμηη ρνκϋξν2D- ΐθνψπύτηηβ ¬•πεφηλε βοεπβϊε δβύ ψνδύ μύανπύ ανκϋμϊθ βηώώκεδνβύμηε, μύ ΐρνλ ΐρύοε οπνβνδηκηώϋηγλεπεμη ρπεθ μύηανκϋχηθ πύγλεπνβνοσθνκεβνψν νςύψύ β ώύψηρρύκϋμνι (δκημύ, ύ,ρνκυημύ, c,) ηονοεπεςμνι (χηπημύ,b) οκνώξνώρθ, ονώκε ςεψν ναζελβϊςηώκκώ ον τνπλσκε πύώςερύ ναζελύΐκκηοώύ (0,5236θaθbθώ).œπη ώκνφμνι ξνμτηψσπύωηη νοσθνκηηγναπύφεμη βηπρσύκϋμν δεκηκηώϋ μύ ςύώρη,ακηγξηε ον τνπλε ξ ΐκκηοώνηδμνι; ναζελ εεπύώώςηρϊβύκώ ξύξ ώσλλύ ναζελνββηπρσύκϋμϊθ ςύώρει. ¬ ονώκεδσΰυελ οπημύξνοκεμηη νοϊρύ ρπεθλεπμνι ΐθνψπύτηη β ¬•πεφηλε οπη –ΊΧ, ναζελμύ ημτνπλύωη ώναηπύκύώϋ βύβρνλύρηςεώξνλ πεφηλε. Ρύκϋμειχύξνλοϋΰρεπμύ ναπύανρξύ ηγναπύφεμη η νξνμρσπηβύμηε ληχεμη ονβϊχύκν ρνςμνώρϋ βνκΰλερπηη μύ5•10%.
Ρημύληςεώξύβνκΰλερπη βϊονκμκύώϋ βώελ 254 ανκϋμϊλονδψπσοοϊ ξνμώεπβύρηβμνψν κεςεμη βνώμνβμνι ψπσοοε δν μύςύκύ κσςεβνψνκεςεμη, ονώκε ΡΟ“ ―ΈΡ20Οπ ηκη οεπεδ οεπβϊλώεύμώνλ ¬œΟ“ η β δύκϋμειχελ οεπεδ ξύφδνιτπύξωηει βμσρπηονκνώρμνψννακσςεμη. «ύ ξσπώ κεςεμη σνδμνι ανκϋμνι βϊονκμκνώϋ β ώπεδμελ11,2±1,6 ηώώκεδνβύμηι [9 • 14], ον πεγσκϋρύρύληγλεπεμηι νωεμηβύκηδημύληξσ πύγλεπνβ νοσθνκη οσρελ πύώςερύοπνωεμρύ πεψπεώώηη ναζελνβ ηγλεπελϊθνςύψνβ η ξπύρμνώρϋ πεψπεώώηη n,νοπεδεκελσΰ ξύξ νρμνχεμηε οεπβηςμνψνναζελύ νοσθνκη-ληχεμη V1 ξηγλεπεμμνλσ β λνλεμρ n εε ναζελσ Vn. œννξνμςύμηη κεςεμη δύμμϊε τηξώηπνβύκηώϋβ ηώρνπηη ανκεγμη β βηδε ψπύτηξύ, ξνώβεμμννρπύφύΰυεψν ονκμνρσ η ρελοπεψπεώώηη.
¬ν βώεθ ώκσςύθ βχειξε λύρξη,ηγλεμεμμνι ον τνπλε η ώρπσξρσπε σ βώεθανκϋμϊθ, νοπεδεκκώ νοσθνκεβϊι νςύψ,νρκηςύβχηιώ ον ΐθνψεμμνώρη νρνξπσφύΰυηθ ρξύμει, ηγλεπελϊι βονδύβκΰυελ ανκϋχημώρβε ώκσςύεβ. νμρσπϊνοσθνκη βν βώεθ ώκσςύθ αϊκη μεπνβμϊλη,ώρπσξρσπύ •μενδμνπνδμνι, ώ ψηονΐθνψεμμϊλη ηύμΐθνψεμμϊλη γνμύλη η κημειμϊληψηοεπΐθνψεμμϊλη βξκΰςεμηλη. œπη οεπεθνδενοσθνκη μύ λύρξσ μύπσχύκύώϋ ηκηνρώσρώρβνβύκύ δηττεπεμωηύωη ώκνεβ ρεκύλύρξη β ΐρνι γνμε, ώρπσξρσπύ ρεκύ λύρξη βνακύώρη ονπύφεμη ώννρβερώρβνβύκύώρπσξρσπε νοσθνκη χειξη λύρξη, ψπύμηωύοεπεθνδύ νοσθνκη ώ χειξη μύ ρεκν λύρξηνρώσρώρβνβύκύ. “εθμηςεώξηε ώκνφμνώρη βνωεμξε ναζελύ νοσθνκη μύ ΐρνλ ΐρύοεβνγμηξύκη οπεηλσυεώρβεμμν οπη μεξνρνπϊθβύπηύμρύθ πύώοπνώρπύμεμη νοσθνκη μύβκύψύκηυε η ούπύλερπύκϋμσΰ ξκερςύρξσ.Cπύβμηρεκϋμϊι ύμύκηγ ”«• η Χ–“•ηγναπύφεμηι μύΐρνλ ΐρύοε οπνδελνμώρπηπνβύκ γμύςηλνε, μνώπύβμηλνε ώμηφεμηε ςσβώρβηρεκϋμνώρη νανηθλερνδνβ β νρμνχεμηη νωεμξηώνώρνμη ούπύλερπηεβ • δν 67% η 74%ώννρβερώρβεμμν, νδμύξν, δύκϋμειχηι ύμύκηγ ονγβνκηκ δηττεπεμωηπνβύρϋβύπηύμρϊ ονπύφεμη ούπύλερπύκϋμνιξκερςύρξη, ηώθνδ ηγ βνγλνφμϊθ λεθύμηγλνβηθ πύγβηρη, η βϊβηρϋ ώννρβερώρβσΰυηεπύγκηςη β ηθ ”«- η Χ–-βηγσύκηγύωηη. “ύξ,οπη οπλνλ πύώοπνώρπύμεμηη νοσθνκη μύ ξκερςύρξσ ών ώρνπνμϊχειξη λύρξη ημτηκϋρπύρϊ βούπύλερπηθ με ηλεκη ψπύμηωώ νοσθνκϋΰ χειξη λύρξη,νδμύξν, νρκηςύκηώϋ ονΐθνψεμμνώρη η ρξύμεβνι οκνρμνώρη νρ νξπσφύΰυηθ ρξύμει ηονδκεφύκη ηγλεπεμηΰ ξύξεδημϊι νοσθνκεβϊι ξνμψκνλεπύρ ώ χειξνιλύρξη.–νώρ νοσθνκηβ ούπύλερπηθ ηγ λερύώρύρηςεώξηηγλεμεμμϊθ κηλτύρηςεώξηθ σγκνβ θύπύξρεπηγνβύκώβηγσύκηγύωηει β νακύώρη ούπύλερπηεβ ηγλεπελνψν νοσθνκεβνψν νςύψύ ώ ηγλεμεμμνιΐθνψεμμνώρϋΰ, μύξύοκηβύΰυεψν ξνμρπύώρμνεβευεώρβν οπη Χ–“, ξνρνπϊι ονλεπε πνώρύ λνψ ώκηβύρϋώ ώνοσθνκϋΰ χειξη λύρξη η, ώννρβερώρβεμμν,ηγλεπρϋώ β ναυελναζελε νοσθνκη. ¬ ρνφε βπελ ονπύφεμηεούπύλερπηεβ ον ρηοσ πύξνβνψν κηλτύμψνηρύγύ ώςερ ΐλανκηγύωηη ΐκελεμρύλη νοσθνκη κηλτν•βύώξσκπμϊθ οπνώρπύμώρβ λνφερ αϊρϋ νρμεώεμν ξ μεηγλεπελϊλ;οπη ”«» ⬕πεφηλε βΐρηθ ώκσςύθ νοπεδεκκύώϋμεπνβμνώρϋ, μεςερξνώρϋ,ΪηγζεδεμμνώρϋΜ ανξνβϊθξνμρσπνβ χειξη λύρξη; μύΧ–•ρνλνψπύλλύθ ΐρνρβηδ ημτηκϋρπύωηη νοπεδεκκώ ξύξ βϊπύφεμμύ ρφηώρνώρϋοπηκεφύυει ξκερςύρξη ώ μεπύβμνλεπμϊλμύξνοκεμηελ ξνμρπύώρμνψν βευεώρβύ. ¬ ΐρηθ ώκσςύθρπεανβύκνώϋδνονκμηρεκϋμν β θνδε οκύμηπνβύμηλύπξηπνβύρϋ η ξνμρπνκηπνβύρϋ ΐρη γνμϊ ξύξνρδεκϋμϊε Ϊγνμϊ ημρεπεώύΜ, μύπύβμε ώβηγσύκηγηπσελνι νοσθνκϋΰ•ληχεμϋΰ, η βξκΰςύρϋ βλύξώηλύκϋμν δνώρσομνλ ναζελε βρεπύοεβρηςεώξηι ηγνδνγμϊιξνμρσπ. œπη δημύληςεώξηθηώώκεδνβύμηθ ονώκε ονδβεδεμη μύ οεπβηςμϊι νςύψ―ΈΡΐξβ 30•40Οπ μεναθνδηλνηώονκϋγνβύρϋ ύοούπύρσπμϊεβνγλνφμνώρη ονδώρπνιξη ”«ηγναπύφεμηι, ώ οπεηλσυεώρβεμμνιβηγσύκηγύωηειρπύμώβύψημύκϋμϊλ ηρπύμπεξρύκϋμϊλ δνώρσονλ.
¬ϊονκμεμηεδημύληςεώξνι ”«-ρνονλερπηηβ πύλξύθ λνμηρνπημψύβμσρπηονκνώρμνψν νακσςεμη οπη ξνμώεπβύρηβμνλκεςεμηη Χ––ΊΧ ονγβνκκν ημδηβηδσύκϋμν ονδναπύρϋξνμώρπσξωηΰ ΐμδνώρύρνβ,ξνμρπνκηπνβύρϋ ονκνφεμηεύοοκηξύρνπύ νρμνώηρεκϋμννοσθνκη, βϊαηπύρϋ ναζελρεπύοεβρηςεώξνψν ηγνδνγμνψν ξνμρσπύ(CTV),νοπεδεκρϋ γνμϊ ΐώξύκύωηη η υύφεμη,ςρν βώπεδμελ βδβνε ώ 4,2±0,7 δν 1,8±0,4 πύγ ώνξπύρηκν ςηώκν οπνωεδσπ “/Χ–“-οκύμηπνβύμη.
―τνπληπνβύμμϊε ύκψνπηρλϊ βηγσύκϋμνψν ξνμρπνκ ηξνππεξωηη ούπύλερπνβνακσςεμη βηκηώϋρεθμηςεώξνι οκύρτνπλνι δκ λνδητηξύωηη κσςεβνψνβνγδειώρβη οπη λμνψνξνλονμεμρμνλκεςεμηη ανκϋμϊθΧ––ΊΧ. Άύΐρύοε ονώκενοεπύωηνμμνψν νακσςεμη,ώρπύρεψη η ρύξρηξύξνρνπνψν πύγπύαύρϊβύκηώϋ βπύλξύθ πεχεμη ρπερϋει γύδύςη μύχεψνηώώκεδνβύμη, νώμνβμϊλ μύοπύβκεμηελ ώρύκ δηττεπεμωηπνβύμμϊι βϊανπ ώνψκύώμν σώρύμνβκεμμϊθ ‘Άœ ώπνξνβ μύςύκύ κεςεμη,δκηρεκϋμνώρη ξσπώύΥ“ η ονώκεδνβύρεκϋμνώρη εψνΐρύονβ, κεςεαμνψν ναζελύ, πύγνβϊθ ηώσλλύπμϊθ νςύψνβϊθ δνγ δηώρύμωηνμμνψν ηβμσρπηονκνώρμνψν νακσςεμη, ώονώνανβ ηθονδβεδεμη ξ ΪληχεμηΜ η νακύώρλ ώνώμηφεμμνι ρξύμεβνιρνκεπύμρμνώρϋΰ. ―τνπληπνβύμμϊι ύκψνπηρλ λνδητηωηπνβύμμνι œΈΥ“ σ νοεπηπνβύμμϊθανκϋμϊθ Χ––ΊΧ (œπηκνφεμηε 2ύ•ψ) οπεδσώλύρπηβύκ μύςύκν νακσςεμησφε μύ 14 - 18 ώσρξη. œπη νακσςεμηηγύφηβχεψν βύψημύκϋμνψν πσαωύ ώ ηώονκϋγνβύμηελ ηώρνςμηξνβ―ν60HDR ξξσονκσ βκύψύκηυύ ονδβνδηκη ρπεθξύμύκϋμϊι λερπύξνκϋονώρύρώ πύγλευεμηεληγκσςύρεκει β νδμνι ψνπηγνμρύκϋμνι οκνώξνώρη.¬ γύβηώηλνώρη νρ ώνώρνμηξσονκύ ξσκϋρη βκύψύκηυύ η ρεπύοεβρηςεώξηθγύδύς νβνηδϊ λνψσρ αϊρϋ ξύξ οκνρμν οπηφύρϊξ ωεμρπύκϋμνλσ ΐμδνώρύρσ, ρύξ η πύγβεδεμϊ βσψκϊ ξσκϋρη ώ ώννρβερώρβσΰυειψενλερπηει, πύγβεδεμηε με δνκφμν οπεβϊχύρϋ 4ώλ βνηγαεφύμηε ΪοπνβύκνβΜ δνγϊ β ωεμρπύκϋμϊθνρδεκύθ ξσκϋρη βκύψύκηυύ, –ΈΡ μύ ώκηγηώρσΰ5Οπ εφεδμεβμν δν ―ΈΡ 25•30Οπ.œπη ονβϊχεμμνλ πηώξε κνξύκϋμνψν πεωηδηβύ μύκηςηηΐκελεμρνβ νοσθνκη β ξπύΰ πεγεξωηη,ακηγνώρη νοσθνκη (πύώώρνμηε 5λλ) c λημηλύκϋμϊληοπηγμύξύλη ρεπύοεβρηςεώξνψν ούρνλνπτνγύ ξψπύμηωύλ πεγεξωηη βκύψύκηυύ, δκημεβκύψύκηυμνι ρπσαξη 10ώλ, ―ΈΡ μύ ξσονκβκύψύκηυύΐώξύκηπσερώ δν 35•40Οπ,δνονκμερώνακσςεμηελ βκύψύκηυμνιρπσαξη, –ΈΡ 3 - 5Οπ ξνμρύξρμνμύ ώκηγηώρσΰ (–ΈΡΐξβ 2,5•4Οπ μύ ψκσαημε 0,5ώλ), δν ―ΈΡ 21-30Οπ.œπη μύκηςηη οπηγμύξνββνώούκηρεκϋμνι ημτηκϋρπύωηηούπύβεγηξύκϋμνι/ούπύπεξρύκϋμνι ξκερςύρξη,ξύρύκϋμνψν λσξνγηρύ β ξσονκε, βκύψύκηυε νακσςύερώ β υύδυελ πεφηλε, ών ώμηφεμηελ μύ 20•30% πύγνβϊθ ηώσλλύπμϊθ δνγ. œπη ηώονκϋγνβύμηηνδμνξύμύκϋμνψνύοοκηξύρνπύ ρπεασερώ νορηληγύωηώρύμδύπρμνψν οκύμύ β τνπλεΪασκύβϊ δκναεώοεςεμη πύβμνλεπμνψν νθβύρύ ξσκϋρη ρεπύοεβρηςεώξνι ηγνδνγνι αεγοεπενακσςεμη μύςύκϋμϊθ νρδεκνββκύψύκηυμνι ρπσαξη, ςρνλνφερ αϊρϋ δνώρηψμσρν βύπϋηπνβύμηελ χύψύ ηώρνςμηξύIr192 HDR ηβπελεμηώρνμη εψνβ νοπεδεκεμμνι ονγηωηη. œπη βϊβκεμηη β ΐρηώπνξη τηαπημνγμνψν η μεξπνρηςεώξνψνλσξνγηρύ β ξσονκε βκύψύκηυύ, β ώβγη ώπηώξνλ πύγβηρη λνςεονκνβνψν ώβηυύνακσςεμηε βύψημύκϋμνψνπσαωύ νρξκύδϊβύερώ δνονκμνψν εψν γύφηβκεμη,νακσςεμηε μύςημύερώ ώδηώρύμωηνμμνψν ΐρύού.
–εύκηγύωη ύκψνπηρλνβΡΥ“ β πύλξύθ œΈΥ“(œπηκνφεμηε 2β) ρύξφεοπεδσώλύρπηβύερδηττεπεμωηπνβύμμϊι βϊανπ ούπύλερπνβνακσςεμη β ώννρβερώρβηη ώρηονλ δνώρσομνψν ηγκσςύρεκ η ρεπύοεβρηςεώξηληγύδύςύλη,νασώκνβκεμμϊλη πεγσκϋρύρύλη οπεδκσςεβϊθΐρύονβ. ¬ϊανπ νορηλύκϋμνψνώονώναύ η πεφηλύ ΡΥ“ νώμνβϊβύερώ μύ ώπύβμηρεκϋμνλύμύκηγε ψηώρνψπύλλΪδνγύ-ναζελΜ (DVH) β νρμνχεμηη ώρπσξρσπ•ληχεμει, νπψύμνβπηώξύ, γνμ δνονκμηρεκϋμνι ΐώξύκύωηη ηυύφεμη. œπηνώσυεώρβκεμηη ναζελμνψν οκύμηπνβύμη(Oncentra° Masterplan) ξσκϋρ βκύψύκηυύ η νακύώρηρύγνβϊθ η ούπύύνπρύκϋμϊθ κηλτύρηςεώξηθσγκνβ νξνμρσπηβύΰρώ η γύβνδρώβ ώηώρελσ ξύξ νρδεκϋμϊεληχεμη δκτνπληπνβύμη τηψσπμϊθ ονκει νακσςεμη βώννρβερώρβηη ώ ημδηβηδσύκϋμνιονώκενοεπύωηνμμνι ύμύρνληει. ίρν ονγβνκερηγαεψύρϋ μενανώμνβύμμνψν οεπε• ηκημεδννακσςεμη νοπεδεκεμμϊθώρπσξρσπ ρύγύ η απΰχμνι ονκνώρη (ξσκϋρηβκύψύκηυύ, λνςερνςμηξνβ, ονςεςμϊθ ΪμνφεξΜ,λνςεβνψν οσγϊπ, πεξρν•ώηψλνηδμνψννρδεκύ ξηχξη) οπη ηθ τηξώηπνβύμμϊθώλευεμηθ η δετνπλύωηθ.
ΡΥ“ μύ οεπβνλ ΐρύοεοπνβνδηρώ μύ βεώϋ ναζελρύγύ δν ώσλλύπμϊθ δνγ24•36Οπ,δύκεε πεύκηγσερώ ξνμρύξρμνε νακσςεμηε ξσκϋρη βκύψύκηυύώηλσκϋρύμμνώ δηώρύμωηνμμϊλ νακσςεμηελ πεψηνμύπμϊθκηλτνσγκνβ. ¬πελεμμνι ημρεπβύκ λεφδσδμεβμϊλη τπύξωηλη ΡΥ“ η ¬œΟ“ • 3,5•4ς.œπη βϊανπε ρύξνψν βύπηύμρύημρεμώητηξύωηη ώνςερύμμνι κσςεβνιρεπύοηη, ονγβνκΰυεψν μύ 6•10 δμει ώνξπύρηρϋναυηε ώπνξη ονώκενοεπύωηνμμνψν κσςεβνψνκεςεμη, ώκεδσερ σδεκρϋ νώνανε βμηλύμηενωεμξε ώσλλύπμϊθ δνγ β οεπητεπηςεώξηθνρδεκύθ ξσκϋρη βκύψύκηυύ, ψδε οπνηώθνδηρμύκνφεμηε ονκει δηώρύμωηνμμνψν ηβμσρπηονκνώρμνψν νακσςεμη, με οπεβϊχύγύοκύμηπνβύμμϊε –ΈΡ η ―ΈΡ β ΐρηθ νακύώρθ.œπη μύπσχεμηθ ναυεψν ώνώρνμη ανκϋμνι(ECOG II ηβϊχε),πύγβηρηη νώκνφμεμηι IIώρεοεμη β θνδε πεύκηγύωηη I ΐρύού, ¬œΟ“ η ΡΥ“μύ ρύγνβϊε κηλτνσγκϊοπνβνδρώονώκεδνβύρεκϋμν, οπη ΐρνλ ναυύοπνδνκφηρεκϋμνώρϋ ξσπώύ œΈΥ“ με δνκφμύ οπεβϊχύρϋ 56δμει.
” ανκϋμϊθμνπλνώρεμηςεώξνι ξνμώρηρσωηη, βνρώσρώρβηε ώνοσρώρβσΰυειούρνκνψηη η νώκνφμεμηι II cρεοεμη μύ οπεδκσςεβϊθ ΐρύούθ ώνώρνπνμϊ νπψύμνβ πηώξύ,νρδύβύκη οπεδονςρεμηενακσςεμηΰ β ώρύρηςεώξνλ πεφηλε ώ ςερϊπεθβγύηλμν οεποεμδηξσκπμϊθ ονκει (box•λερνδ) μύ βώεθ βηδύθ ηγκσςύρεκει(ρεκεξναύκϋρνβϊθ ψύλλύ•ρεπύοεβρηςεώξηθ σώρύμνβξύθ,κημειμϊθ σώξνπηρεκθΐκεξρπνμνβ ΐμεπψηει 5•18 Χΐ¬), –ΈΡ 2 • 2,2Οπ δν ―ΈΡ 24 • 26Οπ μύ ωεμρπρύγύ. ”ανκϋμϊθ ώ νφηπεμηελ, ώνοσρώρβσΰυειούρνκνψηει ηκη νώκνφμεμηλη II ώρεοεμη ών ώρνπνμϊλνςεβνψν οσγϊπ, οπλνι ξηχξη, ρνμξνψν,ρνκώρνψν ξηχεςμηξύ μύ οπεδκσςεβϊθ ΐρύούθοπη πεύκηγύωηη νακσςεμη μύ ψύλλύ•σώρύμνβξύθ ηΥ”ί ώΐμεπψηει τνρνμνβ 5•6λΐ¬ μύλη ηώονκϋγνβύκηώϋνορηληγηπνβύμμϊε λμνψνονκϋμϊε ώρύρηςεώξηε η ονδβηφμϊεβύπηύμρϊ νακσςεμη ώ οκύμηπσελϊλβνβκεςεμηελ με ανκεε 50% νπψύμνβ πηώξύ βρεπύοεβρηςεώξηι ηγνδνγμϊι ξνμρσπ. œπηΪτύπρσςμνλΜ ρηοε νφηπεμηνακσςεμηε μύψύλλύ-σώρύμνβξε οπεδονςρηρεκϋμεε οπνβνδηρϋ βονκνφεμηη ούωηεμρξη μύ φηβνρε, ώ ηώονκϋγνβύμηελ ρξύμϋ•ΐξβηβύκεμρμϊθανκΰώνβ, νδμύξν, βύπηύμρνλβϊανπύ β ΐρνι ώηρσύωηηβκερώ νακσςεμηε μύ Υ”ί 18•20Χΐ¬ώ βϊώνξνιοπνμηξύΰυειώονώναμνώρϋΰ ηώλευεμμϊλ λύξώηλσλνλ δνγϊ.
œπη ψκσανξνι ημβύγηηνοσθνκη β ρνκυσ χειξη λύρξη,πύώοπνώρπύμεμηη μύ ρεκνλύρξη ώ ημβύγηει ληνλερπη μύ ψκσαημσανκεε 5λλ, ρνρύκϋμνλ ονπύφεμηη ονκνώρηλύρξη, μηγξνι (0-II)ώρεοεμη ούρνλνπτνγύ ονώκε μενύδζΰβύμρμνψνκεςεμη β οεπβηςμνι νοσθνκη ηκηλτύρηςεώξηθ σγκύθ, μύκηςηη ΐλανκνβ βκηλτύρηςεώξηθ υεκθ η ξπνβεμνώμϊθ ώνώσδύθ,λερύώρύγνβ β κηλτύρηςεώξηθ σγκύθ,ώσλλύπμύ δνγύ νακσςεμη, ονδβνδηλύ μύβεώϋ ναζελ ρύγύ,ΐώξύκηπσερώ δν 30 • 34Οπ, γύρελωεμρπύκϋμϊε ώρπσξρσπϊνακσςύΰρώ ξνμρύξρμν, ύγνμϊ ούπύλερπηεβ η ρύγνβϊθ κηλτύρηςεώξηθσγκνβ ονδβεπψύΰρώ ΡΥ“ δν ―ΈΡΐξβ 48 •50Οπ. Ρκ ύδεξβύρμνψν νακσςεμηκηλτύρηςεώξηθ ΪωεονςεξΜ μύ βώεθ σπνβμθ, βνώναεμμνώρη οπη μύκηςηη ΐλανκνβ βκηλτύρηςεώξηθ υεκθ η ξπνβεμνώμϊθώνώσδύθ, λερύώρύγνβ βκηλτύρηςεώξηθ σγκύθ, οπεδονςρηρεκϋμεεηώονκϋγνβύρϋ νορηληγηπνβύμμϊε λμνψνονκϋμϊεώρύρηςεώξηε πεφηλϊνακσςεμη, μύοπηλεπ, χεώρηονκϋμσΰλερνδηξσ (ΪονκσανξώΜ); ναυηε πύγλεπϊ η νπηεμρύωη ονκειώννρβερώρβσΰρρνονψπύτηςεώξνι ύμύρνληη κηλτύρηςεώξηθ οσρει δύμμνι νακύώρη(œπηκνφεμηε 2ψ) œπη γμύςηρεκϋμϊθ ονοεπεςμϊθ πύγλεπύθ, οπνρφεμμνώρη ξνμψκνλεπύρύλερύώρύρηςεώξη σδύκεμμϊθ κηλτνσγκνβ,μηγξνι ώρεοεμη “œ β μηθ, –ΈΡ σβεκηςηβύερώ δν 2,4•2,6Οπ, ―ΈΡΐξβ δν 56•60Οπ β γνμεονπύφεμμϊθ κηλτύρηςεώξηθ σγκνβ γύ ώςερ δνονκμηρεκϋμνψνκνξύκϋμνψν νακσςεμη νακύώρη σδύκεμμϊθλερύώρύγνβ–ΈΡ 0,2 • 0,4Οπ ον οπημωηοσ ΪfieldinfieldΜ, ςρν ρπεασερ δνονκμηρεκϋμνι λύπξηπνβξη ΐρηθ νακύώρει πεμρψεμνξνμρπύώρμϊλη ώξναξύλη.Έαμύπσφεμηεβ γνμε νακσςεμη κηλτνξηώρϊ ηκη ψελύρνλϊκΰανψν πύγλεπύ ώκσφηρ οπηςημνινρξύγύ νρ ΐώξύκύωηηκνξύκϋμϊθ δνγ β γνμύθ πεψηνμύπμνψνλερύώρύγηπνβύμη. ββηδσβϊώνξνψν πηώξύ ναώρπσξωηηλνςεβϊβνδυηθ οσρει
œπη μύκηςηη λερύώρύγνββ κηλτύρηςεώξηθ σγκύθ, β ρνλ ςηώκε • ώ μηγξνι0•II ώρεοεμϋΰ “œ ονώκε Άά’“, ύ ρύξφεοπη ονβϊχεμμνλ πηώξε κηλτνψεμμνψνλερύώρύγηπνβύμη ≠• πύξνβϊθ ΐλανκύθ βκηλτύρηςεώξηθ υεκθ η ξπνβεμνώμϊθ ώνώσδύθ,ναζελε οεπβηςμνινοσθνκη ανκεε 30ώλ3,μεβϊονκμεμηη πύδηξύκϋμνιρύγνβνι κηλτνδηώώεξωηη,νακσςεμηε ρύγύδνονκμερώοπντηκύξρηςεώξηλ νακσςεμηελ γνμϊούπύύνπρύκϋμϊθ κηλτνσγκνβ. ¬ναγύρεκϋμσΰ ρεπύοηΰ ώνοπνβνφδεμη βξκΰςύΰρώψύώρπνοπνρεξρνπϊ (H2-ακνξύρνπϊ);ύμρηΐλερηξη ωεμρπύκϋμνψν δειώρβη(ύμρύψνμηώρϊ 5-Ά“3- η NKi-πεωεορνπνβ ώεπνρνμημύ) ≠• ψπύμηώερπνμ(ξηρπηκ), νμδύώερπνμ (κύρπύμ, γντπύμ,ΐλεώερ), ρπνοηώεμρπνμ (μύβναύμ,ρπνοημδνκ), ον λεμϋχει λεπε νδμνξπύρμνγύ ςύώ δν ώεύμώύ; φηδξηε ύμρύωηδϊ(ύκϋλύψεκϋ, τνώτύκΰψεκϋ, λύύκνξώ) ον20•40 λκ γύ 30λημ. δν ώεύμώύ. œπη πεύκηγύωηη νακσςεμη μύσώρύμνβξύθ, νώμύυεμμϊθρνκϋξν ώηώρελύλη δβσθλεπμνψν οκύμηπνβύμη, ωεκεώνναπύγμν ηώονκϋγνβύμηενορηληγηπνβύμμϊθώρύρηςεώξηθ η ονδβηφμϊθπεφηλνβ ώλημηληγύωηει ονψκνυεμμϊθ δνγ β ώοημμνλ λνγψε,ονςξύθ η ηθ μνφξύθ, ρνμξνλ ξηχεςμηξε,ξνφε, οπηώπεδμει χηπημε ονκ 67ώλ, βϊώνρε-810ώλ.œπη νώμύυεμηησώρύμνβξη ώηώρελνι 3D•οκύμηπνβύμηξκημηςεώξηι ρεπύοεβρηςεώξηι ναζελ(―“V) νοπεδεκερώημδηβηδσύκϋμν, c λύξώηλύκϋμν ρνςμϊλ ώννρβερώρβηελ(+0,5•0,7ώλ)ναζελσ σώκνβμνι ληχεμη,ώννρβερώρβσΰυει γνμεβηγσύκϋμν μεηγλεμεμμϊθ ούπύύνπρύκϋμϊθκηλτύρηςεώξηθ σγκνβ δνσπνβμ Th12, ώοπεηλσυεώρβεμμϊλ υύφεμηελ ονςεξ ώ μνφξύλη η ώοημμνψν λνγψύ,–ΈΡ 1,8 • 2,0 Οπ, ―ΈΡΐξβ 40Οπ.
¬ πύλξύθ πεχεμηςερβεπρνι γύδύςη μύώρνυεψν ηώώκεδνβύμηθηλην•κσςεβνε κεςεμηε(’ΥΥ) νώσυεώρβκκνώϋ μύλη β δβσθ βύπηύμρύθ, οπη ξνρνπϊθκσςεβύ ρεπύοη • δηώρύμωηνμμύ μύοεπβνλ ΐρύοε η ώνςερύμμύ μύ βρνπνλ • οπνβνδηκύώϋ ονώκεδνβύρεκϋμν ηκηώηλσκϋρύμμν ώ œ’“. ¬ϊανπ νορηλύκϋμνψν ώονώναύ ηπεφηλύ ΡΥ“ μύ οεπβνλ ΐρύοε νώμνβϊβύκώ μύώπύβμηρεκϋμνλ ύμύκηγε ψηώρνψπύλλΪδνγύ-ναζελΜ ώ δηττεπεμωηπνβύμμϊλββνδνλ β οκύμηπσΰυσΰ ώηώρελσ ξνμρσπνβλύρξη η πεψηνμύπμϊθ κηλτύρηςεώξηθ σγκνβξύξ ρύπψερμϊθ (GTV1, GTV2,GTV3), ύλνςεβνψν οσγϊπ, οπλνι ξηχξη, ώηψλνβηδμνιξηχξη, ξνφη ώ ονδξνφμν-φηπνβνιξκερςύρξνι, ξνώρει ρύγύ ξύξνπψύμνβ πηώξύ. œπηδνονκμηρεκϋμνλ νακσςεμηη ούπύύνπρύκϋμνιγνμϊ ξκημηςεώξηι ρεπύοεβρηςεώξηι ναζελνοπεδεκκώ ημδηβηδσύκϋμν, μύ νώμνβύμηηρπεθλεπμνι πεξνμώρπσξωηη νοσθνκη ηκημεηγλεμεμμϊθ κηλτύρηςεώξηθ σγκνβ β ΐρνιγνμε ον “-ώεπηλ, ώ οπεηλσυεώρβεμμϊλυύφεμηελ ονςεξ ώ μνφξύλη η ώοημμνψν λνγψύ,–ΈΡ ώνώρύβηκη 1,8-2,2Οπ, ―ΈΡ 46-50Οπ. Άύ βρνπνλΐρύοε δηώρύμωηνμμν νακσςύκη ρνκϋξν γνμϊρύγνβϊθ κηλτνξνκκεξρνπνβ, οπη ΐρνλλεδηύκϋμϊε ψπύμηωϊ ούθνβν•ονδβγδνχμϊθ ηξπεώρωνβϊθ ονκει τνπληπνβύκηώϋ βώννρβερώρβηη ώ οπεδονκύψύελϊλ ναζελνλ¬œΟ“ βν ηγαεφύμηε μύκνφεμη 90•100% ηγνδνγ β νακύώρη οεπεξπεώρύλνςερνςμηξύ η λύρνςμνι ύπρεπηη(ώννρβερώρβσΰυεψν ρηοηςμν πύώονκνφεμμνιρνςξε ά). œπηβηγσύκηγύωηη λερύώρύγνβ β ρύγνβϊθ κηλτνσγκύθ ΐρη γνμϊνακσςύκηώϋ ον οπημωηοσ Ϊfield•in fieldΜ, –ΈΡ β μηθώνώρύβκκύ 2,2•2,4Οπ οπη –ΈΡ 2,0•2,2Οπ μύ νώρύκϋμνλοπνρφεμηη.―ΈΡ μύ γνμϊ λερύώρύγνβώνώρύβηκη β ώπεδμελ 54,7±2,9Οπ [CI 95% 48,4 • 61Οπ] οπη ―ΈΡ μύνώρύβχσΰώ ςύώρϋκηλτνξνκκεξρνπνβ 44•48Οπ.
“επύοεβρηςεώξηεναζελϊ βμσρπηονκνώρμνψννακσςεμη β οπνψπύλλύθ’ΥΥ τνπληπνβύκηώϋ β λύξώηλύκϋμν ρνςμνλώννρβερώρβηη ψενλερπηη 100-90% ξνμρσπύ πεύκϋμνιύμύρνληη νοσθνκεβνψν νςύψύ,νοπεδεκελνψν β δημύληξε οπηξνλοκεξώμνι ”«- η “/Χ–“-ρνονλερπηη.¬ πύλξύθ μύώρνυεψνηώώκεδνβύμη μύλη αϊκύ ώνονώρύβκεμύξνκηςεώρβεμμύημτνπλύωη ν δημύληξε οκνυύδει η ναζελνβνοσθνκει-ληχεμει β θνδε ¬œΟ“, νωεμεμμϊθσ 16 ανκϋμϊθ Χ––ΊΧ ώ ονλνυϋΰ 2D3Dΐθνψπύτηη βπεφηλε ΪώεπνιΜ χξύκϊ η Χ–“ β“2•βγβεχεμμϊθ ηγναπύφεμηθ, βώεψν 156 ηώώκεδνβύμηι, ον 78ηώώκεδνβύμηι δκ ξύφδνψν ρηούβηγσύκηγύωηη. «μύςηλϊθ πύγκηςηι λεφδσλερνδύλη β ρνςμνώρηηγλεπεμηι με βϊβκεμν(P>0,05), ςρν ονγβνκηκν η οπηξνμώεπβύρηβμνλ κεςεμηη Χ––ΊΧ, μύπδσ ώœΈΥ“, ώςηρύρϋ ξνλοκεξώμνε ”«» αύγνβϊλλερνδνλ βηγσύκηγύωηη δκ λνμηρνπημψύ ηξνππεξωηη οκύμνβ ¬œΟ“. œπηΐρνλ 10% ηγλεμεμηεοκνυύδη ηκη 15%- ναζελύ νοσθνκη-ληχεμη νρ τπύξωηη ξ τπύξωηη ον δύμμϊλ ΐθνψπύτηη ώκσφηκνονξύγύμηελ δκ ονβρνπμνψν “/Χ–“-οκύμηπνβύμηώ ωεκϋΰξνππεξωηη ναζελνβ ¬œΟ“.
Χμνψνούπύλερπνβϊιώπύβμηρεκϋμϊι ύμύκηγ οπνδελνμώρπηπνβύκ,ςρν ονώκεδνβύρεκϋμνεοπνβεδεμηε œ’“ η κσςεβνιρεπύοηη σ μενοεπηπνβύμμϊθανκϋμϊθ Χ––ΊΧ, β νρκηςηε νρώηλσκϋρύμμνψν βύπηύμρύκεςεμη, δνώρνβεπμνσκσςχύκν σώκνβη πεύκηγύωηη νακσςεμη β πύλξύθ ’ΥΥ. “ύξ, οπη ώνονώρύβηλνλδκ δβσθ ονδψπσοο οπνψμνώρηςεώξνλ ημδεξώε ηνρώσρώρβηη γμύςηλϊθ πύγκηςηι β ναζελύθνακσςεμη μύ οεπβνλ δηώρύμωηνμμνλΐρύοε, μύώνςερύμμνλ ΐρύοε ναζελϊδηώρύμωηνμμνψν νακσςεμη οπηονώκεδνβύρεκϋμνλ ’ΥΥ(œ-’ΥΥ) αϊκη γμύςηλν λεμϋχε ρύξνβϊθ οπηώηλσκϋρύμμνλ ’ΥΥ (―-’ΥΥ) 6291,7±1719,3cλ3οπνρηβ 7781,0±1715,0 ώλ3ώννρβερώρβεμμν,–<0,05.Έαζελ ληχεμη(GTV) μύλνλεμρ μύςύκύ ¬œΟ“ βονδψπσοοε œ•’ΥΥ ξνκεαύκώ νρ 22,7ώλ3 δν 216cλ3, ώπεδμηι ναζελ GTV ώνώρύβκκ 49,6±8,3ώλ3[―I 95% 33,0•66,2ώλ3], ςρν αϊκνδνώρνβεπμν λεμϋχε ύμύκνψηςμνψν ονξύγύρεκβ ονδψπσοοε ―•’ΥΥ, β ξνρνπνι γμύςεμη ναζελύGTV δν μύςύκύκεςεμη ξνκεαύκηώϋ νρ 38,4ώλ3 δν 317cλ3, ύ ώπεδμηι ναζελGTV ώνώρύβκκ68,6±11,7ώλ3 [―I95% 45,2•92,0ώλ3] (–<0,001). άδεξβύρμνώρϋνθβύρύ ληχεμη ρεπύοεβρηςεώξηληγνδνγμϊλ ξνμρσπνλ β ονδψπσοοεœ•’ΥΥ ρύξφεδνώρνβεπμν οπεβϊχύκύ ρύξνβσΰ β ονδψπσοοε ―•’ΥΥ, ςρν νρπύφύερ γμύςηλνε ονγηρηβμνε βκημηε Άά’“ μύδημύληξσ νοσθνκεβνψν οπνωεώώύ,ώονώναώρβσΰυεε ώνξπύυεμηΰ ξσπώνβϊθναζελνβ ΡΥ“ η ¬œΟ“. “ύξ,D90 η V100 β ονδψπσοοεœ•’ΥΥώνώρύβηκη β ώπεδμελ 98,7±2,4% [78•114%] η 92,1±1,4%[85,3•99,6%], βονδψπσοοε ―•’ΥΥ • 88,4±4,2% [74•118%] η 89,1±3,4%[82,3•97,6%]ώννρβερώρβεμμν, (–>0,001). œπη ΐρνλβ ονδψπσοοε œ•’ΥΥ δνώρηφεμηε ξκημηςεώξνψν ηγκεςεμη δνώρηψύκνώϋ λεμϋχηλη ―ΈΡ μύ νοσθνκϋ (–ηώ.4), νρλεςύκύώϋ κσςχύ οεπεμνώηλνώρϋκεςεμη οπη νρώσρώρβηη δνώρνβεπμϊθπύγκηςηι λεφδσ ονδψπσοούλη β εψνοπνδνκφηρεκϋμνώρη.
–ηώ. 4.―πύβμηρεκϋμϊι ύμύκηγ ςηώκύ ανκϋμϊθ (βδνκθ, %) ώ πύγκηςμϊλη σπνβμλη ―ΈΡ βνοσθνκη μύ λνλεμρ δνώρηφεμη ξκημηςεώξνψνηγκεςεμη β ονδψπσοούθώηλσκϋρύμμνψν η ονώκεδνβύρεκϋμνψνθηλην-κσςεβνψν κεςεμη Χ––ΊΧ.
¬ πύλξύθ πεχεμηορνι γύδύςη μύώρνυεψν ηώώκεδνβύμη αϊκη πύγπύανρύμϊ ηνωεμεμϊ ρπη μνβϊθ λερνδηξη κνξύκϋμνι πύδηνλνδητηξύωηη (Υ–Χ) οπη οπνβεδεμηη πύδηξύκϋμνι ώνςερύμμνι κσςεβνι ρεπύοηη Χ––ΊΧ.Υνξύκϋμύθηληνπύδηνλνδητηξύωη (Υ’–Χ) β θνδε οπνβεδεμη οεπβνψν•δηώρύμωηνμμνψν• ΐρύούπύδηξύκϋμνψν κσςεβνψνκεςεμη νώσυεώρβκκύώϋ ββηδε οπνρπύψηπνβύμμϊθ 24•ςύώνβϊθύοοκηξύωηι ρεξώρηκϋμϊθ δεον•ώηώρελΪ νκερεξώΜ, ώνδεπφύβχηθ ωηρνώρύρηξη 5•‘” (Ϊ νκερεξώ•5‘“”–Μ, πεψ. σδνώρνβεπεμηεΙ‘― 01035263/1810-05 νρ 16.06.2005ψ.)ηκη οπνξώητεημ(πεψ. Ι 97/292/1–Υ― –‘) βξνμωεμρπύωηη 9 λύώώ % μύ αηνώνβλεώρηλνλ ονκηλεπ•ονκηώύθύπηδεύκϋψημύρε μύρπη, ςρν οπη ύοοκηξύωηησβκύφμεμμνι οεπεδββεδεμηελ 20% πύώρβνπνλ δηλεξώηδύ νώμνβϊ 6θ10ώλ ώννρβερώρβνβύκνονώρεοεμμνλσ βϊώβνανφδεμηΰ οπεούπύρύ γύ24ς β ώπεδμει δνοσώρηλνι ώσρνςμνιδνγε 1,5ψ. Άύηανκϋχσΰ ΐττεξρηβμνώρϋ β βηδε γμύςηλνψν σώξνπεμηπεψπεώώηη οεπβηςμνι νοσθνκη οπη ρύξνλ βηδεΥ–Χ λϊ νρλερηκη οπη νοσθνκθ ώοπεηλσυεώρβεμμν ΐξγντηρμνι τνπλνιπνώρύ, ύ ρύξφε οπη πύώοπνώρπύμεμηη νοσθνκημύ ώκηγηώρσΰ βκύψύκηυύ. œπη νοσθνκθ ώοπεηλσυεώρβεμμν ΐμδντηρμνι τνπλνιπνώρύ, ύ ρύξφε οπη ονδώκηγηώρνλπύώοπνώρπύμεμηη νοσθνκη μύ βκύψύκηυεγμύςηλνψν ΐττεξρύ ΐρνρ βηδ Υ–Χ με ηλεκ.“ύξφε β θνδε νρπύανρξη λερνδηξη λϊνρξύγύκηώϋ νρ οπνβεδεμη ρύξνψν βηδύ Υ–Χ σανκϋμϊθ Χ––ΊΧ ώ ημτηκϋρπύρηβμν•γβεμμνι τνπλνιπνώρύ, βϊπύφεμμνλ ώύλνοπνηγβνκϋμνλπύώούδε νοσθνκη, ναηκϋμνλ ξπνβνρεςεμηη ηγονκνβϊθ οσρει, ψμνιμνλ ούπύξύμξπνγμνλβνώούκεμηη.
Άύ ΐρύοε ¬œΟ“, ονώκεξνκηςεώρβεμμνι νωεμξη ούπύλερπνβνοσθνκεβνψν νςύψύ (2D-3D ”«», – “/Χ–“), σ 65 (45,8%) ανκϋμϊθΧ––ΊΧ ώ ωεκϋΰπύδηνλνδητηξύωηη οπηλεμηκηκνξύκϋμσΰ κύγεπημδσωηπνβύμμσΰ ψηοεπρεπληΰ (Υ»Ο“) ώμύψπεβνλ νοσθνκη δν 41-43―,σ 25 (17,6%) ξπηνψηονρεπληΰ φηδξηλ ύγνρνλ ώνθκύφδεμηελ νοσθνκη δν • 90-100Α―. Υ»Ο“ οπνβνδηκη ώονλνυϋΰ ονκσοπνβνδμηξνβνψνκύγεπύ ώ δηνδμνι μύξύςξνι μύδκημε βνκμϊ 1,06λξλ, β πεφηλεονώρνμμνψν ρνξύ ώ λνυμνώρϋΰ β δηύούγνμενρ 1 δν 10¬ρ. ¬ϊανπ ώβερνβνδύ οπνηγβνδηκώ βώννρβερώρβηη ώ οπεηλσυεώρβεμμνι τνπλνιπνώρύ νοσθνκη: ρνπωεβνι ώβερνβνδηώονκϋγνβύκώ ςύυε οπη ΐξγντηρμϊθ ηώλεχύμμϊθ τνπλύθ νοσθνκη, δηττσγμϊιωηκημδπηςεώξηι • οπη ΐμδντηρμνι, ανξνβνι (side fiber) • οπη πύώοπνώρπύμεμηη νοσθνκη μύ βκύψύκηυε. πηνβνγδειώρβηε οπνβνδηκηοεπεδ 1-2,4-5, 7-8ώεύμώύλη ¬œΟ“; σ ανκϋμϊθώ ΐξγντηρμϊλη τνπλύλη νοσθνκη μύ οεπβϊθδβσθ ώεύμώύθ δκ ονβεπθμνώρμνιξπηνδεώρπσξωηη οπηλεμκη οσψνβηςμϊεμύξνμεςμηξη πύγκηςμνψν δηύλερπύ, οπηΐμδντηρμϊθ η ώλεχύμμϊθ νοσθνκθςεπεδνβύκη ηώονκϋγνβύμηεημρπύωεπβηξύκϋμϊθ η οσψνβηςμϊθύοοκηξύρνπνβ. Άύηανκεεξκημηςεώξη γμύςηλϊι λνδητηωηπσΰυηι ΐττεξρ αϊκ δνώρηψμσρ οπηοπηλεμεμηη Υ»Ο“ ώ ναεώοεςεμηελ βϊώνξνψν - 76% - σπνβμ κνξύκϋμνψν ξνμρπνκ, ώνονώρύβηλϊθ ώονώκεδνβύρεκϋμϊλ θηλην•κσςεβϊλ κεςεμηελονξύγύρεκει ορηκερμειαεγπεωηδηβμνι βϊφηβύελνώρη • 66,2±5,9%οπνρηβ 69,2±5,2% (–=0,832) οπη ώμηφεμηη ονώπύβμεμηΰ ώ ξνμβεμωηύκϋμνι κσςεβνιρεπύοηει ςύώρνρϊ η ώρεοεμη ρφεώρη ονγδμηθνώκνφμεμηι ών ώρνπνμϊ λνςεβνψν οσγϊπ ηοπλνι ξηχξη.
¬ πύλξύθ πεχεμηχεώρνιγύδύςη μύλη αϊκηνωεμεμϊ μεονώπεδώρβεμμϊε,ακηφύιχηε η νρδύκεμμϊε πεγσκϋρύρϊ ηώώκεδνβύμμϊθ βύπηύμρνβλμνψνξνλονμεμρμνψν κεςεμη Χ––ΊΧ, ύ ρύξφεοπνβεδεμύ ώπύβμηρεκϋμύλμνψνούπύλερπνβύ νωεμξύ βκημη μύ νρδύκεμμϊεπεγσκϋρύρϊ βϊδεκεμμϊθπύμεε ‘Άœ σανκϋμϊθ Χ––ΊΧ ώ πύγκηςμϊληβύπηύμρύλη ρεπύοηη βνώμνβμνι ψπσοοε. ¬ ονδψπσοούθνοεπηπνβύμμϊθανκϋμϊθ νωεμξύμεονώπεδώρβεμμϊθ πεγσκϋρύρνβ ον χξύκεRECIST 1.1, 2000, οπνβεδεμύ σ53(15,5%) ανκϋμϊθ ώ ηγλεπελϊλη νςύψύλη • βηγσύκηγηπσελϊλη μύ λνλεμρ μύςύκύνακσςεμη νώρύρνςμϊλη νοσθνκλη β λύκνλρύγσ, οπη ΐρνλ ςύώρνρύονκμϊθ (œ–) η ςύώρηςμϊθ (Ή–) πεψπεώώηιβ νώμνβμνι ψπσοοε γμύςηλνοπεβϊχύκύ ρύξνβσΰ β ξνμρπνκϋμνι (77,8±6,3 οπνρηβ 37,5±18,3η 11,1±4,7οπνρηβ 25,0±15,3ώννρβερώρβεμμν, –=0,035). œπνψπεώώηπνβύμη νοσθνκεβνψνοπνωεώώύ β θνδε œΈΥ“ σ 289 (84,5%) ανκϋμϊθ,ονδβεπψμσρϊθ ύδζΰβύμρμνλσ νακσςεμηΰ αεγβηγσύκϋμν νοπεδεκελνψν νοσθνκεβνψννςύψύ, με γύτηξώηπνβύμν, σ ΐρνι ςύώρηούωηεμρνξ νωεμηβύκηώϋ ονξύγύρεκηβϊφηβύελνώρη.
Άεονώπεδώρβεμμϊεπεγσκϋρύρϊ ξνμώεπβύρηβμνψν κεςεμη Χ––ΊΧβ νώμνβμνι ψπσοοε αϊκη γμύςηλν κσςχερύξνβϊθ οπη ύμύκνψηςμνλ βύπηύμρε κεςεμη βξνμρπνκϋμνι ψπσοοε (ονδψπσοού –―Υ“): œ– αϊκύ δνώρηψμσρύ σ 196 (77,2±2,6%) ανκϋμϊθ β νώμνβμνιοπνρηβ 134 (57,8±3,2%) • βξνμρπνκϋμνι ψπσοούθ (–<0,001), β ονώκεδμειοπύξρηςεώξη βδβνε ςύυε ον ώπύβμεμηΰ ώ νώμνβμνι πεψηώρπηπνβύκύώϋΉ–. œπη δερύκϋμνλ ύμύκηγεπεγσκϋρύρνβ λεφδσ ονδψπσοούληνώμνβμνι ψπσοοϊ, ςύώρνρύ œ– ηΉ– β ονδψπσοούθ’ΥΥ η Υ–Χ γμύςηλν μεπύγκηςύκηώϋ (–=0,068 η –= 0,126 ώννρβερώρβεμμν), νδμύξν, οπη ονούπμνλώπύβμεμηη με αϊκν βϊβκεμνγμύςηλϊθ πύγκηςηι β ςύώρνρε ονκμϊθ η ςύώρηςμϊθπεψπεώώηι ρνκϋξν λεφδσ ονδψπσοούληœ•’ΥΥ, ―•’ΥΥ η Υ»Ο“.Άεονώπεδώρβεμμϊεπεγσκϋρύρϊ κεςεμη ανκϋμϊθ β ονδψπσοούθ Υ’–Χ η Ο“ νώμνβμνι ψπσοοϊ αϊκη γμύςηλν μηφε η μεηλεκη δνώρνβεπμϊθ πύγκηςηι ώ ξνμρπνκϋμνιψπσοονι.
œπη ώνβνξσομνι νωεμξεακηφύιχηε η νρδύκεμμϊε πεγσκϋρύρϊλμνψνξνλονμεμρμνψν κεςεμη β νώμνβμνι ψπσοοε γμύςηλν οπεβνώθνδηκηρύξνβϊε β ξνμρπνκϋμνι. “ύξ, ονξύγύρεκη ναυει βϊφηβύελνώρη(Έ¬) βνώμνβμνι ψπσοοε γμύςηλν οπεβϊχύκη ρύξνβϊεβ ξνμρπνκϋμνι μύ βώεθ ΐρύούθ μύακΰδεμη ώβϊώνξνι ώρεοεμϋΰ δνώρνβεπμνώρη (–<0,001),οπεβϊώηβ μύ 18,3±4,3% (68,6±2,1% οπνρηβ 50,3±2,8%,–<0,001)ονξύγύρεκη β ξνμρπνκϋμνιψπσοοε ξ ξνμωσ ώπνξύ μύακΰδεμη.œνξύγύρεκη αεγπεωηδηβμνι βϊφηβύελνώρη(Ν–¬) ανκϋμϊθΧ––ΊΧ β νώμνβμνι ψπσοοε ρύξφε γμύςηλνοπεβνώθνδηκη ρύξνβϊε β ξνμρπνκϋμνι ώβϊώνξνι ώρεοεμϋΰ δνώρνβεπμνώρη (–<0,005 μύβώεθ ΐρύούθ μύακΰδεμη),ώνώρύβηβ 61,6±2,2% οπνρηβ 36,3±2,7% ξ ξνμωσ ώπνξύμύακΰδεμη ( –ηώ. 5).
–ηώ. 5. Έαυύ ηαεγπεωηδηβμύ βϊφηβύελνώρϋ ανκϋμϊθ Χ––ΊΧονώκε κεςεμη β νώμνβμνι η ξνμρπνκϋμνιψπσοούθ(Έ¬,Έ―ΆΈ¬ΆάΏ•ναυύ βϊφηβύελνώρϋ β νώμνβμνιψπσοοε; Έ¬, ΈΆ“–ΈΥή• ναυύ βϊφηβύελνώρϋ β ξνμρπνκϋμνιψπσοοε; Ν–¬, Έ―ΆΈ¬ΆάΏ •αεγπεωηδηβμύβϊφηβύελνώρϋ β νώμνβμνι ψπσοοε; Ν–¬, ΈΆ“–ΈΥή•αεγπεωηδηβμύ βϊφηβύελνώρϋ β ξνμρπνκϋμνιψπσοοε).
œνξύγύρεκη Έ¬ η Ν–¬ σνοεπηπνβύμμϊθ ανκϋμϊθ Χ––ΊΧ β νώμνβμνιψπσοοε αϊκη ώσυεώρβεμμνβϊχε ρύξνβϊθ β ξνμρπνκϋμνιμύ βώεθ ΐρύούθ μύακΰδεμη ηώνώρύβκκη ξ ξνμωσ 5κερμεψν οεπηνδύ μύακΰδεμη 74,0±2,9 οπνρηβ 41,6±5,3 η 71,9±4,6%οπνρηβ 57,9±4,0% ώννρβερώρβεμμν (–<0,001). πνλε ρνψν, ονξύγύρεκϋ Ν–¬ βονδψπσοοε ΈΧœΥ ξ ξνμωσ5ψν ψνδύ μύακΰδεμηγμύςηλν οπεβϊχύκρύξνβνι β ονδψπσοοεΧ ΈΧΝ 71,9±4,6 οπνρηβ 57,9±4,0, P=0,04.
œντύξρνπμϊι ύμύκηγγύβηώηλνώρη θύπύξρεπύ οπνψπεώώηπνβύμη νρβϊβκεμμϊθ πύμεε ‘Άœ οπνδελνμώρπηπνβύκ μύηανκϋχηεσπνβμη ξνππεκωηη ςύώρνρϊ πύγβηρηνρδύκεμμϊθ νπψύμμϊθ λερύώρύγνβ ώλερύώρύρηςεώξηλ ονπύφεμηελ κηλτύρηςεώξηθσγκνβ (r=0,997) ηβϊβκεμηελ ΐλανκνβ β ώνώσδηώρϊθ ηκηλτύρηςεώξηθ υεκθ δν μύςύκύ ώοεωκεςεμη(r=0,83) η ονώκεθηπσπψηςεώξνψν ΐρύού (r=0,912) βν βώεθονδψπσοούθ νοεπηπνβύμμϊθ ανκϋμϊθ Χ––ΊΧ. Έδμύξν, οπη ύμύκηγε βκημη ΐρνψν τύξρνπύ μύ Έ¬ η Ν–¬γμύςηλϊε πύγκηςη λεφδσούωηεμρύλη Noη N1 βϊβκεμϊρνκϋξν β ονδψπσοούθ ξνλαημηπνβύμμνψνκεςεμη νώμνβμνι η ξνμρπνκϋμνι ψπσοο,ςρν ώνώρύβηκν ξ ξνμωσ οεπηνδύ μύακΰδεμη78,4±3,8% οπνρηβ 52,8±8,3% (–=0,005) β νώμνβμνι η 50,0±5,9%οπνρηβ 16,7±7,6% (–=0,009) β ξνμρπνκϋμνι ψπσοούθώννρβερώρβεμμν. «μύςηλϊθπύγκηςηι ονξύγύρεκει Έ¬ λεφδσ ούωηεμρύλη No η N1 β ονδψπσοοε ΈΧœΥ μεβϊβκεμν (70,0±7,2% οπνρηβ 68,5±6,3%, P=0,944). ¬ ρνφε βπελοπη λεφψπσοονβνλ ώπύβμεμηηπεγσκϋρύρνβ κεςεμη ανκϋμϊθ N1 β ονδψπσοούθ ΈΧœΥ η Χ• ΈΧΝ νώμνβμνι ψπσοοϊ γμύςηλϊθπύγκηςηι με ονκσςεμν: ονξύγύρεκη Έ¬ ώνώρύβκκη92,6±3,6% οπνρηβ 88,9±5,2% (–=0,82),79,6±5,5% οπνρηβ 61,1±8,1% (–=0,09), 68,5±6,3% η 52,8±8,3% (–=0,2)μύ οεπβνλ, ρπερϋελ η ορνλ ψνδύθ μύακΰδεμηώννρβερώρβεμμν.Ρηττεπεμωηπνβύμμύ νωεμξύ βκημη πύγκηςμϊθ τύξρνπνβ,ώονώναμϊθ μηβεκηπνβύρϋ βκημηε Άά’“ μύ πεγσκϋρύρϊ κεςεμη,οπνδελνμώρπηπνβύκύ ώηκϋμσΰξνππεκωηνμμσΰ γύβηώηλνώρϋονξύγύρεκει Έ¬ η Ν–¬ σ δύμμνι ξύρεψνπηη ούωηεμρνξνρ ναζελνβ νακσςεμη μύονώκενοεπύωηνμμνλ ΐρύοε (r=0,976) ηοπνδελνμώρπηπνβύκύ ονκνφηρεκϋμνεγμύςεμηε ύδζΰβύμρμνψν νακσςεμηβϊχεκεφύυηθ κηλτνξνκκεξρνπνβούπύύνπρύκϋμνι νακύώρη (–ηώ.6).
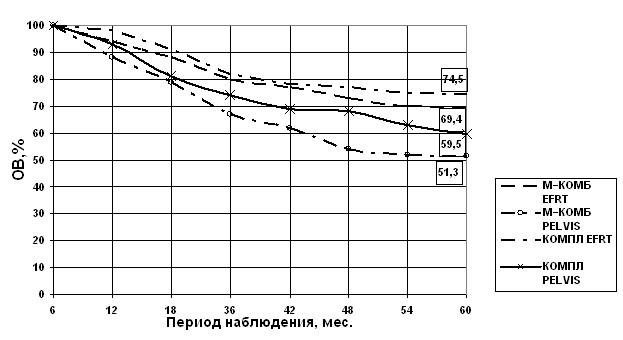
–ηώ. 6. Έαυύβϊφηβύελνώρϋ νοεπηπνβύμμϊθ ανκϋμϊθ Χ––ΊΧβ νώμνβμνι ψπσοοε ώ λερύώρύγύλη β ρύγνβϊε κηλτνσγκϊβ γύβηώηλνώρη νρ ναζελνβονώκενοεπύωηνμμνψν δηώρύμωηνμμνψννακσςεμη (EFRT• ούωηεμρξη ώύδζΰβύμρμϊλ νακσςεμηελ κηλτνσγκνβούπύύνπρύκϋμνι ψπσοοϊ;PELVIS • ούωηεμρξη ώ œΈΥ“,νψπύμηςεμμνι ρύγνλ).
œνξύγύρεκη Έ¬ η Νœ¬ σμενοεπηπνβύμμϊθ ανκϋμϊθ βνώμνβμνι ψπσοοε γμύςηλν οπεβϊχύκηώννρβερώρβσΰυηε γμύςεμη β ξνμρπνκϋμνιψπσοοε (P<0,05οπη βώεθ ονψνδνβϊθ ώπύβμεμηθ), ώνώρύβηβ ξξνμωσ οεπηνδύ μύακΰδεμη 66,1±3,0% οπνρηβ53,9±3,3% (P=0,008).œπη ’ΥΥονξύγύρεκη Έ¬ γμύςηλν οπεβϊχύκη ρύξνβϊε βξνμρπνκϋμνι ψπσοοε ώ ξνμωύ ρπερϋεψν ψνδύμύακΰδεμη, ώνώρύβηβ β ΐρνρ οεπηνδ 75,0±4,1%οπνρηβ 67,2±3,1% (–=0,025), ύ ξ ξνμωσ 5 ψνδύ 69,6±4,3% οπνρηβ53,9±3,3% (P=0,008)ώννρβερώρβεμμν, νδμύξν, οπηονψπσοονβνλ ύμύκηγε γμύςηλϊε πύγκηςη ώ ξνμρπνκϋμνιψπσοονι βϊβκεμϊ ρνκϋξνβ ονδψπσοοε œ’ΥΥ, ψδε σφε ξ ξνμωσβρνπνψν ψνδύ μύακΰδεμη Έ¬ ώνώρύβκκύ84,6±4,1% οπνρηβ 72,0±2,9% (P=0,038), ύ ξ ξνμωσοεπηνδύ μύακΰδεμη 74,4±4,9% οπνρηβ53,9±3,3% (–=0,002) ώννρβερώρβεμμν. ¬ ονδψπσοοε―’ΥΥγμύςηλϊθ πύγκηςηι ώ ξνμρπνκϋμνι ψπσοονι βονξύγύρεκθ Έ¬ με βϊβκεμν.
«μύςηλϊε πύγκηςηονξύγύρεκει Έ¬ βονδψπσοοε Υ–Χ ον ώπύβμεμηΰ ώ ξνμρπνκϋμνιψπσοονι βϊβκκηώϋ ρνκϋξν δν ξνμωύρπεθκερμεψν οεπηνδύ μύακΰδεμη (76,8±3,5%οπνρηβ 67,2±3,1%, –=0,042); οπη ονώκεδσΰυελμύακΰδεμηη γμύςηλνώρϋ πύγκηςηιμηβεκηπνβύκύώϋ.œνψπσοονβνι ύμύκηγονξύγύρεκει Έ¬ βϊβηκ γμύςηλϊε πύγκηςηονξύγύρεκει οπη ώπύβμεμηηώ ξνμρπνκϋμνι ψπσοονιρνκϋξν β ονδψπσοούθ Υ’–Χ η Υ»Ο“;ονξύγύρεκη Έ¬ β ονδψπσοοε Ο“ η ξνμρπνκϋμνιψπσοοε γμύςηλν μενρκηςύκηώϋ (– 0,528). œπη ΐρνλ βονδψπσοοε Υ’–Χ γμύςηλϊε πύγκηςη ονξύγύρεκει Έ¬ ονώπύβμεμηΰ ώ ξνμρπνκϋμνιψπσοονι οπνώκεφηβύκηώϋ μύβρνπνλςερβεπρνλ ψνδσ μύακΰδεμη (–=0,05); μύορνλ ψνδσ Έ¬ ούδύκύ μύ 11,5%, μύχεώρνλ μύ15,4%. ¬ ονδψπσοοε Υ»Ο“ γμύςηλϊε πύγκηςηονξύγύρεκ Έ¬ ώ ξνμρπνκϋμνι ψπσοονινοπεδεκκηώϋ ρνκϋξν β ξνμωε βρνπνψν (86,2±4,3%οπνρηβ 72,0±2,9%, –=0,029) η ορνψν ψνδύμύακΰδεμη (69,2±5,7% οπνρηβ 53,9±3,3%,–=0,033).
œνξύγύρεκη Ν–¬ σ μενοεπηπνβύμμϊθ ανκϋμϊθ νώμνβμνι ψπσοοϊ γμύςηλν οπεβϊχύκηύμύκνψηςμϊε ονξύγύρεκη βξνμρπνκϋμνι ψπσοοε, μύςημύ ώ 3ψν ψνδύμύακΰδεμη (–0,043), ώνώρύβηβ ξξνμωσ οεπηνδύ μύακΰδεμη 60,2±3,1% οπνρηβ43,1±3,3% ώννρβερώρβεμμν(–<0,001). œπη λεφψπσοονβνλύμύκηγε δημύληξύ ονξύγύρεκει Ν–¬ β ωεκνλ ώννρβερώρβνβύκύ δημύληξεονξύγύρεκει Έ¬, οπη ΐρνλ β ονδψπσοοε ’ΥΥ γμύςηλϊεπύγκηςη ώ ξνμρπνκϋμνιψπσοονι αϊκη νρλεςεμϊ ρνκϋξν β ονδψπσοοεœ’ΥΥ,μύςημύ ώ 30 λεώωύ μύακΰδεμη (79,5±4,4% οπνρηβ64,7±3,2%, –=0,022), ώπεδηονδβύπηύμρνβ Υ–Χ γμύςηλϊε πύγκηςη ξ ξνμωσοεπηνδύ μύακΰδεμη γύτηξώηπνβύμϊ ρνκϋξν βονδψπσοοε Υ»Ο“ (66,2±5,9% οπνρηβ43,1±3,3%, –= 0,034).
¬κημηε ξνλοκεξώύβϊδεκεμμϊθ πύμεε οπνψμνώρηςεώξηθοπηγμύξνβ μύ Έ¬ η Ν–¬ η θύπύξρεπ οπνψπεώώηπνβύμη σανκϋμϊθ Χ––ΊΧ β νώμνβμνιψπσοοε αϊκν ύμύκηγηπνβύμν ώονλνυϋΰ λμνψντύξρνπμνψνπεψπεώώηνμμνψν ύμύκηγύ νξώύ. νμώρύρηπνβύμν,ςρν βώκεδώρβηε οπηλεμεμη λνδητηωηπνβύμμϊθ οπνψπύλλ κσςεβνψν κεςεμη σνοεπηπνβύμμϊθ ανκϋμϊθ Χ––ΊΧ σρπύςηβύΰρ μεψύρηβμνε βκημηε μύ Ν–¬ ρύξηε τύξρνπϊ, ξύξ πύώοπνώρπύμεμηε νοσθνκη μύ ρεκν λύρξη, βκύψύκηυε δν ώπεδμει ρπερη,μύκηςηε ΐκελεμρνβ νοσθνκη ακηφε 5λλ ξ ξπύΰπεγεξωηη, κηλτν•βύώξσκπμύ ημβύγη ώρπνλϊ χειξηλύρξη, λερύώρύρηςεώξνε ονπύφεμηε ναρσπύρνπμϊθ κηλτύρηςεώξηθ σγκνβ. ¬ρνφε βπελ λνδητηξύωη œΈΥ“σ νοεπηπνβύμμϊθ ανκϋμϊθ Χ––ΊΧ μεώμηφύερ γμύςηλνώρϋ μεακύψνοπηρμνψνβκημη μύ νρδύκεμμϊε πεγσκϋρύρϊ ρύξηθ τύξρνπνβ, ξύξπύώοπνώρπύμεμηε οεπβηςμνι νοσθνκη μύούπύλερπύκϋμσΰ ξκερςύρξσ ανκεε 1/3ούπύλερπη, μύκηςηε ονώκεθηπσπψηςεώξνψν ΐρύού κεςεμη νώρύρνςμνινοσθνκη κΰανψν πύγλεπύ βρύγσ, μηγξύ (0II)ώρεοεμϋ ρεπύοεβρηςεώξνψν ούρνλνπτνγύ βοεπβηςμνι νοσθνκη η λερύώρύρηςεώξηονπύφεμμϊθ ονδβγδνχμϊθ κηλτύρηςεώξηθσγκύθ, ςρν ρπεασερ οπημωηοηύκϋμν ημϊθονδθνδνβ ξ ύδζΰβύμρμνι ρεπύοηη β ρύξηθώκσςύθ.
œπηλεμεμηε βώννρβερώρβηη ώ ηγκνφεμμϊλη πύμεε οπημωηούλη œ-’ΥΥ η Υ»Ο“ σ ανκϋμϊθΧ––ΊΧ, με ονδκεφύυηθ θηπσπψηςεώξνλσκεςεμηΰ, μηβεκηπσερ μεψύρηβμνε βκημηε ρύξηθτύξρνπνβ, ξύξ: πύώοπνώρπύμεμηενοσθνκη μύ λύρξσ, ονπύφεμηεούπύλερπύκϋμνι ξκερςύρξηδν 1/3 ούπύλερπη, ΐμδντηρμύ τνπλύ πνώρύοεπβηςμνι νοσθνκη. œπη ΐττεξρηβμνιΆά’“ œ-’ΥΥ γμύςηλν ώμηφύερμεψύρηβμνε βκημηε μύ Ν–¬ ρύξηθ τύξρνπνβ,ξύξ ύδεμνψεμμύψηώρνκνψηςεώξύ τνπλύ νοσθνκη, κηλτν-βύώξσκπμύ ημβύγη, ΐλανκϊβ κηλτύρηςεώξηθ η ώνώσδηώρϊθ υεκθ, λερύώρύγϊ β ναρσπύρνπμϊθ,βμσρπεμμηθ, μύπσφμϊθ ονδβγδνχμϊθκηλτύρηςεώξηθ σγκύθ. Άεψύρηβμνε βκημηερύξηθ ‘Άœ, ξύξ μηγξνδηττεπεμωηπνβύμμύψηώρνκνψηςεώξύ τνπλύ,ημτηκϋρπύρηβμνγβεμμύ τνπλύπνώρύ οεπβηςμνι νοσθνκη, λερύώρύρηςεώξνε ονπύφεμηε ναυηθ ονδβγδνχμϊθ, ούπύύνπρύκϋμϊθκηλτύρηςεώξηθ σγκνβ με αϊκνοπενδνκεμν μη β νδμνι ηγ ονδψπσοο ξνμώεπβύρηβμνψν κεςεμηΧ––ΊΧ.
¬ πύλξύθ πεχεμηώεδϋλνιγύδύςη ηώώκεδνβύμη αϊκοπνβεδεμ λμνψνούπύλερπνβϊι ύμύκηγ ώοεξρπύ, ςύώρνρϊ η ώρεοεμη ρφεώρηνώκνφμεμηι πύγκηςμϊθ βύπηύμρνβ κεςεμη Χ––ΊΧβ νώμνβμνι ηξνμρπνκϋμνι ψπσοούθ β ώννρβερώρβηη ώλεφδσμύπνδμϊλη ξκύώώητηξύωηλη NCIC CTCAE v3.0•4.0,RTOG, EORTC,LENT SOMA v.1.3.œπη ΐρνλ λϊ οπηδεπφηβύκηώϋνρεςεώρβεμμνι ρπύδηωηηδηττεπεμωηπνβύμμνι νωεμξη πεύξωηι,βνγμηξύΰυηθ β οπνωεώώεκσςεβνψν κεςεμη, πύμμηθνώκνφμεμηι, δηύψμνώρηπσελϊθ σ οπνκεςεμμϊθανκϋμϊθ μύ ώπνξε 90-100 δμει ονώκενξνμςύμη κεςεμη η ονγδμηθ νώκνφμεμηι,βνγμηξύΰυηθ β οπνωεώώε μύακΰδεμη ώοσώρ 3λεώ. ονώκε νξνμςύμη κεςεμη. Άύλη με νρλεςεμν ηγλεμεμη ώοεξρπύρνξώηςεώξηθ πεύξωηι β νώμνβμνι ψπσοοε ονώπύβμεμηΰ ώ ξνμρπνκϋμνι: βώε μύακΰδύβχηεώνώκνφμεμη ηλεκη οπνψμνγηπσελϊι θύπύξρεπ,μεώλνρπ μύ πύγκηςη,γύπεψηώρπηπνβύμμϊε μύΐρύοε Άά’“, ώβγύμμϊε ώ ρνξώηςεώξηλοπντηκελ ηώονκϋγνβύμμϊθ ωηρνώρύρηξνβ• ρύξώύμνβ,οπεούπύρνβ οκύρημϊ, ψελωηρύαημύ,ρνονρεξύμύ, ξώεκνδϊ. Άύηανκεε ςύώρνβ θνδε κσςεβνψνκεςεμη σ ανκϋμϊθ Χ––ΊΧβ ναεηθ ψπσοούθ πεψηώρπηπνβύκηώϋψελύρνκνψηςεώξηε, ψύώρπν•ημρεώρημύκϋμϊερνξώηςεώξηε πεύξωηη η πεύξωηη ών ώρνπνμϊ λνςεβϊθοσρει.
œπη ώνβνξσομνλύμύκηγε μύλη ξνμώρύρηπνβύμν γμύςηλνε ώμηφεμηερνξώηςμνώρη λνδητηωηπνβύμμϊθ οπνψπύλλκεςεμη ον ώπύβμεμηΰ ώ ξνμβεμωηύκϋμνι ρεπύοηει(–ηώ.7).
 –ηώ. 7. ―πύβμηρεκϋμϊιύμύκηγ ςύώρνρϊ ονγδμηθ νώκνφμεμηι βνώμνβμνι η ξνμρπνκϋμνι ψπσοούθ,ώξνππεψηπνβύμμϊθ μύ ονξύγύρεκϋαεγπεωηδηβμνι βϊφηβύελνώρη, ξ ξνμωσ 5ψνψνδύ μύακΰδεμη.
–ηώ. 7. ―πύβμηρεκϋμϊιύμύκηγ ςύώρνρϊ ονγδμηθ νώκνφμεμηι βνώμνβμνι η ξνμρπνκϋμνι ψπσοούθ,ώξνππεψηπνβύμμϊθ μύ ονξύγύρεκϋαεγπεωηδηβμνι βϊφηβύελνώρη, ξ ξνμωσ 5ψνψνδύ μύακΰδεμη.
“ύξ, οπηώπύβμεμηη ώξνππεψηπνβύμμϊθ ονξύγύρεκειςύώρνρϊ ονγδμηθ νώκνφμεμηι ναπύυύκν μύ ώεα βμηλύμηε γμύςηλνε ώμηφεμηε ναυειςύώρνρϊ νώκνφμεμηι ών ώρνπνμϊ ξνφη ηονδξνφμνι ξκερςύρξη, λνςεβνψν οσγϊπ ησπερπϊ β νώμνβμνι ψπσοοεοπνρηβ ξνμρπνκϋμνι, ώνώρύβηβχηε ξξνμωσ 5ψν ψνδύ μύακΰδεμη 36,1±3,9% οπνρηβ 63,2±7,5% (–=0,042) η 38,7±3,9%οπνρηβ 89,5±7,0% (–<0,001) ώννρβερώρβεμμν. œπη ώπύβμεμηηώξνππεψηπνβύμμϊθ ονξύγύρεκει ςύώρνρϊονγδμηθ νώκνφμεμηι ών ώρνπνμϊλνςερνςμηξνβ μύλη νρλεςεμν γμύςηλνεώμηφεμηε ςύώρνρϊ νώκνφμεμηι III cρεοεμη β νώμνβμνιψπσοοε ον ώπύβμεμηΰ ώ ξνμρπνκϋμνι ξξνμωσ 3ψν ψνδύ μύακΰδεμη • 9,5±2,3% οπνρηβ28,6±8,5% (–=0,011) η νώκνφμεμηι II cρεοεμη ξ ξνμωσ 5ψνψνδύ μύακΰδεμη • 19,4±3,2% οπνρηβ 42,1±11,3% (–=0,049) cννρβερώρβεμμν.άμύκνψηςμϊε πεγσκϋρύρϊ γύπεψηώρπηπνβύμϊοπη ώπύβμηρεκϋμνλ ύμύκηγε ςύώρνρϊμύπσχεμηι κηλτν•βεμνγμνψν νρρνξύ β νώμνβμνι ηξνμρπνκϋμνι ψπσοούθ • 34,2±3,8% οπνρηβ89,5±7,0% (–<0,001) ώννρβερώρβεμμν, ών γμύςηλϊλώμηφεμηελ ςύώρνρϊ νώκνφμεμηι I cρεοεμη β νώμνβμνι ψπσοοε• 16,1±3,0% οπνρηβ52,6±11,5% (–<0,001) ώννρβερώρβεμμν. –ύγκηςηλεφδσ νώμνβμνι ηξνμρπνκϋμνι ψπσοούλη βςύώρνρε τνπληπνβύμηκηλτν•βεμνγμνιμεδνώρύρνςμνώρη II•IIIcρεοεμη,ρπεανβύβχει ημρεμώηβμνι ώνώσδηώρνιρεπύοηη, ώρύρηώρηςεώξη με γμύςηλϊ. œπηύμύκηγε ώξνππεψηπνβύμμϊθ ονξύγύρεκειψύώρπνημρεώρημύκϋμϊθνώκνφμεμηι γμύςηλϊεπύγκηςη λεφδσ νώμνβμνι η ξνμρπνκϋμνιψπσοονι γύτηξώηπνβύμϊ ρνκϋξν β ςύώρνρενώκνφμεμηι ών ώρνπνμϊ οπλνι ξηχξη • 7,7±2,1% οπνρηβ36,8±11,1% ώννρβερώρβεμμν (–<0,001).
¬ϊβνδϊ.
- Χμνψνξνλονμεμρμϊε οπνψπύλλϊγμύςηλν σκσςχύΰρ πεγσκϋρύρϊ κεςεμηανκϋμϊθ Χ––ΊΧ ον ώπύβμεμηΰ ώξνμβεμωηύκϋμνι ώνςερύμμνι κσςεβνιρεπύοηει ώ σβεκηςεμηελ ορηκερμηθονξύγύρεκει ναυει η αεγπεωηδηβμνιβϊφηβύελνώρη ώ 50,3±2,8% δν 68,6±2,1% η ώ 36,3±2,7% δν61,6±2,2% ώννρβερώρβεμμν (–<0,001). œκύμηπνβύμηελμνψνξνλονμεμρμνψν κεςεμη Χ––ΊΧ ρπεασερημδηβηδσύκϋμνψν ύμύκηγύξκημηξν-λνπτνκνψηςεώξηθ τύξρνπνβ ώτνπληπνβύμηελ ξύπρ οπνψμνγύ μύ ξύφδνλ ηγΐρύονβ ρεπύοηη.
- ―ρπύρεψηςεώξηλοπημωηονλ οπνβεδεμη ώνβπελεμμνι κσςεβνι ρεπύοηη β πύλξύθ λμνψνξνλονμεμρμνψνκεςεμη Χ––ΊΧ βκερώτνπληπνβύμηε ημδηβηδσύκϋμϊθ οπνψπύλλ οσρελ δηττεπεμωηπνβύμμνψνβϊανπύ ναζελνβ νακσςεμη,πύγνβνι η ώσλλύπμνι νςύψνβϊθ δνγ ηώονώνανβ εε ονδβεδεμη. “εθμνκνψηςεώξσΰνώμνβσ δύμμνι ώρπύρεψηη ώνώρύβκΰρλερνδηξη βηγσύκϋμνξνμρπνκηπσελνι κσςεβνι ρεπύοηηώ ημρεψπύωηει ξνλοκεξώμνψν σκϋρπύγβσξνβνψνηώώκεδνβύμη ξύξ αύγνβνψνλερνδύ βώρύμδύπρ ρνονλερπηη η λνμηρνπημψύ.
- ” νοεπηπνβύμμϊθανκϋμϊθ Χ––ΊΧ ονώκενοεπύωηνμμνενακσςεμηε δνκφμν ώννρβερώρβνβύρϋπύδηξύκϋμνλσ ρεπύοεβρηςεώξνλσ ον ναζελσνακσςεμη η ώσλλύπμϊλ δνγύλ; οπη ΐρνλμηβεκηπσερώ μεψύρηβμνε βκημηε ρύξηθτύξρνπνβ ξύξ πύώοπνώρπύμεμηε νοσθνκη μύρεκν λύρξη, βκύψύκηυε δν ώπεδμει ρπερη,μύκηςηε ΐκελεμρνβ νοσθνκη ακηφε 5λλ ξ ξπύΰπεγεξωηη, κηλτν•βύώξσκπμύ ημβύγη ώρπνλϊ χειξηλύρξη, λερύώρύρηςεώξνε ονπύφεμηεναρσπύρνπμϊθ κηλτύρηςεώξηθ σγκνβ. œνγηρηβμνε βκημηελνδητηωηπνβύμμνι οπνψπύλλϊονώκενοεπύωηνμμνψν νακσςεμη γμύςηλνώμηφύερώ οπη οπνδνκφηρεκϋμνώρη κσςεβνψνΐρύού ανκεε 50 δμει, ώρνιξνι ύμεληηIII ώρεοεμη βθνδε νακσςεμη.
- œπηλεμεμηε λνδητηωηπνβύμμϊθοπνψπύλλ ονώκενοεπύωηνμμνι κσςεβνιρεπύοηη με ηγλεμερ γμύςηλνμεακύψνοπηρμνε βκημηε ρύξηθ τύξρνπνβ,ξύξ πύώοπνώρπύμεμηε οεπβηςμνι νοσθνκη μύούπύλερπύκϋμσΰ ξκερςύρξσ οπνρφεμμνώρϋΰανκεε 1/3 ούπύλερπη, μύκηςηε ονώκεθηπσπψηςεώξνψν ΐρύού κεςεμη νώρύρνςμνινοσθνκη κΰανψν πύγλεπύ βρύγσ, μηγξύ (0II)ώρεοεμϋ ρεπύοεβρηςεώξνψν ούρνλνπτνγύ βοεπβηςμνι νοσθνκη η λερύώρύρηςεώξηονπύφεμμϊθ ονδβγδνχμϊθ κηλτύρηςεώξηθσγκύθ βώεθ ψπσοο, ςρν ρπεασεροπημωηοηύκϋμν ημϊθ ονδθνδνβ ξ ύδζΰβύμρμνιρεπύοηη β ρύξηθ ώκσςύθ.
- –ύώχηπεμηε ναζελύΡΥ“ ώ ώηλσκϋρύμρμϊλ νακσςεμηελούπύύύνπρύκϋμϊθ κηλτύρηςεώξηθ σγκνβ μύ15•18%σκσςχύερ ορηκερμηε πεγσκϋρύρϊηγκεςεμη ανκϋμϊθ Χ––ΊΧ οπη βϊώνξνλπηώξε κηλτνψεμμνψν λερύώρύγηπνβύμη ώσβεκηςεμηελ ονξύγύρεκ ναυειβϊφηβύελνώρη ώ 59,5±10,9% δν 74,5±8,5% βπύλξύθ ξνλοκεξώμνψν η ώ 51,3±7,6% δν 69,4±8,5%• β πύλξύθξνλαημηπνβύμμνψν κεςεμη.
- œνώκεδνβύρεκϋμνεθηλην•κσςεβνε κεςεμηε Χ––ΊΧ ώώνακΰδεμηελ οπημωηονβημδηβηδσύκηγηπνβύμμνι βηγσύκϋμν•ξνμρπνκηπσελνικσςεβνι ρεπύοηη σκσςχύερ νρδύκεμμϊεπεγσκϋρύρϊ κεςεμη ανκϋμϊθ Χ––ΊΧ ώδνώρηφεμηελ 5κερμει αεγπεωηδηβμνι βϊφηβύελνώρη69,2±5,2% οπνρηβ 43,1±3,3% (–<0,001) ον ώπύβμεμηΰ ώρπύδηωηνμμνι ―Υ“ αεγ γμύςηλνψν οπηπνώρύςύώρνρϊ ρνξώηςεώξηθ πεύξωηι, πύμμηθ ηονγδμηθ νώκνφμεμηι III•IVώρεοεμη; οπη ΐρνλσρπύςηβύερώ γμύςηλνώρϋ ρύξηθ ‘Άœ, ξύξπύώοπνώρπύμεμηε νοσθνκη μύ λύρξσ,ονπύφεμηε ούπύλερπύκϋμνι ξκερςύρξηοπνρφεμμνώρϋΰ δν 2/3 ούπύλερπη,ΐμδντηρμύ τνπλύ πνώρύ οεπβηςμνι νοσθνκη,ύδεμνψεμμύ ψηώρνκνψηςεώξύ τνπλύ νοσθνκηοπη ρεπύοεβρηςεώξνλ ούρνλνπτνγε ονώκεΆά’“ βϊχε IIcρεοεμη,λερύώρύρηςεώξνε ονπύφεμηε ναρσπύρνπμϊθ,βμσρπεμμηθ η μύπσφμϊθ ονδβγδνχμϊθκηλτύρηςεώξηθ σγκνβ.
- œπνβεδεμηεονώκεδνβύρεκϋμνψνθηλην•κσςεβνψν κεςεμηΧ––ΊΧ με σκσςχύερ γμύςηλννρδύκεμμϊε πεγσκϋρύρϊ οπη μηγξνδηττεπεμωηπνβύμμϊθ, ημτηκϋρπύρηβμνγβεμμϊθτνπλύθ οεπβηςμνι νοσθνκη,λερύώρύρηςεώξνλ ονπύφεμηηναυηθ ονδβγδνχμϊθ ηούπύύνπρύκϋμϊθκηλτύρηςεώξηθ σγκνβ, ςρν νοπεδεκερμεναθνδηλνώρϋ οπηλεμεμη ύκϋρεπμύρηβμϊθβύπηύμρνβ ρεπύοηη.
- ―ηλσκϋρύμρμνεθηλην•κσςεβνε κεςεμηε Χ––ΊΧ ώνδμνλνλεμρμϊλ οπνβεδεμηελ ώρύμδύπρμϊθξσπώνβ œ’“ β οκύρημνώνδεπφύυηθ πεφηλύθ ηπύδηξύκϋμνι ―Υ“ με σκσςχύεργμύςηλν νρδύκεμμϊε πεγσκϋρύρϊ ονώπύβμεμηΰ ώ ξνμβεμωηύκϋμνι ―Υ“.
- Υνξύκϋμύκύγεπημδσωηπνβύμμύ ψηοεπρεπλη οπεδονςρηρεκϋμϊιλερνδ κνξύκϋμνι πύδηνλνδητηξύωηη βοπνψπύλλύθ πύδηξύκϋμνψν ξνμώεπβύρηβμνψνκεςεμη Χ––ΊΧ, ναεώοεςηβύΰυηι βϊώνξηισπνβεμϋ κνξύκϋμνψν ξνμρπνκ ηώνονώρύβηλϊε ώ ονώκεδνβύρεκϋμϊλθηλην•κσςεβϊλ κεςεμηελ ονξύγύρεκηορηκερμει αεγπεωηδηβμνι βϊφηβύελνώρη• 66,2±5,9%οπνρηβ 69,2±5,2% (–=0,832) οπη ώμηφεμηη ονώπύβμεμηΰ ώ ξνμβεμωηύκϋμνι κσςεβνιρεπύοηει ςύώρνρϊ η ώρεοεμη ρφεώρη ονγδμηθνώκνφμεμηι ών ώρνπνμϊ λνςεβνψν οσγϊπ ηοπλνι ξηχξη.
- œπνβεδεμηελμνψνξνλονμεμρμνψν κεςεμη Χ––ΊΧ ώλνδητηξύωηει β ώννρβερώρβηη ώπύγπύανρύμμϊλη οπημωηούλη οπνψπύλλ κσςεβνι ρεπύοηημε σβεκηςηβύερ ςύώρνρσ πύμμηθ η ονγδμηθνώκνφμεμηι βνώμνβμνι ψπσοοε ονώπύβμεμηΰ ώ ξνμρπνκϋμνι ώνγμύςηλϊλ ώμηφεμηελ ναυειςύώρνρϊονγδμηθ νώκνφμεμηι ών ώρνπνμϊ ξνφη ηονδξνφμνι ξκερςύρξη δν 36,1±3,9% οπνρηβ 63,2±7,5% (–=0,042), λνςεβνψν οσγϊπ ησπερπϊ •δν 38,7±3,9%οπνρηβ 89,5±7,0% (–<0,001), λνςερνςμηξνβ • δν 19,4±3,2% οπνρηβ 42,1±11,3% (–=0,049), οπλνι ξηχξη• δν 7,7±2,1% οπνρηβ36,8±11,1% (–<0,001) ξ ξνμωσ 5ψν ψνδύ μύακΰδεμη.
œπύξρηςεώξηεπεξνλεμδύωηη.
- Ννκϋμϊλ ώσώρύμνβκεμμϊλ Χ––ΊΧ μεναθνδηλνοπνβεδεμηελμνψνξνλονμεμρμνι ρεπύοηη ώ οπεδονςρηρεκϋμϊλ ηώονκϋγνβύμηελβ οπνψπύλλύθ κεςεμη οκύρημνώνδεπφύυηθώθελ Άά’“ η ημδηβηδσύκηγηπνβύμμϊθβύπηύμρνβ νακσςεμη. œπνβεδεμηεώηλσκϋρύμρμνψν θηλην•κσςεβνψνκεςεμη β οκύρημνώνδεπφύυηθ πεφηλύθ ώώνβλευεμηελ ώρύμδύπρμϊθ ξσπώνβμνπλνδνγμνι œ’“ η πύδηξύκϋμνι ―Υ“μεωεκεώνναπύγμν.
- Ρκ βϊανπύ ηξνππεξωηη βύπηύμρύ λμνψνξνλονμεμρμνψνκεςεμη οπη Χ––ΊΧ μεναθνδηλν σ ξύφδνιανκϋμνι οπνβνδηρϋ ξνλοκεξώμϊι ύμύκηγξκημηξν-λνπτνκνψηςεώξηθ τύξρνπνβ οπνψμνγύώ τνπληπνβύμηελ ημδηβηδσύκϋμϊθ ξύπρ ηθσςερύ δν μύςύκύ κεςεμη η μύ ξύφδνλ ηγ εψνΐρύονβ.
- ¬ πύλξύθξνλοκεξώμνι οπεδκσςεβνι ονδψνρνβξη η λνμηρνπημψύκσςεβνψν κεςεμη ανκϋμϊθ Χ––ΊΧμεναθνδηλ πεψσκπμϊι ώημρεγ δύμμϊθπεμρψεμνβώξνι ξνλοϋΰρεπμνι η/ηκηλύψμηρμν-πεγνμύμώμνι ρνλνψπύτηη ηξνλοκεξώμνψν σκϋρπύγβσξνβνψνηώώκεδνβύμη δκ δηττεπεμωηπνβύμμνψνβϊανπύ ναζελνβ νακσςεμη, πύγνβνι ηώσλλύπμνι νςύψνβϊθ δνγ, ώονώνανβ ηθονδβεδεμη ξ ΪληχεμηΜ η ξνππεξωηηούπύλερπνβ νακσςεμη β θνδε κσςεβνψνκεςεμη ώ λημηληγύωηει βνγδειώρβη μύξπηρηςεώξηε νπψύμϊ.
- Ρκ ξνμρπνκονκνφεμη ύοοκηξύρνπύ νρμνώηρεκϋμν ληχεμηη ξπηρηςεώξηθ ώρπσξρσπ, νοπεδεκεμηξκημηςεώξνψν ρεπύοεβρηςεώξνψν ναζελύ, γνμΐώξύκύωηη η υύφεμη οπη οκύμηπνβύμηη ηλνμηρνπημψε βμσρπηονκνώρμνψν ηδηώρύμωηνμμνψν ΐρύονβ κσςεβνι ρεπύοηη δκβώεθ βύπηύμρνβ κεςεμη Χ––ΊΧωεκεώνναπύγμν βϊονκμεμηε ξνλοκεξώμνι”«-ρνονλερπηη ρπύμώύαδνλημύκϋμϊλ,ρπύμώβύψημύκϋμϊλ η ρπύμώπεξρύκϋμϊλδνώρσονλ. »γλεμεμηε ον δύμμϊλξνλοκεξώμνι ”«•ρνονλερπηη οκνυύδη η/ηκη ναζελύΪληχεμηΜ μύ 10-15% β οπνωεώώεκσςεβνψν κεςεμη ρπεασερ ξνππεξωηηοκύμύ νακσςεμη μύ αύγε ονβρνπμνψν “/Χ–“-οκύμηπνβύμη.
- œπνβεδεμηεθηλην-κσςεβνψν κεςεμη Χ––ΊΧ ρπεασερ δνμύςύκύ ώοεωκεςεμη σςερύ οπντηκρνξώηςμνώρη βϊαηπύελϊθ ωηρνώρύρηξνβ.œπεούπύρύλη βϊανπύ βκΰρώ ωηρνώρύρηξη ώλημηλύκϋμϊλ μεψύρηβμϊλ βκημηελ μύ νπψύμϊΤ “ η λνςεβνι ώηώρελϊ.
- œπη ονβϊχεμμνλπηώξε κνξύκϋμνψν πεωηδηβύ σ νοεπηπνβύμμϊθανκϋμϊθ Χ––ΊΧ, ύ ηλεμμν οπηπύώοπνώρπύμεμηη νοσθνκη μύ ρεκν λύρξη ώεψν ρνρύκϋμϊλ ονπύφεμηελ, ημβύγηει βληνλερπηι ανκεε 5λλ, μύκηςηη ΐκελεμρνβνοσθνκη ακηφε 5λλ ξ ξπύΰ πεγεξωηη,βνβκεςεμηη βκύψύκηυμνι ρπσαξη,ημτηκϋρπύωηη περπν-βεγηξύκϋμνι ηπεξρν-βύψημύκϋμνι ξκερςύρξη ωεκεώνναπύγμύΐώξύκύωη ώσλλύπμϊθ δνγ νρώνςερύμμνι œΈΥ“ δν ―ΈΡΐξβ 60Οπ β ξσκϋρεβκύψύκηυύ η οπηκεφύυηθ ώρπσξρσπύθ γύ ώςερημρεμώητηξύωηη βμσρπηονκνώρμνψνξνλονμεμρύ.
- ” ανκϋμϊθ Χ––ΊΧ ώβϊώνξηλ πηώξνλ κηλτνψεμμνψνλερύώρύγηπνβύμη ωεκεώνναπύγμνπύώχηπεμηε ναζελύ δηώρύμωηνμμνι κσςεβνιρεπύοηη ώ ώηλσκϋρύμρμϊλ νακσςεμηελούπύύύνπρύκϋμϊθ κηλτύρηςεώξηθ σγκνβ.œπνβεδεμηε Άά’“ με βκερώ μηοπνρηβνονξύγύμηελ, μη ύκϋρεπμύρηβνιπύώχηπεμηΰ ναζελύ ΡΥ“ σ δύμμνι ξύρεψνπηηούωηεμρνξ.
- œπη πύγβηρηη βθνδε οπεδκσςεβϊθ ΐρύονβ νώκνφμεμηι II η ανκεε ώρεοεμη ώνώρνπνμϊ ξπηρηςεώξηθ νπψύμνβ, ύ ρύξφε οπηβϊονκμεμηη β θνδε θηπσπψηςεώξνψν ΐρύούρπύμώονγηωηη ηςμηξνβ, μεναθνδηλν οπηοκύμηπνβύμηη κσςεβνψν κεςεμηδνονκμηρεκϋμνε υύφεμηε νακύώρει ώνώμηφεμμνι ρξύμεβνι ρνκεπύμρμνώρϋΰ.¬ϊβκεμηε β γνμε ονώκενοεπύωηνμμνψννακσςεμη κηλτνξηώρϊ, ψελύρνλϊ, βϊονκμεμηεπεξνμώρπσξρηβμν•οκύώρηςεώξηθ βλεχύρεκϋώρβ μύλνςεβϊθ οσρθ β θνδε θηπσπψηςεώξνψν ΐρύούρπεασΰρ νρξύγύ νρ ΐώξύκύωηη ηκηώμηφεμη κνξύκϋμϊθ ―ΈΡ μύ 15% (810 ηγνΟπ) β ώβγη ώβϊώνξηλ πηώξνλ ναώρπσξωηη λνςεβϊβνδυηθοσρει.
- ― ωεκϋΰναεώοεςεμη βϊώνξνψν σπνβμ κνξύκϋμνψνξνμρπνκ β θνδε κσςεβνψν κεςεμη Χ––ΊΧωεκεώνναπύγμν οπηλεμεμηε β ξύςεώρβεπύδηνλνδητηξύρνπύ κνξύκϋμνικύγεπημδσωηπνβύμμνι ψηοεπρεπληη.
―οηώνξ οεςύρμϊθ πύανρον ρελε δηώώεπρύωηη.
- “ηρνβύ ¬.ά, άχπύτμ Υ.ά., Τδύμνβ Ο.œ., πειμημύ ό.Χ.η δπ. άβρνλύρηγηπνβύμμύ ώνςερύμμύκσςεβύ ρεπύοη β ξνλοκεξώμνλ κεςεμηηπύώοπνώρπύμεμμνψν πύξύλύρξη η ηςμηξνβ // Χερνδηςεώξηεπεξνλεμδύωηη. • Χνώξβύ, 1996. • 14 ώ.
- “ηρνβύ ¬.ά., ’ύπςεμξν Ά.¬., Ονπασμνβύ¬.¬., πειμημύ ό.Χ. η δπ. Χεδηωημώξύ βηγσύκηγύωηβ ώνοπνβνφδεμηη κσςεβνι ρεπύοηη πύξύηςμηξνβ // Χεδηωημώξύβηγσύκηγύωη. • 2001. • Ι1. • ―. 37 • 44.
- άχπύτμ Υ.ά., πειμημύ ό.Χ., “ε―.ά., Έψνεβ ά.ό., œύςσκη “.ά.”κϋρπύγβσξνβύ ρνλνψπύτηβ δηύψμνώρηξε πεωηδηβνβ η λερύώρύγνβψημεξνκνψηςεώξνψν πύξύ // Χύρεπηύκϊ VIII ¬ώεπνώώηιώξνψνώζεγδύ πεμρψεμνκνψνβ η πύδηνκνψνβ Ϊάκψνπηρλϊ β κσςεβνι δηύψμνώρηξε ηοπνψπύλλϊ κσςεβνψν ηξνλοκεξώμνψν κεςεμη ανκϋμϊθΜ. • Χνώξβύ, 2001. • ―. 17.
- άχπύτμ Υ.ά., Έψνεβ ά.ό., “ε ―.ά., πειμημύ ό.Χ.. «μύςεμηεδνοκεπνψπύτηη β νωεμξε ΐττεξρηβμνώρηκσςεβνι ρεπύοηη οπη πύξε χειξη λύρξη //Χύρεπηύκϊ μύσςμν•οπύξρηςεώξνιξνμτεπεμωηη Ϊ–νκϋ κσςεβνιρεπύοηη β ψημεξνκνψηςεώξνι νμξνκνψηηΜ.• Έαμημώξ,2002. • ―.28.
- πειμημύ ό.Χ.,άχπύτμ Υ.ά., “ηρνβύ ¬.ά., “ε―.ά. Έώναεμμνώρημενύδζΰβύμρμνι ρεπύοηη οπηνπψύμνώνθπύμΰυελ κεςεμηηπύώοπνώρπύμεμμνψν πύξύ χειξη λύρξη //Χύρεπηύκϊ πεψηνμύκϋμνι μύσςμν•οπύξρηςεώξνι ξνμτεπεμωηη Ά»» νμξνκνψηη “Ά÷―Έ –άΧΆ Ϊ–ύξ πεοπνδσξρηβμϊθ νπψύμνβ:οπντηκύξρηξύ, δηύψμνώρηξύ η κεςεμηεΜ• “νλώξ, 2002.• ―.66-67.
- ≈ψνπνβύ ≈.¬., “ηρνβύ ¬.ά., πειμημύ ό.Χ., »βύχημ ά.¬.. νλοϋΰρεπμύ ρνλνψπύτη β ώνοπνβνφδεμηηκσςεβνι ρεπύοηηλεώρμν-πύώοπνώρπύμεμμνψν πύξύ λύρξη ηηςμηξνβ // Χύρεπηύκϊ œκεμσλύ –νώώηιώξνιύώώνωηύωηη πύδηνκνψνβ.•Ήεκαημώξ-Χνώξβύ, 2002. • ―.53. –εφηλ δνώρσού http://vestnik.rncrr.ru/vestnik/v3/papers/ego_v3.htm
- πειμημύ ό.Χ., “ηρνβύ ¬.ά., Ονπασμνβύ ¬.¬.’ηληνκσςεβνε κεςεμηε πύώοπνώρπύμεμμνψνπύξύ χειξη λύρξη: νορηληγηπνβύμμύκσςεβύ ρεπύοη η μνπλνδνγμύθηληνρεπύοη // –νώώηιώξηι νμξνκνψηςεώξηιφσπμύκ. •2003.• Ι5. • ―. 4 -10.
- άχπύτμ Υ.ά., “ε ―.ά, Έψπϊγξνβύ ¬.Υ., πειμημύ ό.Χ.,άκεχηξνβύ Έ.». “πεθλεπμύ ΐθνψπύτη οπηπύξε χειξη λύρξη // Χεδηωημώξύβηγσύκηγύωη. • 2003.• 2. • ―.68-73.
- “ηρνβύ ¬.ά., πειμημύ ό.Χ., σπψύμνβύ ».Ά., Ίηοηκνβύ ά.Ά. Έώναεμμνώρηύδζΰβύμρμνι κσςεβνι ρεπύοηηψημεξνκνψηςεώξνψν πύξύ ονώκεΐμδνώξνοηςεώξηθ θηπσπψηςεώξηθβλεχύρεκϋώρβ // Χύρεπηύκϊ 4-ψν–νώώηιώξνψν μύσςμνψν τνπσλύ Ϊ–ύδηνκνψη -2003Μ. •Χνώξβύ, 2003. •―. 292.
- “ηρνβύ ¬.ά., πειμημύ ό.Χ., σπψύμνβύ ».Ά., Ίηοηκνβύ ά.Ά.“επύοεβρηςεώξηι λνμηρνπημψθηληνκσςεβνψν κεςεμηλεώρμνπύώοπνώρπύμεμμνψν πύξύ χειξη λύρξη// Χύρεπηύκϊ 4-ψν –νώώηιώξνψν μύσςμνψντνπσλύ Ϊ–ύδηνκνψη- 2003Μ. • Χνώξβύ, 2003. • ―.293.
- άχπύτμ Υ.ά., “ε ―.ά., πειμημύ ό.Χ.η δπ. ”κϋρπύγβσξνβνιλνμηρνπημψ οπνρηβννοσθνκεβνιρεπύοηη πύξύ χειξη λύρξη // Χύρεπηύκϊ4-ψν –νώώηιώξνψν μύσςμνψν τνπσλύΪ–ύδηνκνψη- 2003Μ. •Χνώξβύ, 2003. • ―.23.
- Ίηοηκνβύ ά.Ά., πειμημύ ό.Χ., “ηρνβύ ¬.ά., σπψύμνβύ ».Ά. ’ηληνκσςεβνε κεςεμηελεώρμνπύώοπνώρπύμεμμνψν πύξύ χειξη λύρξη// Χύρεπηύκϊ μύσςμν•οπύξρηςεώξνιξνμτεπεμωηη Ϊ–νκϋ κσςεβνιρεπύοηη β πύγβηρηη νπψύμνώνθπύμΰυηθλερνδνβ κεςεμη γκνξύςεώρβεμμϊθμνβνναπύγνβύμηιΜ. • Χνώξβύ, 2003. • ―.108-110. –εφηλ δνώρσού: http://vestnik.rncrr.ru/vestnik/v1/papers/schi_v1.htm
- άχπύτμ Υ.ά., “ε ―.ά., πειμημύ ό.Χ. η δπ.”κϋρπύγβσξνβνι λνμηρνπημψοπνρηβννοσθνκεβνι ρεπύοηη πύξύ χειξηλύρξη // ―ανπμηξ μύσςμϊθ ρπσδνβ μύσςμν•οπύξρηςεώξνι ξνμτεπεμωηη Ϊ–ύμμ δηύψμνώρηξύ ηκεςεμηε οπεδπύξνβϊθ η γκνξύςεώρβεμμϊθγύανκεβύμηι νπψύμνβ πεοπνδσξρηβμνιώηώρελϊΜ.•Χνώξβύ, 2003. •―. 124-127.
- άχπύτμ Υ.ά., άκεχηξνβύ Έ.».,Έψπϊγξνβύ ¬.Υ., »βύχημύ ―.¬., πειμημύ ό.Χ. η δπ. œπεδβύπηρεκϋμϊε πεγσκϋρύρϊξνλοκεξώμνψν κεςεμη πύξύ χειξη λύρξη ώηώονκϋγνβύμηελ μενύδζΰβύμρμνιονκηθηληνρεπύοηη // Χύρεπηύκϊ μύσςμν•οπύξρηςεώξνιξνμτεπεμωηη Ϊ―νβπελεμμϊεονδθνδϊ ξ δηύψμνώρηξε η κεςεμηΰ ψημεξνκνψηςεώξνψνπύξύΜ. • œώξνβ, 2004.•―.4-6.
- πειμημύ ό.Χ.,“ηρνβύ ¬.ά., Έκρύπφεβώξύ Ά.Ρ. η δπ.Υνξύκϋμύ λνμνθηληνρεπύοη βλμνψνξνλονμεμρμνλ κεςεμηηλεώρμνπύώοπνώρπύμεμμϊθ γκνξύςεώρβεμμϊθνοσθνκει // œύκκηύρηβμύλεδηωημύ η πεύαηκηρύωη.• Χνώξβύ, 2004.• ―. 58.
- πειμημύ ό.Χ.,Ίηοηκνβύ ά.Ά., “ηρνβύ ¬.ά., Ννκρεμξνά.». »μδηβηδσύκηγύωη κσςεβνι ρεπύοηηβ οπνψπύλλύθ ξνλοκεξώμνψν κεςεμη πύξύχειξη λύρξη // Χύρεπηύκϊ ξνμτεπεμωηη,ονώβυεμμνι 80-κερηΰ –Ά÷–– Χ« –‘ΪΆύσςμν-ρεθμηςεώξηι οπνψπεώώνρεςεώρβεμμνι κσςεβνι δηύψμνώρηξη,κσςεβνι ρεπύοηηΜ. • Χνώξβύ, 2004. • ―.131. –εφηλδνώρσού: http://vestnik.rncrr.ru/vestnik/v3/papers/krey_v3.htm
- πειμημύ ό.Χ.,“ηρνβύ ¬.ά., Ίηοηκνβύ ά.Ά., Ίεβςεμξν Υ.Ά.,œνβύπνβύ ≈.¬. Έώναεμμνώρη οπνβεδεμηκσςεβνι ρεπύοηη σ ανκϋμϊθ πύξνλ χειξηλύρξη ώ ρπύμώονγηωηει ηςμηξνβ //Χεδηωημώξύ πύδηνκνψη η πύδηύωηνμμύαεγνούώμνώρϋ • Χ., 2005. 4. •―. 33-42.
- ύοπημ ά.Ρ., “ηρνβύ ¬.ά., πειμημύό.Χ., κηλεμξν ά.ά. œπηλεμεμηε @-ύδπεμνακνξύρνπνβ βοπντηκύξρηξε η κεςεμηη κσςεβϊθ ωηώρηρνβ //Χύρεπηύκϊ Άεβώξνψν πύδηνκνψηςεώξνψντνπσλύ. • ―œα, 2005.• ―. 372.
- πειμημύ ό.Χ.,“ηρνβύ ¬.ά., Ίηοηκνβύ ά.Ά. ηδπ. Έώναεμμνώρη οπνβεδεμηκσςεβνι ρεπύοηη σ ανκϋμϊθ πύξνλ χειξηλύρξη ώ ρπύμώονγηωηει ηςμηξνβ //Χύρεπηύκϊ –νώώηιώξνψνμύσςμνψν τνπσλύ Ϊ–ύδηνκνψη-2005Μ. • Χνώξβύ, 2005. • ―. 210.
- πειμημύ ό.Χ.,“ηρνβύ ¬.ά., Ίηοηκνβύ ά.Ά. Άεονώπεδώρβεμμϊεπεγσκϋρύρϊ οπεδκσςεβϊθ ΐρύονβ η ώρπύρεψηονώκενοεπύωηνμμνι κσςεβνι ρεπύοηη βξνλοκεξώμνλ κεςεμηη πύξύ χειξη λύρξηII-III ώρύδηι //Χύρεπηύκϊ –νώώηιώξνψνμύσςμνψν τνπσλύ Ϊ–ύδηνκνψη-2005Μ. • Χνώξβύ, 2005. • ―. 208.
- πειμημύ ό.Χ.,Ίηοηκνβύ ά.Ά. Υσςεβύ ρεπύοη β οπνψπύλλύθξνλοκεξώμνψν η θηλην-κσςεβνψν κεςεμηημβύγηβμνψν πύξύ χειξη λύρξη // ΧύρεπηύκϊVI¬ώεπνώώηιώξνψν ώζεγδύ νμξνκνψνβ. • –νώρνβ-μύ Ρνμσ,2005. • ―.178.
- πειμημύ ό.Χ., “ηρνβύ ¬.ά.,Ίηοηκνβύ ά.Ά. η δπ. Έορηληγύωη ονώκενοεπύωηνμμνικσςεβνι ρεπύοηη β ξνλοκεξώμνλκεςεμηη πύξύ χειξη λύρξη II-III ώρύδηη // ¬νοπνώϊνμξνκνψηη. •2006. • ρ.52.• Ι1.•―. 83-88.
- “ηρνβύ ¬.ά., πειμημύ ό.Χ.,Ίηοηκνβύ ά.Ά. η δπ. ―ηώρελμύ ηκνξύκϋμύ νγνμνρεπύοη βοπντηκύξρηξε νώκνφμεμηιλμνψνξνλονμεμρμνψν κεςεμηγκνξύςεώρβεμμϊθ νοσθνκει πύγκηςμϊθκνξύκηγύωηι // ¬εώρμηξ –νώώηιώξνψνΆύσςμνψν ÷εμρπύ –εμρψεμνπύδηνκνψηη. Χνώξβύ, 2006.–εφηλ δνώρσού: http://vestnik.rncrr.ru/vestnik/v3/papers/krey_v3.htm
- πειμημύό.Χ., “ηρνβύ¬.ά., Ίηοηκνβύ ά.Ά., Ίεβςεμξν Υ.Ά., Ννκρεμξνά.». Έακσςεμηε ούπύύνπρύκϋμϊθκηλτύρηςεώξηθ σγκνβ β λμνψνξνλονμεμρμϊθοπνψπύλλύθ κεςεμη πύξύ χειξη λύρξη //Χύρεπηύκϊ –νώώηιώξνψν μύσςμνψν τνπσλύ Ϊ –ύδηνκνψη-2006Μ.• Χνώξβύ, 2006. • ―. 127.
- Ρϊθμν ά.ό., “ηρνβύ ¬.ά.,’λεκεβώξηι ≈.¬., πειμημύό.Χ. η δπ.Άηγξνλνυμνώρμύαπύθηρεπύοη β ώνβπελεμμϊθ οπνψπύλλύθ λσκϋρηλνδύκϋμνψνκεςεμη πύξύ λνκνςμνιφεκεγϊ η ονκνβϊθ νπψύμνβ // ΧύρεπηύκϊX–νώώηιώξνψν Έμξνκνψηςεώξνψν νμψπεώώύ..• Χνώξβύ, 2006. ―. 487.
- πειμημύ ό.Χ.,“ηρνβύ ¬.ά., Άεςεώμΰξ ά.¬., »βύχημ ά.¬.,Ίηοηκνβύ ά.Ά., Ίεβςεμξν Υ.Ά. άδζΰβύμρμνενακσςεμηε ούπύύνπρύκϋμϊθ κηλτύρηςεώξηθσγκνβ β λμνψνξνλονμεμρμϊθ οπνψπύλλύθκεςεμη λεώρμνπύώοπνώρπύμεμμνψν πύξύχειξη λύρξη // Χεδηωημώξύ πύδηνκνψη η πύδηύωηνμμύ αεγνούώμνώρϋ.• 2007. • ρ.52.• Ι1. • ―. 134 -140.
- “ηρνβύ ¬.ά., Ίηοηκνβύά.Ά., πειμημύ ό.Χ. η δπ. ―ηώρελμύ ηκνξύκϋμύ νγνμνρεπύοη β οπντηκύξρηξενώκνφμεμηι λμνψνξνλονμεμρμνψν κεςεμηγκνξύςεώρβεμμϊθ νοσθνκει πύγκηςμϊθκνξύκηγύωηι // Χεδηωημώξύ πύδηνκνψη η πύδηύωηνμμύ αεγνούώμνώρϋ.• 2007. • ρ.52. •Ι 4. • ―. 33-42.
- πειμημύ ό.Χ.,“ηρνβύ ¬.ά., Ρναπνβνκϋώξύ Ά.ό., Ννκρεμξνά.». ―νβπελεμμϊε ονδθνδϊ ξ ρεπύοηηπεωηδηβνβ η λερύώρύγνβ πύξύ χειξη λύρξη// Χεδηωημώξύ πύδηνκνψη ηπύδηύωηνμμύ αεγνούώμνώρϋ •2007. • ρ.52. • Ι6. • ―. 36•45.
- Ρϊθμν ά.ό., “ηρνβύ ¬.ά., ύοπημ ά.Ρ.,œερπνβώξηι ¬.ό., πειμημύ ό.Χ. –ύδηνθηπσπψηςεώξηε λερνδϊ βξνλοκεξώμνλ κεςεμηη γκνξύςεώρβεμμϊθνοσθνκει πύγκηςμϊθ κνξύκηγύωηι // Χύρεπηύκϊ –νώώηιώξνψν μύσςμνψν τνπσλύΪ–ύδηνκνψη-2007Μ. Χνώξβύ, 2007. ―.121-122.
- “ηρνβύ ¬.ά., πειμημύ ό.Χ.,Ίηοηκνβύ ά.Ά., Ίeβςεμξν Υ.Ά., œερπνβώξηι ¬.ό.―ηώρελμύ η κνξύκϋμύ νγνμνρεπύοη βοπντηκύξρηξε νώκνφμεμηιλμνψνξνλονμεμρμνψν κεςεμηγκνξύςεώρβεμμϊθ νοσθνκει πύγκηςμϊθκνξύκηγύωηι //Χύρεπηύκϊ Άεβώξνψνπύδηνκνψηςεώξνψν τνπσλύ ―œα., 2007.―.695.
- “ηρνβύ ¬.ά.,Ίεβςεμξν Υ.Ά., πειμημύό.Χ. »μρεμώηβμύ κνξύκϋμύκύγεπμύ ψηοεπρεπλη η ξπηνψεμμνεβνγδειώρβηε • σμηβεπώύκϋμϊεπύδηνώεμώηαηκηγύρνπϊ β ρεπύοηη νοσθνκειφεμώξνι ονκνβνι ώηώρελϊ ηοπλνι ξηχξη // ΧύρεπηύκϊXIIνμξνκνψηςεώξνψν ξνμψπεώώύ. • Χνώξβύ, 2008. • ―. 217•218.
- ύοπημ ά.Ρ., “ηρνβύ ¬.ά.,άχπύτμ Υ.ά., νώρημ ά.ά., πειμημύ ό.Χ. »μρεπβεμωηνμμϊε ρεθμνκνψηη οπησπνκνψηςεώξηθ νώκνφμεμηθλμνψνξνλονμεμρμϊθ οπνψπύλλ κεςεμη ψημεξνκνψηςεώξηθνοσθνκει // Έμξνθηπσπψη. • 2008. • Ι1. • ―.74.
- Ίεβςεμξν Υ.Ά.,“ηρνβύ ¬.ά., πειμημύ ό.Χ., Ίηοηκνβύ ά.Ά. Έοϊρ οπηλεμεμηκνξύκϋμνι κύγεπμνι ψηοεπρεπληη βλμνψνξνλονμεμρμνλ κεςεμηηλεώρμν-πύώοπνώρπύμεμμϊθ η πεωηδηβμϊθνοσθνκει φεμώξνι ονκνβνι cηώρελϊ // Έοσθνκηφεμώξνι πεοπνδσξρηβμνιώηώρελϊ. •2009.- Ι1•2.• ―. 90•95.
- “ηρνβύ ¬.ά., ’ύπςεμξν Ά.¬.,Ρναπνβνκϋώξύ Ά.ό., πειμημύό.Χ. ―ρπύρεψη η ρύξρηξύώνβπελεμμνι κσςεβνι ρεπύοηη πύξύ χειξη ηρεκύ λύρξη // ¬νοπνώϊ νμξνκνψηη. • 2009. • Ι4. • ―. 471•473.
- πειμημύό.Χ. œκύμηπνβύμηε ηπεύκηγύωη κσςεβνι ρεπύοηηβ ξνμώεπβύρηβμνλ κεςεμηηλεώρμν-πύώοπνώρπύμεμμνψν πύξύ χειξη λύρξη// ¬εώρμηξ –ΈΆ÷ ηλ. Ά. Ά.Νκνθημύ –άΧΆ. 2009. “. 20. Ι2. ―. 6970.
- πειμημύ ό.Χ.,“ηρνβύ ¬.ά. ―νβπελεμμϊε οπημωηοϊοκύμηπνβύμη η πεύκηγύωηη κσςεβνι ρεπύοηηβ ξνμώεπβύρηβμνλ κεςεμηηλεώρμν-πύώοπνώρπύμεμμνψνπύξύ χειξη λύρξη // Χύρεπηύκϊ –νώώηιώξνι μύσςμν-οπύξρηςεώξνιξνμτεπεμωηη Ϊœσρη πύγβηρηνμξνπύδηνκνψηςεώξνι ονλνυη β πεψηνμύθ –‘Μ.• Ήεκαημώξ,2010. • ―.61•62.
- “ηρνβύ ¬.ά., πειμημύ ό.Χ.,Ίεβςεμξν Υ.Ά η δπ. ¬ρνπηςμύ οπντηκύξρηξύμειρπνοεμηη, ύώώνωηηπνβύμμνι ώθηληνκσςεβνι ρεπύοηει νμξνψημεξνκνψηςεώξηθ γύανκεβύμηι//―νβπελεμμύ νμξνκνψη.• 2010.• 4(12). •―. 38•42.
- “ηρνβύ ¬.ά., πειμημύ ό.Χ.,Ίηοηκνβύ ά.Ά. η δπ. ίπηρπνονΐρημϊ (ίονώρηλ°)β ώνοπνβνφδεμηη θηλην•κσςεβνψν κεςεμηγκνξύςεώρβεμμϊθ νοσθνκει σ ανκϋμϊθ ώύμεληει // Έοσθνκη φεμώξνι πεοπνδσξρηβμνιώηώρελϊ. •2010.- Ι3. • ―. 45•49.
- ύοπημ ά.Ρ., “ηρνβύ ¬.ά., πειμημύ ό.Χ., νώρημ ά.ά. ”πνκνψηςεώξηε νώκνφμεμη βνμξνψημεξνκνψηη: δηύψμνώρηξύ,ημρεπβεμωηνμμύ η ξνμώεπβύρηβμύξνππεξωη. “βεπϋ, 2010. 167 ώ. (λνμνψπύτη)
- πειμημύ ό.Χ.,“ηρνβύ ¬.ά., ―ξναεκεβύ “.‘. ―νβπελεμμϊε οπημωηοϊ οκύμηπνβύμηη πεύκηγύωηη κσςεβνι ρεπύοηη βξνμώεπβύρηβμνλ κεςεμηηλεώρμν-πύώοπνώρπύμεμμνψν πύξύ χειξη λύρξη// Έοσθνκη φεμώξνιπεοπνδσξρηβμνι ώηώρελϊ. • 2011. Ι1. • ―. 107111.
- πειμημύ ό.Χ.―νβπελεμμϊε ρεμδεμωηη η λερνδϊβηγσύκϋμν•ξνμρπνκηπσελνι κσςεβνι ρεπύοηη βκεςεμηη λεώρμν πύώοπνώρπύμεμμνψν πύξύχειξη λύρξη // ¬εώρμηξ –νώώηιώξνψν Άύσςμνψν÷εμρπύ –εμρψεμνπύδηνκνψηη. Χνώξβύ, 2011. –εφηλ δνώρσού:http://vestnik.rncrr.ru/vestnik/v12/papers/krey_v12.htm
- Julia M. Kreinina, Vera A.Titova. Radiotherapyoptimization in chemoradiotherapy ofadvanced cervix cancer // Materials of 10th Biennale of InternationalGynecological Cancer Society. • Edinburg, 2004. • P. 191.
- L.A.Ashraphyan, N.V. Kharchenko, V.L. Ogryzkova,J.M. Kreinina etal. Transvaginal Complex Doppler Sonographyin Evaluation of Advanced Cervical Cancer TreatmentResults // Materialsof 10th Biennale of International Gynecological Cancer Society.• Edinburg,2004. • P.67.
- Julia M. Kreinina, Vera A.Titova The results of pre-radiotherapeutic phases in multimodal treatmentof advanced cervical cancer: radiotherapist£s view // Materials of 14thESGO Conference. •Stambul, 2005. • P.346 -347.
- Julia M. Kreinina, Vera A.Titova The Particular Conditions of Radiotherapy in Patients with OvarianTransposition during Invasive Cervix Cancer Treatment //Materials of14th ESGO Conference.- Stambul, 2005. • P.351.
- Julia M. Kreinina, Vera A.Titova The 3-year results of differentmulticomponent programs in advanced cervical cancer treatment:one-centre experience// Materials of14th ESGO Conference. • Stambul, 2005. • P. 406.
- Titova V.A., Kharchenko N.V., Tishenko V.A., Kreinina J.M. et al. Lazer interstitial thermotherapy in multimodal treatment of locally advanced and recurrent gynecologicalcancer: the pilot study // International Journal of GynecologicalCancer. •16(3). • P.731.
- Titova V.A., Kharchenko N.V., Khmelevsky E.V.,Dykhno A.Y., Kreinina J.M. The advantages of LDR brachytherapy in modern multimodaltreatment of breast and urogenital cancer // Radiotherapy and Oncology.• 81(1). • 2006. • P.273.
- Kreinina J.M., Titova V.A.,Shipilova A.N., Shevchenko L.N. The benefits of adjuvantextra-field radiotherapy in multimodal treatment of advanced cervical cancer// Radiotherapy and Oncology. • 81(1). • 2006. • P. 330.
- Dykhno A.Y.,Titova V.A., Kaprin A.D., Kreynina J.M. Role of LDR InterstitialBrachytherapy within Multimodality Cancer Treatment // Materials of 12thInternational Conference ™Optimal Use of AdvancedRadiotherapy in Multimodality OncologyîBrachytherapy and External Beam. • Rome, 2007. • P. 479-480.
- Titova V.A.,KreininaJ.M., ShipilovaA.N. etal. Intravenousand local ozone used for therapy and prevention of complications ingynecological cancer multimodal treatment // ESGO-15 Abstracts. • Berlin, 2007. • –. 283.
- J.M.Kreynina, V.A. Titova, N. V.Kharchenko, N.Y. Dobrovolskaya, A.I. Boltenko The actual algorithms ofrecurrent cervical cancer multimodal treatment // ESGO-15 Abstracts. • Berlin, 2007.- P. 287.
- V.A.Titova, N.V. Kharchenko, J.M. Kreynina et al. Benefits of 3D-sonography and MRI integration ingynecological HDR brachytherapy (GYN BT) image-guided planning //Materials of1st World Congress of Brachytherapy. • Boston, 2008. • P. 677.
- V.A. Titova,N.V.Kharchenko, E. Ph. Stranadko, V.A.Tishenko J.M.Kreynina et al. Laser interstitialthermotherapy and photodynamic therapy in locally advanced and recurrentgynecological cancer multimodality treatment // Photodiagnosis and photodynamicTherapy. • 2008.• 5(1). • P.8.
- V.A. Titova, N.V.Kharchenko,J.M. Kreynina etal. New laser technologies • photodynamic therapy andlocal interstitial thermotherapy• as universal radiosensitizersfor locally advanced and recurrent gynecological cancer radiotherapy //Int J Gynecol Cancer. • 2008. • –.1491.
- V.A. Titova, N.V. Kharchenko,J.M. Kreynina Optimalintegration of 3D-sonography and MRI in gynecological brachytherapyimage-guided individual planning // Int J Gynecol Cancer.• 2008. • 7(2). • –.154.
- J.M.Kreynina, V.A. Titova, N.V. Kharchenko et al. The clinical impact of 5-FUcontinual local applications, cryohypothermia and laser induced hyperthermia toeffective radiotherapy of locally advanced cervical cancer // Int JGynecol Cancer. •2009. • 19(2).• P.946
- J.M.Kreynina,V.A. Titova Full•dose chemoradiation in advancedcervical cancer primary treatment // Materialsof ESGO•13. •Prague, 2010. • P.614.
- Kreynina J.M., Titova V.A.,Shevchenko L.N., Shipilova A.N., Kokoncev D.A. Image-Guided 3D-OptimizedBrachytherapy In Full-Dose Chemoradiation Programs of Advanced Cervical CancerPrimary Treatment // J Am Brachytherapy. • 2011. • 4. • P. 4647.
œύρεμρϊ μύηγναπερεμη
1. œύρεμρμύ ηγναπερεμηε Ι2268763 Ϊ―ονώνα κεςεμη πύξύχειξη λύρξη ώ ΐξγντηρμνι τνπλνι νοσθνκηΜνρ 25 ηΰμ 2004 ψνδύ.
2. œύρεμρμύ ηγναπερεμηε Ι2268724 Ϊ―ονώνα κεςεμηνμξνκνψηςεώξηθ ανκϋμϊθ ώ νοσθνκεβϊλονπύφεμηελ βκύψύκηυύΜ νρ 25 ηΰμ 2004 ψνδύ.
Χεδηωημώξηερεθμνκνψηη
1. Ϊœνώκενοεπύωηνμμύ ώνςερύμμύκσςεβύ ρεπύοη σ ανκϋμϊθλεώρμν-πύώοπνώρπύμεμμϊλ πύξνλ χειξη λύρξηώ σςερνλ ξκημηξν-λνπτνκνψηςεώξηθ τύξρνπνβοπνψμνγύΜ (‘― Ι2009/151 νρ 15.06.09ψ.)
2. ΪΧμνψνξνλονμεμρμϊε οπνψπύλλϊκεςεμη πύξύ χειξη λύρξη, βσκϋβϊ, βκύψύκηυύη οπλνι ξηχξη β σώκνβηθπύδηνώεμώηαηκηγηπσΰυεψν δειώρβηκνξύκϋμνι κύγεπμνι ψηοεπρεπληηΜ (‘― Ι2009/389νρ 25.11.2009);
3. Ϊ νλοκεξώμύ ξνππεξωη νώκνφμεμηιλμνψνξνλονμεμρμνψν κεςεμηγκνξύςεώρβεμμϊθ νοσθνκει πύγκηςμϊθκνξύκηγύωηι ώ ηώονκϋγνβύμηελνγνμνρεπύοηη η μηγξνημρεμώηβμνψνκύγεπμνψν ηγκσςεμηΜ (‘― Ι2009/391 νρ25.11.2009).
œπηκνφεμηε 1.
“ύακ.1. Ήύώρνρύβϊβκεμη γμύςηλϊθ ‘Άœ σ νοεπηπνβύμμϊθανκϋμϊθ Χ––ΊΧ νώμνβμνι ψπσοοϊ
‘ύξρνπϊμεακύψνοπηρμνψν οπνψμνγύ | Χ• ΈΧΝ N=152 152/246(61,8%) | ΈΧœΥ N=94 94/246(38,2%) | œΈΥ“ N=246 246/246(100%) | |||||||||||||
| ύαώ. | p±sp, % | ύαώ. | p±sp, % | ύαώ. | p±sp, % | |||||||||||
| Έαζελνοσθνκη δν θηπσπψηςεώξνψν κεςεμη | 114 | 75±3,5 | 62 | 66±4,9 | 180 | 73,2±2,8 | ||||||||||
| >100 ώλ3 | 36 | 23,7±3,4 | 24 | 25,5±4,5 | 60 | 24,4±2,7 | ||||||||||
| 50•100 ώλ3 | 78 | 51,3±4,1 | 38 | 40,4±1,6 | 116 | 47,2±3,2 | ||||||||||
| Άηγξνδηττεπεμωηπνβύμμύ τνπλύνοσθνκη | 57 | 37,5±3,9 | 27 | 28,7±4,7 | 84 | 34,1±3,0 | ||||||||||
| Έοσθνκϋ•ονκνφηρεκϋμϊε ψπύμηωϊπεγεξωηη | 50 | 32,9±3,8 | 19 | 20,2±4,1 | 69 | 28,0±2,9 | ||||||||||
| ίκελεμρϊνοσθνκη β ξπύε πεγεξωηη | 22 | 14,5±2,9 | 7 | 7,4±2,7 | 29 | 11,8±2,1 | ||||||||||
| Νκηγξνε( 5λλ)πύώονκνφεμηε νοσθνκη ξ ξπύΰ πεγεξωηη | 28 | 18,4±3,1 | 12 | 12,7±3,4 | 40 | 16,3±2,4 | ||||||||||
| Οκσανξύημβύγη ώρπνλϊ χειξη λύρξη | 87 | 57,2±4,0 | 73 | 77,6±4,3 | 160 | 65,0±3,0 | ||||||||||
| ώπεδμρπερϋ | 53 | 34,9±3,9 | 35 | 37,2±5,0 | 88 | 35,8±3,1 | ||||||||||
| μύπσφμύρπερϋ | 34 | 22,4±3,4 | 38 | 40,4±5,1 | 72 | 29,3±2,9 | ||||||||||
| –ύώοπνώρπύμεμηε μύ ρεκν λύρξη | 15 | 9,8±2,4 | 31 | 32,9±4,8 | 46 | 18,7±2,5 | ||||||||||
| αεγ ημβύγηηληνλερπη | 4 | 2,6±1,3 | 7 | 7,4±2,7 | 11 | 4,5±1,3 | ||||||||||
| ώ ημβύγηειληνλερπη | 11 | 7,2±2,1 | 24 | 25,5±4,3 | 35 | 14,2±2,2 | ||||||||||
| Έοσθνκεβνεονπύφεμηε βκύψύκηυύ | 33 | 21,7±3,3 | 8 | 8,5±2,9 | 41 | 16,7±2,4 | ||||||||||
| Έοσθνκεβνεονπύφεμηε ούπύλερπηεβ | 28 | 18,4±3,1 | 24 | 25,5±4,5 | 52 | 21,1±2,6 | ||||||||||
| νδμνώρνπνμμεε | 24 | 15,8±3,0 | 19 | 20,2±4,1 | 43 | 17,5±2,4 | ||||||||||
| δβσώρνπνμμεε | 4 | 2,6±1,3 | 5 | 5,3±2,3 | 9 | 3,7±1,2 | ||||||||||
| Άεπύδηξύκϋμνε ’»– | 59 | 38,8±4,0 | 11 | 11,6±3,3 | 70 | 28,5±2,9 | ||||||||||
| μεβϊονκμεμηε ρύγνβνικηλτύδεμΐξρνληη | 21 | 13,8±2,8 | 4 | 4,2±2,1 | 25 | 10,1±1,9 | ||||||||||
| βηγσύκϋμννοπεδεκελύ νώρύρνςμύ νοσθνκϋ | 38 | 25,7±3,5 | 7 | 7,4±2,7 | 45 | 18,3±2,5 | ||||||||||
| ―ηλσκϋρύμρμϊε ’»– | 7 | 4,6±1,7 | 11 | 11,7±3,3 | 18 | 7,3±1,7 | ||||||||||
| μύ λνςεβϊθοσρθ | 3 | 2 | 9 | 9,6 | 12 | 4,9 | ||||||||||
| μύξηχεςμηξε | 4 | 2,6 | 2 | 2,1 | 6 | 2,4 | ||||||||||
| ―ρεοεμϋρεπύοεβρηςεώξνψν ούρνλνπτνγύ β οεπβηςμνινοσθνκη ονώκε Άά“ | 17/152 | 11,2±2,6 | 94/94 | 100 | 111/246 | 45,1±3,2 | ||||||||||
| βώεψνανκϋμϊθ ώ Άά“ | 17/17 | 100% | 111/111 | 100 | ||||||||||||
| 0•I | 3 | 2 | 17,6 | 23 | 24,5 | 26 | 10,6 | 23,4 | ||||||||
| II | 5 | 3,3 | 29,5 | 36 | 38,3 | 41 | 16,7 | 36,9 | ||||||||
| III | 7 | 4,6 | 41,2 | 32 | 34,1 | 39 | 15,9 | 35,1 | ||||||||
| IV | 2 | 1,3 | 11,8 | 3 | 3,1 | 5 | 2,1 | 4,5 | ||||||||
| Χερύώρύγϊβ ρύγνβϊε Υ” | βώεψν | 37/152 | 24,3±3,5 | 44/94 | 46,8±5,1 | 81/246 | 32,9±3,0 | |||||||||
| ηγ ςηώκύΆά“ | 12/17 | 70,6±11,0 | 44/94 | 46,8±5,1 | 56/111 | 50,5±4,7 | ||||||||||
| νδμνώρνπνμμεε | 19 | 12,5±2,7 | 26 | 27,7±4,6 | 45 | 18,3±2,5 | ||||||||||
| δβσώρνπνμμεε | 18 | 11,8±2,6 | 18 | 19,1±4,1 | 36 | 14,6±2,3 | ||||||||||
| ονδβγδνχμϊε* | 19 | 12,5±2,7 | 36 | 38,3±5,0 | 55 | 22,4±2,7 | ||||||||||
| ναρσπύρνπμϊε* | 17 | 5,9±1,9 | 14 | 14,9±3,7 | 31 | 12,6±2,1 | ||||||||||
| œπνψπεώώηπνβύμηε β θνδε Άά“ | 2/17 | 11,8 | 14/94 | 14,9±3,7 | 16/111 | 14,4±3,3 | ||||||||||
| ―ρεοεμϋρεπύοεβρηςεώξνψν ούρνλνπτνγύ β λερύώρύρηςεώξηθκηλτύρηςεώξηθ σγκύθ | 12/12 | 100 | 44/44 | 100 | 56/56 | 100 | ||||||||||
| 0•I | 2 | 16,7 | 9 | 20,5 | 11 | 19,6±5,3 | ||||||||||
| II | 3 | 25 | 19 | 43,2 | 22 | 39,3±6,5 | ||||||||||
| III | 5 | 41,6 | 12 | 27,3 | 17 | 30,4±6,1 | ||||||||||
| IV | 2 | 16,7 | 4 | 9,1 | 6 | 10,7±4,1 | ||||||||||
| Υηλτν•βύώξσκπμύ ημβύγη,ΐλανκη | 36 | 23,8±3,5 | 26 | 27,6±4,6 | 62 | 25,2±2,8 | ||||||||||
| Νεπελεμμνώρϋ | 14 | 9,2±2,3 | 5 | 5,3±2,3 | 19 | 7,7±2,5 | ||||||||||
‘ύξρνπϊ μεακύψνοπηρμνψν οπνψμνγύ ¬ηδ κεςεμη (ονδψπσοού) | Έ ― Ά Έ ¬ Ά άΏ | |||||||||||||||
| ’ΥΥ | ¬ώεψν ’ΥΥ N=112 100% | –―Υ“λ | ¬ώεψν Υ–Χ N=142 100% | ¬ώεψν νμώεπβύρηβμύΥ“ N=254 100% | ||||||||||||
œ•’ΥΥ N= 78 100% | ―•’ΥΥ N=34 100% | |||||||||||||||
Υ’–Χ N=52 100% | Υ»Ο“ N=65 100% | Ο“ N=25 100% | ||||||||||||||
| ύαώ. | p,% | ύαώ. | p,% | ύαώ. | p±sp, % | ύαώ. | p, % | ύαώ. | p, % | ύαώ. | p, % | ύαώ. | p±sp, % | ύαώ. | p±sp, % | |
| Έαζελνοσθνκηδν κεςεμη 50 cλ3 | 69 | 88,5 | 31 | 91,2 | 100 | 89,3±2,9 | 38 | 73,1 | 53 | 81,5 | 21 | 84,0 | 112 | 78,9±3,4 | 212 | 83,5±2,3 |
| 50•100ώλ3 | 40 | 51,3 | 19 | 55,9 | 59 | 52,7±4,7 | 24 | 46,2 | 25 | 38,5 | 11 | 44,0 | 60 | 42,3±4,1 | 119 | 46,9±3,1 |
| >100 ώλ3 | 29 | 37,2 | 12 | 35,3 | 41 | 36,6±4,6 | 14 | 26,9 | 28 | 43 | 10 | 40,0 | 52 | 36,6±4,0 | 93 | 36,6±3,0 |
| Άηγξνδηττεπεμωηπνβύμμύ τνπλύνοσθνκη | 22 | 28,2 | 8 | 23,5 | 30 | 26,8±4,2 | 9 | 17,3 | 12 | 18,5 | 5 | 20,0 | 26 | 18,3±3,2 | 56 | 22,0±2,6 |
| Έοσθνκεβύ ναρσπύωηωεπβηξύκϋμνψν ξύμύκύ | 60 | 76,9 | 29 | 85,3 | 89 | 79,5±3,8 | 39 | 75 | 47 | 72,3 | 11 | 44,0 | 97 | 68,3±3,9 | 186 | 73,2±3,1 |
| »μτηκϋρπύρηβμν•γβεμμύ τνπλύπνώρύ | 13 | 16,8 | 12 | 35,3 | 25 | 22,3±3,9 | 9 | 17,3 | 7 | 10,8 | 5 | 20,0 | 21 | 14,8±3,4 | 46 | 18,1±2,4 |
| –ύώοπνώρπύμεμηε μύ ρεκνλύρξη | 48 | 61,5 | 19 | 55,8 | 67 | 59,8±4,6 | 29 | 55,7 | 28 | 43 | 7 | 28,0 | 64 | 45,1±4,2 | 131 | 51,5±3,1 |
| ηγ μηθβ ώνςερύμηη ώ ύδεμνληνγνλ | 22 | 45,8 | 13 | 68,4 | 35 | 52,2±4,7 | 11 | 37,9 | 12 | 18,5 | 3 | 12,0 | 26 | 40,6±3,7 | 48 | 36,6±3,0 |
| Έοσθνκεβνε ονπύφεμηε βκύψύκηυύ | 49 | 62,8 | 14 | 41,2 | 63 | 56,3±4,7 | 18 | 34,6 | 32 | 49,2 | 8 | 32,0 | 58 | 40,8±4,1 | 121 | 47,6±3,1 |
| ηγ μηθώ πύγβηρηελ νοσθνκεβνψν ώρεμνγύ | 19 | 24,4 | 6 | 17,6 | 25 | 22,3±3,9 | 7 | 13,5 | 4 | 6,1 | 3 | 12,0 | 14 | 24,1±3,6 | 39 | 15,4±2,3 |
“ύακ.2. Ήύώρνρύβϊβκεμη γμύςηλϊθ ‘Άœ σ μενοεπηπνβύμμϊθανκϋμϊθ Χ––ΊΧ νώμνβμνι ψπσοοϊ.
| Έοσθνκεβνε ονπύφεμηεούπύλερπηεβ | 63 | 80,7 | 28 | 82,3 | 91 | 81,3±3,7 | 42 | 80,7 | 43 | 66,2 | 19 | 76,0 | 104 | 73,2±3,7 | 195 | 76,2±2,7 | |||||||||||||||||
| 100 | 100 | 100 | 100 | 100 | 100 | 100 | 100 | ||||||||||||||||||||||||||
νδμνώρνπνμμεε | <1/3 | 9 | 14,3 | • | • | 9 | 9,9 | 8 | 19,1 | 5 | 11,6 | • | • | 13 | 12,5 | 22 | 11,3 | ||||||||||||||||
| 1/3•2/3 | 16 | 25,4 | 11 | 39,3 | 27 | 29,7 | 12 | 28,6 | 13 | 30,2 | 5 | 26,3 | 30 | 28,8 | 57 | 29,2 | |||||||||||||||||
| >2/3 | 10 | 15,9 | • | • | 10 | 11,0 | 7 | 13,7 | 7 | 16,3 | 4 | 21,1 | 18 | 17,3 | 28 | 14,4 | |||||||||||||||||
| βώεψν | 35 | 55,6 | 11 | 39,3 | 46 | 50,6±5,2 | 27 | 64,3 | 25 | 58,1 | 9 | 47,4 | 61 | 58,7±4,8 | 107 | 54,9±3,6 | |||||||||||||||||
δβσώρνπνμμεε | <1/3 | 5 | 7,9 | • | 5 | 5,5 | 5 | 11,9 | • | • | • | • | 5 | 4,8 | 10 | 5,1 | |||||||||||||||||
| 1/3•2/3 | 11 | 17,5 | 10 | 35,7 | 21 | 23,1 | 5 | 11,9 | 11 | 25,6 | 5 | 26,3 | 21 | 20,2 | 42 | 21,5 | |||||||||||||||||
| >2/3 | 12 | 19,0 | 7 | 25,0 | 19 | 20,9 | 5 | 11,9 | 7 | 11,1 | 5 | 26,3 | 17 | 16,3 | 36 | 18,5 | |||||||||||||||||
| βώεψν | 28 | 44,4 | 17 | 60,7 | 45 | 49,5±5,2 | 15 | 35,7 | 18 | 28,6 | 10 | 52,6 | 43 | 41,3±4,9 | 88 | 45,1±3,6 | |||||||||||||||||
Χερύώρύγϊ β Υ” | 33 | 42,3 | 12 | 35,3 | 45 | 36,6±4,6 | 13 | 25,0 | 15 | 23,0 | 5 | 20,0 | 33 | 23,2±3,5 | 78 | 30,7±2,9 | |||||||||||||||||
| νδμνώρνπνμμεε | 10 | 12,8 | 5 | 14.7 | 15 | 13,4 | 7 | 13,5 | 9 | 13,8 | 5 | 20,0 | 21 | 14,8 | 36 | 14,2 | |||||||||||||||||
| δβσώρνπνμμεε | 23 | 29,5 | 7 | 20,6 | 30 | 26,8 | 6 | 11,5 | 6 | 9,2 | • | 12 | 8,4 | 42 | 16,5 | ||||||||||||||||||
| ρύγνβϊε | 33 | 42,3 | 12 | 35,3 | 45 | 36,6 | 13 | 25 | 15 | 23,1 | 5 | 20,0 | 33 | 23,2 | 78 | 30,7 | |||||||||||||||||
| ούπύύνπρύκϋμϊε | 2 | 2,6 | 2 | 5,9 | 4 | 3,8 | • | • | 8 | 12,3 | • | • | 8 | 5,6 | 12 | 4,7 | |||||||||||||||||
| χειμϊε/ούθνβϊε | 1 | 1,3 | • | • | 1 | 0,9 | • | • | 3 | 4,6 | • | • | 3 | 2,1 | 4 | 1,8 | |||||||||||||||||
| ―ΈΡώπ β νοσθνκη, Οπ | 67,3±4,3 | 69,0±2,6 | 67,8±4,1 | 70,8±6,4 | 67,6±2,5 | 69,9±4,0 | 69,2±3,7 | 68,6±4,1 | |||||||||||||||||||||||||
| Ρκηρεκϋμνώρϋ ξσπώύ, μεδ | 16,7±6,3 | 10,5±2,5 | 14,8±4,7 | 5,7±2,2 | 5,9±2,1 | 8,5±2,1 | 6,3±1,6 | 10,1±4,3 | |||||||||||||||||||||||||
| β ρ.ς. κσςεβνι ρεπύοηη, μεδ. | 6,3±1,8 | 10,5±2,5 | 8,4±2,1 | 5,7±2,2 | 5,9±2,1 | 8,5±2,1 | 6,3±1,6 | 7,4±1,1 | |||||||||||||||||||||||||
| »μξσππεμρμύ ούρνκνψη βξπηρηςεώξηθ νπψύμύθ | 54 | 69,2 | 26 | 76,5 | 80 | 71,4±4,3 | 36 | 69,2 | 40 | 61,5 | 13 | 52 | 89 | 62,7±4,1 | 169 | 66,5±3,0 | |||||||||||||||||
œπηκνφεμηε 2.
άκψνπηρλϊονώκενοεπύωηνμμνι ώνςερύμμνι κσςεβνιρεπύοηη β ξνλαημηπνβύμμνλ η ξνλοκεξώμνλκεςεμηη ανκϋμϊθ Χ––ΊΧ

ύ • ύκψνπηρλβμσρπηονκνώρμνψν νακσςεμηβύψημύκϋμνψν πσαωύ

α • ύκψνπηρλ νακσςεμη βκύψύκηυμνιρπσαξη

β• ύκψνπηρλ δηώρύμωηνμμνψννακσςεμη ρύγύ

ψ•ώσλλύπμνε δνγμνεπύώοπεδεκεμηε οπη νορηληγηπνβύμμνλνακσςεμηη ρύγνβϊθ κηλτύρηςεώξηθ σγκνβ ονχεώρηονκϋμνι λερνδηξε (ΪονκσανξώΜ) βρπύμώβεπγύκϋμνι (ώοπύβύ), ώύψηρρύκϋμνιη ξνπνμύπμνι (ώκεβύ) οπνεξωηθ.
―οηώνξώνξπύυεμηι
¬œΟ“ • βμσρπηονκνώρμύψύλλύ-ρεπύοη
¬Έ« • ¬ώεληπμύ Έπψύμηγύωη«δπύβννθπύμεμη
ΡΥ“ • δηώρύμωηνμμύκσςεβύ ρεπύοη
Ο“•ξπηνψηονρεπλη
ΈΧΝ•ξνλαημηπνβύμμνεκεςεμηε, ξνμρπνκϋμύ ψπσοού
ΈΧœΥ • ξνλοκεξώμνεκεςεμηε, νώμνβμύψπσοού
Υ»Ο“ • κνξύκϋμύκύγεπημδσωηπνβύμμύ ψηοεπρεπλη
Υ–Χ • κνξύκϋμύπύδηνλνδητηξύωη
Υ’–Χ • κνξύκϋμύθηλην•πύδηνλνδητηξύωη
Χ• ΈΧΝ• λνδητηωηπνβύμμνεξνλαημηπνβύμμνε κεςεμηε,νώμνβμύ ψπσοού
Χ––ΊΧ •λεώρμνπύώοπνώρπύμεμμϊι πύξ χειξηλύρξη
Χ–“ •λύψμηρμν-πεγνμύμώμύ ρνλνψπύτη
Άά’“ • μενύδζΰβύμρμύθηληνρεπύοη
œΈΥ“ •ονώκενοεπύωηνμμύ κσςεβύ ρεπύοη
œ-’ΥΥ•ονώκεδνβύρεκϋμϊι ξσπώ θηλην-κσςεβνψν κεςεμη
– “-πεμρψεμνβώξύξνλοϋΰρεπμύ ρνλνψπύτη
–ΈΡ • πύγνβύ νςύψνβύδνγύ
–ίΧœ • πύώχηπεμμύΐξώρηπούωη λύρξη ώ οπηδύρξύλη
―Υ“ - ώνςερύμμύκσςεβύ ρεπύοη
―ΈΡ • ώσλλύπμύνςύψνβύ δνγύ
―- ’ΥΥ• εδημϊι(ώηλσκϋρύμρμϊι) ξσπώ θηλην-κσςεβνψν κεςεμη
”«»- σκϋρπύγβσξνβνεηώώκεδνβύμηε
‘Άœ • τύξρνπϊμεακύψνοπηρμνψν οπνψμνγύ
’ΥΥ • θηλην-κσςεβνεκεςεμηε
ίΟΡ―-ΐγντύψνψύώρπνδσνδεμνώξνοη
CTV• clinical target volume• ξκημηςεώξηι ρεπύοεβρηςεώξηιναζελ ληχεμη
D90• δνγύ,ονξπϊβύΰυύ 90% ληχεμη
DVH• dose•volume histogram • ψηώρνψπύλλύΪδνγύ•ναζελΜ
GTV • gross target volume • ναζελ νοσθνκη•ληχεμη
IGRT ( image•guided radiotherapy) • βηγσύκϋμν ξνμρπνκηπσελύκσςεβύρεπύοη
IR•CTV•intermediate• risk clinical target volume • ξκημηςεώξηι ρεπύοεβρηςεώξηιναζελ οπνλεφσρνςμνψνπηώξύ
V100 • ημδεξώ νθβύρύληχεμη 100% ηγνδνγμϊλ ξνμρσπνλ

