Обоснование тактики хирургического лечения острых лимфаденитов у детей на основе ультразвуковой диагностики
На правах рукописи
ЗОТИН
Андрей Владимирович
ОБОСНОВАНИЕ ТАКТИКИ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ОСТРЫХ ЛИМФАДЕНИТОВ У ДЕТЕЙ
НА ОСНОВЕ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ
14.01.19 – детская хирургия
А в т о р е ф е р а т
диссертации на соискание ученой степени
кандидата медицинских наук
Омск – 2010
Работа выполнена на кафедре госпитальной хирургии Государственного образовательного учреждения высшего профессионального образования «Ханты-Мансийская государственная медицинская академия МинистерстваЗдравоохранения и социального развития Российской Федерации».
Научный руководитель:
доктор медицинских наук
Шаляпин Владимир Григорьевич
Официальные оппоненты:
доктор медицинских наук, профессор, заведующий кафедрой
детской хирургии Омской государственной медицинской академии Писклаков Андрей Валерьевич
доктор медицинских наук, заведующий хирургическим отделением
Омской областной детской больницы
Пономарев Вячеслав Иванович
Ведущая организация: Научный центр здоровья детей Российской Академии Медицинских Наук г.Москва.
С диссертацией можно ознакомиться в медицинской библиотеке Омской государственной медицинской академии
Защита состоится …….…………. 2010 г. в 14.00 на заседании диссертационного совета Д 208.065.01 Государственного образовательного учреждение высшего профессионального образования «Омская государственная медицинская академия Министерства Здравоохранения Российской Федерации» по адресу: 644043 г.Омск ул. Ленина д.12.
Автореферат разослан «______________» 2010г.
Ученый секретарь
диссертационного совета
доктор медицинских наук, профессор В.К. Федотов
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность проблемы
Актуальность проблемы диагностики гнойных лимфаденитов у детей заключается в том, что практикующему врачу часто приходится иметь дело с воспалением лимфоузлов, особенно у детей младшего возраста. (Ханова А.К., 1999; Богомильский М.Р., 2004). Правильно поставить диагноз, отличить гиперплазию лимфоузлов от воспаления или специфического поражения трудно (Мацеха Е.П., 2001; Карташова О.М., 2006). Дифференцировать реактивный лимфаденит от гнойного, требующего хирургического лечения, также сложно (Демихов В.Г., Калинина Е.М., 2001; Гостищев В.К., 2007). При проведении консервативной терапии у детей с острым лимфаденитом, врач не всегда может оценить эффект от лечения, определить стадию воспалительного процесса. Выявить фазу гнойного расплавления лимфоузла, особенно у детей младшего возраста непросто (Кокорин К.В., 2003). В литературе данная проблема освещена на наш взгляд недостаточно.
Основным показанием к хирургическому лечению при подозрении на гнойный лимфаденит является пункция лимфоузла (Исаков Ю.Ф., 1998; Гостищев В.К., 2007). Попасть в центр гнойного расплавления, особенно при локализации лимфоузла на шее, в поднижнечелюстной области, у детей младшего возраста не всегда удается.
Уменьшение осложнений, повторных ревизий и санаций ран, будут зависеть не только от своевременного выявления гнойника, но и от четкой локализации очага гнойного воспаления, комплексного использования методов исследования (Дронов А.Ф., 2008). Таким образом, проблема использования ультразвуковой диагностики при гнойных лимфаденитах остается недостаточно разработанной и изученной, что обусловливает актуальность данной работы. Улучшение результатов лечения и диагностики при острых лимфаденитах послужило поводом для данного исследования.
Цель работы
Улучшить результаты лечения острых лимфаденитов у детей путем совершенствования диагностики с использованием ультразвукового исследования лимфатических узлов.
Задачи исследования
- Проанализировать результаты клинико-лабораторной диагностики острого лимфаденита у детей.
- Разработать диагностические критерии стадий острого лимфаденита у детей по данным ультразвукового исследования лимфатических узлов.
- Сравнить результаты лечения детей с острым лимфаденитом традиционным способом и с использованием ультразвукового метода диагностики.
- Создать алгоритм лечебной тактики при остром лимфадените у детей с использованием динамического ультразвукового метода.
Научная новизна
Разработан лечебно-диагностический алгоритм при остром лимфадените у детей с использованием эхографии, следование которому позволяет избежать необоснованных операций.
Использована разработанная хирургическая тактика при остром лимфадените у детей на основе ультразвукового метода диагностики, применение которого позволяет улучшить результаты лечения. Пункционное дренирование гнойных лимфаденитов под ультразвуковой навигацией позволяет добиться хороших клинических и косметических результатов (заявка № 2010115569 на патент от 20.04.2010).
Применение разработанной методики позволяет объективно проследить динамику восстановления структуры лимфоузла и окружающих тканей, выявить возможные гнойные затеки (заявка № 2010100588 на патент от 12.01.2010).
Практическая значимость
Метод исследования позволяет улучшить результаты лечения в исследуемой группе больных за счет своевременности хирургического лечения, снижения осложнений при улучшении результатов лечения. Не применяются «предупреждающие» разрезы в стадии инфильтрации и диагностические пункции. Доступность, безопасность и малоинвазивность данного метода исследования, что особенно важно в детской хирургии, позволяет сделать его широко применимым в практике. Использование недорогого, нетрудоемкого исследования делает показания к оперативному лечению острых лимфаденитов у детей более точными. Предложенный алгоритм может быть использован в любых хирургических учреждениях.
Реализация результатов исследования
Разработанные в диссертации положения используются в работе Окружной клинической больницы г.Ханты-Мансийска, больницах ХМАО (Советской ЦРБ, Нижневартовской ОДКБ, Сургутской ДГБ), применяются в учебном процессе на кафедре госпитальной хирургии c курсом факультетской хирургии Ханты-Мансийского государственного медицинского института.
Апробация работы и публикации
Основные положения диссертации доложены на четвертой региональной конференции хирургов (Нижневартовск, 2007г.). На 5 региональной конференции хирургов (Ханты-Мансийск, 2008г.), На конференции союза педиатров России (Ханты-Мансийск апрель 2010г.) опубликованы в материалах третьего международного хирургического конгресса «Научные исследования в реализации программы «Здоровье населения России» (Москва 2008г.). Результаты работы обсуждены на совместном заседании кафедр госпитальной хирургии с курсом факультетской хирургии, общей хирургии с курсом онкологии ХМГМИ и коллектива хирургов Окружной клинической больницы г.Ханты-Мансийска. По теме работы опубликованы 8 печатных работ, одна работа в журнале рекомендованном ВАК.
Структура и объем работы
Диссертация изложена на 126 страницах машинописного текста, состоит из введения, 4 глав, выводов, практических рекомендаций, указателя литературы, включающего 50 отечественных и 127 зарубежных источников. Работа иллюстрирована 19 таблицами и 33 рисунками.
Положения, выносимые на защиту
- Ультразвуковой метод диагностики позволяет проследить стадии воспаления лимфоузлов и динамику восстановления тканей после проведенного лечения.
- Применение разработанного лечебно-диагностического алгоритма позволяет более точно и своевременно выявить стадию гнойного лимфаденита, помогает спланировать тактику хирургического лечения, определяет показания к консервативной терапии.
- Использование предлагаемого способа позволяет избежать «предупреждающих» разрезов и диагностических пункций в стадии серозного воспаления.
СОДЕРЖАНИЕ ДИССЕРТАЦИОННОГО ИССЛЕДОВАНИЯ
Материал и методы исследования
Работа основана на анализе лечения и диагностики 121 ребенка, обратившегося к хирургу с подозрением на острый гнойный лимфаденит. Анализ осуществлялся с 2001 по 2009 годы, и проводился на базе Советской центральной районной больницы, Окружной клинической больницы Ханты-Мансийска, Окружной детской больницы Нижневартовска. Выборка осуществлялась сплошным методом. В исследование включены пациенты с острым лимфаденитом, проходившие стационарное лечение в хирургических отделениях (108 детей), а также находившиеся на амбулаторном лечении у хирурга (13 детей). Для изучения были выбраны дети, имеющие подозрение на гнойный лимфаденит. Для решения задач нашей работы создана схема (дизайн) клинического исследования (рис. 1).
Рис. 1. Дизайн клинического исследования
Основным критерием для отбора больных в исследуемых группах было применение ультразвукового метода диагностики или его отсутствие. В группе контроля и основной группе применялись традиционные клинико-лабораторные методы и диагностическая пункция. На первом этапе исследования были проанализированы результаты диагностики и лечения больных, у которых использовался традиционные лечебно-диагностические методы. В данную группу были отнесены 53 пациента. На основании полученных результатов в группе сравнения был разработан лечебно-диагностический алгоритм с включением в него ультразвукового метода диагностики (эхографии). Этот лечебно-диагностический алгоритм был применен у 55 больных с острым лимфаденитом. Эти больные составили группу исследования.
Общее клиническое исследование включало выявление клинических объективных проявлений острого лимфаденита. Лабораторное обследование включало исследование общего анализа крови. В ряде случаев использовалось гистологическое исследование, бактериальное исследование раневого содержимого. Динамическое ультразвуковое исследование лимфоузлов.
Анализ в группе сравнения осуществлялся ретроспективно, так как практически всем детям с подозрением на гнойный лимфаденит с 2007 года проводится ультразвуковое исследование лимфоузлов.
Характеристика групп
По способу диагностики стадий острого лимфаденита (серозная и гнойная) выделено 2 группы больных:
- Группа – сравнения (53 человек). Это дети, больные острым лимфаденитом, где основными критериями диагностики стадий заболевания явились клинико-лабораторные данные и результаты пункции образования.
- Группа – исследования (55 человек). В данной группе основным методом диагностики стадий острого лимфаденита было ультразвуковое исследование воспаленного образования.
Для сопоставимости результатов диагностики и лечения острого лимфаденита проведен анализ сопоставимости групп по возрасту, полу, длительности заболевания, причинам возникновения воспаления, стадии процесса, а также локализации. Распределение больных по возраст и полу представлено в табл. 1.
Таблица 1
Распределение по возрасту и полу
| Возраст | 1 группа - сравнения | 2 группа - исследования | ||||
| Ме, (25%-75%) | 5(4-11) лет | 6(4-11) лет | ||||
| Количество | Мальчики | Девочки | Количество | Мальчики | Девочки | |
| До года | 7 | 3 | 4 | 5 | 3 | 2 |
| От 1 до 3 лет | 17 | 9 | 8 | 16 | 9 | 7 |
| От 3 до 7 лет | 16 | 9 | 7 | 15 | 8 | 7 |
| От 7 до 13 лет | 7 | 4 | 3 | 10 | 6 | 4 |
| От 13 до17 лет | 6 | 4 | 2 | 9 | 5 | 4 |
| Всего | 53 | 29 | 24 | 55 | 31 | 24 |
При анализе таблицы сопряженности 2х5 с 4 степенями свободы установлено, что достоверных различий при распределении больных по возрасту не установлено (2=1,489, p=0,829). Распределение пациентов по полу также не привело к существенным различиям (2=2,436, p=0,998).
В исследуемых группах изучены причины, вызвавшие воспаление лимфоузлов. Распределение госпитализированных больных в зависимости от причин возникновения острого лимфаденита представлены в табл. 2.
Таблица 2
Причины острого лимфаденита
| Причина острого лимфаденита | Группа исследования (n=55) | Группа сравнения (n=53) | Всего |
| ОРЗ (фарингиты, тонзиллиты и пр.) | 11 | 20 | 31 |
| Ангины | 5 | 3 | 8 |
| Осложнение гнойного воспаления | 10 | 7 | 17 |
| Вакцинация | 5 | 1 | 6 |
| Воспаление слюнных желез | 5 | 1 | 6 |
| Болезнь кошачьих царапин | 5 | 2 | 7 |
| Причина не выявлена | 14 | 19 | 33 |
| Всего | 55 | 53 | 108 |
При анализе причин возникновения острого лимфаденита, установлено, что достоверных различий между группами не выявлено (2=10,982, p=0,089, =4). В структуре причин возникновения острых лимфаденитов в 34% случаев причину определить не удалось. ОРЗ является наиболее вероятным этиологическим фактором у 31% больных, особенно часто в анамнезе было упоминание о предшествовавшей ангине - в шести случаях (6%), гнойные процессы у 16% остальные причины составляют менее 20% в совокупности.
Проведен анализ длительности заболевания, стадии острого лимфаденита. Также сравнена локализация воспалительного процесса у госпитализированных детей, в изучаемых группах. Данные представлены в табл. 3.
Используя непараметрический критерий Манна-Уитни, установлено, что достоверных различий по длительности заболевания до обращения за медицинской помощью не установлено.
Таблица 3
Длительность заболевания (дни), стадия острого
лимфаденита и локализация процесса
| Показатель | Группа сравнения (n=53) | Группа исследования (n=55) | Статистическое различие |
| Длительность заболевания в днях (Mе, 25%-75%) | 4(3-7) | 4(3-6) | U- критерий Манна-Уитни, p>0,05 |
| Локализация острого лимфаденита: | |||
| Подчелюстная область | 20 | 21 | 2=2,593 p=0,628 =4 |
| Подбородочная область | 6 | 8 | |
| Шейная область | 14 | 10 | |
| Подмышечная область | 3 | 7 | |
| Паховая область | 10 | 9 | |
| Стадии острого лимфаденита | |||
| Острый серозный лимфаденит | 19 | 10 | 2=3,437 p=0,064 |
| Острый гнойный лимфаденит | 34 | 45 | |
| Всего | 53 | 55 | |
Анализ таблицы сопряженности 2х5 (локализация воспалительного процесса) с 4 степенями свободны, а также 2х2 (стадии острого лимфаденита) также не показал достоверных различий между исследуемыми группами (2=2,593, p=0,628 =4 и 2=3,437, p=0,064, соответственно).
Таким образом, установлено, что достоверных различий между исследуемыми группами по возрасту и полу, длительности заболевания, причинами возникновения, стадиям заболевания и локализации не установлено. Следовательно, можно признать, что они являются сопоставимыми по используемым методам диагностики и лечения.
Инструментальные методы включали ультразвуковое исследование (эхографию) лимфоузлов. Использовались аппараты с конвексными и линейными датчиками с частотой 7,5 - 10 МГц с цветным допплеровским картированием (ЦДК). Данный метод применялся в группе исследования. При помощи УЗИ, в В-режиме оценивали размер лимфоузла, его форму, соотношение слоев, однородность эхоструктуры. Проводили оценку кровотока в области ворот, наличие или отсутствие очагов деструкции. При эхографии лимфоузлы - это образования овальной или округлой формы, расположенные в подкожной клетчатке и мягких тканях. Обычно хорошо дифференцируются основные части: корковый, мозговой слой и ворота лимфоузла, с впадающими сосудами. Эхоструктура лимфоузлов представлена на рис. 2


А Б
Рис. 2. А) Структура лимфоузла в норме,
Б) Структура при остром лимфадените
Диагноз острого лимфаденита был установлен на основании клинических, лабораторных, данных. Диагноз в группе сравнения устанавливался на основании клинических методов обследования и лабораторных данных (общий анализ крови). Так же в группе сравнения использовался пункционный метод диагностики при подозрении на гнойный процесс у 8 пациентов (23,5% больных). В большинстве случаев проводилась госпитализация при подозрении на гнойный лимфаденит в хирургическое отделение. В группе исследования помимо клинического обследования и общего анализа крови постановка диагноза была основана на эхографическом методе диагностики (УЗИ лимфоузлов). Показания к хирургическому лечению в группе исследования выставлялись на основе данного метода.
В процессе обследования больных использовали комплекс клинических, лабораторных методов исследования. Из анамнестических данных внимание уделялось предшествующему заболеванию на фоне, которого возник лимфаденит, давности заболевания и сопутствующей патологии. Из клинических проявлений заболевания уделяли внимание местному статусу, выраженности отека и болевого синдрома, наличию или отсутствию гиперемии кожи, повышению температуры.
Из лабораторных методов исследования у всех больных выполняли общий анализ крови. Особое внимание уделялось уровню лейкоцитоза, ускоренной СОЭ, сдвигу лейкоцитарной формулы. Оценивался общий анализ крови в динамике.
Критерии оценки результатов
Для определения эффективности применявшихся методик исследования в группах изучения, использовался наиболее распространенный критерий: чувствительность, специфичность и точность (достоверность). Чувствительность метода рассчитывается, как отношение истинноположительных результатов к сумме истинноположительных и ложноотрицательных, умноженное на 100%. Чувствительность характеризует способность по данным метода установить заболевание. Специфичность метода рассчитывается, как отношение истинноотрицательных результатов к сумме истинноотрицательных и ложноположительных, умноженное на 100%. Специфичность характеризует способность по данным метода исключить заболевание. Точность (достоверность) метода рассчитывали, как отношение истинноположительных и истинноотрицательных результатов к сумме истинноположительных, истинноотрицательных, ложноположительных и ложноотрицательных результатов, умноженное на 100%, то есть это отношение числа правильных заключений к общему числу окончательных диагнозов. Эффективность лечения оценивалась по следующим критериям:
- своевременность оперативного лечения
- осложнения после хирургического лечения
- повторные вмешательства
- удовлетворительный результат операции
- средняя длительность пребывания в стационаре (дни).
Результаты исследования
Для определения клинических проявлений острого лимфаденита были проанализированы основные клинико-лабораторные данные заболевания. Клинические проявления острого лимфаденита в изучаемых группах были похожи, для удобства основные симптомы заболевания представлены в табл. 4.
Из таблицы следует, что при гнойном лимфадените частота встречаемости таких признаков, как лихорадка более 38С., отек, локальная гиперемия, инфильтрация, лейкоцитоз более 14,0х109/л, сдвиг лейкоцитарной формулы, СОЭ более 20 мм/час - достоверно выше, чем при серозном лимфадените. По информативности симптомы могут быть расположены в следующем порядке СОЭ более 20 мм/час -> сдвиг лейкоформулы -> локальная гиперемия -> лихорадка более 38С -> отек -> инфильтрация -> лейкоцитоз более 14,0х109/л, соответственно росту значения p и уменьшению 2.
Более информативно о влиянии клинико-лабораторных данных на стадии острого лимфаденита можно проиллюстрировать, используя пакет Principal Components &>
Таблица 4
Основные клинико-лабораторные данные при остром лимфадените
| № | Клинико-лабораторные данные | Серозный лимфаденит (n=56) | Гнойный лимфаденит (n=65) | 2 | p |
| 1. | 37C< t <38C | 20 | 24 | 0,003 | 0,959 |
| 2. | t > 38 | 20 | 43 | 9,982 | 0,002 |
| 3. | Отёк | 17 | 37 | 7,550 | 0,006 |
| 4. | Локальная гиперемия | 3 | 15 | 6,126 | 0,013 |
| 5. | Инфильтрация | 17 | 28 | 1,575 | 0,210 |
| 6. | Локальная боль | 54 | 63 | 0,128 | 0,720 |
| 7. | Флюктуация | 0 | 3 | 1,085 | 0,298 |
| 8. | Повреждения кожи | 2 | 3 | 0,128 | 0,720 |
| 9. | Гнойничковые элементы кожи | 6 | 9 | 0,060 | 0,807 |
| 10. | ОРЗ | 10 | 17 | 0,764 | 0,382 |
| 11. | L > 9,0x109 | 13 | 6 | 4,450 | 0,063 |
| 12. | L > 14,0x109 | 23 | 42 | 5,794 | 0,016 |
| 13. | L > 19,0x109 | 10 | 17 | 0,764 | 0,382 |
| 14. | Сдвиг лейкоцитарной формулы | 5 | 18 | 5,715 | 0,017 |
| 15. | СОЭ< 10 мм.час | 17 | 7 | 6,079 | 0,017 |
| 16. | СОЭ> 10 мм.час | 21 | 16 | 1,785 | 0,182 |
| 17. | СОЭ> 20 мм.час | 18 | 42 | 12,087 | <0,001 |
Таблица 6 может быть представлена в двухмерном пространстве с использованием двух базисных векторов, причем собственное значение первого вектора составило 1,8, второго, только 0,18, таким образом, что кумулятивный вклад обоих составил 100% (рис. 3).

Рис. 3. Графическое представление собственных значений
корреляционной матрицы
Далее проведен корреляционный анализ между двумя базисными векторами с серозным и гнойным лимфаденитами. Установлено, что отмечена сильная корреляционного связь между 1 вектором и двумя лимфаденитами, однако по 2 вектору была отмечена слабая корреляционная связь с диаметрально противоположными значениями (Рис 4).
Таким образом, только используя второй вектор (9,1%) показать различия между гнойным и серозным лимфаденитом. Южное направление второго вектора будет соответствовать гнойному лимфадениту, а северное – серозному.


А Б
Рис 4. А) Вклад стадий лимфаденитов в объяснение векторов;
Б) Вклад клинико-лабораторных данных в объяснения значения векторов
Установлено, что наибольший вклад в порядке убывания с южного полюса до экватора имеют признаки за номерами 17, 14, 4, 2, 5, 3, что соответствует СОЭ более 20 мм/час, сдвиг лейкоцитарной формулы, локальная гиперемия, лихорадка более 38С, отек, инфильтрация. Однако в виду малого значения 2 вектора в общей дисперсии, по данным признакам невозможно определенно высказаться о наличии гнойного лимфаденита.
С учетом вышеизложенного, клинико-лабораторные данные в плане диагностики гнойного лимфаденита имеют чувствительность 52%, а специфичность 24%.
Таким образом, используя только данные клинических и лабораторных исследований невозможно точно ответить на вопрос о гнойном характере лимфаденита.
Ультразвуковое изображение острого лимфаденита характеризуется увеличением размеров лимфоузла, неоднородностью структуры, снижением общей эхогенности, исчезновение дифференциации коркового и медуллярного слоя (рис. 5.Б). В режиме допплеровского картирования, при остром лимфадените отмечается усиление кровотока. При этом индекс резистентности (RI) составляет 0,5-0,6.
При гнойном воспалении происходит дальнейшее исчезновение дифференциации слоев лимфоузла. Форма становится шарообразной, истончается капсула. В структуре появляются анэхогенные участки, соответствующие очагам деструкции, которые в дальнейшее сливаются. Картина гнойного лимфаденита представлена на рис. 5.

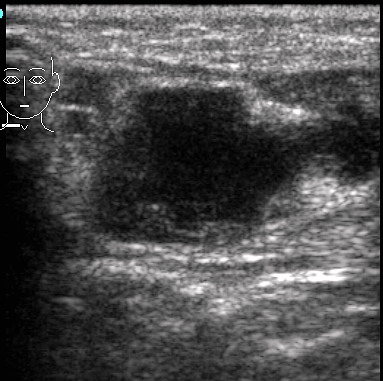
А Б
Рис. 5. Гнойный лимфаденит (обозначен маркерами)
При прогрессировании заболевания, в дальнейшем происходит разрыв капсулы лимфоузла, гной распространяется за пределы лимфатического узла и происходит развитие аденофлегмоны. Появляется отек, инфильтрация окружающих тканей, обнаруживаются анэхогенные участки рядом с лимфоузлом, соответствующие гнойным затекам (рис. 5.Б.). При хроническом лимфадените происходит утолщение медуллярного слоя, повышается эхогенность структуры. Появляется уплотнение капсулы, происходит появление плотных фиброзных включений.
Представляется интересным динамическое эхографическое исследование. Ниже представлена эхографическая картина острого гнойного лимфаденита у девочки Г. трёх лет. На рис. 6 (А) представлена картина острого гнойного лимфаденита в день поступления.
Эхограмма этой же больной через три дня после вскрытия и дренирования гнойника (рис. 6.Б), обращает уменьшение размеров участка гнойного расплавления, отсутствие гнойного затека. Что говорит об эффективности лечения. На следующем рисунке (рис. 7), представлена эхограмма этой же пациентки, выполненная на 11 сутки, с практически восстановленной структурой лимфоузла.
Таким образом, благодаря эхографическому исследованию можно выявить стадию гнойного расплавления, точно локализовать процесс, проследить динамику и предупредить возможные осложнения. Также метод позволяет проследить результат лечения после хирургического вмешательства.


А Б
Рис. 6. Эхограмма острого гнойного лимфаденита
(маркерами и стрелкой обозначена зона гнойного расплавления)

Рис. 7. Эхограмма лимфоузла на 11 сутки после хирургического лечения
У 34(64,15%) пациентов в группе сравнения подтвердился гнойный лимфаденит, им предпринято хирургическое лечение – вскрытие и дренирование гнойного очага. У 19(35,85%) пациентов гнойный лимфаденит не подтвержден. Основные показания для оперативного лечения выставлялись на основании клинических и лабораторных данных. При анализе результатов лечения обращают внимание сроки выполнения хирургических вмешательств. В 9(26,47%) случаях операция выполнена на третьи сутки и позже. В группе сравнения проводились повторные хирургические вмешательства (ревизия раны под наркозом) у 4(11,76%) пациентов. В 5(14,71%) случаях при оперативном лечении с подозрением на гнойный лимфаденит диагноз после операции не подтвержден, то есть операция сделана в стадии серозного воспаления Средний срок стационарного лечения составил 7,1 к/д (медиана составила 7 дней, интерквантильный размах от 5 до10 дней).
Группу исследования составили 55 пациентов, находившихся на обследовании у хирурга с острым лимфаденитом. Большинство симптомов при сравнении острого гнойного и серозного лимфаденита не были специфичными и статистически значимыми (p<0,05). Выделена основная группа из 41(74,54%) пациента, госпитализированного в хирургические отделения с подозрением на гнойный лимфаденит. У 14(25,46%) пациентов был применен пункционный метод лечения гнойных лимфаденитов под ультразвуковой навигацией, они составили подгруппу исследования. В группе исследования подтвержден гнойный процесс у 31(75,61%) ребенка. Всем им проведено оперативное лечение – вскрытие гнойника. Средний срок стационарного лечения составил 5,8 к/д, (медиана составила 6 дней, интерквантильный размах от 4 до 9 к/д). С целью улучшения диагностики и выставления более точных показаний к хирургическому лечению было решено использовать эхографический метод исследования. Метод прост и доступен, неинвазивен, от других методов его выгодно отличает отсутствие какого-либо серьёзного вредного воздействие на организм ребенка. Лечебно-диагностический алгоритм был сформирован следующим образом (рис. 8).
При обращении больного ребенка к хирургу с клиническими проявлениями острого лимфаденита, пациент направлялся на ультразвуковое исследование. При выявлении очагов деструкции, (анэхогенных участков) – гнойного расплавления, больной госпитализировался в хирургическое отделение. В стационаре выполнялось экстренное хирургическое лечение – вскрытие, санация гнойного очага. При отсутствии по данным эхографии признаков нагноения и острого воспаления, пациент находился на амбулаторном обследовании и лечении.
С 2009 года, убедившись в высокой эффективности эхографического метода диагностики, мы применяем способ пункционного дренирования гнойных лимфоузлов. Применение данного способа проводится следующим образом: эхографически определяется очаг гнойного расплавления, намечается маркером место пункции. В дальнейшем требуется ассистент для ультразвуковой навигации. Ультразвуковой датчик помещается в стерильную перчатку, с нанесенным на рабочую часть гелем. Датчик в перчатке устанавливается рядом с намеченным участком, непосредственно над пораженным лимфоузлом. У детей старшего возраста мы используем местную анестезию, также мы применяем подобный вид анестезии при локализации лимфоузла на конечностях. У маленьких детей (дошкольного возраста) выполняем манипуляцию под общей анестезией. Пункцию осуществляем обычно пластиковым катетером для внутривенной инфузии (Vasofix Certo № 16G-20G) с широким просветом. Под эхографической навигацией мы пунктируем непосредственно зону гнойного расплавления. Метод малоинвазивен, как правило, кровотечения не возникает, значительно уменьшается риск повреждения кровеносных сосудов и нервов. Широкий просвет катетера без труда позволяет удалять гной из лимфоузла. Эвакуируемое содержимое в шприце удобно отправлять на цитологическое и бактериологическое исследование, на чувствительность к антибиотикам. Промываем гнойную полость раствором антисептика, используем водные антисептические растворы (0,05% раствор хлоргексидина). Фиксируем лейкопластырем катетер к коже и накладываем асептическую повязку. При эхографическом контроле оценивается положение катетера, наличие жидкостных включений, соответствующих гнойному расплавлению. При отсутствии гноя катетер удаляется (обычно через 2-3 дня), такой метод способствует более быстрому заживлению раны. Средний срок стационарного лечения составил 4,4 к/д, (медиана составила 4 дня, интерквантильный размах от 3 до 5 к/д). При выполнении эхографии через 2-3 недели, выявляется практически восстановление структуры лимфоузла.
Да Нет
Рис. 8. Схема лечебно-диагностического алгоритма
Для оценки сроков оперативного лечения проводился анализ давности заболевания. При поступлении в начальной стадии воспаления, выполнять хирургическое лечение бессмысленно, требуется консервативная терапия. Гнойный лимфаденит – показание к операции. При анализе больных с острым лимфаденитом давность заболевания, от начала заболевания до момента госпитализации, составила в группе сравнения – 4,6; в группе исследования – 4,7 дней (Ме – 4(3-8)). Длительность заболевания перед операцией в группе сравнения составила – 6,7 дней (Ме – 6(3-8)), в группе исследования 5,4 (Ме – 5(3-7)). Статистически значимого различия в сроках заболеваний в изучаемых группах не выявлено (p>0,05).
Различными оказались результаты хирургического лечения, данные представлены в табл. 5.
Таблица 5
Результаты хирургического лечения в изучаемых группах
| Показатели | Группа сравнения (n=34) | Группа исследования (n=31) | Статистическое различие |
| Операция выполнена при поступлении | 14 (41,18%) | 23 (74,19%) | 2=5,92 р=0,015 |
| Операция через сутки | 6 (17,65%) | 7 (22,58%) | 2=0,035 р=0,852 |
| Операция через 3 суток и более | 9 (26,47%) | 1 (3,23%) | ТКФ р=0,014 |
| Операция, когда гноя не получено | 5 (14,71%) | 0 | ТКФ р=0,050 |
| Проведены повторные вмешательства | 4 (11,76%) | 1 (3,23%) | ТКФ р=0,358 |
В нашем исследовании осложнений течения послеоперационного периода не было. Однако, в четырех (11,8%) случаях в группе сравнения потребовались повторные вмешательства, так как при первой операции либо недостаточно была проведена санация, либо не был получен гной, что потребовало повторной ревизии раны. Исходя из этого, можно предположить, что оперативные вмешательства в группе сравнения сделаны преждевременно в стадии инфильтрации или серозного воспаления. В группе исследования в одном случае (3,2%) потребовалось повторное хирургическое вмешательство, когда при динамическом эхографическом контроле выявлен дополнительный гнойный очаг в области шеи, выполнена ревизия и санация раны. В группе сравнения у четырех (11,8%) больных диагностирована аденофлегмона.
Для проведения сравнительной оценки использованных в исследовании диагностических методов были рассчитаны чувствительность, специфичность и точность для выявления гнойного лимфаденита. Истинность или ложность заключений оценивали по результатам лечения и производили оценку и расчет показателей у оперированных больных в первые сутки и при поступлении. Таким образом, если гнойный лимфаденит был выявлен через несколько суток, то он соответствовал как ложноотрицательный. Отсутствие гноя на операции при подозрении на гнойный лимфаденит оценивался, как ложноположительный. В таблице 6 представлены полученные данные для традиционного исследования в группе сравнения.
Таблица 6
Сравнительная характеристика методов диагностики
| чувствительность | специфичность | точность | ||||
| СЛ* | ГЛ** | СЛ | ГЛ | СЛ | ГЛ | |
| Группа сравнения (53) | 85,71 | 68,97 | 80,0 | 79,16 | 83,02 | 73,58 |
| Группа исследования (41) | 90,91 | 97,73 | 97,73 | 90,9 | 96,36 | 96,36 |
Примечание. СЛ – серозный лимфаденит*; ГЛ – гнойный лимфаденит**.
В нашем исследовании мы пытались отразить именно хирургические аспекты лечения острых лимфаденитов. При рассмотрении частоты осложнений и исходов заболевания для демонстрации относительной эффективности лечения (Fletcher R.H.), мы рассчитывали следующие показатели: частота исхода в группе сравнения – 26,47%, частота исходов в группе исследования – 3,21%, снижения абсолютного риска – 23,26%, снижения относительного риска – 87,87%. Число больных, в диагностике и лечении которых необходимо применить разработанный лечебно-диагностический алгоритм, чтобы предотвратить развитие одного осложнения (Needed number treat) - 4,292.
Обсуждение результатов лечения
Острый гнойный лимфаденит является частым осложнением острого лимфаденита в детском возрасте. У детей младшего возраста поздняя диагностика заболевания может привести к развитию аденофлегмоны. Целью нашей работы было улучшение результатов лечения с острым лимфаденитом. Мы стремились улучшить точность диагностики, исключить применение предупреждающих разрезов в стадии инфильтрации и серозного воспаления. В основу работы легло предположение, что применяемая диагностическая и лечебная тактика не всегда позволяет своевременно выявить стадию гнойного расплавления, несмотря на клинические проявления заболевания.
Анализируя структуру выполненных операций, мы обратили внимание на значительное количество, 9(26,47%) операций, выполненных на 3 сутки от момента поступления и позже. У четырех пациентов (11,76%) потребовались повторные операции, показанием к ним было либо развитие осложнений, либо отсутствие эффекта первого вмешательства. У 5(14,71%) больных, оперативное лечение было преждевременным в стадии реактивного (серозного) воспаления, поэтому гноя при разрезе получено не было. Общее количество, не достаточно эффективных хирургических методов лечения, составило – 9(26,47%) случаев, что заставило признать сложившиеся лечебно-диагностические подходы несовершенными. Мы применили эхографический метод для разработанного нами лечебно-диагностического алгоритма. Применение разработанного алгоритма у детей дает возможность своевременно установить стадию воспаления и избежать диагностической пункции. Возрастает объем получаемой информации, вся процедура носит неинвазивный характер и проста в использовании. Считаем оправданным, в основу диагностического алгоритма, поместить ультразвуковое исследование. Это объясняется высокой чувствительностью (97,73%) и точностью (96,36%) метода для данной патологии.
Статистически значимое увеличение оперативных вмешательств в первые сутки поступления с 41,18% в группе сравнения до 74,19% в группе исследования (p<0,05). Это объясняется более точной диагностикой заболевания, если в группе сравнения показания основывались на клинических признаках, то в группе исследования на основании эхографии. При использовании разработанного алгоритма в группе исследования в 100% был получен гной при хирургическом лечении.
Пункция под эхографической навигацией позволяет точно попасть иглой в очаг гнойного расплавления и объективно убедиться в эвакуации гноя, отсутствии гнойных затеков в тканях Результаты пункционного метода лечения в сравнении с классическим разрезом оказались не хуже, что свидетельствует о его эффективности. Операция выполнена при поступлении в 85,7% (p<0,05), во всех случаях была достигнута эвакуация гноя и выздоровление пациентов. Средний срок стационарного лечения составил - 4,4 к/д (p<0,05). Возможность более ранней выписки и хороший косметический результат делают более целесообразным. Уменьшается опасность повреждения окружающих тканей, возникающих при разрезах. Достоинством является также минимальное кровотечение, а доступность и малоинвазивность данного метода, позволяет сделать его широко применимым в практике.
Абсолютный риск развития осложнений заболевания при оперативном лечении в группе исследования составил 3,21% против 26,47% в группе сравнения, то есть в 8 раз меньше. А «число больных, которых необходимо лечить» (Needed number treat) составило - 4,3. Таким образом, применение предложенного лечебно-диагностического алгоритма у 4 больных позволит избежать развития одного осложнения.
Получено статистически значимое снижение (p<0,05) количества оперативных пособий с 14,71% в группе сравнения до 0 в группе исследования, при которых не получено гноя. То есть, выполнены так называемые «предупреждающие разрезы» в стадии инфильтрации. Это подтверждает нашу рабочую гипотезу о более точных эхографических показаниях к оперативному лечению. Этот результат, на наш взгляд, очень важен: появилась возможность избежать ненужных по сути операций у больных с острым лимфаденитом.
ВЫВОДЫ
- Применение общепринятых клинико-лабораторных методов диагностики не позволяет достоверно выявить стадию нагноения острого лимфаденита, поскольку показатели имеют низкую чувствительность – 52% и специфичность – 24%.
- Выявлены эхографические критерии стадий воспаления лимфатических узлов, (неоднородность структуры лимфоузла, появление очагов деструкции и жидкостных скоплений), что статистически значимо улучшает результаты традиционных способов диагностики (чувствительность – 97,7%, специфичность – 90,9%, точность – 96,4%).
- Применение разработанной тактики хирургического лечения острых лимфаденитов позволяет выполнять операции в ранние сроки, статистически значимо сокращает частоту осложнений с – 26% до 3%.
- Использование разработанного лечебно-диагностического алгоритма позволяет определить тактику лечения и статистически достоверно избежать необоснованных операций у каждого четвертого больного.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
- Всем больным, обращающимся с увеличением лимфоузлов или клиникой острого лимфаденита, необходимо проведение УЗИ с оценкой эхоструктуры лимфатических узлов.
- Выявление при эхографии в структуре лимфоузла жидкостных образований, является показанием к оперативному лечению.
- Использование УЗИ перед операцией позволит точнее локализовать очаг нагноения, обозначить топографическое взаимоотношение окружающих тканей, выявить возможный гнойный затек.
- Пункционный способ дренирования гнойного лимфаденита осуществляется пластиковым катетером под эхографической навигацией, при сохраненной капсуле и отсутствии аденофлегмоны
СПИСОК РАБОТ,
ОБУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
- Диагностика и тактика при остром гнойном лимфадените у детей / А.В. Зотин, В.Г. Шаляпин // IV Региональная конференция хирургов «Актуальные вопросы хирургии»: Тезисы докладов. - Нижневартовск, 2007. - С. 75-78.
- Использование эхографии для диагностики гнойных лимфаденитов в амбулаторных условиях / А.В. Зотин, В.Г. Шаляпин // Журнал «Амбулаторная хирургия». - Москва, 2007. - №4(28). - С. 89-90.
- Применение УЗИ при острых гнойных лимфаденитах у детей / А.В. Зотин, В.Г. Шаляпин, В.П. Ионин // Уральский медицинский журнал. - Екатеринбург, 2007. - №10(38). - С.79-82.
- Диагностика и лечение гнойных лимфаденитов на основе эхографии / А.В. Зотин, В.Г. Шаляпин // Третий хирургический международный конгресс. «Научные исследования в реализации программы «Здоровье населения России»: Тезисы докладов. – Москва, 2008. – С. 357-358.
- Роль эхографии в диагностике гнойных лимфаденитов / А.В. Зотин, В.Г. Шаляпин // Актуальные вопросы хирургии. Сборник научных трудов 2 межрегиональной конференции, посвященной памяти проф. Полуэктова. – Омск, 2008. – С.129-133.
- Диагностика и лечение гнойного лимфаденита / А.В. Зотин, В.Г. Шаляпин // Материалы V Всероссийской научной конференции общих хирургов, объединенной с пленумом проблемных комиссий РАМН «Неотложная хирургия» и «Инфекция в хирургии» межведомственного научного совета по хирургии: Тезисы докладов. – Москва-Ростов-на-Дону, 2008. – С. 115-117.
- Возможности сонографии в диагностике острого лимфаденита / А.В. Зотин, В.Г. Шаляпин // Сборник научных трудов, посвященный 75 летию Окружной клинической больницы. - Ханты-Мансийск, 2008. – С.162-169.
- Современный метод диагностики и лечения острого лимфаденита / А.В. Зотин, В.Г. Шаляпин // Материалы V региональной конференции хирургов «Современные технологии в диагностике и лечении хирургических заболеваний. – Ханты-Мансийск, 2008. – С. 36-41.
на правах рукописи
ЗОТИН
Андрей Владимирович
ОБОСНОВАНИЕ ТАКТИКИ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ОСТРЫХ ЛИМФАДЕНИТОВ У ДЕТЕЙ НА ОСНОВЕ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ
Шифр специальности 14.01.19
Автореферат
диссертации на соискание ученой степени
кандидата медицинских наук
Омск 2010
Подписано в печать 17.05.2010
Формат 6084/16
Бумага офсетная
П.л. – 1,0
Способ печати – оперативный
Тираж 100
Издательско-полиграфический центр ОмГМА
644043 г.Омск, ул.Ленина 12; тел 23-05-98

