Редкие формы рака тела матки (клиническое течение и факторы прогноза)
На правах рукописи
Абдуллаева Гульноза Мухудиновна
РЕДКИЕ ФОРМЫ РАКА ТЕЛА МАТКИ
(клиническое течение и факторы прогноза)
14.00.14 – онкология
АВТОРЕФЕРАТ
диссертации на соискание ученой степени
кандидата медицинских наук
Москва – 2009 г.
Работа выполнена в Московской медицинской академии им. И.М. Сеченова,
Российском онкологическом научном центре им. Н.Н. Блохина РАМН
НАУЧНЫЕ РУКОВОДИТЕЛИ:
доктор медицинских наук, профессор Лактионов К.П.
ведущий научный сотрудник, кандидат медицинских наук Анурова О.А.
ОФИЦИАЛЬНЫЕ ОППОНЕНТЫ:
доктор медицинских наук, профессор Кузнецов В.В.
кандидат медицинских наук Ежова Л.С.
Ведущее научное учреждение:
ГОУ ДПО Российской Медицинской Академии Последипломного Образования Росздрава
Защита диссертации состоится «____»_____________2009 г., в ____ часов на заседании диссертационного совета Д.001.017.01 при ГУ Российском онкологическом научном центре им. Н.Н. Блохина РАМН по адресу: 115478, Москва, Каширское шоссе, 24.
С диссертацией можно ознакомиться в научной библиотеке ГУ Российского онкологического научного центра им. Н.Н. Блохина РАМН.
Автореферат разослан «____»_____________2009 г.
Ученый секретарь диссертационного совета,
доктор медицинских наук, профессор Шишкин Ю.В.
АКТУАЛЬНОСТЬ ТЕМЫ
Рак тела матки является морфологически гетерогенной опухолью и преимущественно (более 80%) представлен эндометриоидными формами, которым свойственно благоприятное течение с 5-летней выживаемостью после лечения достигающей 90%. В противоположность им, редкие эндометриальные опухоли, составляющие 15-20% от всех форм рака эндометрия (РЭ), характеризуются плохим прогнозом, что определяется высокой частотой рецидивов заболевания (50%) и 5-летней выживаемостью пациенток, не превышающей 40% (C. Trope, F.B. Kristensen, 2001; W.T. Creasman, M.F. Kohler, 2004).
Выделяют несколько морфологических типов редких форм рака тела матки (РФРТМ) (серозный папиллярный, светлоклеточный, муцинозный, плоскоклеточный, недифференцированный и смешанный), при этом все они характеризуются неблагоприятным течением с высокой потенцией к инвазивному росту и требуют агрессивной тактики лечения (P.B. Clement, R.H. Young, 2004; C.A. Hamilton, M.K. Cheung, 2006). Лечение больных редкими формами РЭ по данным многочисленных источников должно включать радикальное хирургическое вмешательство (А.Ф. Урманчеева, Е.А. Ульрих, 2002) с последующей адъювантной терапией. Между тем подходы и результаты неоднозначны (W.K. Huh, M. Powell, 2003; C.A. Hamilton, M.K. Cheung, 2006), что определяет необходимость разработки рациональной тактики лечения на основании использования современных диагностических и прогностических критериев.
В последние годы отмечается широкое внедрение в клиническую онкогинекологию молекулярно-биологических методов, призванных улучшить диагностику и прогноз при редких формах рака эндометрия. При этом особое значение придается индивидуализации тактики ведения, основанной на комплексном анализе факторов прогноза течения заболевания. Одним из высокоинформативных методов оценки прогноза при опухолях эндометрия является иммуногистохимическое исследование (К.М. Пожарисский, 2005).
Несмотря на большой теоретический интерес сведения об использовании иммуногистохимических маркеров при редких формах рака эндометрия крайне немногочисленны и, как правило, ограничиваются малым числом наблюдений (I.M. Stefansson, H.B. Salvensen, 2004).
Хотя имеется довольно обширная, преимущественно зарубежная литература, посвященная совершенствованию ведения пациенток РФРТМ и поиску прогностических критериев течения заболевания, многие вопросы, касающиеся этой группы пациенток, остаются неясными, а имеющиеся данные зачастую противоречивы. Это объясняется, как правило, малым числом проанализированных наблюдений, что не позволяет сделать выводы по изучаемым вопросам с должной степенью достоверности. Все указанное определило необходимость проведения настоящей работы, в которой на основании анализа имеющегося в ГУ РОНЦ им. Н.Н. Блохина РАМН обширного клинического материала изучить клинико-морфологические и иммуногистохимические параметры, особенности клинического течения РФРТМ и выявить факторы прогноза.
ЦЕЛЬ ИССЛЕДОВАНИЯ - установление клинико-морфологических и иммуногистохимических особенностей, присущих редким формам рака тела матки, их связь с клиническим течением и прогнозом заболевания.
ОСНОВНЫЕ ЗАДАЧИ ИССЛЕДОВАНИЯ
- Изучить распространенность, особенности клинико-морфологической картины редких форм рака тела матки и их клинического течения.
- Определить срок и частоту развития возврата болезни, локализацию рецидивов и метастазов в зависимости от клинико-морфологических параметров редких форм рака тела матки.
- Исследовать специфику экспрессии молекул межклеточной адгезии (Е-кадхерина, - и - катенинов), рецептора эпидермального фактора роста (Her-2/neu) с помощью иммуногистохимического метода и установить связь между нарушением экспрессии данных маркеров с клинико-морфологическими признаками и прогнозом при редких формах рака тела матки.
- Изучить выживаемость пациенток редкими формами рака тела матки в зависимости от исследованных клинико-морфологических и иммуногистохимических параметров.
- Выявить факторы прогноза при редких формах рака тела матки.
НАУЧНАЯ НОВИЗНА Впервые в России на большом числе наблюдений (114 пациенток):
- проведено комплексное изучение клинических и морфологических параметров редких форм рака тела матки.
- выявлены особенности клинического течения и варианты лечения редких форм рака тела матки.
- установлены крайне агрессивные морфологические типы редких форм рака тела матки (недифференцированный, серозный папиллярный и плоскоклеточный рак), связанные с высоким риском возврата болезни, и относительно благоприятные (муцинозная аденокарцинома и светлоклеточная карцинома), характеризующиеся низким риском рецидивирования.
- продемонстрирована связь между экспрессией молекул межклеточной адгезии (Е-кадхерина, - и -катенинов), рецептора эпидермального фактора роста (Her-2/neu) и степенью распространенности опухолевого процесса, стадией заболевания при редких формах рака тела матки.
- установлено, что экспрессии Е-кадхерина, - и -катенинов являются независимыми факторами прогноза при редких формах рака тела матки.
- выделены прогностические факторы и разработана математическая модель прогноза риска возврата заболевания с помощью одновариантного и многофакторного анализов клинико-морфологических признаков РФРТМ.
- определена 5-ти и 10-летняя общая и безрецидивная выживаемость в зависимости от клинико-морфологических и иммуногистохимических параметров.
ПРАКТИЧЕСКАЯ ЗНАЧИМОСТЬ ИССЛЕДОВАНИЯ
Предложенная нами модель оценки риска возврата болезни у пациенток РФРТМ позволяет определить прогноз. В зависимости от вклада каждого фактора в определении прогноза ему соответствует коэффициент веса со знаком (-) при его благоприятном влиянии, и со знаком (+) – при неблагоприятном влиянии. Значение суммарного коэффициента в диапазоне от +100 до -100 характеризует группу пациенток с высоким риском возврата болезни. Пациентки с таким суммарным коэффициентом требуют тщательного мониторирования.
Нами установлены клинико-морфологические и иммуногистохимические факторы прогноза. Изучение экспрессии Е-кадхерина может быть рекомендовано в качестве дополнительного метода для определения индивидуального прогноза у пациенток редкими формами рака тела матки. По прогностической ценности он не уступает таким классическим клинико-морфологическим факторам прогноза при редких формах рака тела матки, как стадия по классификации FIGO, гистологический тип опухоли, глубина инвазии миометрия.
АПРОБАЦИЯ ДИССЕРТАЦИИ состоялась 30 сентября 2008 года на совместной научной конференции сотрудников кафедры онкологии ММА им. И.М. Сеченова, хирургического отделения опухолей женской репродуктивной системы, отделения гинекологического, отдела патологической анатомии опухолей человека с лабораторией клинической цитологии, отделения радиохирургии, отделения комбинированных методов лечения НИИ КО ГУ РОНЦ им. Н.Н. Блохина РАМН.
ПУБЛИКАЦИИ: материалы диссертации отражены в 4 научных печатных работах.
ОБЪЕМ И СТРУКТУРА ДИССЕРТАЦИИ Диссертационная работа изложена на 165 страницах машинописного текста и состоит из введения, семи глав (обзора литературы, результатов собственных исследований и их обсуждения), заключения, выводов, указателя литературы, включающего 14 отечественных и 138 зарубежных источников. Работа иллюстрирована 47 таблицами и 42 рисунками.
МАТЕРИАЛ И МЕТОДЫ ИССЛЕДОВАНИЯ
В основу работы положен ретроспективный анализ клинических наблюдений и операционного материала 114 больных редкими формами рака тела матки, проходивших обследование и лечение в период с 1985 по 2004 гг в Российском онкологическом научном центре им. Н.Н. Блохина.
Диагноз редких форм рака эндометрия у всех пациенток был верифицирован морфологически при пересмотре готовых гистологических препаратов операционного материала. Препараты были пересмотрены ведущим научным сотрудником отдела патологической анатомии опухолей человека, к.м.н. Ануровой О.А.
Стадия РФРТМ определялась в соответствии с международной классификацией РТМ FIGO (1998 г.) и по системе TNM (2003 г.).
Морфологическая характеристика опухоли проводилась на основании совокупности макро- и микроскопических признаков, таких как локализация опухоли, размеры и характер роста опухоли, степень дифференцировки и атипии опухолевых клеток, количество митозов, наличие или отсутствие очагов некроза опухоли, глубина инвазии опухолью толщины миометрия, распространенность на шейку и придатки матки, степень выраженности лимфоплазмоцитарной инфильтрации.
Определение рецепторов стероидных гормонов проводилось в цитозолях быстрозамороженных образцов опухолевых тканей конкурентным радиолигандным методом с разделением свободного и связанного с рецептором гормона на активированном угле, покрытом декстраном.
Иммуногистохимическое исследование выполнено на 50 серийных парафиновых срезах ткани опухолей с помощью биотинстрептавидинового иммунопероксидазного метода с антителами к следующим белковым маркерам: молекулам межклеточной адгезии Е-кадхерин, - катетин, –катенин и рецептору эпидермального фактора роста, Her-2/neu.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
Доминирующим морфологическим типом явилась светлоклеточная карцинома, которая была выявлена у 44 (38,6%) пациенток. Серозный папиллярный рак и смешанная карцинома выявлялись с равной частотой (по 23 пациентки; 20,2%). Остальные морфологические варианты: плоскоклеточная карцинома - 12 (10,5%), недифференцированный рак - 7 (6,1%), муцинозная аденокарцинома - 5 (4,4%) встречались реже (рис.1).
Рис. 1. Распределение пациенток по морфологическим типам РФРТМ
Возраст обследованных пациенток РФРТМ варьировал от 30 до 86 лет; средний возраст составил 62,3 ± 1,1 лет.
Светлоклеточная карцинома (СКК) на ранних стадиях (Ia-Ic) диагностировалась у 21 (47,7%) пациентки: Ia – 7 (15,9%), Ib – 10 (22,7%), Ic - (9,1%) пациенток. У 23 (52,3%) пациенток были установлены поздние стадии: по 5 пациенток (11,4%) со стадиями IIa, IIb и IIIa, одна (2,3%) пациентка с IIIb стадией, 3 (6,8%) пациентки с IIIc стадией и 4 (9,1%) пациентки со стадией IVb.
При макроскопическом изучении удаленной матки в образцах СКК было установлено, что в 25,6% случаях опухоль располагалась в верхнем отделе тела матки, в 20,5% случаях – в нижнем, а в 17,9% случаях – в центральном отделе. Вся полость матки была выполнена опухолью в 12,8% случаях, в 23,1% случаях опухоль не имела топики и в 25,6% случаях – выявлялась за внутренним зевом.
Смешанная форма роста опухоли превалировала у пациенток СКК (46,2%). Экзофитный рост опухоли отмечался у 35,9% пациенток, эндофитный рост – у 17,9% пациенток. При этом рост опухоли в полипе выявлен у 23,1% пациенток.
Микроскопически: СКК чаще имеет низкую степень дифференцировки (72,7%), чем умеренную - (27,2%). Выраженная степень атипии ядер опухолевых клеток установлена в 70,5% случаев, тогда как умеренная - в 29,5% случаев.
При количественном определении митозов в 10-ти полях зрения: от 0 до 4 митозов отмечено у (10,3%) пациенток, от 5 до 10 митозов – у (35,9%) пациенток, более 10 митозов – у (53,8%) пациенток.
В 41,0% наблюдений опухоли содержали очаги некроза.
При исследовании рецепторного статуса выявлено, что во всех проанализированных образцах (n=10) были рецепторотрицательные опухоли по эстрадиолу (РЭ-) и прогестерону (РП-).
Более чем в половине (51,3%) случаев глубина прорастания опухолью миометрия составила менее его толщины и практически с одинаковой частотой отмечен рост опухоли с глубиной инвазии превышающей половину толщины миометрия и в пределах эндометрия (25,6%) и (23,1%) соответственно. Прорастание опухолью серозной оболочки матки было выявлено в 12,8% случаях.
Распространение опухоли на шейку матки отмечалось у 35,9% пациенток, причем из них у 35,7% пациенток были поражены только эндоцервикальные железы, распространение на строму шейки матки установлено у 64,3% пациенток.
В 23,1% случаев были выявлены раковые эмболы в лимфатических щелях. Метастазы в яичниках были обнаружены у 10,2% пациенток. Метастазы в общих подвздошных лимфатических узлах отмечались у 15,4% пациенток. Метастазы во влагалище определялись у 2,3% пациенток. В 9,1% наблюдениях были выявлены отдаленные метастазы СКК.
Возврат заболевания был выявлен у 34,1% пациенток.
Серозный папиллярный рак эндометрия (СПР) у 39,1% пациенток был определен на ранних стадиях (Ia-Ic): Ia - 4 (17,4%), Ib - 3 (13,0%) и Iс – 2 (8,7%) пациенток. 60,9% пациенток имели поздние стадии (II-IV): по 2 (8,7%) пациентки IIa, IIIa, IIIb, IIIc стадии, одна (4,3%) пациентка со стадией IIb и 5 (21,7%) пациенток с IVb стадией.
В 16,7% наблюдениях опухоль располагалась в верхнем отделе тела матки, в 11,1% наблюдениях – в нижнем и в 16,7% случаях – в центральном отделе. Вся полость матки была выполнена опухолью в 22,2% случаях, в 33,3% случаях опухоль не имела топики и в 27,7% случаев – выявлялась за внутренним зевом.
Смешанная форма роста опухоли встречалась более чем в половине случаев (55,6%). Экзофитный рост опухоли отмечался в 27,7% случаях и эндофитный рост – в 16,7% случаев. Рост опухоли в полипе отмечен у 38,9% пациенток.
При данном морфологическом типе преобладали низкодифференцированные опухоли (73,9%), тогда как умереннодифференцированные опухоли наблюдались лишь у 26,1% пациенток. Умеренная степень атипии ядер опухолевых клеток была выявлена у 30,4% пациенток, выраженная – у 69,6% пациенток.
В основном СПР характеризовался высокой митотической активностью: у 88,9% пациенток более 10 митозов в 10-ти полях зрения и только у 11,1% пациенток от 5 до 10 митозов.
Во всех наблюдениях опухоль содержала очаги некроза.
При изучении опухоли на наличие рецепторов эстрогенов и прогестерона во всех (n=10) случаях установлен негативный рецепторный статус.
В 33,3% случаев отмечался рост опухоли в пределах эндометрия. В 2 раза чаще определялись случаи с глубиной инвазии опухолью миометрия менее чем на половину его толщины, в сравнении со случаями с глубиной инвазии опухолью миометрия превышающей его толщины: (44,4%) в сравнении (22,2%). Прорастание опухолью серозной оболочки матки отмечено в 16,6% случаях.
Распространение на шейку матки отмечалось у 38,8% пациенток: у 11,1% пациенток были поражены только эндоцервикальные железы, у 27,7% пациенток опухоль эндометрия распространялась на строму шейки матки.
У 61,1% пациенток были выявлены раковые эмболы в лимфатических щелях. Метастазы в яичники были обнаружены у 5,5% пациенток, в лимфатических узлах - у 16,6% пациенток, а также метастазы во влагалище - у 8,7% пациенток. В 21,7% случаях были выявлены отдаленные метастазы СПР.
Возврат болезни был выявлен у 82,6% пациенток.
Муцинозная аденокарцинома (МАК) встретилась в 5 наблюдениях. В основном у пациенток с МАК опухолевой процесс был ограничен маткой: со стадиями Ia – один случай, Ib – 2 случая, Ic – один случай и только в одном наблюдении отмечена тяжелая стадия (IVb).
Расположение опухоли в верхнем отделе тела матки отмечено в 2 случаях и еще в 2 случаях опухоль располагалась в нижнем отделе тела матки, причем в одном из них отмечен рост опухоли за внутренним зевом; в одном случае – опухоль не имела топики.
При изучении формы роста опухоли у двух пациенток выявлена экзофитная форма роста, у одной пациентки – эндофитная и у двух - смешанная. Рост опухоли в полипе отмечен в одном наблюдении.
В основном (4 случая) опухоль имела высокую степень дифференцировки и лишь в одном случае - низкую. Слабая степень атипии ядер опухолевых клеток определялась в 4 наблюдениях, выраженная – в одном.
По количеству митозов в 10-ти полях зрения образцы МАК распределились следующим образом: от 0 до 4 митозов отмечено у одной пациентки, еще у одной пациентки – от 5 до 10 митозов, более 10 митозов – у трех пациенток.
Только в одном наблюдении опухоль содержала очаги некроза.
Рост опухоли в пределах эндометрия наблюдался в одном случае. Глубина прорастания опухолью миометрия менее чем на половину его толщины была выявлена у двух пациенток, еще у двух пациенток глубина инвазии миометрия опухолью превышала его толщины. Прорастание опухолью серозной оболочки матки также было выявлено у одной пациентки.
Распространение на строму шейку матки отмечалось у одной пациентки. Раковые эмболы в лимфатических сосудах выявились у одной пациентки. Метастазы в большом сальнике и печени были обнаружены у одной пациенток.
Возврат заболевания был выявлен у одной пациентки.
Плоскокеточный рак эндометрия (ПК) отмечен в 12 наблюдениях. В 75% случаев опухоль была диагностирована на поздних стадиях заболевания: стадия IIa у 2 (16,7%) пациенток, стадия IIb – у трех (25%) пациенток и стадия IVb – у 4 (33,3%) пациенток.
Расположение опухоли в верхнем отделе тела матки отмечено в трех случаях, в нижнем отделе – в одном случае, в центральном отделе – в трех случаях, в двух случаях опухоль не имела топики. В четырех случаях опухоль выявлялась за внутренним зевом.
Для ПК в основном характерна смешанная форма роста опухоли – семь случаев, тогда как экзофитная форма была выявлена лишь у одной пациентки. Рост опухоли в полипе определялся у одной пациентки.
При изучении степени дифференцировки умереннодифференцированная опухоль определялась в трех, низкодифференцированная – в девяти случаях.
Распределение опухолей в зависимости от степени выраженности атипии ядер опухолевых клеток выявило в четырех наблюдениях умеренную, а в восьми случаях – выраженную атипию ядер.
При определении митотической активности опухоли от 0 до 4 митозов и от 5 до 10 митозов отмечено по одному случаю, более 10 митозов – в шести случаях.
Во всех наблюдениях ПК имелись очаги некроза в опухоли. Рецепторный статус на наличие рецепторов эстрогенов и прогестерона в опухоли во всех проанализированных случаях (n=4 наблюдения) был негативным.
Рост опухоли в пределах эндометрия отмечен в двух наблюдениях. С одинаковой частотой (по три случая) отмечалась глубина инвазии опухолью менее толщины миометрия и более толщины миометрия.
Распространение на шейку матки отмечалось у пяти пациенток, причем у двух пациенток были поражены только эндоцервикальные железы, а у трех пациенток опухоль эндометрия распространялась на строму шейки матки. В пяти наблюдениях были выявлены раковые эмболы в лимфатических сосудах. Метастазы в яичники были обнаружены у одной пациентки. У двух пациенток установлены метастазы в лимфатических узлах, еще у двух пациенток - метастазы во влагалище. В четырех наблюдениях были выявлены отдаленные метастазы ПК.
Возврат заболевания был выявлен у семи пациенток.
Для всех пациенток недифференцированным раком эндометрия (НР) были характерны поздние стадии (II-IV) заболевания: IIb – у одной (14,3%) пациентки, по 3 (42,8%) пациентки с IIIc и IVb стадиями.
В трех случаях опухоль располагалась в нижнем отделе тела матки, в одном случае - в верхнем. В двух случаях полость матки была выполнена опухолью. Рост опухоли за внутренним зевом отмечен в трех случаях.
Во всех наблюдениях была выявлена смешанная форма роста опухоли.
Все образцы (n=7) опухоли были низкодифференцированными. В шести образцах отмечена выраженная степень атипии ядер опухолевых клеток и только в одном - умеренная.
При изучении количества митозов в 10-ти полях зрения во всех образцах определялось более 10 митозов.
Во всех случаях опухоль содержала очаги некроза.
В пяти случаях глубина инвазии опухолью толщины миометрия превышала более его толщины и только в одном случае менее половины толщины миометрия. Прорастание опухолью серозной оболочки матки было выявлено в трех случаях.
Распространение на строму шейки матки было отмечено у двух пациенток. Во всех наблюдениях были выявлены раковые эмболы в лимфатических щелях.
Метастазы в яичниках были обнаружены у одной пациентки, в лимфатических узлах - у пяти пациенток. Метастазы во влагалище определялись у одной пациентки. Отдаленные метастазы НР эндометрия были выявлены у трех пациенток.
У 6 пациенток был диагностирован возврат заболевания, в одном случае исход болезни неизвестен.
Смешанная карцинома (СК) эндометрия была выявлена у 23 (20,2%) пациенток.
1/3 пациенток имели ранние стадии заболевания: Ia – у одной (4,3%) пациентки, по 3 (13%) пациентки с Ib и Iс стадиями. У 69,6% пациенток опухоль диагностировалась на поздних стадиях: IIb – 2 (8,7%) пациентки, IIIa – 7 (30,4%) пациенток, IIIc – 4 (17,4%) и IVb – 3 (13%).
Локализация опухоли в верхнем отделе тела матки отмечалась в 31,8% случаях, в нижнем отделе – в 13,6% случаях, в центральном отделе – в 18,1% случаях. Вся полость матки была выполнена опухолью – в 22,7% случаях, в 13,6% случаях – опухоль не имела топики, в 18,1% случаях отмечен рост опухоли за внутренним зевом.
При изучении формы роста опухоли отмечено, что экзофитный и эндофитный рост составили по 9,1% случаев соответственно, смешанная форма определялась в 81,8% случаев. Опухоль в полипе определена у 4,5% пациенток.
Умеренная степень дифференцировки опухоли наблюдалась у 39,1% пациенток, низкодифференцированные — у 60,9% пациенток. По степени выраженности атипии ядер опухолевых клеток установлено, что слабая степень атипии - у 8,7% пациенток, умеренная - у (30,4%), выраженная – у 60,9% пациенток.
По количеству митозов в полях зрения пациентки СК распределились следующим образом: от 0 до 4 митозов отмечено у 18,2% пациенток, от 5 до 10 митозов – у 9,1% пациенток, более 10 митозов – у 72,7% пациенток.
В 72,7% случаев выявлены очаги некроза в опухоли. Во всех (10/43,5%) случаях опухоль имела негативный статус рецепторов эстрогенов (РЭ) и прогестерона (РП).
Рост опухоли в пределах эндометрия отмечался в 13,6% случаях.
Глубина прорастания опухолью миометрия менее чем на половину его толщины была выявлена у 13,6% пациенток, у 40,9% пациенток глубина инвазии опухолью миометрия превышала половину его толщины. Прорастание опухолью серозной оболочки матки было выявлено в 31,8% случаях.
Распространение опухоли на строму шейку матки отмечалось у 18,2% пациенток. У 81,8% пациенток были выявлены раковые эмболы в лимфатических щелях. У 9,1% пациенток определялись метастазы в яичниках. Метастазы в лимфатических узлах выявлялись у 27,2% пациенток. Отдаленные метастазы СК были обнаружены у 13,0% пациенток (n=3): по одному случаю в большом сальнике, в прямой кишке и в брыжейке сигмовидной кишки.
Возврат заболевания был выявлен у 11 (47,8%) пациенток.
Таким образом, при анализе клинико-морфологических данных нами было установлено, что СПР, НР и ПК характеризуются, как правило, низкой степенью дифференцировки, выраженной атипией ядер опухолевых клеток, часто высокой митотической активностью опухоли, наличием опухолевых эмболов в кровеносных/лимфатических сосудах, наличием очагов некроза, отрицательным рецепторным статусом и поздними стадиями. Для СКК, МАК и СК характерны различная степень дифференцировки и атипии опухолевых клеток, отрицательный рецепторный статус, часто ранние стадии. Вместе с тем для всех них характерна высокая частота возврата болезни (47,8% - для СК, 58,3% - для ПК, 82,6% - для СПР, 85,7% - для НР), за исключением МАК (20%) и СКК (34,1%).
Варианты лечения пациенток РФРТМ
Выбор тактики лечения зависел от стадии заболевания и соматического статуса пациенток и по возможности был радикальным (рис. 2).
Только хирургическое лечение чаще проводилось пациенткам с Iа стадией в сравнении с пациентками с более тяжелыми стадиями, у которых преобладали различные варианты комбинированной терапии.
Основным объемом хирургического вмешательства явилась экстирпация матки с придатками (63,3%). Расширенная пангистерэктомия выполнялась в 2 раза реже (34,7%) в связи с возрастными ограничениями и сопутствующей патологией. Надвлагалищная ампутация матки с придатками выполнялась крайне редко (2,0%).
Лучевая терапия как этап комбинированного или комплексного лечения проведена у 78 пациенток. Большинство пациенток (n=41; 52,6%) получили сочетанную лучевую терапию, а дистанционная гамма терапия проведена 31 пациентке (39,7%) и 6 (7,7%) пациенткам – внутриполостная терапия. Химиотерапия была проведена 19 пациентам (16,7%), эндокринная – 15 (13,2%).
 Рис. 2. Лечебная тактика у пациенток РФРТМ с разными стадиями заболевания
Рис. 2. Лечебная тактика у пациенток РФРТМ с разными стадиями заболевания
Таким образом, анализ данных лечения пациенток РФРТМ свидетельствует о том, по причине ряда объективных обстоятельств расширенные хирургические операции не всегда могут быть проведены пациенткам РФРТМ. В связи с этим можно предполагать, что для улучшения исходов при РФРТМ необходимо более широкое применение лучевой и химиотерапии.
Клинико-морфологические факторы риска прогрессирования
C целью выявления прогностически значимых клинико-морфологических признаков, ассоциированных с риском прогрессирования заболевания нам представилось целесообразным разделить всех пациенток на 3 группы в зависимости от времени развития возврата болезни. Две пациентки были исключены из данного анализа, так как умерли в раннем послеоперационном периоде от тромбоэмболии легочной артерии. Из анализа были исключены 15 пациенток, вследствие отсутствия данных по ним; 2 пациентки были исключены вследствие малого периода прослеженности (менее 3-х лет).
Из 95 пациенток РФРТМ рецидивы и метастазы были отмечены у 62 пациенток (65,3%).
В I группе (развитие возврата болезни в течение 12 месяцев после лечения) было 40 (64,5%) пациенток. Средний срок возврата заболевания в данной группе составил 7,0 ± 2,5 месяца. Из них у 40,0% пациенток возврат заболевания был отмечен в течение первых 6 месяцев после первичного лечения и расценивался нами как продолженный рост опухоли.
Во II группе (развитие возврата болезни более чем через 12 месяцев после лечения) было 22 (35,5%) пациентки. Средний срок до возврата заболевания в данной группе составил 29,4 ± 16,9 месяца.
В III группе (возврат болезни не был отмечен за весь период наблюдения, при условии, что минимальный период наблюдения составил 36 мес) было 33 (34,7%) пациентки. Средний период прослеженности пациенток III группы составил 93 ± 44,6 месяца.
Пациентки трех сравниваемых групп не различались по возрасту.
При изучении распределения пациенток I, II и III группы в зависимости от стадии заболевания было установлено, что среди пациенток I группы 10,0% (4/40) имели ранние стадии (Iа-с), тогда как во II группе у 59,1% (13/22) пациенток диагноз был установлен на поздних стадиях (IIа-IVб), разница статистически достоверна (р<0,05). У 2/3 (69,7%) пациенток III группы были диагностированы ранние стадии (рис. 3).
Рис. 3. Стадии заболевания у пациенток РФРТМ I, II и III группы
(* - p<0,05 между I и III группой; ** - p<0,05 между I и II группой)
Нами установлены статистически достоверные различия между пациентками трех групп при изучении морфологических признаков опухоли (рис. 4). Отмечена тенденция более частого выявления прогностически неблагоприятных признаков у пациенток с ранним возвратом болезни. Так, опухоль размером более 5 см в 4 раза чаще выявлялась у пациенток I группы в сравнении с пациентками III группы (40,5% и 9,1% соответственно) и в 3 раза чаще у пациенток с отсроченным возвратом болезни (II группа) в сравнении с пациентками без возврата болезни (III группа) (31,8% и 9,1% соответственно) (р<0,05). Инфильтрация опухолью мышечной стенки более толщины миометрия более чем в 2 и в 5 раз чаще выявлялась у пациенток I группы (59,5%) в сравнении с пациентками II (27,3%) и III группы (12,1%) соответственно (р<0,05). Смешанная форма роста опухоли, высокая митотическая активность и наличие опухолевых эмболов статически достоверно чаще выявлялись у пациенток I группы (62,2%, 75,7% и 72,7%) в сравнении с пациентками III группы (27,2%, 24,2% и 16,2%) (р<0,05).
 Рис. 4. Частота выявления морфологических прогностически
Рис. 4. Частота выявления морфологических прогностически
неблагоприятных признаков
(*- p<0,05 между I и III группами; ** - p<0,05 между II и III группами;
# - p<0,05 между I и II группами)
По нашим данным течение заболевания при разных морфологических вариантах РФРТМ неодинаково, что дает основания выделить гистологические типы с относительно благоприятным течением (поздним возвратом болезни) и крайне агрессивным течением (ранним возвратом болезни). Возврат заболевания в течение первого года после лечения наблюдался у всех пациенток НР, у 71,4% пациенток СПР и у 60,0% пациенток ПК. При СК возврат болезни наблюдался в более поздние сроки. Отсутствие возврата болезни как минимум в течение 3-х лет наблюдения отмечено у одной трети и у половины пациенток с СК и СКК соответственно.
При РФРТМ возврат болезни чаще выявлялся в верхней половине брюшной полости (печень, большой сальник, кишечник, брюшина) (41 случай), затем в малом тазу (28 случаев) и в легких (16 случаев).
Результаты иммуногистохимического анализа
Аберрантная экспрессия Е-кадхерина была выявлена в 37 (74,0%) образцах опухолей, -катенина – в 22 (44,0%), -катенина – в 32(64,0%), Her-2/neu- в 15 (30,0%) (рис. 5).

Рис. 5. Частота выявления нормальной и аберрантной экспрессии
изучаемых маркеров
Нормальная экспрессия Е-кадхерина часто наблюдалась при СКК, МАК и не была отмечена ни в одном случае СПР, ПК и НР. При нормальной экспрессии Е-кадхерина доля СКК составила 69,2%, а МАК – 23,1%. Аберрантная экспрессия Е-кадхерина выявлена во всех образцах СПР и НР. При аберрантной экспрессии Е-кадхерина СК встречалась в 4 раза чаще (29,4%), чем при нормальной экспрессии данного маркера (7,7%) (р=0,02).
При проведении корреляционного анализа по Спирману нами установлена связь между нормальной экспрессией Е-кахерина с высокодифференцированными опухолями, отсутствием инвазии опухолью миометрия, слабой атипией ядер опухолевых клеток, отсутствием опухолевых эмболов и отсутствием рецидива у пациенток. Также выявлены достоверные корреляции между аберрантной экспрессией Е-кадхерина с глубиной инвазии опухолью более половины толщины миометрия, поздними стадиями, смешанной формой роста опухоли, наличием опухолевых эмболов в кровеносных/лимфатических сосудах и возвратом заболевания у пациенток.
Нормальная экспрессия -катенина чаще определялась при СКК (доля составила 42,9%), чем аберрантная. Аберрантная экспрессия -катенина превалировала в образцах СПР, составив 45,4% по сравнению с нормальной (р<0,01). Доля НР при аберрантной экспрессии -катенина составила 18,2%, а при нормальной – 3,6%.
Анализ по Спираману показал наличие достоверных корреляций между нормальной экспрессией -катенина с экзофитной формой роста опухоли и отсутствием рецидива у пациенток, а также между аберрантной экспрессией -катенина с низкодифференцированными опухолями, глубиной инвазии опухолью более половины толщины миометрия, поздними стадиями, выраженной атипией опухолевых клеток, смешанной формой роста опухоли и возвратом заболевания.
Нормальная экспрессия -катенина при СКК отмечалась в 5,5 (p<0,01) раз чаще чем при аберрантной. Аберрантная экспрессия -катенина при СПР определялась почти в 7 раз чаще (p<0,01) чем нормальная экспрессия. При аберрантной экспрессии -катенина доля НР составила 15,6%, а при нормальной – 0%.
Нами установлены достоверные корреляции между нормальной экспрессией -катенина и ранними стадиями заболевания, экзофитной формой роста опухоли, отсутствием опухолевых эмболов, отсутствием рецидива заболевания у пациенток и между аберрантной экспрессией -катенина с глубиной инвазии опухолью более толщины миометрия, поздними стадиями, смешанной формой роста опухоли, наличием опухолевых эмболов в кровеносных/лимфатических сосудах и возвратом заболевания.
Нормальная экспрессия в 3 раза чаще (40,0% и 13,3%; р=0,05) выявлялась при СКК, чем гиперэкспрессия. При гиперэкспрессии Her-2/neu доля СПР составила 33,3%, а НР – 26,7%. При этом достоверные различия были получены только для доли НР (26,7% в группе с гипер- и 0% в группе с нормальной экспрессией Her-2/neu; р=0,02).
При проведении анализа по Спирману нами выявлены следующие достоверные корреляции: между нормальной экспрессией Her-2/neu и низкодифференцированными опухолями, с глубиной инвазии опухолью менее толщины миометрия, отсутствием опухолевых эмболов в кровеносных/лимфатических сосудах и с отсутствием рецидива у пациенток. А также корреляции между гиперэкспрессией Her-2/neu с опухолями с умеренной степенью дифференцировки, глубиной инвазии опухолью более половины толщины миометрия, поздними стадиями, смешанной формой роста опухоли, наличием опухолевых эмболов в кровеносных/лимфатических сосудах, высокой митотической активностью опухоли и возвратом заболевания у пациенток.
Учитывая патогенетическую связь между Е-кадхерином, - и - катенинами нам представлялось целесообразным изучение ассоциации между различными комбинациями аберрантной и нормальной экспрессией маркеров межклеточной адгезии и клинико-морфологическими признаками.
При нормальной ко-экспрессии 2-х и 3-х маркеров наиболее часто встречались следующие морфологические типы СКК, МАК и совершенно не встречались морфологические типы, характеризующиеся неблагоприятным течением – НР и СПР. При аберрантной ко-экспрессии 2-х и 3-х маркеров, наоборот, доминировали морфологические типы с неблагоприятным прогнозом – СПР, НР. В отношении СК было установлено, что данный морфологический тип чаще встречался при аберрантной экспрессии чем при нормальной, что отражает широкую вариабельность течения в зависимости от компонентов, составляющих ее (рис. 6).
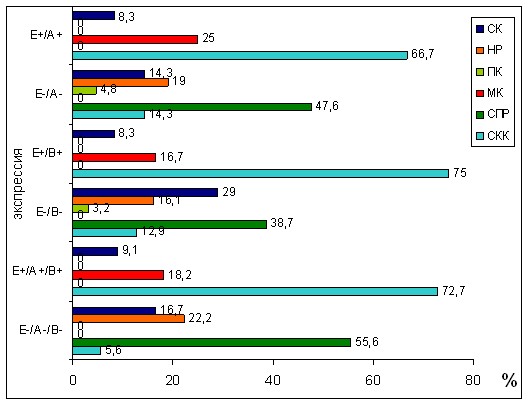
Рис. 6. Ко-экспрессия молекул межклеточной адгезии при РФРТМ
(Е – Е-кадхерин, А – -катенин, В – -катенин, «+» – нормальная экспрессия,
«–» – аберратная экспрессия)
Анализ изменения экспрессии каждого маркера с клинико-морфологическими признаками показал, что наиболее значимые и выраженные корреляции с ними обнаружены для Е-кадхерина. Вместе с тем, учитывая патогенетическую связь, мы провели анализ корреляции между коэкспрессией и клинико-морфологическими признаками. Несмотря на повышение корреляционной связи, эта прибавка не была очень существенной. Это позволило нам заключить, что изучение экспрессии Е-кадхерина часто оказывается достаточным для определения прогноза заболевания.
Анализ выживаемости пациенток
Нами была проанализирована 5-ти и 10-летняя общая и безрецидивная выживаемость пациенток РФРТМ, а также проведен сравнительный анализ 5-ти и 10-летней общей и безрецидивной выживаемости в зависимости от гистологического типа, стадии по классификации FIGO, срока развития рецидива и экспрессии иммуногистохимических маркеров межклеточной адгезии (Е - кадхерина, - и - катенинов) и рецептора эпидермального фактора роста (Her-2/neu).
Средний срок наблюдения пациенток составил 53±47 месяцев.
Общая 5- и 10-летняя выживаемость пациенток РФРТМ составила 42,2±4,8%, 10-летняя – 30,4±5,1%. Пятилетняя безрецидивная выживаемость пациенток РФРТМ составила 29,5±4,9%, а 10-летняя 28,1±5,4% (рис. 7).
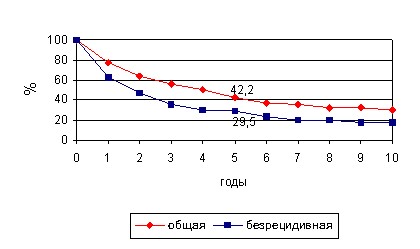
Рис. 7. 5-ти и 10-летняя общая и безрецидивная выживаемость пациенток РФРТМ
При анализе общей 5- и 10-летней выживаемости пациенток в зависимости от морфологического типа опухоли получены следующие данные. Так, наихудшая выживаемость отмечена у пациенток НР. 5-летний рубеж не пережила ни одна пациентка, 3-х летняя общая выживаемость у пациенток НР составила 14,2±10,2%, а безрецидивная – 0%. Наименьшая общая и безрецидивная 5- и 10-летняя выживаемость была отмечена у пациенток СПР, что имело достоверное различие в сравнении с пациентками МАК, СКК, СК и ПК (р<0,05 ) (табл.1).
Таблица 1.
5-ти и 10-летняя общая и безрецидивная выживаемость пациенток РФРТМ в зависимости от морфологического типа
| морфологический тип | общая выживаемость | безрецидивная выживаемость | ||
| 5-летняя | 10-летняя | 5-летняя | 10-летняя | |
| СКК | 60,4±7,8% | 47,7±9,2% | 58,4±7,9% | 46,1±9,5% |
| СПР | 15,3±7,8%* | 5,1±3,9% | 11,1±6,9% | 5,0±3,9% |
| МАК | 77,8±19,5% | 38,9±19,6% | 76,5±17,8% | 38,9±19,6% |
| ПК | 38,9±14,6% | 32,7±10,5% | 35,2±14,4% | 18,8±11% |
| НР | 0% | 0% | 0% | 0% |
| СК | 43,6±10,8% | 32,7±10,5% | 41,6±11,3% | 27,7±11% |
* Различия показателей выживаемости пациенток СПР статистически достоверны по сравнению с остальными морфологическими типами (р<0,05).
При анализе 5 и 10-летней общей и безрецидивной выживаемости пациенток в зависимости от стадии РТМ по классификации FIGO были отмечены следующие особенности (табл. 2). Пятилетняя общая выживаемость у пациенток Iа и Iв стадиями была сопоставима и выше по сравнению с пациентками с Iс стадией, различия статистически недостоверны (р>0,05). 5-летняя общая выживаемость пациенток была наихудшей при IIIс и IVб стадиях (р<0,05), и значительно ниже в сравнении с пациентками описанных выше стадий (р<0,01). Все пациентки с IIIб стадией умерли в течение 2-х лет (33,3%).
Таблица 2.
5-ти и 10-летняя общая и безрецидивная выживаемость пациенток РФРТМ в зависимости от стадии заболевания
| стадии | общая выживаемость | безрецидивная выживаемость | ||
| 5-летняя | 10-летняя | 5-летняя | 10-летняя | |
| Ia | 74,7±12,6% | 65,3±14,1% | 74,7±12,6% | 65,3±14,1% |
| Ib | 76,1±10,4% | 60,2±13,1% | 75,6±10,2% | 56,0±14,9% |
| Ic | 52,3±14,2% | 37,3±16,2% | 51,4±14,3% | 31,4±16,6% |
| IIa | 49,5±18,2% | 29,7±18,8% | 29,6±17,8% | 22,4±17,9% |
| IIb | 50±17,6% | 25±19,7% | 36±17,6% | 25,0±19,7 % |
| IIIa | 28,5±12,1% | 0% | 16,9±10,6% | 0% |
| IIIb | 0% | 0% | 0% | 0% |
| IIIc | 11,4±10,5% | 0% | 11,4±10,5% | 0% |
| IVb | 4,7±6,1% | 0% | 12,3±9 % | 0% |
Пятилетняя общая выживаемость составила 40,0±11,1% у пациенток с отсроченным возвратом болезни (спустя год после проведенного первичного оперативного лечения); 92,7±7,4% у пациенток без возврата болезни. Следует отметить, что ни одна пациентка из группы с возвратом болезни в течение 12 месяцев после первичного оперативного лечения не прожила 5-ти лет и только 2,5±1,2% пациенток данной группы прожили 4 года. Десятилетняя общая выживаемость составила 17,1±8,8% у пациенток с отсроченным возвратом болезни и 84,8±9,9% у пациенток без развития рецидива заболевания (рис. 8).
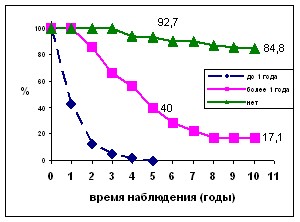
Рис. 8. 5-ти и 10-летняя общая и безрецидивная выживаемость пациенток РФРТМ
в зависимости от времени развития рецидива
5-летняя безрецидивная выживаемость была 20,4±10,7% у пациенток с отсроченным возвратом болезни. В группе пациенток с ранним возвратом болезни безрецидивный период составил 7±3 месяца. 5- и 10-летняя безрецидивная выживаемость по определению составила 100% у пациенток без рецидива заболевания.
При анализе 5-ти и 10-летней общей и безрецидивной выживаемости в зависимости от экспрессии иммуногистохимических маркеров межклеточной адгезии (Е - кадхерина, - и - катенинов) и рецептора эпидермального фактора роста (Her-2/neu) были получены следующие данные, иллюстрированные на рисунках 9-12.
Рис. 9. Общая (А) и безрецидивная (В) выживаемость пациенток с нормальной
и аберрантной экспрессией Е-кадхерина
При нормальной экспрессии Е-кадхерина 5-ти и 10-летняя общая выживаемость пациенток составила 76,9% и 69,2% соответственно, тогда как при аберрантной экспрессии – 32,4% и 24,3% соответственно (р<0,05) (рис. 9А).
5-летняя безрецидивная выживаемость при нормальной и аберрантной экспрессии Е-кадхерина составила 69,2% и 16,2% (р<0,01). 10-летняя безрецидивная выживаемость при нормальной и аберрантной экспрессии – 69,2% и 13,5% (р<0,01) (рис. 9В).
При изучении выживаемости от экспрессии -катенина также выявлено снижение 5-ти и 10-летней общей выживаемости с 67,9% и 60,7% соответственно при нормальной экспрессии -катенина до 36,4% и 31,8% при аберрантной экспрессии соответственно (р<0,05; p<0,01) (рис. 10А).
В нашем исследовании также установлена связь между аберрантной экспрессией -катенина и 5-ти и 10-летней безрецидивной выживаемостью со снижением показателей с 53,6% и 42,9% соответственно до 22,7% и 9,1% соответственно (р<0,05; p<0,01) (рис. 10В).
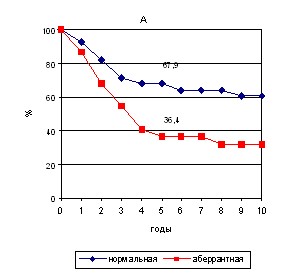
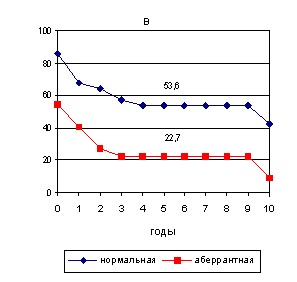
Рис. 10. Общая (А) и безрецидивная (В) выживаемость пациенток с нормальной
и аберрантной экспрессией -катенина
Нарушение экспрессии -катенина связано со снижением 5- и 10-летней общей и безрецидивной выживаемости (рис. 11А и В). При нормальной экспрессии -катенина 5-ти и 10-летняя общая выживаемость составила 76,5% и 58,8% соответственно, а безрецидивная выживаемость – 64,7% и 63,8% соответственно. При аберрантной экспрессии -катенина 5-ти и 10-летняя общая выживаемость составила 54,8% и 35,5% соответственно, а безрецидивная – 16,1% и 9,7% соответственно (р<0,01; р<0,05).
Рис. 11. Общая (А) и безрецидивная (В) выживаемость пациенток с нормальной
и аберрантной экспрессией -катенина
Гиперэкспрессия Her-2/neu связана со снижением выживаемости пациенток РФРТМ. Общая 5-ти летняя выживаемость при нормальной экспрессии Her-2/neu составила 54,5%, при гиперэкспрессии 40,0% (р>0,05). 10-летняя общая выживаемость при нормальной экспрессии Her-2/neu составила 45,5%, при гиперэкспресиии - 13,3% соответственно (р<0,05) (рис. 12А). 5-ти летняя безрецидивная выживаемость при нормальной и гиперэкспрессии составила – 48,5% и 33,3% соответственно (р>0,05). 10-летняя безрецидивная выживаемость при нормальной и гиперэкспрессии Her-2/neu составила – 45,5% и 26,7% соответственно (р>0,05) (рис. 12В).
Рис. 12. Общая (А) и безрецидивная (В) выживаемость пациенток с нормальной
и аберрантной экспрессией Her-2/neu
Таким образом, изучение 5ти и 10-летней общей и безрецидивной выживаемости в зависимости от стадий по классификации FIGO определило, что наихудшая 5-летняя общая и безрецидивная выживаемость отмечается при IIIс и IVб стадиях, причем показатели достоверно различались как между собой, так и с более ранними стадиями (р<0,05). При IIIб стадии была определена только 2-х летняя общая (33,3%) и безрецидивная выживаемость (0%). Ни одна пациентка с III-IV стадиями (IIIа, IIIб, IIIс и IVб) стадиями не пережила 10 летний рубеж.
Пятилетняя общая и безрецидивная выживаемость у пациенток с ранним и отсроченным возвратом болезни имела статистически достоверные различия. Ни одна пациентка из группы с возвратом болезни в течение 12 месяцев после первичного оперативного лечения не дожила до 5 лет и только 2,5±1,2% пациенток данной группы прожили 4 года.
Десятилетняя общая выживаемость у пациенток с отсроченным возвратом болезни была в 3 раза ниже (17,1±8,8%) в сравнении с пациентками без развития рецидива заболевания (84,8±9,9%) (р<0,05). Десятилетняя безрецидивная выживаемость не была достигнута ни у одной пациентки с отсроченным возвратом болезни.
Снижение 5-ти и 10-летней общей и безрецидивной выживаемости было отмечено при нарушении экспрессии иммуногистохимических маркеров. Статистически достоверные результаты по ухудшению показателей выживаемости получены при аберрантной экспрессии Е-кадхерина, -, -катенинов в сравнении нормальной. При гиперэкспрессии Her-2/neu также отмечено снижение 5-ти и 10-летней общей и безрецидивной выживаемости, но данные не всегда достоверно различались. Выраженное снижение 5-ти и 10-летней общей и безрецидивной выживаемости установлено при аберрантной ко-экспрессии Е-кадхерина, - и -катенинов.
Многофакторный анализ
Клинико-морфологические и иммуногистохимические данные были использованы для определения индивидуального прогноза заболевания. В результате многофакторного анализа из 37 признаков были отобраны 9 наиболее информативных факторов для пациенток РФРТМ (по убывающей): стадия заболевания, морфологические типы, экспрессия Е-кадхерина, наличие опухолевых эмболов в просвете кровеносных/лим-
фатических сосудов, экспрессия -катенина, глубина инвазии миометрия, экспрессия -катенина, форма роста опухоли, наличие очагов некроза (рис. 13).
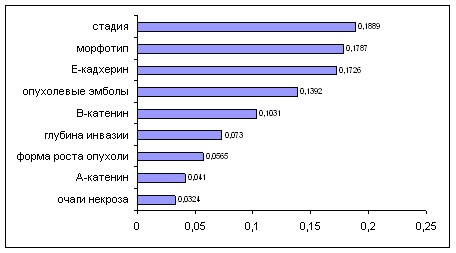
Рис. 13. Коэффициенты информативности прогностических признаков
Наиболее высокие коэффициенты веса были отмечены для стадии, морфологического типа и экспрессии Е-кадхерина.
Согласно нашей модели в зависимости от вклада каждого фактора в определении прогноза ему соответствовал коэффициент веса со знаком (-) при его благоприятном влиянии, и со знаком (+) – при неблагоприятном влиянии. Значение суммарного коэффициента в диапазоне от +100 до -100 характеризует группу пациенток с высоким риском возврата болезни. Пациентки с таким суммарным коэффициентом требуют тщательного мониторирования.
Таким образом, анализ указанных выше факторов позволяет с вероятностью 88,7% правильно предсказать развитие возврата болезни и с вероятностью 78,7% правильно предсказать отсутствие возврата болезни.
Выводы
- Редкие формы рака тела матки составили 4,3% (114 пациенток) от всех случаев злокачественных опухолей тела матки зарегистрированных в РОНЦ за 20-ти летний период (1985-2004 гг.). Доминирующим морфологическим типом явилась СКК (38,6% пациенток). СПР и СК выявлялись с равной частотой по 20,2%. Доля ПК составила 10,5%, НР – 6,1%, МАК – 4,4%.
- Серозный папиллярный, плоскоклеточный и недифференцированный рак являются агрессивными вариантами РФРТМ. Для них характерны поздние стадии (60,9%, 75%, 100% соответственно), ранний возврат болезни (в течение первого года после первичного хирургического лечения) (82,6%, 58,3%, 85,7% соответственно). Муцинозная и светлоклеточная карциномы характеризуются относительно благоприятным течением: ранние стадии - 20% и 47,7% соответственно и возврат заболевания - 20% и 34,1% наблюдений соответственно.
- Рецидивы и метастазы выявлены у 65,3% пациенток. У пациенток с отсроченным возвратом болезни в 4 раза чаще (31,8%) отмечались локорегионарные рецидивы, чем у пациенток с ранним возвратом болезни (7,5%) (p<0,05). Отдаленные метастазы и смешанный рецидив чаще отмечались у пациенток с ранним возвратом болезни (60,0% и 32,5%, соответственно) по сравнению с пациентками с отсроченным возвратом болезни (45,5% и 22,7%, соответственно).
- Пяти и 10 - летняя общая и безрецидивная выживаемость у пациенток редкими формами рака тела матки в общей группе составила 42,2±4,8% и 30,4±5,1% соответственно (медиана выживаемости – 52,5±4,3 месяцев) и 29,5±4,9% и 28,1±5,4% соответственно (медиана выживаемости – 22,1±6,3 месяцев). Наихудшая выживаемость отмечена у пациенток НР. 3-х летняя общая выживаемость у пациенток НР составила 14,2±10,2%, а безрецидивная – 0%. Наименьшая 5-ти и 10-летняя общая и безрецидивная выживаемость отмечена для СПР (15,4±7,8% и 5,6±3,9% соответственно (медиана выживаемости 15,6±1,9 месяцев) и 9,1±6,9% и 5,0±3,9% соответственно; медиана выживаемости не достигнута).
- Е-кадхерин является прогностически наиболее значимым иммуногистохимическим маркером среди молекул межклеточной адгезии при редких формах рака тела матки. Для него получены самые высокие коэффициенты корреляции (р<0,01,) и веса в многофакторной модели. Пяти и 10 - летняя общая и безрецидивная выживаемость у пациенток РФРТМ коррелирует с нарушением экспрессии молекул межклеточной адгезии (Е-кадхерина, - и - катенина). При нарушении экспрессии Е-кадхерина наблюдалось снижение 5-ти и 10-летней в 2 раза (76,9% и 69,2% при нормальной экспрессии и 32,4% и 24,3% соответственно при аберрантной (р<0,05), а также 5-ти и 10 – летней безрецидивной выживаемости с 69,2% и 16,2% соответственно при нормальной экспрессии до 69,2% и 13,5% соответственно при аберрантной (р<0,01).
- Многофакторный анализ клинико-морфологических и иммуногистохимических признаков, позволил выявить 9 наиболее информативных факторов прогноза развития возврата заболевания из которых наиболее важными были: стадия заболевания, гистологический тип опухоли, экспрессия Е-кадхерина, опухолевые эмболы в кровеносных/лимфатических сосудах, экспрессия -катенина, глубина инвазии миометрия, экспрессия -катенина, форма роста опухоли, очаги некроза (перечислены в порядке убывания коэффициента информативности). Применение данной модели с вероятностью 88,7% правильно предсказать развитие возврата болезни и с вероятностью 78,7% правильно предсказать отсутствие возврата болезни.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
- Редкие формы рака тела матки: ретроспективный анализ клинико-морфологических данных за 20-летний период наболюдения./Абдуллаева Г.М., Лактионов К.П., Богатырев В.Н., Анурова О.А., Зотиков А.И.//V съезд онкологов и радиологов Содружества Независимых Государств, 14-16 мая 2008 г.- Ташкент.- C.372.
- Роль метода предоперационной лучевой терапии в комбинированном лечении плоскоклеточного рака шейки матки (ПРШМ) 1б стадии./Зотиков А.И., Лактионов К.П., Беришвили А.И., Кержковская Н.С., Абдуллаева Г.М.//V съезд онкологов и радиологов Содружества Независимых Государств, 14-16 мая 2008 г.-Ташкент.- C.495.
- Клинико-морфологические и молекулярно-биологические факторы прогноза редких форм рака тела матки./Лактионов К.П., Абдуллаева Г.М., Анурова О.А.// Опухоли женской репродуктивной системы, Москва, № 2, 2008, С.60-69.
- Prognostic Impact of Alterations in Cell Adhesion Molecules in Patients with Nonendometrioid Cancer./Abdullaeva GM, Laktionov KP, Anurova OA, Zotikov AI, Kravetz OA.//12th Biennial Meeting International Gynecologic Cancer Society. October 25-28, 2008-Bangkok, Thailand - №1406 pdf.

