Клиническое значение исследования ангиогенных факторов роста в прогнозировании синдрома задержки развития плода
на правах рукописи
ТАРАБРИНА
Татьяна Вячеславовна
КЛИНИЧЕСКОЕ ЗНАЧЕНИЕ ИССЛЕДОВАНИЯ
АНГИОГЕННЫХ ФАКТОРОВ РОСТА
В ПРОГНОЗИРОВАНИИ
СИНДРОМА ЗАДЕРЖКИ РАЗВИТИЯ ПЛОДА
14.01.01 Акушерство и гинекология
Автореферат
диссертации на соискание ученой степени
кандидата медицинских наук
МОСКВА
2010
Работа выполнена в Московской медицинской академии имени И.М. Сеченова
Научный руководитель:
академик РАМН,
заслуженный деятель науки РФ,
профессор Александр Николаевич Стрижаков
Официальные оппоненты:
доктор медицинских наук,
профессор Лали Григорьевна Сичинава
доктор медицинских наук,
профессор Игорь Олегович Макаров
Ведущее учреждение – Московский государственный
медико-стоматологический университет.
Защита состоится «____» _______________ 2010 г. в 14 часов на заседании диссертационного совета Д208.040.03 при Московской медицинской академии имени И.М. Сеченова (119991, Москва, ул. Трубецкая, д. 8, стр. 2).
С диссертацией можно ознакомиться в ГЦНМБ ГОУВПО Московской медицинской академии имени И.М. Сеченова (117998, Москва, Нахимовский проспект, д. 49).
Автореферат разослан «____» _______________ 2010 г.
Ученый секретарь
диссертационного совета
доктор медицинских наук,
профессор Александр Михайлович Шулутко
Актуальность темы.
Научные достижения в современном акушерстве и перинатологии привели к необходимости решения новых проблем, связанных с гестационным процессом и антенатальной охраной плода (Серов В.Н. и соавт., 1997; Курцер М.А., 2000; Сидорова И.С., 2000, Сичинава Л.Г., 2007). Среди них ведущее значение принадлежит плацентарной недостаточности, которая, будучи частым осложнением беременности (от 14 до 22%), сопровождается гипоксией, задержкой внутриутробного развития плода и является одной из наиболее частых причин перинатальной заболеваемости (до 60%) и смертности (Савельева Г.М. и соавт., 2000; Сидорова И.С., Макаров И.О., 2006; Торчинов А.М. и соавт., 2007). Фундаментальные исследования, проведенные отечественными и зарубежными авторами, и успехи современной неонатологии позволили свести к низким показателям перинатальные потери при синдроме задержки развития плода. Однако при данной патологии перинатальная заболеваемость остается стабильно высокой (Стрижаков А.Н., Давыдов А.И. и др., 2004; Кулаков В.И., Прилепская В.М. и др., 2006). В этой связи до настоящего времени поиск новых методов ранней диагностики плацентарной недостаточности продолжает оставаться одним из приоритетных.
С появлением учения о факторах роста, которые предопределяют развитие плаценты, наметилось новое направление в изучении плацентарной недостаточности и синдрома задержки развития плода. Есть основания считать его перспективным, так как факторы роста, являясь основными переносчиками митогенного сигнала клеток, способны стимулировать или тормозить рост тканей, в том числе железистой, и кровеносных сосудов. (Бурлев В.А. и соавт, 1999, 2007; Wallner W, Sengenberger R, 2007). Изменение в продукции и функционировании факторов роста, оказывающих влияние на развитие плаценты, приводит к морфологическим и функциональным изменениям в плаценте с нарушением трофической, эндокринной, метаболической и антитоксической функций плаценты и проявляющимся нарушением состояния, роста и развития плода.
Изучение изменений в динамике факторов роста в комплексе с другими современными методами оценки состояния плода позволит прогнозировать развитие и степень тяжести плацентарной недостаточности и синдрома задержки развития плода. Таким образом, становится возможным своевременно проводить профилактику и лечение этого осложнения беременности, а также определять рациональную акушерскую тактику. Все перечисленные меры приведут к снижению перинатальной заболеваемости и смертности.
Цель исследования – определить клиническое значение и диагностическую ценность исследованияя ангиогенных факторов роста для прогнозирования, оценки степени тяжести синдрома задержки развития плода и снижения перинатальной заболеваемости и смертности.
Для достижения цели были поставлены следующие задачи:
- изучить динамику уровня ангиогенных факторов роста, а именно инсулиноподобного фактора роста - I, сосудисто-эндотелиального фактора роста, фактора роста плаценты и их растворимого рецептора СЭФР-Р1 на протяжении неосложненной беременности;
- определить диагностическую ценность и клиническую значимость уровня инсулиноподобного фактора роста-I для прогнозирования и оценки степени тяжести синдрома задержки развития плода;
- оценить диагностическую и клиническую значимость определения показателей сосудисто-эндотелиальных факторов роста и их растворимого рецептора при синдроме задержки развития плода;
- выявить взаимосвязь показателей ангиогенных факторов роста с данными эхографического и допплерометрического исследований при синдроме задержки развития плода;
- определить значение указанных методов в выработке акушерской тактики при синдроме задержки развития плода;
- обосновать тактику ведения беременности у женщин с нарушениями в системе ангиогенеза для профилактики задержки развития плода;
- разработать систему прогнозирования синдрома задержки развития плода на доклиническом этапе с помощью определения уровня ангиогенных факторов роста.
Научная новизна.
Впервые изучена динамика продукции ангиогенных факторов роста, а именно инсулиноподобного, сосудисто-эндотелиального, фактора роста плаценты и их растворимого рецептора СЭФР-Р1 при неосложненной беременности. Разработаны нормативные показатели ангиогенных факторов роста для периодов гестации 16-22, 23-29, 30-36 и 37-40 недель. Определена роль выработки факторов ангиогенеза в формировании системы мать-плацента-плод, и значение их исследования в комплексе с допплерометрическим изучением гемодинамики в сосудах фетоплацентарной системы. Установлена динамика инсулиноподобного фактора роста I типа у беременных с синдромом задержки развития плода различной степени. Выявлено прогностическое значение данного фактора роста для развития и оценки степени тяжести синдрома задержки развития плода, начиная со второго триместра беременности. Подробно изучено семейство сосудисто-эндотелиальных факторов роста, а именно сосудисто-эндотелиальный фактор роста и фактор роста плаценты, их растворимый плазменный рецептор (СЭФР-Р1), определена их роль в патогенезе плацентарной недостаточности в комплексе с допплерометрическим исследованием сосудов фетоплацентарной системы. Разработаны прогностические критерии развития и оценки степени тяжести плацентарной недостаточности и синдрома задержки развития плода на основании определения указанных факторов роста, начиная со второго триместра. Выработана рациональная тактика ведения беременности в зависимости от уровня ангиогенных факторов роста, показателей фетометрии и допплерометрии, а также от эффективности проводимой патогенетической терапии.
Практическая значимость.
Разработанная оценка показателей ангиогенных факторов роста, проводимая комплексно с ультразвуковым и допплерометрическим исследованиями позволяют осуществлять мониторинг состояния фетоплацентарной системы у беременных группы риска по синдрому задержки развития плода, начиная с 16 недель беременности. Представленные критерии прогнозирования синдрома задержки развития плода на основании определения показателей ангиогенных факторов роста позволяют своевременно проводить профилактику этого осложнения, а при развитии клинической картины – оценку степени тяжести, контроль за эффективностью терапии и выбор рациональной акушерской тактики. Комплекс перечисленных мер позволяет добиться снижения перинатальной заболеваемости и смертности.
Основные положения, выносимые на защиту:
- Факторы роста и их рецепторы регулируют развитие фетоплацентарной системы. Нарушение продукции факторов роста отражает патологические изменения в формировании плаценты с развитием плацентарной недостаточности и синдрома задержки роста плода.
- Определение показателей уровня факторов роста в комплексе с фетометрией, допплеровскими исследованиями кровотока, кардиотокографией позволяет прогнозировать развитие и оценивать степень тяжести синдрома задержки развития плода.
- При развитии клинической картины плацентарной недостаточности и синдрома задержки развития плода определение показателей уровня факторов роста в комплексе с фето- и допплерометрическим исследованиями позволяет производить оценку степени тяжести этих осложнений, осуществлять контроль за эффективностью терапии и рационально подходить к выбору акушерской тактики.
Внедрение результатов исследования в практику.
Результаты исследования и практические рекомендации, вытекающие из них, внедрены в клиническую практику работы родильного дома при ГКБ №7 г. Москвы. Материалы и результаты исследования широко используются в учебном процессе в виде лекций и практических занятий для студентов, интернов и клинических ординаторов Московской медицинской академии имени И.М. Сеченова.
Апробация материалов диссертации
Материалы диссертации доложены на Российском форуме «Мать и дитя» (2009), Третьем международном конгрессе по репродуктивной медицине (Москва, 2009). Апробация диссертации состоялась на конференции сотрудников кафедры акушерства и гинекологии №2 лечебного факультета Московской медицинской академии имени И.М. Сеченова.
Структура и объем диссертации
Диссертация состоит из введения, четырех глав, выводов, практических рекомендаций и указателя использованной литературы. Материалы диссертации изложены на 146 страницах машинописного текста, иллюстрированы 15 таблицами и 48 рисунками. Список литературы включает 176 публикаций: 77 отечественных и 99 зарубежных автора.
Клиническая характеристика и методы обследования беременных
Для изучения клинико-диагностического значения ангиогенных факторов роста при синдроме задержки развития плода проведен проспективный анализ течения беременности и исходов родов у 150 женщин.
Всем пациенткам на протяжении второго и третьего триместров беременности проводили эхографическое и допплерометрическое исследование гемодинамики в сосудах фетоплацентарной системы в сроки 16-22, 23-29, 30-36 и 37-40 недель беременности, а также определение уровней фактора роста плаценты, сосудисто-эндотелиального фактора и их растворимого рецептора (СЭФР-Р1), инсулиноподобного фактора роста I в сыворотке крови беременных методом иммуноферментного анализа. В третьем триместре, а также в родах для диагностики гипоксии плода осуществляли кардиотокографическое исследование.
Обследованные женщины были разделены на две группы: основную и контрольную. В основную группу было включено 120 пациенток с синдромом задержки развития плода, а также беременных высокого риска развития плацентарной недостаточности. 30 женщин, беременность которых протекала без осложнений, составили контрольную группу.
Средний возраст пациенток контрольной группы составил 23,50+4,3 года с индивидуальными колебаниями от 19 до 35 лет. У 19 (63,33%) женщин настоящая беременность была первой. 11 (36,67%) пациенток являлись повторнобеременными. Первородящих и повторнородящих было 22 (73,33%) и 8 (26,67%) соответственно. Все женщины контрольной группы имели неотягощенный соматический и акушерско-гинекологический анамнез, а также нормальный менструальный цикл. Настоящая беременность у данных пациенток была одноплодной и протекала без осложнений на всем ее протяжении по данным клинико-лабораторных и инструментальных методов исследования. У всех женщин контрольной группы произошли своевременные роды в головном предлежании. Дети характеризовались как зрелые и имели гестационный возраст от 38 до 41 недели. Масса тела при рождении была от 3050 до 4300 г (в среднем 3675+367г.), а рост – от 50 до 54 см (в среднем 52 ±2см). Оценка состояния новорожденных по шкале Апгар во всех наблюдениях составляла 8 баллов на первой минуте и 9 – на пятой. Ранний неонатальный период протекал без осложнений.
Основная группа была представлена 84 (70%) первородящими и 36 (30%) повторнородящими женщинами в возрасте от 18 до 42 лет. Средний возраст беременных составил 29,45±5,42 года. Из них первобеременными являлись 66 (55%) пациенток, а повторнобеременными – 54 (45%).
В соматическом анамнезе отмечались заболевания мочевыделительной системы – в 53(44,16%), сердечно-сосудистой – в 42 (35%), пищеварительной – в 34 (28,33%), органов дыхания – в 24 (20%), органов зрения – в 16 (13,33%), эндокринной – в 16 (13,33%) наблюдениях. Лишь 3 (2,5%) пациентки отрицали наличие у себя какой-либо соматической патологии.
Нормальный менструальный цикл имели 84 (70%) женщины. У 36 (30%) пациенток основной группы в анамнезе была дисменорея. В гинекологическом анамнезе у 37 (30,83%) пациенток были отмечены инфекции, передающиеся половым путем, у 15(12,5%) – хронические воспалительные заболевания матки и ее придатков, у 31 (25,83%) – доброкачественные изменения шейки матки, у 6 (5%) – миома матки, у 9 (7,5%) – бесплодие (первичное и вторичное), 4 (3,33%) имели в анамнезе от 1 до 4 попыток экстракорпорального оплодотворения.
Акушерский анамнез характеризовался наличием искусственных абортов в 21 (17,5%) наблюдении, самопроизвольных выкидышей на разных сроках – в 12 (10%), неразвивающейся беременности в первом триместре – в 3 (2,5%), запоздалых родов – в 3 (2,5%), оперативных родов (кесарево сечение) – в 10 (12%), нефропатии тяжелой степени – в 4 (3,33%), преждевременной отслойки нормально расположенной плаценты – в 1 (0,83%), антенатальной гибели плода – в 2 (1,67%) наблюдениях.
Плацентарная недостаточность (ПН), развившаяся у пациенток основной группы классифицировалась следующим образом:
- компенсированная – в 31 (25,83%) наблюдениях с синдромом задержки развития плода I степени асимметричной формы, изолированным нарушением маточно-плацентарного или плодово-плацентарного кровотока, нормальным типом кардиотокограмм (8-10 баллов);
- субкомпенсированная – в 78 (65%) наблюдениях с синдромом задержки развития плода II степени асимметричной и смешанной формы, сочетанным нарушением маточно- и плодово-плацентарного кровотока, подозрительным типом кардиотокограмм (5-7 баллов);
- декомпенсированная – в 11 (9,17%) наблюдениях, где выявлялись: синдром задержки развития плода III степени асимметричной, симметричной и смешанной формы; критическое состояние плодово-плацентарного кровообращения в сочетании с двухсторонними нарушениями кровотока в маточных артериях и централизацией плодового кровотока; признаки тяжелой гипоксии по данным кардиотокографии – патологический тип кардиотокограмм (ниже 5 баллов).
Роды через естественные родовые пути произошли у 70 (58,33%) женщин основной группы. Путем операции кесарева сечения родоразрешены 50 (41,67%) беременных основной группы, из них: 34 (28,33%) – в экстренном порядке, 16 (13,33%) – в плановом порядке. Своевременными родами беременность закончилась у 89 (74,17%) женщин. 30 (25%) пациенток были родоразрешены досрочно. Показаниями для досрочного родоразрешения были: декомпенсированная плацентарная недостаточность, нефропатия тяжелой степени. В 1 (0,83%) наблюдении беременность закончилась индуцированным выкидышем на сроке 25 недель беременности по поводу антенатальной гибели плода на фоне СЗРП III степени, критического состояния плодового кровотока.
Дети в основной группе, имели массу тела от 610 до 3800 г (в среднем – 2487 ± 438 г) и рост от 27 до 54 см (в среднем – 47,5 ± 3,1 см). 58 (48,33%) детей были расценены неонатологами, как гипотрофичные. Оценка по шкале Апгар варьировала от 2 до 8 баллов на первой минуте и от 4 до 9 на пятой. В раннем неонатальном периоде обнаружены следующие осложнения: гипоксически-ишемическое поражение ЦНС – у 39 (32,5%) детей, которое проявлялось в синдроме угнетения или возбуждения ЦНС; синдром дыхательных расстройств – у 19 (15,84%) детей; отечный синдром; полиорганная недостаточность. 19 детям потребовалась искусственная вентиляция легких от 1 до 18 суток. 1 глубоко недоношенный ребенок умер на 7 сутки после рождения. 19 (15,84%) детей были переведены на второй этап выхаживания.
Оценку функционального состояния системы мать-плацента-плод проводили с использованием ультразвукового, допплерометрического исследования и кардиотокографии. Эхографическое и допплерометрическое исследование осуществлялось при помощи ультразвуковых диагностических приборов Aloka SSD-2000 (Aloka Co, Ltd, Япония) и Acuson 12SXP/10 (Siemens, Германия), снабженных функцией цветного допплеровского картирования и датчиком с частотой 3,5 МГц. Всем пациенткам проводили ультразвуковую фетометрию, плацентографию, оценку качества и количества околоплодных вод по общепринятой методике, допплерометрическое исследование маточно-плацентарного, плодово-плацентарного и плодового кровотока. Кардиотокографическое исследование осуществляли при помощи фетального монитора Hewlett Packard Series 50 XM с 32 недель беременности.
Изучение клинико-диагностического значения факторов роста в формировании синдрома задержки развития плода проводилось путем определения их уровня в материнской крови при неосложненной беременности и плацентарной недостаточности. Мы проводили исследование сосудисто-эндотелиального фактора роста, фактора роста плаценты, а также изучали роль их растворимого рецептора (СЭФР-Р1) и инсулиноподобного фактора роста I типа. Женщинам с неосложненным течением беременности уровень факторов роста в материнской крови определяли в сроки 16-22, 23-29, 30-36, 37-40 недель. Беременным с плацентарной недостаточностью исследование проводили при госпитализации по поводу данного осложнения беременности и/или при выявлении синдрома задержки развития плода в результате скиринингового ультразвукового исследования или обследования по поводу других осложнений беременности или экстрагенитальной патологии. Определение их осуществляли в лаборатории клинической биохимии НИИ клинической онкологии ГУ РОНЦ им. Н.Н.Блохина РАМН (заведующий – член-корр. РАМН, профессор Н.Е. Кушлинский) с помощью стандартных наборов для прямого иммуноферментного анализа: Human VEGF (Biosourse, США), Human PlGF (Quantikine, R&D Systems, США), Human VEGF-R1 (Quantikine, R&D Systems, США), Non-Extraction IGF-I ELISA (DSL, Великобритания) – в соответствии с инструкцией производителя. Измерения проводили на автоматическом универсальном ридере для микропланшет ELx800 (Bio-Tec Instruments, Inc., США).
Статистическую обработку материалов проводили на персональном компьютере с процессором Intel Pentium IV в среде Windows XP с использованием прикладных статистических пакетов «Statistica 5.5», а также статистических функций программы MS Excel’2000.
Результаты исследования и их обсуждение.
С целью определения роли ангиогенных факторов роста в развитии системы мать-плацента-плод при неосложненной беременности и синдроме задержки развития плода нами проводилось изучение динамики ангиогенных факторов роста в сыворотке крови беременных. Согласно полученным нами результатам, при неосложненной беременности уровень инсулиноподобного (ИФР-I) и сосудисто-эндотелиального (СЭФР) факторов роста в материнской крови возрастает с увеличением срока гестации. С 30 по 36 неделю наблюдалась их наиболее интенсивная продукция: уровень инсулиноподобного фактора роста увеличился в 2,25 раза, а сосудисто-эндотелиального – в 4,7 раза от исходных значений. Данная динамика обусловлена становлением и усиленным развитием плаценты, сосудистой системы матки во втором и третьем триместрах гестации, что позволяет адекватно обеспечить рост и развитие плода. Ближе к доношенному сроку средний уровень ИФР-I несколько снижается (на 12% от исходного), однако остается более высоким, чем во втором триместре; темпы нарастания СЭФР также снизились – его показатели в 37-40 недель увеличился лишь на 21% (рис.1), что объясняется, по-видимому, снижением ангиогенеза, роста плаценты и плода в эти сроки гестации.


Рис. 1. Динамика уровня ИФР-I (нг/мл) и СЭФР (пг/мл) при неосложненной беременности.
Уровень фактора роста плаценты (ФРП) при неосложненном течении гестационного процесса характеризуется быстрым нарастанием концентрации к концу второго триместра и плавным снижением в третьем триместре. На сроке 23-29 недель наблюдался наиболее интенсивный рост его показателей – на 75% от исходного значения. Что касается растворимого рецептора (СЭФР-Р1), то его уровень на протяжении неосложненной беременности оставался относительно стабильным, не подвергаясь резким колебаниям (рис.2), что на наш взгляд объясняется его регуляторной функцией: изменение его концентрации, по-видимому, происходит в ответ на патологические процессы в фетоплацентарной системе.
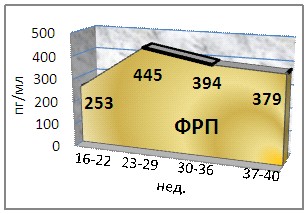

Рис. 2. Динамика уровня ФРП и СЭФР-Р1 при неосложненной беременности.
У беременных с последующим формированием синдрома задержки развития плода (СЗРП) с 16-22 недель наблюдается пониженный уровень инсулиноподобного фактора роста I: при СЗРП I степени на 26%, II степени – на 27%, III степени – на 40%. При развитии СЗРП I степени динамика ИФР-I в целом сходна с физиологической беременностью, что подтверждает сохранность механизмов компенсации, но средний его уровень все же на 16% ниже нормы. При развитии СЗРП II степени показатели ИФР-I на 27% ниже нормативных. При развитии СЗРП III степени отмечаются выраженные изменения продукции ИФР-I: его уровень с третьего триместра гестации прогрессивно снижается и становится на 55% меньше физиологического, а затем стабилизируется на низких значениях (рис.3). Таким образом, ИФР-I обладает прогностическим значением в отношении развития СЗРП тяжелой степени: если его показатели 150 нг/мл в 16-22 недели, или при динамическом исследовании происходит прогрессивное снижение его уровня, это приводит к развитию СЗРП тяжелой степени, что подтверждено эхографическим выявлением снижения показателей фетометрии на 3-4 недели и более, а также рождением гипотрофичных детей.

Рис.3. Изменение уровня ИФР-I (нг/мл) при неосложненной беременности и СЗРП.
Исследование сосудисто-эндотелиального фактора роста показало, что при изолированном нарушении кровотока в плодово-плацентарном или маточно-плацентарном звене его значения практически не отличаются от физиологических показателей. Это подтверждает сохранность компенсаторных возможностей фетоплацентарной системы и отсутствие гипоксии. У беременных с последующим развитием сочетанных нарушениях маточно-плацентарного кровотока отмечается значительное повышение уровня СЭФР: в 16-22 недели его средние значения на 90% превышают физиологические; 23 по 36 неделю – почти в 3 раза (табл.1). При развитии критического состояния плодового кровотока уровень СЭФР во втором триместре в 3,5 раза превышает нормативные показатели (табл.2).
Таблица 1.
Уровень сосудисто-эндотелиальных факторов роста и их рецептора при субкомпенсированной плацентарной недостаточности.
| Срок бер-ти Уровень ФР | 16-22 недели | 23-29 недель | 30-36 недель | 37-40 недель | ||||
| ПН | норма | ПН | норма | ПН | норма | ПН | норма | |
| СЭФР, пг/мл | 41,33* ± 4,08 | 21,7 ±3,17 | 84,13* ± 6,4 | 34,9 ±3,61 | 276,7* ± 15,9 | 94,4 ±9,16 | 286,3* ±18,71 | 99,01 ±8,73 |
| ФРП, пг/мл | 133,67* ± 12,9 | 253 ±24,7 | 177,4* ± 16,0 | 445,33 ±37,2 | 132* ±6,8 | 394 ±32,5 | 122* ±12,1 | 379 ±25,4 |
| СЭФР-Р1, нг/мл | 3,115 ±0,29 | 2,277 ±0,17 | 7,038* ± 0,73 | 2,377 ±0,21 | 9,41* ±0,87 | 2,241 ±0,23 | 9,56* ±1,0 | 2,241 ±0,28 |
* – р 0,05 (при сравнении с нормальными значениями, полученными в контрольной группе)
Наши исследования показали, что СЭФР у беременных является ранним маркером ишемии плацентарной ткани и нарастания степени тяжести СЗРП, обусловленной гемодинамическими нарушениями в системе мать-плацента-плод: уровень этого фактора роста 67пг/мл в 16-22 недели и 121 пг/мл в 23-29 недель, указывает на высокий риск развития декомпенсированной плацентарной недостаточности, которая была выявлена при эхографии (отставание фетометрических показателей на 3-4 недели и более) и при допплерометрии (критическое состояние плодово-плацентарного кровотока, а также признаки централизации плодового кровотока) (рис.4).


Рис. 4. Критическое состояние плодово-плацентарного кровотока. Отсутствие диастолического компонента кровотока в артерии пуповины.
При исследовании фактора роста плаценты у беременных с СЗРП отмечается снижение его продукции на протяжении всего периода гестации. При изолированном нарушении кровотока в плодово-плацентарном или маточно-плацентарном звене динамика ФРП подобна неосложненной беременности, однако показатели его на всех сроках ниже физиологических на 24- 43%. При сочетанном нарушении кровотока в артериях пуповины и маточных артериях наблюдается понижение показателей этого фактора роста на 47-67% ниже физиологических, отсутствие его быстрого нарастания и пика максимальных значений в конце второго-начале третьего триместра (табл.1). При последующем развитии критического состояния плода (СЗРП III степени, нулевой диастолический кровоток в артерии пуповины, признаки централизации плодового кровотока, тяжелая гипоксия по данным кардиотокографии) отмечалось снижение уровня ФРП на 52%-72% на протяжении всего периода гестации (табл.2).
Таблица 2.
Уровень сосудисто-эндотелиальных факторов роста и их рецептора при декомпенсированной плацентарной недостаточности.
| Срок бер-ти Уровень ФР | 16-22 недели | 23-29 недель | 30-36 недель | |||
| ПН | норма | ПН | норма | ПН | норма | |
| СЭФР, пг/мл | 67,12 * ±6,51 | 21,7 ±3,17 | 121* ±12,6 | 34,9 ±3,61 | 141,6 * ± 12,0 | 94,4 ±9,16 |
| ФРП, пг/мл | 120,15* ±11,9 | 253 ±24,7 | 128* ±9,1 | 445,33 ±37,2 | 107* ±13,5 | 394 ±32,5 |
| СЭФР-Р1, нг/мл | 9,483* ±0,83 | 2,277 ±0,17 | 11,151* ±1,34 | 2,377 ±0,21 | 10,72* ±0,96 | 2,241 ±0,23 |
* – р 0,05 (при сравнении с нормальными значениями, полученными в контрольной группе)
Основным регулятором уровня ФРП является растворимый рецептор сосудисто-эндотелиальных факторов роста I типа, который связывает ФРП, циркулирующий в сыворотке крови. При исследовании динамики показателей этого рецептора при плацентарной недостаточности установлено, что повышение его уровня соответствует параллельному снижению ФРП. У беременных с последующим развитием критического состояния плода в 16-22 недели уровень рецептора СЭФР в 4 раза выше по сравнению с неосложненной беременностью. В 23-29 недель средний уровень рецептора достигает максимальных значений и превышает нормативные показатели в 4,6 раза (табл.2).
Таким образом, низкие показатели ФРП (128 пг/мл) и высокие показатели его рецептора ( 9,5 нг/мл) указывают на высокий риск развития декомпенсированной плацентарной недостаточности, что клинически проявлялось СЗРП II – III степени, нарушением кровотока II-III степени в фетоплацентарных сосудах, гипоксией плода по данным кардиотокографии.
Нами изучена динамика сосудисто-эндотелиальных факторов роста у беременных с синдромом задержки развития плода при гипоксии различной степени тяжести и при критическом состоянии плода. Установлено, что при нарастании гипоксии, происходит повышение концентрации СЭФР почти в 3 раза (в 2,8). Однако при критическом состоянии плода и выраженной гипоксии отмечается снижение его показателей в 2 раза, что указывает на истощение компенсаторных возможностей фетоплацентарной системы: при допплерометрическом исследовании наблюдался нулевой или отрицательный кровоток в артерии пуповины, централизация плодового кровотока в средней мозговой артерии, а также тяжелая гипоксия по данным кардиотокографии. При определении ФРП его показатели снижаются по мере прогрессирования гипоксии, а при критическом состоянии плода зарегистрированы минимальные значения этого фактора роста (рис. 5).

Рис.5. Динамика ангиогенных факторов роста при гипоксии плода различной степени тяжести.
Для выяснения динамики выработки ангиогенных факторов роста у беременных с СЗРП при проведении комплексной патогенетической терапии плацентарной недостаточности, нами проведено динамическое обследование 40 женщин основной группы, включающее определение концентрации ангиогенных факторов роста в материнской крови до лечения и при проведении комплексной терапии: лечение нарушений маточно-плацентарного кровотока (трентал, курантил, аспирин, спазмолитики, гинипрал); нарушений плодово-плацентарного кровотока (курантил, актовегин); нарушений плодового кровотока и нормализация фетометрических параметров (актовегин, эссенциале, инстенон); коррекцию нарушений гемостаза, реологических свойств крови (фраксипарин, клексан, инфукол).
У 35 (87,5%) беременных наблюдался положительный эффект от проведенной терапии, заключавшийся в уменьшении признаков СЗРП: в течение 1–3 недели происходила нормализация показателей кровотока в системе «мать-плацента-плод», прирост фетометрических показателей. Каждая пятая беременная была родоразрешена досрочно путем операции кесарева сечения в связи с отсутствием положительного эффекта при проведении комплексной терапии и прогрессированием плацентарной недостаточности.
Следует отметить, что после проведения комплексной патогенетической терапии, уровни факторов роста приближались к физиологическим показателям. Так, показатели ИФР-I через 2-3 недели после начала терапии повысились на 16-21%, уровень СЭФР снизился на 46-53%, уровень рецептора СЭФР-Р1 снизился на 56-65% от исходных значений. Эффект терапии зависит от гестационного срока, на котором начато лечение: на сроке 23-29 недель произошло увеличение уровня ФРП на 56%, на сроке 30-36 недель – на 35%, а на доношенном сроке – лишь на 13% (рис.7).

Рис.7. Концентрация ФРП (пг/мл) в разные сроки гестации на фоне комплексного лечения плацентарной недостаточности.
В группе беременных, где лечение было неэффективно и отмечено прогрессирование плацентарной недостаточности, установлено отсутствие нормализации показателей всех изученных факторов роста. Все беременные данной подгруппы были родоразрешены досрочно путем операции кесарева сечения в связи с развитием критического состояния плода.
При анализе перинатальных исходов выявлено, что при выраженных нарушениях продукции и функционирования факторов роста развиваются тяжелые формы СЗРП и отмечается ухудшение перинатальных показателей. Так, на 1,5-2 балла ниже оценка по шкале Апгар; в 10 и более раз чаще встречается гипоксически-ишемическое поражение ЦНС, внутриутробная гипотрофия, необходимость проведения реанимационных мероприятий (табл.3).
Таблица 3.
Перинатальные исходы у беременных с синдромом задержки развития плода.
| Средний уровень ФР во II триместре и оценка состояния новорожденных | СЗРП I степени | СЗРП II степени | СЗРП III степени |
| ИФР-I, нг/мл | 152,13 ± 14,7 | 150,05* ± 13 | 123* ± 10,41 |
| СЭФР, пг/мл | 23,21 ± 2,67 | 41,33* ± 4,08 | 67,12 * ± 6,51 |
| ФРП, пг/мл | 188,67 ±7,5 | 133,67* ± 12,9 | 120,15* ± 11,9 |
| СЭФР-Р1, нг/мл | 2,232 ± 0,24 | 3,115 ± 0,29 | 9,483* ± 0,83 |
| Гипотрофия | --- | 61,5% | 100% |
| Низкая оценка по Апгар | --- | 32% | 80% |
| Гипоксически-ишеми-ческое поражение ЦНС | 3,23% | 35,9% | 100% |
| Перевод в отделение реанимации | --- | 10,26% | 70% |
* – р 0,05 (при сравнении с нормальными значениями)
Выводы:
- Проведенное исследование показывает, что определение показателей уровня факторов роста в комплексе с фетометрией, допплеровскими исследованиями кровотока, кардиотокографией позволяет прогнозировать развитие и оценивать степень тяжести синдрома задержки развития плода. При формировании синдрома задержки развития плода наблюдается снижение продукции инсулиноподобного фактора роста I типа и фактора роста плаценты, резкое повышение уровня сосудисто-эндотелиального фактора роста и рецептора сосудисто-эндотелиальных факторов роста I типа.
- При неосложненной беременности уровень инсулиноподобного и сосудисто-эндотелиального факторов роста в материнской крови возрастает с увеличением срока гестации в 2,25-4,7 раза. Фактор роста плаценты характеризуется быстрым (на 75%) нарастанием концентрации к концу второго триместра (на 75% от исходного значения) и плавным снижением в третьем триместре. Показатели растворимого рецептора сосудисто-эндотелиальных факторов роста на протяжении беременности остаются стабильными.
- Снижение уровня инсулиноподобного фактора роста I типа на сроке 16-22 недель наблюдается при формировании синдрома задержки развития плода: I степени – на 26,57%, II степени – на 27,54%, III степени – на 40,58%. При развитии СЗРП III степени уровень этого фактора роста с третьего триместра беременности прогрессивно снижается на 55,05% ниже физиологического. Снижение уровня инсулиноподобного фактора роста I типа является прогностическим показателем СЗРП тяжелой степени.
- Исследование сосудисто-эндотелиального фактора роста показало, что при субкомпенсированной плацентарной недостаточности отмечается повышение его уровня в 3 раза по сравнению с нормой. При критическом состоянии плода уровень СЭФР в 3,5 раза превышает нормативные показатели. Сосудисто-эндотелиальный фактор роста является ранним маркером гипоксического состояния плода: его уровень 67,12 пг/мл в 16-22 недели и 121 пг/мл в 23-29 недель, указывает на высокий риск развития декомпенсированной плацентарной недостаточности.
- Низкие показатели фактора роста плаценты ( 133,67 пг/мл в 16-22 недели и 177,4 пг/мл в 23-29 недель) указывают на развитие суб- и декомпенсированной плацентарной недостаточности. У беременных с субкомпенсированной плацентарной недостаточностью наблюдается снижение показателей фактора роста плаценты на 47,16 - 67,81%. При критическом состоянии плода с выраженной гипотрофией и гипоксией уровень фактора роста плаценты снижен на 52,57%-72,84% на протяжении гестации.
- У беременных с последующим развитием критического состояния плода с 16-22 недели наблюдается повышение в 4 раза уровня растворимого рецептора сосудисто-эндотелиальных факторов роста I типа. В 23-29 недель средний уровень рецептора достигает максимальных значений и превышает нормативные показатели в 4,6 раза. Значения рецептора 9,48 нг/мл в 16-22 недели и 11,15 нг/мл в 23-29 недель указывают на развитие декомпенсированной плацентарной недостаточности.
- После проведения комплексной патогенетической терапии плацентарной недостаточности уровни факторов роста приближаются к физиологическим показателям. Эффект терапии зависит от гестационного срока, на котором начато лечение: в 23-29 недель произошло увеличение уровня фактора роста плаценты на 56%, в 30-36 недель – на 35%, а в 37-40 недель – лишь на 13%. В группе беременных, где лечение было неэффективно и отмечено прогрессирование плацентарной недостаточности с синдромом задержки развития плода тяжелой степени и критическим состоянием плодово-плацентарной гемодинамики, не было установлено нормализации показателей всех факторов роста.
Практические рекомендации:
- Беременным группы риска по развитию плацентарной недостаточности и синдрома задержки развития плода (отягощенный анамнез, неблагоприятные перинатальные исходы предыдущих беременностей, соматические заболевания, осложненное течение беременности), с 16-22 недель необходимо проводить комплексное эхографическое и допплерометрическое исследование, определять уровни ангиогенных факторов роста в сыворотке крови.
- Для прогнозирования синдрома задержки развития плода у беременных группы риска следует определять показатели инсулиноподобного фактора роста I не позднее 16-22 недель: при его значениях равных или ниже 150 нг/мл наблюдается высокий риск развития СЗРП тяжелой степени, поэтому следует проводить профилактическую терапию с последующим контролем фето- и допплерометрии, уровня этого фактора роста через 2-3 недели.
- Для прогнозирования развития плацентарной недостаточностти у беременных группы риска уровень сосудисто-эндотелиального, фактора роста плаценты и их рецептора следует определять на любом сроке гестации с 16-22 недель. При выявлении отклонений от нормы, необходимо назначить профилактическую терапию в амбулаторных условиях в течение 2-3 недель, с последующим клинико-лабораторным контролем.
- При развитии клинической картины плацентарной недостаточности необходимо исследовать уровень факторов роста в сыворотке материнской крови для выбора рациональной тактики ведения беременности: показатели СЭФР равные и выше 121 пг/мл в 23-29 недель, и 276,7 пг/мл в 30-36 недель; значения ФРП равные или ниже 177,4 пг/мл в 23-29 недель и 132 пг/мл в 30-36 недель; значения СЭФР-Р1 равные или выше 7,0 нг/мл в 23-29 недель и 9,41 нг/мл в 30-36 недель указывают на развитие суб- и декомпенсированной форм плацентарной недостаточности и требуют госпитализации беременной для проведения комплексной терапии, динамического наблюдения в условиях акушерского стационара, и, при необходимости – для родоразрешения по перинатальным показаниям.
- Динамическое исследование уровня факторов роста в комплексе с другими современными методами обследования позволяет контролировать эффективность лечения. Показатели следует определять через 2-3 недели после начала терапии.
Список работ, опубликованных по теме диссертации:
- Тимохина Е.В., Тарабрина Т.В., Козлова У.А. Роль тромбофилий и ангиогенных факторов роста в патогенезе синдрома задержки роста плода Ж. «Вопросы гинекологии, акушерства и перинатологии», 2008, 7, № 6, с. 50-54.
- Тимохина Е.В., Тарабрина Т.В., Козлова У.А. Роль фактора роста плаценты и его растворимого рецептора в развитии гестоза и синдрома задержки роста плода. «Третий международный конгресс по репродуктивной медицине», Москва, 2009, с. 47.
- Козлова У.А., Тимохина Е.В., Тарабрина Т.В., Баймурадова С.М. Значение приобретенных тромбофилий в развитии синдрома задержки роста плода «Третий международный конгресс по репродуктивной медицине», Москва, 2009, с. 86.
- Стрижаков А.Н., Тимохина Е.В., Тарабрина Т.В. Инсулиноподобный фактор роста в прогнозировании синдрома задержки роста плода. Материалы Х Всероссийского научного форума «Мать и дитя», Москва, 2009, с. 200.
- Тимохина Е.В., Тарабрина Т.В. Значение ангиогенных факторов роста в диагностике плацентарной недостаточности. Материалы Х Всероссийского научного форума «Мать и дитя», Москва, 2009, с. 213.
- Стрижаков А.Н., Кушлинский Н.Е., Тимохина Е.В., Тарабрина Т.В. Роль ангиогенных факторов роста в прогнозировании плацентарной недостаточности. Ж. «Вопросы гинекологии, акушерства и перинатологии», 2009, 8, № 4, с. 5-11.

