Малоинвазивные методы диагностики и лечения острого панкреатита и его осложнений
На правах рукописи
ДУБЕРМАН БОРИС ЛЬВОВИЧ
Малоинвазивные методы
диагностики и лечения
острого панкреатита И ЕГО ОСЛОЖНЕНИЙ
14.00.27 – хирургия
Автореферат
диссертации на соискание учёной степени
доктора медицинских наук
Архангельск
2009
Работа выполнена в ГОУ ВПО «Северный государственный медицинский университет» (г. Архангельск) Федерального агентства по здравоохранению и социальному развитию.
Научный консультант:
Доктор медицинских наук, профессор Недашковский Эдуард Владимирович
Официальные оппоненты:
Член-корреспондент РАМН, д.м.н., профессор Кубышкин Валерий Алексеевич
Доктор медицинских наук, профессор Дюжева Татьяна Геннадьевна
Доктор медицинских наук, профессор Попов Василий Алексеевич
Ведущая организация:
ГОУ ВПО «Российский государственный медицинский университет
им. Н.И. Пирогова» Росздрава
Защита состоится «25» декабря 2009 г. в 14 часов на заседании совета по защите кандидатских и докторских диссертаций Д 208.004.002 при ГОУ ВПО «Северный государственный медицинский университет» (г. Архангельск) Федерального агентства по здравоохранению и социальному развитию.
Адрес: 163061, г.Архангельск, пр. Троицкий д. 51, e-mail: [email protected]
С диссертацией можно ознакомиться в научной библиотеке ГОУ ВПО «СГМУ» (г.Архангельск) Федерального агентства по здравоохранению и социальному развитию по адресу: 163061, г.Архангельск, пр. Троицкий д. 51.
Автореферат разослан «____»__________2009 г.
Учёный секретарь
диссертационного совета
доктор медицинских наук, профессор Титова Лариса Владимировна
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность проблемы.
В структуре неотложной абдоминальной хирургической патологии панкреатит выходит на лидирующие позиции (А.Е. Борисов, 2000, Т.Ф. Петренко, 2002, С.Ф. Багненко, 2009). В течение последних десятилетий летальность при остром панкреатите (ОП) колеблется от 3 до 6% и зависит от удельного веса тяжелых форм в структуре заболевания, которые отличает развитие некротических процессов в поджелудочной железе (ПЖ) (А.Д.Толстой, 1997). Летальность при подобных формах панкреатита остается стабильно высокой, достигая 21-49% (С.Ф. Багненко, 2009, Б.С. Брискин, 2009, В.С. Савельев, 2006, Bache E., 1995, P.Lankish, 1996, K.Takeda, 1999). Несмотря на большое число исследований, посвященных различным аспектам острого некротического панкреатита (ОНП), ощутимого улучшения результатов его лечения до настоящего времени не наблюдается. До сих пор актуальными являются вопросы комплексной диагностики и лечения ОНП, раннего выявления его гнойных осложнений, оптимальных сроков, характера и объема оперативных вмешательств на ПЖ (Т.Г. Дюжева, 2009, М.И. Прудков, 2009).
Уменьшение травматичности вмешательств представляет основное направление развития хирургической методологии (А.С. Балалыкин, 1996, D.J. Allison, 1995). В то же время малоинвазивные технологии, значительно изменив стереотипы хирургического мышления, обозначили актуальность решения многих научных, практических и организационных проблем (А.С. Ермолов, 2001). Если развитие внутрипротоковой гипертензии считается общепризнанным моментом в развитии острого билиарного панкреатита (ОБП), то способы и сроки её разрешения остаются дискутабельными (J. Baillie, 2008, J. M. Acosta, 2006). Особую значимость приобретают методики визуальной оценки состояния большого сосочка двенадцатиперстной кишки (БСДК) и определение показаний и эффективности неотложной эндоскопической папиллотомии (ЭПТ) без рентгеноконтрастных исследований (Ю.В. Иванов, 2009).
В медицинской литературе продолжается дискуссия по проблеме классификации осложнений ОП (А.Д. Толстой, 2001, Э.И. Гальперин, 2009, М.И. Прудков, 2009, Baron, 2003), идет дальнейшее изучение методов визуализационной и микробиологической диагностики гнойных осложнений ОНП, а также способов дренирующих операций с внедрением более совершенной техники малоинвазивных вмешательств (М.В. Данилов, 2003; А.Д. Тимошин, 2003; А.Ф. Черноусов, 2007; T.N. Pappas, 2005; M. Navalho, 2006). Для успешного лечения гнойных осложнений ОНП актуальным остается изучение микробного спектра и антибиотикорезистентности (С.И. Возлюбленный, 2005; М.С. Рожков, 2006; P.K. Garg, 2001).
В последние годы появилось значительное количество сообщений об успешном лечении органных и внеорганных абсцессов и кист брюшной полости пункционно-дренажными методами под ультразвуковым и/или рентгенокомпьютерно-томографическим наведением (Ю.А. Нестеренко, 1998, В.Г. Ившин, 2000, А.Н. Лотов, 2002, Э.И Гальперин, 2007, О.И. Охотников, 2009,). К сожалению, несмотря на улучшение результатов лечения, по данным В.Ю. Мишина (2002), Н.А. Гринберга (2000), A. Pitt (1990) количество осложнений при таких вмешательствах продолжает оставаться значительным и колеблется от 3,5 до 28,5%, летальность - от 5,6 до 13%, а в 18,8 - 36,8% случаев после пункционных методов лечения приходится выполнять открытую операцию. До сих пор в литературе не уточнены тактические и технические аспекты применения диапевтических технологий в лечении больных ОП, нет четких показаний к выполнению чрескожной диагностической пункции (ЧДП), недостаточно исследованным остаётся биохимический и клеточный состав пунктатов панкреатогенных жидкостных образований (ЖО), и не определено их прикладное значение (K.E. Monkemuller, 2005; T. Mitsuhashi, 2006; K. Drak Alsibai, 2006); не обоснованы показания для чрескожного дренирования (ЧД) ЖО, видеоэндоскопических санаций (ВЭС) полостей; не определены оптимальная методика создания дренажного канала, условия безопасного использования дренажей, их диаметра, а также методы контроля эффективности санации очага (О.И. Охотников, 1997).
На основании вышеизложенного сформулированы цель и задачи исследования.
Цель исследования
Улучшить результаты диагностики и лечения острого панкреатита путем применения эндоскопических, пункционно-дренажных и видеоэндоскопических вмешательств.
Задачи исследования
- Оценить значимость патологических изменений в зоне большого сосочка двенадцатиперстной кишки при неотложной фибродуоденоскопии в диагностике острого билиарного панкреатита;
- Усовершенствовать классификацию изменений большого сосочка двенадцатиперстной кишки при неотложной фибродуоденоскопии, определить показания для эндоскопической папиллотомии и оценить её эффективность при остром билиарном панкреатите;
- Усовершенствовать технику выведения большого сосочка двенадцатиперстной кишки для проведения эндоскопических диагностических и лечебных транспапиллярных вмешательств;
- Оценить частоту инфицированности панкреатогенных жидкостных образований, определить наиболее часто встречающиеся возбудители, их чувствительность и резистентность к основным группам антибиотиков для проведения оптимальной эмпирической антибиотикотерапии;
- Провести сравнительную оценку микрофлоры толстой кишки и панкреатогенных жидкостных образований с целью изучения вероятности эндогенного инфицирования жидкостных образований;
- Оценить критерии диагностики инфицирования и сообщения с панкреатическими протоками панкреатогенных жидкостных образований при микроскопическом, биохимическом исследованиях пунктатов;
- Усовершенствовать технику диагностических и лечебных малоинвазивных вмешательств при осложнениях острого некротического панкреатита;
- Определить эффективность пункционно-дренажных вмешательств для лечения панкреатогенных жидкостных образований;
- Разработать рациональную лечебно-диагностическую программу при панкреатогенных жидкостных образованиях и сформировать специализированное лечебно-диагностическое подразделение для её реализации в условиях многопрофильной больницы;
- Дать сравнительную оценку эффективности применения традиционных и пункционно-дренажных вмешательств с применением видеоэндоскопических санаций при распространенных гнойных осложнениях острого панкреатита.
Научная новизна
Проведённое исследование позволило доказать высокую эффективность неотложной фибродуоденоскопии и эндоскопической папиллотомии у больных острым билиарным панкреатитом, проводимой по показаниям на основе разработанной классификации изменений эндоскопической картины в зоне большого сосочка двенадцатиперстной кишки.
Получены достоверные сведения о частоте инфицированности панкреатогенных жидкостных образований, характере выделенной микрофлоры, её антибиотикорезистентности; проведен сравнительный анализ клеточного состава пунктатов инфицированных и неинфицированных жидкостных образований.
Выполнена сравнительная оценка микрофлоры пунктатов панкреатогенных жидкостных образований и толстой кишки, показана перспективность исследования кала на условно патогенную микрофлору с целью определения микробного статуса жидкостного образования, антибиотикочувствительности микрофлоры и рациональной тактики антибактериального лечения.
Показана высокая степень корреляции повышения содержания амилазы в пунктате панкреатогенного жидкостного образования и наличия сообщения полости жидкостного образования с протоками поджелудочной железы.
Обоснована необходимость выделения жидкостных образований сальниковой сумки (оментобурситов) как особой, клинически значимой формы панкреатогенных скоплений жидкости, имеющей склонность к распространению и формированию флегмоны забрюшинного пространства.
Показана диагностическая и лечебная эффективность новых способов малоинвазивных вмешательств при панкреатогенных жидкостных образованиях, а так же этапных видеоэндоскопических санаций при распространенных формах гнойных осложнений острого некротического панкреатита в сравнении с традиционными оперативными вмешательствами.
Разработана и внедрена оригинальная лечебно-диагностическая программа ведения больных с острым некротическим панкреатитом
Практическая значимость работы.
В клиническую практику хирургических отделений МУЗ «Первая городская клиническая больница скорой медицинской помощи им. Е.Е.Волосевич» г.Архангельска внедрена неотложная фибродуоденоскопия, определены показания к неотложной эндоскопической папиллотомии на основании усовершенствованной классификации изменений зоны большого сосочка двенадцатиперстной кишки (рационализаторское предложение №17/07; приоритет на изобретение 2008105566). Внедрен способ выведения большого сосочка двенадцатиперстной кишки при выполнении фибродуоденоскопии в положение, удобное для проведения эндоскопических диагностических и лечебных транспапиллярных вмешательств с эффективностью канюляции большого сосочка двенадцатиперстной кишки в 94% (рационализаторское предложение №18/07).
Показана эффективность выполнения чрескожной диагностический пункции для выявления инфицированности жидкостных образований, даны рекомендации по рациональной антибиотикотерапии при панкреатогенных жидкостных образованиях. Определены значение и эффективность применения малоинвазивных вмешательств у больных с различными формами осложнений панкреатита, сопровождающиеся формированием панкреатогенных жидкостных образований. Разработан способ доступа к патологическому очагу в забрюшинном пространстве под контролем КТ (патент на изобретение №2340288). Усовершенствована техника этапных видеоэндоскопических санаций и принципы периоперационного ведения больных с панкреатогенными ЖО.
Разработаны и внедрены способ дренирования ЖО под контролем КТ (патент на изобретение №2305567), оригинальный способ формирования цистодигестивных анастомозов (патент на изобретение №2314050), способ выполнения чрескожной пункционной биопсии (патент на изобретение №3262490). Изучены причины осложнений и неудач чрескожных вмешательств, предложены способы их профилактики.
Разработанные способы малоинвазивных вмешательств позволили расширить лечебные и диагностические возможности метода и уменьшить количество осложнений и летальность при остром некротическом панкреатите.
Усовершенствована работа отделения рентгенохирургических методов диагностики и лечения. В структуре больницы организовано подразделение «Лаборатория малоинвазивной хирургии», призванное обеспечить малоинвазивное хирургическое лечение осложнений острого панкреатита, приемственность и этапность ведения больных с панкреатогенными ЖО.
Положения, выносимые на защиту
- Неотложная фибродуоденоскопия с оценкой эндоскопической картины состояния большого сосочка двенадцатиперстной кишки является объективным методом дифференциальной диагностики обтурационной и необтурационной форм острого билиарного панкреатита и определения показаний к неотложной эндоскопической папиллотомии.
- Чрескожная диагностическая пункция, проводимая под ультразвуковой или компьютерно-томографической навигацией, в сочетании с микроскопическим и микробиологическим исследованиями пунктата являются точными и безопасными методами диагностики гнойных осложнений острого панкреатита и показаны при всех визуализируемых и доступных для пункции панкреатогенных жидкостных образованиях.
- Оценка органолептических свойств, исследование биохимического и микроскопического состава пунктатов панкреатогенных жидкостных образований не дают достоверной информации об инфекционном статусе жидкостных образований; прогностической ценностью обладает исследование количества лейкоцитов в нативном мазке.
- Учитывая высокую долю совпадений (64%) условно патогенной микрофлоры кишечника и возбудителей, выделенных из панкреатогенных жидкостных образований, исследование кала на условно патогенную микрофлору позволяет с высокой долей вероятности предполагать характер микрофлоры жидкостного образования и определять выбор антибиотика для эмпирической антибиотикотерапии.
- Оментобурсит, как осложнение острого некротического панкреатита, характеризуется частым поражением забрюшинной клетчатки, высокой летальностью, и подлежит выделению его в особую клинически значимую форму панкреатогенного жидкостного образования.
- Этапные видеоэндоскопические санации распространенных форм гнойных осложнений острого панкреатита позволяют достоверно снизить частоту осложнений и летальность по сравнению с традиционными методами лечения.
- Лечение панкреатогенных жидкостных образований с применением этапных видеоэндоскопических санаций очагов повышает эффективность малоинвазивного хирургического лечения гнойных осложнений острого панкреатита.
Апробация работы и реализация результатов исследования
Данная работа выполнена в ГОУ ВПО «Северный государственный медицинский университет» (г. Архангельск) Федерального агентства по здравоохранению и социальному развитию в соответствии с планом НИР (Государственная регистрация №01200500226) в рамках региональной научно-технической программы "Здоровье населения Европейского Севера". Основные положения диссертации доложены и обсуждены на областных научно-практических конференциях хирургов «Послеоперационные осложнения в торакальной и абдоминальной хирургии» (г.Вельск, 2004 г.), «Острый деструктивный панкреатит» (г.Коряжма, 2005 г.), научно-практической конференции хирургов Российской Федерации «Сложные и нерешённые вопросы диагностики и лечения острого аппендицита, острой кишечной непроходимости и сочетанной травмы» (г.Санкт-Петербург, 2004 г.), межрегиональной конференции «Панкреатит. Тактика, стратегия, интенсивная терапия» (г.Пермь, 2006 г.), научно-практической конференции хирургов г.Архангельска (2007 г.), на конгрессе хирургов-гепатологов России и стран СНГ (г.Санкт-Петербург, 2007 г.), на IX научно-практической конференции врачей хирургов ФМБА России (г.Северодвинск, 2008), на Российско-Норвежской конференции по вопросам хирургической гастроэнтерологии (г.Осло, 2009), на заседании Российско-Норвежской рабочей группы по вопросам хирургической гастроэнтерологии (г.Тромсе, 2009 г.), конгрессе хирургов-гепатологов России и стран СНГ (г.Екатеринбург, 2009 г.), на международном конгрессе гастроэнтерологов GASTRO 2009 (г.Лондон, 2009).
Результаты работы используются в лечебном процессе в МУЗ «Первая городская клиническая больница скорой медицинской помощи им. Е.Е.Волосевич» г.Архангельска (акт внедрения от 01.09.09.), в педагогическом процессе на кафедрах факультетской хирургии и хирургии факультета повышения квалификации и профессиональной подготовки специалистов СГМУ (акт внедрения от 09.09.09.). Разработаны методические рекомендации для хирургов, онкологов, эндоскопистов, врачей-интернов и студентов старших курсов медицинских вузов «Малоинвазивные прицельные чрескожные диагностические и лечебные вмешательства в клинической практике».
Публикации
По материалам диссертации опубликованы 31 печатная работа, из них 10 в журналах, рекомендованных ВАК. Основные положения диссертации защищены 2 рационализаторскими предложениями, 4 патентами на изобретение и получен один приоритет на изобретение РФ, опубликовано практическое руководство для врачей «Острый панкреатит» (издательство «ГЭОТАР-медиа», 2009).
Объём и структура работы
Диссертация изложена на 291 страницах и состоит из введения, обзора литературы, главы «Объект и методы исследования», 5 глав результатов собственных исследований, главы обсуждения полученных результатов и заключения, выводов, практических рекомендаций и списка литературы. Работа иллюстрирована 44 таблицами, 65 рисунками и 2 схемами. Список использованной литературы включает 228 отечественных и 269 иностранных источников.
Объект и методы исследования
Решение поставленных задач проводилось в несколько этапов. На каждом этапе осуществлялся сбор клинических данных с формированием электронной базы. Информация в базах данных собрана за 2002-2008 годы. Общее число больных, охваченных исследованием за этот период, составило 465 человек с ОП, госпитализированных в МУЗ «Первая городская клиническая больница скорой медицинской помощи им. Е.Е. Волосевич» г.Архангельска (рис. 1).
База данных №1. В качестве объекта исследования были взяты 247 больных ОП, в возрасте от 19 до 90 лет, средний возраст 55,6±17,1 года, в том числе 163 женщины (66%) и 84 мужчины (34%) поступивших в срочном порядке в 2002-2005 гг.. У 30 (12,1%) пациентов был выявлен ОНП. В структуре сопутствующих заболеваний преобладали гипертоническая болезнь (13,4%), ишемическая болезнь сердца (12,9%) и сахарный диабет (6%). Пациенты были отобраны методом сплошной выборки на основании анализа журналов регистрации результатов исследований эндоскопического отделения. Для сравнительной оценки изменений зоны БСДК при ОП и разработки классификации изменений, выявляемых в этой зоне, в исследование были включены все пациенты, в том числе и с острым алиментарно-алкогольным панкреатитом (ОААП), которым выполнялась неотложная фибродуоденоскопия.
Пациенты были разделены на 2 группы:
1. Пациенты с ОБП – 201 человек.
2. Пациенты с ОААП – 46 человек.
Критериями диагностики ОБП были боли в верхних отделах живота, наличие камней, неоднородной желчи в желчном пузыре или холецистэктомия в анамнезе, повышение уровня билирубина крови, повышение уровня амилазы крови в три и более раза и при наличии клинической картины ОП. Критерием включения пациентов в группу с ОААП были: боли в верхних отделах живота, нормальные показатели билирубина и отсутствие камней в желчном пузыре и желчевыводящих протоках (ЖВП), повышение уровня амилазы крови в три и более раза и при наличии клинической картины ОП, а так же с учетом данных анамнеза: употребление алкоголя, жареной, жирной, острой пищи. Средний возраст пациентов ОБП был 58,2±16,2 лет, из них - 56 мужчин (27,8%) и 145 женщин (72,2%). В группе пациентов с ОААП средний возраст составил 45,0±16,9 года, мужчины - 60,9 % (28 человек), женщины - 39,1% (18 человек).
База данных №2. В качестве объекта исследования второй базы данных положены результаты обследования и лечения 113 госпитализированных больных, у которых по данным клинического обследования можно было предположить наличие панкреатогенных ЖО. В этой группе лица мужского пола составили 64,6%, средний возраст больных мужского пола - 42,7±1,2 года, женского пола - 51,1±2,6 года. Большинство больных (94(83,2%)) было трудоспособного возраста (от 18 до 59 лет).
У всех пациентов на основании клинической картины и данных дополнительных методов исследования определялась этиопатогенетическая форма панкреатита. Билиарная этиология заболевания выявлена у 22 (19,4%) больных. Преобладали больные ОААП – 77(68,1%) наблюдений. Прочие причины панкреатита (среди которых травма ПЖ, операция, язвенная болезнь, вирсунголитиаз) выявлены у 10 (8,8%) больных. У 4 (3,5%) пациентов, подвергшихся чрескожным вмешательствам, был установлен диагноз злокачественного новообразования. В представленной группе выполнены 154 ЧДП, в 139 случаях получен жидкий пунктат. Полученный материал направлялся на микробиологическое исследование, по результатам которого все пунктаты были разделены на инфицированные (n=78, 58,6%) и неинфицированные (n=55, 41,4%). В 6 случаях материал на посев не направлялся.
Из 99 случаев состоявшихся ЧДП, у 78 (69%) больных вмешательство закончено дренированием ЖО. Эти больные выделены в отдельную группу для анализа особенностей и результатов выполненных пункционно-дренирующих вмешательств.
База данных №3. В качестве объекта исследования в третью базу включены 105 больных. Критерием отбора явилось наличие флегмоны забрюшинного пространства и/или гнойного оментобурсита. Общее количество больных было разделено на две группы в зависимости от метода хирургического лечения. Первая группа составила 75 пациентов, находившихся на лечении в период 2003 – 2005 гг., в которой при хирургическом лечении распространенных форм гнойных осложнений ОНП использовались «открытые» (лапаротомные и люмботомные) операции. Показанием к операциям были гнойный оментобурсит у 24 (32,0%) больных и флегмона забрюшинного пространства - у 51 (68,0%). Возраст больных этой группе варьировал от 22 до 78 лет, средний возраст составил 49,5±1,2 года. Мужчин было 39 (52%), женщин - 36 (48%). Среди них лиц трудоспособного возраста было 49 (65,3%) человек. Преобладали больные ОААП – в 45 (60%) случаях, билиарная этиология заболевания диагностирована у 28 (37,3%) пациентов, прочие причины панкреатита выявлены у 2 (2,7%) больных.
Вторая группа составила 30 пациентов, пролеченных за период 2006 – 2008 гг., у которых методом хирургического лечения распространенных форм гнойных осложнений ОНП были выбраны этапные видеоэндоскопические санации. Больные с гнойным оментобурситом – 8 (26,7%) человек, с флегмоной забрюшинного пространства – 22 (73,3%) пациента. Возраст больных во второй группе составил 17 - 69 лет, средний возраст 43,7±1,2 года. Распределение по полу составило 1:1. Число больных трудоспособного возраста оказалось 26 (86,7%). Во второй группе преобладали больные ОААП – 23 наблюдения (73,3%). Билиарная этиология заболевания выявлена в 6 (20,0%) случаях, прочие причины панкреатита - у 2 (6,7%) больных.
Математические методы исследования
Результаты исследований сохранялись в виде электронных баз данных в формате Microsoft Access. Статистическая обработка полученных результатов проводилась с использованием прикладной программы SPSS 11.0.1 for Windows. Обработка вариационных рядов включала расчет средних величин (M), стандартной ошибки средней, медианы (Md), 95% доверительного интервала среднего (ДИ). Подчинение количественных данных закону нормального распределения оценивалось с помощью критерия Шапиро-Уилка. Учитывая значительное отклонение распределения полученных данных от нормального, при сравнении использовались непараметрические критерии U Манна-Уитни, коэффициент корреляции Спирмена rS. Для сравнения качественных переменных использовался критерий Пирсона 2. При необходимости использовались поправка Йейтса и точный критерий Фишера (при оценке четырехпольных таблиц в случаях ожидаемого количества наблюдений в одном из полей менее 10 и 5, соответственно). Для определения диагностической ценности исследований использовались методы ROC-анализа (Receiver Operator Characteristic analysis) и логистической регрессии, определялись чувствительность, специфичность и отношение правдоподобия для положительного результата. Критический уровень значимости (р) в данной работе принимается равным 0,05.
Рис. 1 Схема распределения больных по этапам исследования и базам данных
Результаты собственных исследований
При эндоскопической оценке состояния зоны БСДК у больных с ОП было отмечено, что в описательной картине встречаются разнообразные данные, которые могут характеризовать наличие протоковой гипертензии и степень выраженности обтурации протоковой системы. Отмеченные признаки были систематизированы, что позволило разработать эндоскопическую классификацию изменений зоны БСДК на основе выделения трех дискрипторов: содержание желчи в двенадцатиперстной кишке, визуальная оценка БСДК и оценка интрадуоденальной части общего желчного протока (ОЖП) (продольная складка). На основе комбинации этих признаков разработана классификация обтурационных изменений, выявляемых при фибродуоденоскопии (приоритет на изобретение РФ 2008105566 от 13.02.2008):
I cтепень - отсутствие патологических изменений в зоне БСДК, признаков обтурации в зоне БСДК не выявлено.
II степень - эндоскопическая картина соответствует минимальным патологическим изменениям в зоне БСДК, признаки обтурации отсутствуют.
III степень - эндоскопическая картина умеренно выраженных патологических изменений зоны БСДК, пассаж желчи сохранен – относительные признаки обтурации.
IV степень – выраженные обтурационные изменения в зоне БСДК с сохранением пассажа желчи.
V степень - абсолютные признаки обтурации БСДК.
При оценке результатов фибродуоденоскопии на основании данной классификации у пациентов с ОБП были выявлены разнообразные данные: у 29,8% больных изменения соответствовали I степени, у 16,9% - II степени, у 11,9% - III степени, у 28,9% - IV степени, у 12,4%- V степени. При проведении фибродуоденоскопии у пациентов с ОААП картина выявленных изменений была более однородной. У 82% пациентов изменения соответствовали I и II степени, у 11% - III степени, и у 7% - IV степени, т.е. у большинства пациентов признаков обтурации не выявлено или присутствовали только её относительные признаки.
На основании полученных при фибродуоденоскопии результатов группа пациентов с ОБП была разделена на 2 подгруппы: 94 (46,8%) пациента с необтурационной формой ОБП (I и II степень изменений) и 107 (53,2%) больных с обтурационной формой ОБП (III, IV и V степень изменений). Обе группы по половому составу и возрасту достоверно не отличались. При анализе эндоскопической картины (количество желчи, состояние БСДК и «валика») была выявлена достоверная разница (р<0,001) между группами больных с обтурационным и необтурационным ОБП. При анализе локализации болей выявлено, что достоверно чаще (р=0,0003) боль в спине встречалась у пациентов с необтурационной формой ОБП. Достоверно отличие групп по уровню билирубина в крови: высокий в группе больных с обтурационным ОБП, ниже, но выше нормы, в группе с необтурационным ОБП (p=0,005). Группа обтурационного ОБП достоверно отличалась по ширине ОЖП (p<0,001) и размерам желчного пузыря (p=0,01) (табл. 1).
Таблица 1
Данные исследований в группах пациентов с острым билиарным панкреатитом на момент госпитализации
| Данные исследований | Обтурационный ОБП (n -107) | Необтурационный ОБП (n – 94) | Р | |||
| Билирубин общий (мкмоль\л) | 40 (17,5-73) | 24,9 (10,8-50,0) | 0,005* | |||
| Амилаза (Ед/л) | 768 (361-2500) | 595 (276-1506) | 0,104 | |||
| Ширина ОЖП (мм) | 7,97±3,4 | 5,3±2,7 | <0,001* | |||
| Длина желчного пузыря (ЖП) (мм) | 94,5±18,9 | 85,7±22,9 | 0,01* | |||
| Толщина стенки ЖП (мм) | 3,3±1,7 | 2,3±1,3 | 0,113 | |||
| Минимальный размер камней (мм) | 5,6±5,5 | 6,98±6,8 | 0,441 | |||
Данные, полученные при проведении экстренного УЗИ поджелудочной железы, не могут играть важной роли в дифференциальной диагностике этиологических форм ОП. Для окончательной верификации варианта течения ОБП необходимо выполнение фибродуоденоскопии с осмотром БСДК. Это исследование позволяет установить эндоскопические признаки обтурации и решить вопрос о показаниях к декомпрессии ЖВП. Если исходить из того, что спонтанно обтурация БСДК разрешиться не может, то эндоскопические признаки обтурации БСДК следует считать абсолютным показанием к ЭПТ. В тех случаях, когда ЭПТ невозможно выполнить эндоскопически, показано оперативное вмешательство с проведением декомпрессии ЖВП.
Усовершенствование способа выведения БСДК в положение, удобное для проведения транспапиллярных вмешательств.
Поставленная цель достигается в результате модификации методики фибродуоденоскопии следующим образом: после проведения фибродуоденоскопа в начальный отдел нисходящей части ДПК аппарат извлекается приблизительно до 60 см с ротационным движением по часовой стрелке от 90 до 180 градусов (индивидуально) с одновременным изгибом дистальной части его вправо и книзу. При этом аппарат устанавливается по малой кривизне желудка, а согнутая дистальная часть продвигается вперёд и устанавливается напротив и несколько ниже БСДК при его типичном расположении. БСДК выводится в позицию, удобную для канюляции общего желчного и панкреатического протоков. Расположение БСДК напротив и несколько выше аппарата после выведения фибродуоденоскопа облегчает селективную канюляцию протоков при минимальном изменении положения аппарата. Частота успешной канюляции общего желчного протока при использовании этой методики возросла с 85 до 94%. Данная методика фибродуоденоскопии была использована у всех 247 пациентов. У 3 больных (1,2%) выполнить «укорочение» аппарата не удалось из-за выраженного воспалительного перипроцесса в зоне нисходящей части ДПК, в этих случаях осмотр зоны БСДК выполнялся при полном введении аппарата.
ЭПТ выполнена 130 пациентам с ОБП, в частности всем пациентам в подгруппе обтурационного ОБП: 83 больным с абсолютными признаками обтурации (IV-V степень изменений) и 24 пациентам с относительными признаками обтурации (III степень изменений), и в группе необтурационного ОБП - 23 пациентам по относительным показаниям без эндоскопических признаков обтурации (I и II степень). При выполнении ЭПТ использовались три основные методики: канюляционная, торцевая папиллотомия и комбинированный способ. При наличии абсолютных признаков обтурации ЭПТ канюляционным способом выполнялась достоверно реже, чем при выявлении относительных признаков обтурации (р=0,009). При отсутствии признаков обтурации ЭПТ достоверно чаще выполнялась торцовым способом, по сравнению с пациентами с относительными и абсолютными признаками обтурации (р=0,008 и р=0,028, соответственно). При наличии абсолютных признаков обтурации чаще использовался комбинированный способ ЭПТ (р=0,06).
У пациентов с относительными и абсолютными признаками обтурации, по сравнению с пациентами без признаков обтурации, достоверно чаще после ЭПТ был получен отток желчи (р=0,0007 и р=0,0001, соответственно) и извлечены камни (р=0,047 и р=0,0007, соответственно). После ЭПТ ревизия ОЖП корзинкой Дормиа у больных с отсутствием признаков обтурации выполнялась достоверно реже, чем у пациентов с абсолютными признаками обтурации (р=0,027). Достижение оттока панкреатического сока и гноя, частота кровотечения не отличались у пациентов с отсутствием признаков обтурации, относительными и абсолютными признаками обтурации. Частота непосредственных критериев эффективности ЭПТ (получение оттока желчи (р=0,889), частота ревизии ОЖП корзинкой Дормиа (р=0,928), получение камней (р=0,128) не отличались у пациентов с относительными и абсолютными признаками обтурации. Уменьшение болей после ЭПТ достоверно чаще наблюдалось у пациентов с абсолютными признаками обтурации по сравнению с пациентами с отсутствием (р=0,0032) или относительными признаками обтурации (р=0,016).
Выполнение ЭПТ при отсутствии или наличии только относительных эндоскопических признаков обтурации не влияло на динамику биохимических показателей крови по сравнению с группой больных с необтурационным вариантом ОБП и невыполненной ЭПТ. При оценке непосредственных результатов эффективности ЭПТ (получение оттока желчи и извлечение камней после ЭПТ, частота ревизии общего желчного протока корзинкой Дормиа) пациенты с относительными и абсолютными признаками обтурации достоверно не отличались между собой и достоверно отличались от пациентов с отсутствием этих признаков. В связи с этим показаниями к проведению неотложной ЭПТ являются абсолютные и относительные признаки обтурации, выявляемые при фибродуоденоскопии. При отсутствии признаков обтурации ЭПТ не является эффективной и не влияет на течение ОБП.
При выполнении 130 ЭПТ осложнения отмечены у 22 (16,9%) больных. Из их у 15 (11,5%) кровотечение классифицировалось по шкале Forrest как IC и остановилось самостоятельно ещё до окончания ЭПТ, повторных вмешательств не требовалось. У 7 больных (5,4%) кровотечение классифицировалось как Forrest IВ, остановлено во время ЭПТ дополнительной коагуляцией краёв разреза. При этом риск развития кровотечения не зависел от методики выполнения ЭПТ (р=0,629) и от таких факторов, как длина разреза (р=0,609) и ревизия общего желчного протока корзинкой Дормиа (р=0,195).
Микробиологическое исследование пунктатов панкреатогенных ЖО.
Учитывая значительную частоту инфицированности панкреатогенных ЖО, отсутствие достоверных клинико-лабораторных критериев наличия инфекции, целесообразно осуществлять ЧДП всех видимых и доступных ЖО. Показания к выполнению ЧДП панкреатогенных ЖО комплексные. Они включают в себя данные УЗИ - наличие скоплений жидкости, инфильтратов брюшной полости; данные КТ - D, E степени по критериям Balthazar, наличие газа в проекции ПЖ на фоне клинических признаков гнойного процесса. В то же время наличие выраженных клинических проявлений абдоминального сепсиса на фоне проводимой интенсивной терапии ОНП не обязательно.
При анализе результатов микробиологических исследований пунктатов панкреатогенных ЖО выявлено, что рост бактерий из очагов панкреатической деструкции составил 78 (58,6%) случаев, в остальных случаях микрофлора не обнаружена. Монокультура выделена в 52 (66,7%) случаях, ассоциации микроорганизмов – в 26 (33,3%). При суммировании данных антибиотикограмм без учёта видов возбудителей выявлено, что исследуемая микрофлора обладает высокой резистентностью к широко используемым антибиотикам. Наиболее высокую чувствительность микрофлора показала к азлоциллину (54,9%), ципрофлоксацину (47,2%) и цефтриаксону (44,2%). Максимальная резистентность выявлена в отношении клиндамицина (83,9%), пенициллина (77,4%), эритромицина (78%), оксациллина (96,7%), канамицина (79,1%). Таким образом, «идеального» для эмпирической антибиотикотерапии препарата среди тех, чувствительность к которым исследовалась, не выявлено. Антибиотики целесообразно назначать по результатам микробиологического исследования материала, полученного при ЧДП.
На основании результатов микробиологического исследования пунктаты были разделены на инфицированные и неинфицированные. По органолептическим признакам получаемый пунктат был отнесен к одной из следующих групп: серозные, бурые и гнойные пунктаты (таблица 2). Представленные данные демонстрируют значительную частоту инфицированности бурых (54,2%) и серозных (35,5%) пунктатов.
При изучении результатов цитологических исследований не выявлено статистически значимой связи и корреляции между инфицированностью пунктата и преобладанием тех или иных клеток в мазке (2=4,19; p=0,38, коэффициент корреляции Спирмена rS=0,11; p=0,3). Инфицированность пунктата также не имела статистически значимой связи с количеством нейтрофилов (2=25,2; p=0,25), лимфоцитов (2=15,9; p=0,45) и моноцитов (2=9,3; p=0,5) в лейкоцитарной формуле в окрашенном мазке. Отсутствие бактерий в окрашенном мазке не позволяет судить об инфицированности пунктата, в то время как определение бактерий в окрашенном мазке в большинстве случаев подтверждалось положительными результатами микробиологического исследования (критерий Фишера, p=0,008).
Таблица 2
Частота инфицированности пунктатов панкреатогенных жидкостных образований
| Характер пунктата | Серозный | Бурый | Гнойный | |||
| Абс. | % | Абс. | % | Абс. | % | |
| Неинфицированный | 20 | 64,5 | 27 | 45,8 | 8 | 18,6 |
| Инфицированный | 11 | 35,5 | 32 | 54,2 | 35 | 81,4 |
| Всего | 31 | 100,0 | 59 | 100,0 | 43 | 100,0 |
Сравнительный анализ данных микроскопического исследования нативных мазков выявил значимые различия в количестве лейкоцитов между инфицированными и неинфицированными пунктатами (2=18,68; p=0,002). Для определения прогностической значимости количества лейкоцитов в мазке был проведен ROC-анализ, площадь под ROC-кривой составила 0,734±0,05; p<0,001 (рис. 2). Наиболее полезной точкой разделения для количества лейкоцитов в нативном мазке выбрано значение «18 в поле зрения». Чувствительность этого показателя составила 54,2%, специфичность – 81,1%, отношение правдоподобия для положительного результата 2,87.
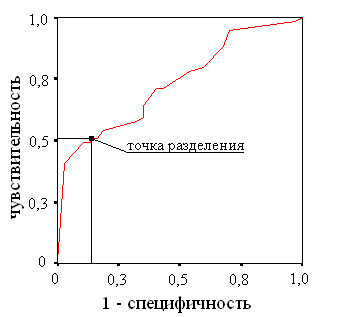
Рис. 2. ROC-кривая для числовых значений количества лейкоцитов в мазке.
При анализе концентрации амилазы выявлено более высокое содержание в неинфицированных ЖО (40895 ± 8635 ед/л) по сравнению с инфицированными ЖО (38814 ± 12730 ед/л), однако различия не значимы (критерий Манна-Уитни U=1174; Z=-0,961; p=0,34). При анализе концентрации белка выявлено более высокое его среднее содержание в инфицированных ЖО (11,13 ± 1,66 г/л) по сравнению с неинфицированными ЖО (10,78 ± 1,72 г/л), различия не значимы (критерий Манна-Уитни U=903,5; Z= - 0,124; p=0,9). Значимых различий концентраций глюкозы в инфицированных (3,45 ± 0,39 ммоль/л) и неинфицированных ЖО (3,41 ± 0,41 ммоль/л) не выявлено (критерий Манна-Уитни U=914,5; Z=-0,141; p=0,89). Результаты проб Ривальта в инфицированных и неинфицированных ЖО также не различались (2=3,05; p=0,22).
В 43 случаях ЧДП дополнялись исследованием кала на условно-патогенную микрофлору (УПМ). УПМ в кале обнаружена у 31 (72,1%) больного, причём у 19 (61,3%) из них выявлены ассоциации микроорганизмов. При типировании микроорганизмов до вида и определении антибиотикограммы, идентичные штаммы микроорганизмов в панкреатогенном ЖО и в кишечнике выявлены в 16 случаях: Entеrococcus faecalis – у 7 больных, Enterococcus faecium – у 1, Escherichia coli – у 6, Streptococcus pneumoniae – у 1, Serratia marcescens – у 1 пациента. У 12 (27,9%) больных УПМ в кале не была выявлена, из них у 10 (23,3%) - пунктат ЖО был неинфицированным. У 6 (14,0%) больных была выделена УПМ в кале при неинфицированном пунктате ЖО.
Таким образом, в 80,6% случаев при позитивном микробиологическом исследовании кала на УПМ жидкостное образование оказывалось инфицированным, а выделенные микроорганизмы были представлены в панкреатогенном ЖО в 51,6% случаев. Сходство биохимических и патогенных свойств, антибиотикорезистентности выделенных штаммов позволяет говорить об их идентичности и расценивать их как источник эндогенного инфицирования путем бактериальной транслокации. При наличии инфицированного пунктата ЖО и УПМ в кале совпадение видов выделенных микроорганизмов отмечено в 64%, при этом преобладающим видом микрофлоры были энтерококки и бактерии семейства Enterobacteriaceae.
Выявлена сильная прямая корреляционная зависимость между выделением УПМ из кала и инфицированностью пунктата ЖО (коэффициент корреляции Спирмена rS=0,594; p<0,001). Методами ROC-анализа и логистической регрессии выявлено, что чувствительность установления факта инфицированности ЖО по наличию УПМ в кале составила 92,6%, специфичность 62,5%. Площадь под ROC-кривой составила 0,775±0,081, p=0,003 (рис. 3).
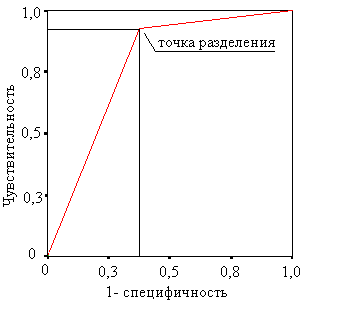
Рис. 3. ROC-кривая вероятности инфицированности панкреатогенного жидкостного образования в зависимости от наличия условно патогенной микрофлоры в кале.
Таким образом, определение УПМ в кале больных с панкреатогенными ЖО с высокой долей вероятности позволяет предполагать инфицированность ЖО. Сходство антибиотикорезистентности штаммов, выделяемых из ЖО и кишечника, создаёт предпосылки для подбора антибиотика по результатам исследования кала на УПМ.
Чрескожные лечебные вмешательства при панкреатогенных жидкостных образованиях
ЧДП были трансформированы в дренирующие вмешательства у 78 больных, которым выполнено в общей сложности 135 вмешательств под контролем УЗИ, КТ и рентгеноскопии.
При распределении больных с ЖО по типу скопления были выделены следующие группы: 1 – больные с неинфицированными кистами (n=19), 2 – больные с инфицированными кистами (n=12), 3 – больные с панкреатическими абсцессами (n=17). В отдельную группу выделены больные с ЖО сальниковой сумки (оментобурсит, n=23). Флегмоны забрюшинного пространства были диагностированы у 7 больных.
Показанием к ЧД являлись любые единичные отграниченные (по данным УЗИ и/или КТ) ЖО при отсутствии противопоказаний и возможности установки дренажа. Абсолютными противопоказаниями к ЧД считали интерпозицию селезенки, кишечника, лёгкого, почки, крупных сосудов. Относительным противопоказанием являлась интерпозиция плеврального синуса. Дренирование было неосуществимо при небольших, до 3 – 3,5 см в диаметре, либо плоскостных ЖО, когда адекватное расположение и конфигурирование конца дренажа в полости затруднено.
Расстояние от места пункции на поверхности тела до границы ЖО варьировало от 15 до 130 мм (M=46,2±2,5 мм). Десять из одиннадцати ЖО (91%), глубина доступа к которым превышала 70 мм, были дренированы под контролем КТ. При отсутствии доступа для проведения инструментов через переднюю брюшную стенку нами был использован транслюмбальный паравертебральный доступ (удостоверение на рационализаторское предложение №8/05). С 2005 года нами освоена методика ЧД с помощью устройства для дренирования полостных образований (УДПО) (32 вмешательства, 32,3%). Данный способ ЧД обладает рядом преимуществ перед другими, однако значительная длина инструмента не позволяла применить его по авторской методике под контролем КТ. В клинике разработан и внедрен способ ЧД ЖО, позволяющий использовать УДПО под контролем КТ (патент РФ №2305567).
У 26 (33,3%) пациентов дренирование ЖО выполнено при интерпозиции различных анатомических образований. Доступ к ЖО через плевральный синус являлся вынужденным при вмешательствах, выполнявшихся через межрёберные промежутки; избежать проведения инструментов через синус не удалось вследствие высокого расположения ЖО и отсутствия других путей доступа. У двух больных впоследствии развился плеврит, у одного пациента – левосторонняя нижнедолевая пневмония, которые были успешно купированы. Интерпозиция печени не являлась противопоказанием к ЧДП, у 4 пациентов было ЧД выполнено через ткань печени. ЧД через стенки желудка и ДПК (n=19) выполнялось при отграниченных ЖО с целью профилактики формирования наружных панкреатических свищей, кроме того такое дренирование является надёжной мерой профилактики подтекания содержимого ЖО в брюшную полость помимо дренажа. Осложнений, связанных с установкой дренажа через желудок и печень, не отмечено.
У 10 больных ЧД выполнено с использованием УДПО и дренажей с фиксирующей нитью с последующим формированием соустья между ЖО и желудком (ДПК) по способу В.Г. Ившина. При затруднении миграции конца катетера в желудок при попытке формирования соустья выполняли эндоскопическую коагуляцию задней стенки желудка вокруг дренажа, что позволило осуществить миграцию конца дренажа в просвет желудка и формирование соустья в течение 3-7 суток (патент на изобретение №2314050).
При фистулографии (n=70) ЖО связь с протоками ПЖ выявлена у 26 (37,1%) больных. У 13 (50%) из них сообщение с протоками ПЖ выявлено при повторной фистулографии. В группе больных с подтверждённой связью ЖО с протоковой системой ПЖ концентрация амилазы в пунктате была достоверно выше (M=50897 ед/л), чем в группе больных, у которых контрастирования протоков ПЖ не отмечено (M=23211 ед/л) (критерий Манна-Уитни U=221; Z=-3,184; p=0,001).
При определении прогностической значимости концентрации амилазы в пунктате для выявления связи ЖО с протоками ПЖ площадь под ROC-кривой составила 0,744±0,069, p=0,001. Наиболее полезной принята точка разделения 21615 ед/л, которая даёт чувствительность 75%, специфичность 75% (рис. 6).
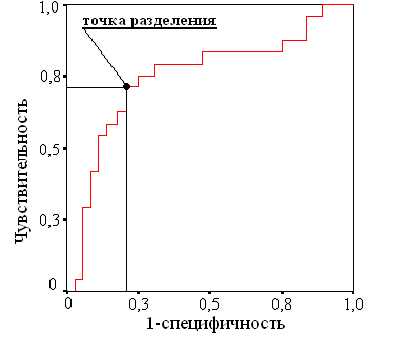
Рис. 4. Кривая операционной характеристики (ROC-кривая) концентрации амилазы в пунктате панкреатогенного жидкостного образования, в зависимости от вероятности сообщения с протоковой системой поджелудочной железы.
Из 78 больных, которым выполнено ЧД ЖО, в последующем оперированы 27 (34,6%) (лапаротомия – 19 больных, люмботомия – 5 больных, лапаротомия + люмботомия – 3 больных). При сравнении количества оперированных больных в связи с неэффективностью/осложнениями ЧД между группами абсцессов и инфицированных и неинфицированных кист статистически значимых отличий не выявлено (критерий Фишера, p=0,27 и p=0,45, соответственно); также не значимы отличия между группами инфицированных и неинфицированных кист (p=0,07). Количество оперированных больных в группе оментобурситов достоверно превышало количество оперированных больных в группе прочих отграниченных ЖО (2=4,66; p=0,031).
По результатам обследования и ЧД флегмона забрюшинного пространства была диагностирована у 7 больных: у 5 пациентов ЖО было первоначально расценено как несформированная киста на фоне ОП, в связи с чем были применены малоинвазивные вмешательства. У 2 больных ЧД забрюшинного пространства позволило обеспечить безопасный и атравматичный доступ для выполнения люмботомии, секвестрэктомии, дренирования забрюшинного пространства, что в последующем было применено у других пациентов (патент на изобретение №20071080425). Все больные в этой подгруппе флегмон забрюшинного пространства были оперированы традиционными способами в среднем через 16,7±6,9 суток после ЧД.
Всего после ЧДП и ЧД при панкреатите оперированы традиционными способами 41 (37,6%) из 109 больных. Общая летальность составила 11,0% (12 больных). Следует отметить, что с помощью ЧД при остром панкреатите, осложнённом кистами и абсцессами ПЖ успешно пролечены без выполнения традиционных вмешательств 80,4% больных, летальных исходов в этих группах больных не отмечено.
Больной с выполненным ЧД требует столь же пристального внимания, объективной и лабораторно-инструментальной динамической оценки, как и неоперированный больной с ОНП. По нашим наблюдениям, это особенно важно у больных ОП, осложнённым оментобурситом. Мнение А.Г. Бебуришвили (2002), М.И. Прудкова (2007), Ю.А. Нестеренко (2004) об оментобурсите как отдельной форме осложнения ОП находит подтверждение и в нашей работе. Это иллюстрируют такие показатели, как количество больных, оперированных по поводу осложнений и неэффективности ЧД при оментобурсите (47,8%) по отношению к прочим отграниченным ЖО (19,6%); а также достоверно большая летальность в группе пациентов с оментобурситами (30,4%) (критерий Фишера, p<0,001). Результаты ЧД зависят от правильного отбора больных, основанного на их клиническом состоянии, лабораторных данных, КТ, УЗИ, тщательном предварительном планировании и проведении процедуры чрескожного дренирования, надлежащего ухода за дренажом, последующей визуализации и контрастных исследований, соблюдения критериев удаления дренажа. Причины неудовлетворительных результатов пункционно-дренажного лечения заключаются в несвоевременном выявлении возникающих осложнений, высокой частоте инфекционного поражения забрюшинной клетчатки, позднем хирургическом вмешательстве на фоне развивающейся полиорганной недостаточности.
В связи с неудовлетворительными результатами лечения больных ОП, осложненным гнойным оментобурситом и флегмоной забрюшинного пространства, было проведено исследование эффективности традиционного и видеоэндоскопического способов хирургического лечения в этой группе больных. При сравнении показателей системной воспалительной реакции при поступлении и через 14 дней после госпитализации, данных УЗИ и КТ, а также при оценке степени тяжести КТ картины по шкале Balthazar у больных с распространенными гнойными осложнениями ОНП по группам выявлено, что в обеих группах пациентов различия не являлись статистически значимыми, поэтому их сравнение по методам хирургического лечения можно считать корректным.
Флегмона забрюшинного пространства является общепризнанным показанием к традиционному оперативному вмешательству (В.С.Савельев (2006), М.И. Филимонов (2005)). В МУЗ «Первая городская клиническая больница скорой медицинской помощи» г.Архангельска в 2007 году создана лаборатория малоинвазивной хирургии на базе отделения рентгенохирургических методов диагностики и лечения.
Создание условий для выполнения гибридных операций позволило расширить возможности малоинвазивного лечения больных с распространенными формами гнойных осложнений ОНП. Всем больным с распространенными формами гнойных осложнений ОНП с 2006 года при сохраняющемся гнойном отделяемом по однопросветному дренажу в течение 5-7 дней, несмотря на санирующие полость мероприятия, при выявлении признаков формирования или наличия секвестров по данным различных методов визуализации (УЗИ, КТ, фистулография) выполнялась видеоэндоскопическая санация гнойного очага.
Расширение дренажных каналов проводилось под внутривенной анестезией с использованием телескопических бужей фирмы «Karl Storz» 6 - 30F. ВЭС проводилась нефроскопом фирмы «Karl Storz» с рабочим каналом, позволяющим проводить инструменты для манипуляций в зону патологического очага в жидкой среде. Под визуальным контролем последовательно проводились фрагментация и удаление свободно лежащих секвестров. После проведения видеоэндоскопической ревизии, секвестрэктомии производилось дренирование полостей широкопросветными трубчатыми дренажами 30F с последующей продленной фракционной или проточной санацией гнойного очага.
«Программные» ВЭС проводились каждые 5-7 дней для визуального контроля за течением патологического процесса, для секвестрэктомии, смены дренажей. Видеоэндоскопические операции «по требованию» применялись при недостаточном эффекте дренирования, миграции или обтурации дренажей с нарушением проточного дренирования (задержка экссудата), а также в случаях, когда по данным УЗИ, КТ или фистулографии, выявлялись недренируемые ЖО или затеки контрастного вещества в забрюшинном пространстве. По нашим данным, среднее количество ВЭС на одного больного составило 3,9 ± 0,5 раз (Md=3,0; 95% ДИ 2,7–4,8).
Послеоперационный период у больных с гнойным оментобурситом, оперированных традиционным способом, осложнился в 9 (37,5%) случаях. Релапаротомия потребовалась у 7 пациентов с интервалом в 14,3 ± 4,8 дней от первой операции. В этой группе больных умерло 5 (20,8%) человек. У четырех из них причиной смерти явилось прогрессирование тотального гнойного панкреатита с развитием тяжелого инфекционно-токсического шока, один больной умер в связи с рецидивом профузного кровотечения из ветвей селезеночной артерии. Средний койко-день при традиционном хирургическом лечении больных гнойным оментобурситом составил 44,7 ± 6,5 дней (Md=36,0; 95% ДИ 26,5–52,8). Послеоперационный период у больных ОНП с развившейся флегмоной забрюшинного пространства, оперированных традиционным способом, осложнился в 44 (86,3%) случаях. Релапаротомия потребовалась в 26 (51,0%) случаях из 51 с интервалом 18,2 ± 2,3 дней с момента первой операции. У 16 (31,4%) больных показанием к релапаротомии явилось прогрессирование гнойного процесса брюшной полости. Умерло 34 (66,7%) больных. Среди них у 28 больных причиной смерти явился прогрессирующий тотальный гнойный панкреатит, течение которого осложнилось развитием тяжелого абдоминального сепсиса и полиорганной недостаточности, а затем некупируемого септического шока. У 5 больных смерть наступила от ЖКК из острых язв желудочно-кишечного тракта, один больной умер в связи с рецидивом профузного кровотечения из ветвей селезеночной артерии. Длительность лечения у больных с флегмоной забрюшинного пространства при традиционном хирургическом вмешательстве составила 58,7 ± 6,5 дней (Md=55,0; 95% ДИ 51,7–66,3).
Длительность стационарного лечения больных с распространенными формами гнойных осложнений ОНП с использованием традиционных хирургических вмешательств составила 55,4 ± 6,7 дней. Однако, следует отметить, что более чем у половины больных имел место неблагоприятный исход заболевания, чаще в ближайшие дни после лапаротомии. Летальность в группе больных распространенными формами гнойных осложнений ОНП, оперированных традиционным способом, составила 52,0%. Самым тяжелым гнойным осложнением ОНП с высокими цифрами летальности (66,7%) оказалась флегмона забрюшинного пространства.
Послеоперационный период у больных, оперированных пункционно-дренажными методами с использованием ВЭС, при гнойном оментобурсите осложнился у 3 (37,5%) пациентов. Лапаротомии или каких либо других операций открытого характера не потребовалось. Средняя длительность стационарного лечения больных с гнойным оментобурситом с помощью этапных ВЭС составила 63,1 ± 10,5 дней (Md=66,0; 95% ДИ 38,4–87,9). В группе больных с гнойным оментобурситом, пролеченных пункционно-дренажными методами, летальных исходов не отмечено. Послеоперационный период у больных, оперированных пункционно-дренажными методами с использованием этапных ВЭС при флегмоне забрюшинного пространства, осложнился у 5 (22,7%) пациентов. Меньшее число осложнений в сравнении с группой больных с оментобурситом обусловлено особенностями доступа в забрюшинное пространство. Преимущественным считается доступ по средней подмышечной линии ниже реберной дуги. При этом доступе путь пункционной иглы минует полые органы и брюшную полость, что является важным элементом профилактики послеоперационных осложнений.
При ОНП, осложненном флегмоной забрюшинного пространства, после проведения пункционно-дренажных методов лечения с использованием ВЭС летальный исход наступил у двух больных (6,7%). В этих случаях проводилось лечение с применением этапных ВЭС забрюшинного пространства, однако состояние пациентов не улучшалось. Консилиумом было принято решение оперировать больных традиционным способом. Причиной смерти явились прогрессирующий тотальный гнойный панкреатит, течение которого осложнилось развитием тяжелого абдоминального сепсиса и полиорганной недостаточности.
Длительность лечения больных с флегмоной забрюшинного пространства с применением этапных ВЭС составила 65,0 ± 5,9 дней (Md=56,0; 95% ДИ 52,8–77,3). Средний койко-день оперированных больных при распространенных гнойных осложнениях ОНП при этапных ВЭС - 64,5 ± 5,0 суток (Md=57,0; 95% ДИ 54,2–74,8). Без учета умерших больных средние сроки лечения составили 65,1±5,2 дня (Md=58,0; 95% ДИ 54,5–75,7).
При анализе количества осложнений и летальности выявились значительные различия. Количество осложнений при традиционных вмешательствах и этапных ВЭС составило 53(70,7%) к 8 (26,7%) (=17,041; р < 0,001), летальность – 39 (52%) к 2 (6,7%) (Критерий Фишера; р < 0,001) (рис. 5).
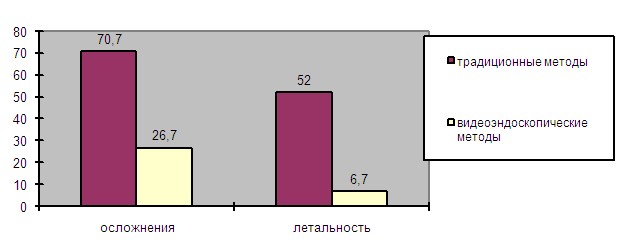
Рис. 5. Частота осложнений и летальность в группах больных с распространенными формами гнойных осложнений острого панкреатита, оперированных традиционным и видеоэндоскопическим методами.
При проведении сравнительного анализа продолжительности лечения выживших больных в группах с применением открытых и этапных видеоэндоскопических операций статистически значимых различий не обнаружено (критерий Манна-Уитни U=457,0; Z=-0,620; p=0,535).
Таким образом, разработанная в нашей клинике лечебно-диагностическая программа позволила значительно снизить количество осложнений и летальность у больных с ОНП, отягощенным развитием гнойного оментобурсита и флегмоной забрюшинного пространства. Полученные нами результаты показали, что применение пункционно-дренажных методов с проведением видеоэндоскопических санаций при распространенных формах гнойных осложнений ОП улучшает результаты лечения и в большинстве случаев позволяет отказаться от традиционных видов оперативного лечения.
На основании полученных результатов исследования сделаны следующие выводы.
Выводы
- При неотложной фибродуоденоскопии у больных острым билиарным панкреатитом эндоскопические признаки обтурации большого сосочка двенадцатиперстной кишки имеют достоверные отличия от больных с другими формами острого панкреатита (p<0,001).
- Разработана классификация изменений зоны большого сосочка двенадцатиперстной кишки (приоритет на изобретение 2008105566 от 13.02.2008) при неотложной фибродуоденоскопии у больных острым панкреатитом, согласно которой изменения, соответствующие IV-V степени обтурации, являются абсолютным показанием для выполнения эндоскопической папиллотомии, при изменениях III степени показания к эндоскопической папиллотомии определяются с учетом холемии и расширения общего желчного протока по данным УЗИ.
- Усовершенствована техника выведения большого сосочка двенадцатиперстной кишки в положение удобное для проведения эндоскопических диагностических и лечебных транспапиллярных вмешательств (рационализаторское предложение №18/07), что позволило успешно выполнить его канюляцию у 94% пациентов
- Частота инфицированности пунктатов панкреатогенных жидкостных образований при остром панкреатите составляет 58,6%, ассоциации микроорганизмов выделяются в 33,3% случаев. Среди возбудителей преобладают энтеробактерии (42,3%) и энтерококки (29,5%). Высокая резистентность к антибиотикам выделяемой микрофлоры диктует необходимость индивидуального подбора антибиотикотерапии по результатам микробиологического исследования.
- При позитивном результате микробиологического исследования кала больных острым панкреатитом на условно патогенную микрофлору панкреатогенные жидкостные образования оказывались инфицированными в 80,6% случаев, а выделенные виды микроорганизмов были идентичны в 51,6% случаев, что позволяет подтвердить наличие эндогенного инфицирования. При одновременном наличии инфицированного пунктата панкреатогенного жидкостного образования и условно патогенной микрофлоры в кишечнике совпадение видов выделенных микроорганизмов отмечено в 64% (p<0,001).
- Исследование количества лейкоцитов в нативном мазке как критерия инфицирования пунктата обладает значимостью (площадь под ROC-кривой составила 0,734±0,05; p<0,001), наиболее полезной точкой разделения является значение «18 лейкоцитов в поле зрения» (чувствительность 54,2%, специфичность 81,1%). Концентрация амилазы в пунктатах панкреатогенных жидкостных образований с подтверждённым сообщением с протоками поджелудочной железы достоверно выше, чем в пунктатах жидкостных образований, не имеющих такой связи (критерий Манна-Уитни U=221,0; p=0,001). Наиболее полезной принята точка разделения 21615 ед/л (чувствительность 75%, специфичность 75%).
- Разработаны способы выполнения малоинвазивных вмешательств у больных с острым панкреатитом (патенты на изобретения «Способ чрескожного дренирования полостных жидкостных образований», «Способ формирования цистодигестивного анастомоза», «Способ доступа для операций в забрюшинном пространстве при осложнениях панкреатита», «Способ выполнения чрескожной пункционной биопсии», рационализаторское предложение «Транслюмбальный паравертебральный доступ для чрескожных вмешательств при жидкостных образованиях забрюшинного пространства»), которые расширяют диапазон применения пункционно-дренажных методов и повышают их диагностические и лечебные возможности.
- Пункционно-дренажные вмешательства являются эффективным лечебным мероприятием при отграниченных панкреатогенных жидкостных образованиях; их применение позволило излечить 80,4% больных с кистами и абсцессами поджелудочной железы. Острый панкреатит, осложненный оментобурситом, характеризуется большей потребностью в последующих традиционных операциях в связи с осложнениями и неэффективностью чрескожного дренирования в 47,8% (2=4,66; p=0,031) и высокой летальностью - 19,6% (критерий Фишера, p<0,001) в сравнении с другими панкреатогенными жидкостными образованиями.
- Разработана лечебно-диагностическая программа оказания помощи больным с панкреатогенными жидкостными образованиями, для её реализации создано лечебно-диагностическое подразделение «Лаборатория малоинвазивной хирургии» в условиях скоропомощного стационара.
- Сравнение результатов лечения у больных с распространенными формами гнойных осложнений острого панкреатита в группах традиционного и пункционно-дренажного лечения с применением видеоэндоскопических санаций снизило количество осложнений с 70,7% до 26,7% (=17,041; р<0,001) и летальность – с 52% до 6,7% (Критерий Фишера; р<0,001) без увеличения продолжительности лечения (критерий Манна-Уитни U=457,0; Z=-0,620; p=0,535).
Практические рекомендации
- При поступлении с подозрением на ОП больной обследуется в приемном отделении, где определяется клиническая картина, проводятся лабораторные и инструментальные исследования (ультразвуковое исследование, рентгенография грудной клетки, электрокардиография). При этом устанавливается диагноз ОП, определяется его этиологическая форма.
- При выявлении ОБП всем больным в неотложном порядке производится фибродуоденоскопия с определением степени обтурационных изменений зоны БСДК по разработанной классификации. На основании предложенной нами классификации изменений в зоне большого сосочка двенадцатиперстной кишки абсолютными показаниями к эндоскопической папиллотомии являются IV и V степени обтурационных изменений БСДК, при изменениях III степени показания к эндоскопической папиллотомии необходимо определять с учетом холемии и данных ультразвукового исследования желчевыводящих путей (расширение общего желчного протока). При изменениях I и II степени эндоскопическая папиллотомия не показана.
- Использование усовершенствованной техники выведения большого сосочка двенадцатиперстной кишки в положение, удобное для проведения эндоскопических диагностических и лечебных транспапиллярных вмешательств, позволяет в большинстве случаев выполнить его канюляцию и ЭПТ.
- При наличии признаков острого некротического панкреатита для уточнения патоморфологической формы больному проводится лапароскопия, и при подтверждении диагноза ОНП устанавливается фистула для перитонеального диализа. Больной переводится в отделение интенсивной терапии, где развертывается весь комплекс интенсивной терапии с проведением лабораторного, УЗИ и КТ мониторинга.
- При отрицательной клинико-лабораторной динамике, при наличии жидкостного образования по данным УЗИ и КТ мониторинга, при появлении признаков панкреатической инфекции выполняется чрескожная диагностическая пункция с обязательным лабораторным исследованием пунктатов, включающим микроскопическое, микробиологическое исследование, определение концентрации амилазы.
- При осложнениях острого панкреатита (инфильтраты, формирующиеся жидкостные образования) целесообразно включить в алгоритм ведения больных микробиологическое исследование кала на условно патогенную микрофлору с определением её чувствительности к антибиотикам для подбора антибактериальной терапии.
- При выявлении гнойных осложнений острого некротического панкреатита чрескожная диагностическая пункция трансформируется в чрескожное дренирование с пассивной эвакуацией экссудата и фракционным промыванием антисептическими растворами.
- Операцией выбора при лечении отграниченных панкреатогенных жидкостных образований являются пункционно-дренажные вмешательства, которые могут быть методом как этапного, так и окончательного лечения осложнений острого панкреатита. Условием для выполнения чрескожных вмешательств является безопасный доступ к жидкостному образованию под УЗИ и/или КТ навигацией. Допустимо проведение инструментов через паренхиму печени, стенки желудка. Следует избегать проведения инструментов через плевральный синус. КТ-навигация является методом выбора при глубоко расположенных панкреатогенных жидкостных образованиях, при проведении инструментов через поясничную область, стенки желудка.
- После выполнения чрескожного дренирования, даже при положительной динамике течения заболевания, необходим ультразвуковой и КТ-мониторинг за течением патологического процесса каждые 5-7 дней с проведением повторных динамических фистулографий, позволяющих уточнить сообщение жидкостного образования с протоками поджелудочной железы, оценить динамику реституции жидкостного образования.
- При сохраняющемся гнойном отделяемом по однопросветному дренажу в течение 5-7 дней, несмотря на санирующие полость мероприятия, при выявлении признаков формирования (наличия) секвестров по данным различных методов визуализации производится расширение дренажного канала с видеоэндоскопической санацией, секвестрэктомией, с установлением широкопросветных множественных дренажей и формированием проточного дренирования.
- Каждые 5-7 дней показаны «программные» видеоэндоскопические санации для визуального контроля за течением патологического процесса, для этапной секвестрэктомии, смены дренажей. Видеоэндоскопические операции «по требованию» проводятся при недостаточном эффекте дренирования, миграции или обтурации дренажей с нарушением проточного характера дренирования (задержка экссудата), а также в тех случаях, когда по данным контрольных УЗИ, КТ или фистулографии выявляются недренируемые ЖО или затеки контрастного вещества в забрюшинном пространстве. Этапные видеоэндоскопические санации выполняются до полного очищения забрюшинного пространства и сальниковой сумки от секвестров и гнойного детрита.
- При неэффективности пункционно-дренажных методов лечения показана традиционная операция, однако, при соблюдении алгоритма диагностики и лечения гнойных осложнений острого некротического панкреатита необходимость в традиционных (лапаротомных и люмботомных) операциях уменьшается.
Публикации, содержащие основные научные результаты диссертации
- Чрескожные прицельные пункционно-дренажные вмешательства в хирургической практике // Методические рекомендации для врачей // Дуберман Б.Л., Мизгирев Д.В., Понамарев А.Н., Совершаев А.П. // СГМУ – 2002.
- Диапевтическая пункция в хирургической практике // Насонов Я.А, Дыньков С.М., Дуберман Б.Л. и др. // Материалы международного конгресса хирургов. – Петрозаводск. – 2002. – Т.2. – С.337-339.
- Пункционно-дренажные малоинвазивные вмешательства при полостных образованиях брюшной полости и забрюшинного пространства // Дуберман Б.Л., Тодрик А.Г., Мизгирёв Д.В., Петчин И.В. // Материалы научно-практической конференции "Актуальные аспекты клинической медицины в деятельности ГКБ №1". – Архангельск, 2003. – С.39-40.
- Малоинвазивные пункционно-дренажные вмешательства при полостных образованиях брюшной полости и забрюшинного пространства // Дуберман Б.Л., Мизгирёв Д.В., Дыньков С.М., Насонов Я.А., Совершаев А.П. // Скорая медицинская помощь. – 2004. – Т.5, №3. – С.224-225.
- Острый панкреатит. Панкреонекроз: диагностика, хирургическое лечение, интенсивная терапия // Недашковский Э.В., Дыньков С.М., Дуберман Б.Л. и др.// Методические рекомендации для врачей хирургов. Архангельск, 2005. – 28 с.
- Транслюмбальный паравертебральный доступ для пункционно-дренирующих операций при жидкостных образованиях забрюшинного пространства // Дуберман Б.Л., Мизгирев Д.В. // рационализаторское предложение удостоверение №8/05 от 15/04/05.
- Методы чрескожного пункционного дренирования очагов брюшной полости и забрюшинного пространства (глава монографии). Практическое пособие по оперативной технике для анестезиологов-реаниматологов // Недашковский Э.В., Калашников Р.Н. // учебное пособие. - 2005 – С.89-91.
- Малоинвазивные вмешательства в диагностике и лечении острого некротического панкреатита // Дуберман Б.Л, Мизгирев Д.В., Дыньков С.М., Совершаев А.П., Черных И.А.// Экология человека – 2006. – прил. 1. – С. 42-43.
- Малоинвазивные вмешательства в диагностике и лечении острого и хронического панкреатита // Дуберман Б.Л., Мизгирёв Д.В., Дыньков С.М., Черных И.А., Совершаев А.П.// Экология человека –прил. 1 - 2006.–С.42-43.
- Значение неотложной дуоденоскопии в выборе эндоскопической тактики при остром панкреатите / Эпштейн А.М., Дыньков С.М., Насонов Я.А., Дуберман Б.Л. // Экология человека - прил. 1. - 2006. – С. 50–51.
- Неотложная дуоденоскопия в диагностике и лечении острого панкреатита / Эпштейн А.М., Дыньков С.М., Дуберман Б.Л. и др. // Сборник тезисов 10 юбилейного московского международного конгресса по эндоскопической хирургии. – М., 2006. – С. 259.
- Лабораторное исследование пунктатов панкреатогенных жидкостных образований // Мизгирёв Д.В., Дуберман Б.Л., Василёва О.Л. // Бюллетень СГМУ. – Архангельск, 2007. – №1. – С. 102.
- Анисимова Е.Н. Этиологическая структура и резистентность к антимикробным препаратам возбудителей острых панкреатитов / Анисимова Е.Н., Симонова Г.В., Дуберман Б.Л. и др. // Материалы IX съезда Всероссийского науч.-практ. общества эпидемиологов, микробиологов и паразитологов. – М., Санэпидмедиа, 2007. – Т.2. – С. 205.
- Новый подход к дренированию панкреатогенных жидкостных образований // Мизгирёв Д.В., Дуберман Б.Л., Дыньков С.М. // Бюллетень СГМУ. – Архангельск, 2007. – №1. – С. 103.
- Способ доступа для операций в забрюшинном пространстве при осложнениях панкреатита под контролем КТ // Дуберман Б.Л., Мизгирев Д.В., Поздеев В.Н. // патент на изобретение №2340288. заявка на патент №20071080425, заявление от 09.03.07.
- Особенности, осложнения, опасности пункционно-дренирующих вмешательств при панкреатогенных жидкостных образованиях // Дуберман Б.Л., Мизгирёв Д.В., Дыньков С.М. // Материалы Пленума Проблемной комиссии «Неотложная хирургия» Межведомственного науч. совета по хирургии РАМН и Российской науч.-практ. конф. «Актуальные вопросы неотложной хирургии». – М., НИИ скорой помощи им. Н.В. Склифосовского, Курск, ГОУ ВПО КГМУ Росздрава, 2007. – С. 181-183.
- Трудности дифференциальной диагностики кистозных опухолей и псевдокист поджелудочной железы // Дуберман Б.Л., Мизгирёв Д.В., Пономарёв А.Н.// Альманах Института хирургии им. А.В. Вишневского. – М., 2007. – №3. – С. 75-76.
- Результаты лечения острого некроза поджелудочной железы // Д.В. Мизгирев, С.М. Дыньков, Я.А. Насонов, В.Н. Поздеев, А.А. Кузнецов, В.В. Кремлев // Анналы хирургической гепатологии - 2007. 3. – Т.12. - С. 185.
- Диагностические аспекты пункционно-дренажных вмешательств при панкреатогенных жидкостных образованиях // Дуберман Б.Л., Д.В. Мизгирев, С.М. Дыньков, Я.А. Насонов, В.Н. Поздеев, А.А. Кузнецов, В.В. Кремлев // Анналы хирургии. – 2007. – № 5. – C. 54–57;
- Пункции и дренирование жидкостных скоплений при остром панкреатите и его осложнениях // Дуберман Б.Л., Мизгирев Д.В., Понамарев А.Н, и др. // Анналы хирургической гепатологии - 2008. 1.– Т.13. - С.87-93.
- Способ формирования цистодигестивных анастомозов (изобретение) // Дуберман Б.Л., Мизгирев Д.В., Ившин В.Г.// патент 2314050: МПК А61В17/11, А61В17/94; заявитель и патентообладатель ГОУ ВПО СГМУ Росздрава – №2006108999/14; заявление 21.03.06; опубликовано 10.01.08.
- Способ стандартизации и кодирования изменений зоны большого сосочка двенадцатиперстной кишки по данным дуоденоскопии при остром билиарном панкреатите // Эпштейн А.М., Дуберман Б.Л., Мизгирёв Д.В. и др. // приоритет на изобретение 2008105566 от 13.02.2008.
- Чрескожные диагностические пункции и закрытое дренирование отграниченных скоплений жидкости в абдоминальной хирургии // Дуберман Б.Л., Мизгирёв Д.В. Совершаев А.П., // Методические рекомендации для хирургов, онкологов, эндоскопистов, врачей-интернов и студентов старших курсов. – Архангельск: Изд. центр СГМУ, 2008. – 58 с.
- Этапное видеоскопическое лечение гнойных осложнений острого некротического панкреатита // Дуберман Б.Л., Поздеев В.Н., Мизгирев Д.В., и др.// Актуальные вопросы хирургии: материалы IX науч.-практ. конф. врачей-хирургов ФМБА России. – Северодвинск, 2008. – С. 76-77.
- Результаты эндоскопической папиллосфинктеротомии в зависимости от изменений по данным неотложной дуоденоскопии [Электронный ресурс] / А. М. Эпштейн, С. М. Дыньков, Б. Л. Дуберман, А. П. Совершаев // Актуальные вопросы эндоскопической хирургии: тез. III междунар. конф. – СПб., 2008. – Режим доступа: http://www.laparoscopy.ru / doktoru/ conference. php?id=4&page=4.
- Отдаленные результаты применения неотложной эндоскопической папиллосфинктеротомии у больных с острым билиарным панкреатитом // А. М. Эпштейн, С. М. Дыньков, Б. Л. Дуберман, П. Л. Горяев // Анналы хирургии. – 2008. – № 2. – C. 40–43.
- Острый панкреатит (глава монографии) // под. ред. Э.В. Недашковского // «ГЭОТАР - медиа». - 2009 – С.133-173.
- К вопросу о бактериальной транслокации кишечной микрофлоры при остром панкреатите // Мизгирев Д.В., Дуберман Б.Л., Поляруш Н.А. // Медико-биологические и социально-психологические проблемы безопасности в чрезвычайных ситуациях. – 2009. - №3. – С. 65-67.
- Роль лаборатории малоинвазивной хирургии в оказании помощи больным в условиях многопрофильного стационара // Дуберман Б.Л., Мизгирев Д.В., Тарабукин А.В., Эпштейн А.М., Савельев М.В., Насонов Я.А. // Экология человека. – 2009. - №10. – С.44-48.
- Нейролеммома, симулирующая кисту поджелудочная железы// Дуберман Б.Л., Мизгирев Д.В., Поздеев В.Н., Мочалов А.А., Петров А.П., Василев Я.В. // Анналы хирургической гепатологии - 2009. 3 – Т.14 – С.113-115.
- Способ выполнения чрескожной пункционной биопсии (изобретение) // Дуберман Б.Л., Мизгирев Д.В., Понамарев А.Н., Мочалов А.А. // патент на изобретение 2362490 РФ: МПК А61В10/02, заявитель и патентообладатель ГОУ ВПО СГМУ Росздрава – №2007144426/14; заявление 29.11.07; опубликовано 27.07.09.
Соискатель Дуберман Б.Л.

