Хирургическое лечение многооскольчатых переломов мыщелков большеберцовой кости
на правах рукописи
Григорян Артак Карапетович
Хирургическое лечение многооскольчатых переломов мыщелков большеберцовой кости
14.00.22-траваматолония и ортопедия
АВТОРЕФЕРАТ
диссертации на соискание ученой степени
кандидата медицинских наук
Москва
2008 г.
Работа была выполнена в Государственном учреждении высшего профессионального образования Московская медицинская академия имени И. М. Сеченова, Федерального агентства по здравоохранению и социальному развитию.
Научный руководитель: доктор медицинских наук, профессор
Кавалерский Геннадий Михайлович.
Официальные оппоненты: доктор медицинских наук, профессор
Клюквин Иван Юрьевич
доктор медицинских наук, профессор
Иванников Сергей Викторович
Ведущая организация: Российская медицинская академия последипломного образования
Защита диссертации состоится «____»__________________2008 года в___ часов заседании
Диссертационного совета ____________________при Московской медицинской академии имении И. М. Сеченова (119992 г. Москва, ул. Трубецкая, д.8, строение 2)
С диссертацией можно ознакомится в библиотеке Московской медицинской академии
имении И. М. Сеченова (117998 г. Москва, Нахимовский проспект, д. 49)
Автореферат разослан «___»___________________2008 года
Ученый секретарь Диссертационного совета при
Московской медицинской академии имени
И. М. Сеченова, д.м.н., профессор Тельпухов Владимир Иванович
Актуальность проблемы. Наиболее распространенное и принятое хирургическое лечение внутрисуставных оскольчатых переломов мыщелков большеберцовой кости сводится к открытой репозиции и накостному остеосинтезу.
Несмотря на внедрение новых высоких технологий, усовершенствование техники выполнения оперативных вмешательств, остается высокий (27,8%-60%) процент неудовлетворительных результатов после оперативного лечения (К.И Шапиро, 1980; Е.Ш. Масхулия, 1993; А.В. Ащев, 1997; H.O. Dustmann, K.P. Schulitz, 1973;). Плохие результаты в основном обусловлены несращением переломов, замедленной консолидацией, неправильным сращением переломов, посттравматическим деформирующим артрозом, (В.А. Чернавский 1974; К. И. Шапиро 1981; А. К. Курбанмамедов 1989; И.Ф. Ахтямов, Г.М. Кривошапко, С. В. Кривошапко, 2002; P. G. Maquet, G. А. Pelzer, 1977).
В настоящее время после открытой репозиции и накостного остеосинтеза не редки случаи, когда дополнительно применяется внешняя иммобилизация, благодаря чему значительно удлиняются сроки реабилитации, а при длительной иммобилизации увеличивается степень остеопороза, способствующего вторичному смещению отломков (Ф.С. Зубаиров, Ю.И. Позникин, Е.Ф. Микиашвили, 2002, В.Г. Голубев, 1989).
Частота развития посттравматического артроза обусловлена собственно фактом травмы сустава и зависит не столько от способа лечения, сколько от общебиологических и метабиологических процессов, сушность которых на сегодняшний день еще не до конца выяснена (Иванов Л. И., Васильев В. Н. 2003, Рынденко С. В., Бадалян В. А., 2001;). Тем не менее при применении хондропротекторов посттравматический артроз развивается несколько реже, чем при других методах (Шевцов В.И., Мартель И.И., Долганова Т.И., Митин М.М., 2004).
Несмотря на значительные достижения в технологии хирургического лечения внутрисуставных переломов вообще и переломов большеберцовой кости в частности, защита суставного хряща от дегенерации при тяжелых повреждениях остается актуальной.
Наше внимание привлек препарат Перфторан, который в последнее время начали широко использовать при разных патологических состояниях. Перфторан обладает ярко выраженной способностью сорбировать биологически активные вещества, осуществляет эффективный газообмен в ишемизированных тканях и удаляет накопившиеся токсические недоокисленные продукты и биологически активные вещества, оказывает выраженный мембраностабилизирующий эффект(Сухоруков В.П., Рагимов А.А., Пушкин С.Ю., Масленников И.А., 2005, П. И. Катунян 2003).
Таким образом, следует признать целесообразным дальнейшее изучение применения перфторана при лечении оскольчатых внутрисуставных переломов коленного сустава.
Цель исследования
Улучшить результаты лечения многооскольчатых переломов мыщелков большеберцовой кости за счет прецизионной репозиции, стабильного накостного остеосинтеза и фармакологической защиты суставного хряща.
Задачи
- Оценить возможности прецизионной репозиции суставной поверхности при многооскольчатых внутрисуставных переломах мыщелков большеберцовой кости;
- Определить круг методов остеосинтеза позволяющие отказаться от внешней иммобилизации и начать раннюю разработку движении в суставе;
- Исследовать динамику активности эластазы и антипротеазный баланс синовиальной жидкости больных для доказательства патогенетической целесообразности внутрисуставного введения перфторана при лечении внутрисуставных переломов мыщелков большеберцовой кости;
- Изучить влияние перфторана на темпы реабилитации;
- Разработать методику лечения внутрисуставным введением перфторана, позволяющую сочетать с прецизионной репозицией и стабильным остеосинтезом улучшить результаты лечения многооскольчатых суставных переломов проксимального метаэпифиза большеберцовой кости.
Научная новизна исследования
- Впервые обнаружено влияние перфторана на активность эластазы(в сторону уменьшения) и альфа-1-антитрипсина(в сторону увеличения) синовиальной жидкости, что способствует защите суставного хряща от посттравматического разрушения
- Впервые выявлен местный противовоспалительный эффект перфторана при внутрисуставном введении после санации сустава
- Предложенная медикаментозная методика при внутрисуставных переломов способствует ускорению мозолеобразованию
- Доказано, что ранее функциональное введение на фоне внутрисуставной терапии перфтораном после прецизионной репозиции суставной поверхности и стабильного остеосинтеза позволяет значительно улучшить результаты тяжелого суставного перелома большеберцовой кости
Практическая значимость работы
Разработана оптимальная схема внутрисуставного введения перфторана в коленный сустав в раннем послеоперационном периоде.
Разработана и внедрена в практику методика комплексного хирургического лечения внутрисуставных многооскольчатых переломов мыщелков большеберцовой кости с внутрисуставным применением перфторана.
Предложенная тактика комплексного хирургического лечения внутрисуставных многооскольчатых переломов не только позволяет значительно ускорить темп реабилитации больных и снизить сроки временной нетрудоспособности, а также улучшить результаты хирургического лечения.
Доказано эффективность внутрисуставного применения перфторана с целью фармакологической защиты хряща в раннем послеоперационном периоде для профилактики дегенеративно-дистрофических изменении в поврежденном хряще.
Основные положения, выносимые на защиту
- Внутрисуставное применение перфторана в раннем послеоперационном периоде при внутрисуставных многооскольчатых переломах мыщелков большеберцовой кости позволяет значительно ускорить темп реабилитации больных и уменьшить сроки временной нетрудоспособности
- Комплексное хирургическое лечение внутрисуставных многооскольчатых переломов мыщелков большеберцовой кости с антипротеазной защитой хряща перфтораном позволяет значительно улучшить результаты хирургического лечения
- Внутрисуставное применение перфторана ингибирует активность эластазы, повышает концентрацию альфа 1 антитрипсина, тем самим уменьшает дегенеративно-дистрофические процессы в поврежденном хряще, что позволяет снизить риск возникновения посттравматического деформирующего гонартроза
Публикации и внедрение результатов работы
По теме диссертации опубликовано 6 работ. Предложенная методика лечения внутрисуставных многооскольчатых переломов мыщелков большеберцовой кости внедрена и используется в работе отделении травматологии ГКБ №67 г. Москвы.
Объем и структура работы
Работа изложена на 144 страницах машинописи(125 из них-основной текст), состоит из введения, обзор литературы, 4 глав собственных исследовании, заключения, выводов, практических рекомендации. Указатель литературы включает 88 работ на русском и 130-на иностранном языках. Работа содержит 32 рисунка и 12 таблиц.
Материалы и методы исследования
Работа выполнена в травматологических отделениях ГКБ №67 г. Москвы в период с 2005 по 2008 гг. Работа основана на анализе результатов оперативного лечения 69 больных с внутрисуставными многооскалачатыми переломами мыщелков большеберцовой кости.
Содержание работы
Под нашим наблюдением находились 69 больных с внутрисуставными многосокольчатами переломами мыщелков большеберцовой кости, проходивших лечение с 2005 по 2008 гг. в травматологических отделения ГКБ №67 г. Москвы.
В ходе обследования и при анализе результатов лечения использовали клинический, рентгенологический методы, компьютерная и магнитно-резонансную томография, а также параклиническый и лабораторный методы исследования.
На основании анализа данных литературы и личного опыта мы пришли к выводу, что комплексное хирургическое лечение с фармакологической защитой хряща перфтораном улучшает результаты хирургического лечения. В зависимости от фармакологической терапии в послеоперационном периоде пациенты были разделены на две группы. Всем больным была выполнена прямая репозиция и накостный остеосинтез пластинами для проксимальной части большеберцовой кости с угловой стабильностью и пластикой костного дефекта. Отличие основной группы от контрольной группы состояло в том, что в основной группе в комплексном хирургическом лечении внутрисуставно был применен перфторан, а в контрольной группе хондропротекторы(Артра, Терафлекс). Характеристика больных по возрасту представлена в таблице №1
Таблица №1 Распределение больных по возрасту
| Возраст ( лет) | 20 - 30 | 31 - 45 | 46 - 60 | старше 60 | Итого |
| Основная группа | 6 | 15 | 10 | 3 | 34 |
| Контр. группа | 4 | 14 | 11 | 6 | 35 |
| Всего (%) | 10(14.5%) | 29(42%) | 21(30.4%) | 9(13.1%) | 69(100%) |
Из данных таблицы следует, что переломы мыщелков большеберцовой кости чаще всего (42 % больных) встречаются в возрасте от 31 до 45 лет. Эти данные свидетельствуют о том, что таким тяжелым переломам подвержены люди в наиболее активном и трудоспособном возрасте.
В основной группе мужчины составили 21(61.8%) больных, а женщины 13(38.2%), в контрольной группе 21(60%) и 14(40%) соответственно.
В основном механизм травмы был непрямой. В основной группе у 79.4%, в контрольной у 85.7% больных, чаще всего при падении на выпрямленную или полусогнутую ногу или воздействий силы в области пятки.
Основными причинами переломов мыщелков большеберцовой кости у больных явились: бытовая травма 37,дорожно-транспортная 25. Спортивную травму составляли 5 больных: таблица№2
Таблица №2 Распределение больных по виду травмы
| Вид травмы | Количество больных | (%) | |
| Основная | Контрольная | ||
| Бытовая | 18 | 19 | 53.6 |
| Автодорожная | 13 | 12 | 36.2 |
| Спортивная | 3 | 2 | 7.2 |
| Всего: | 34 | 35 | 100 |
В первые сутки после травмы за медицинской помощью обратились 53 пострадавших. Больные доставлялись бригадами скорой медицинской помощи или обращались самостоятельно.
5 больных поступили из районных лечебно-профилактических учреждении лишь через 6 -12 суток после травмы, а 5 больных обратились за квалифицированной помощью спустя 2 недели после травмы, и надо отметить, что 3-м больным из этой группы проводили консервативное лечение с наложением гипсовых повязок.
У 32(46.4%) больных повреждений кожи не было. У 25(36.2%) пострадавших выявлен ушиб кожных покровов коленного сустава. Ограниченная отслойка отмечена у 10(14.5%) пациентов. У 2 больных при занятии спортом в результате падения во время катания была распространенная закрытая отслойка кожи.
Для оценки тяжести повреждения и выбора метода мы пользовались классификацией AO/ASIF. В наших исследованиях были рассмотрены больные с переломами типа В2, В3, С1, С2, С3. Распределение больных в зависимости от степени тяжести перелома представлено в таблице №3
Как видно из представленной таблицы чаще всего встречается переломы типа 41В3.
Из приведенных данных следует, что обе группы сопоставимы по полу, возрасту, механизму травмы, виду травматизма, сроки обращения и по типу перелома.
Таблица №3 Распределение оперированных больных в зависимости от степени тяжести перелома
| Степень тяжести перелома | Количество больных | |||
| Основная | Контрольная | абс. ч. | ||
| В2 | Неполный внутрисуставной, чистое вдавление | 3 | 3 | 6 |
| В3 | Неполный внутрисуставной, раскалывание-вдавление | 17 | 19 | 35 |
| С1 | Полный внутрисуставной простой | 4 | 4 | 8 |
| С2 | Полный внутрисуставной, метафизарный оскольчатый. | 5 | 7 | 12 |
| С3 | Полный внутрисуставной оскольчатый | 5 | 2 | 7 |
| Всего | 34 | 35 | 69 | |
Всем больным проводилось комплексное травматологическое обследование. После полного клинического обследования больным выполняли рентгенографию в 2-х стандартных проекциях, лабораторное обследование. При импресионных переломах типа 41 В2 для уточнения диагноза и степени импрессии суставной поверхности проводили компьютерную томографию коленного сустава. При переломах типа В2 очень важно при наличии подозрения на импрессию суставной поверхности выполнить компьютерную томографию, так как бывают невыявленные случаи таких переломов или неправильная оценка степени импрессии суставной поверхности, что очень важно для определения тактики лечения и объема оперативного вмешательства. В 4(5.8%) случаях удалось выявить импрессию суставной поверхности, что было сомнительно при анализе обычных рентгенограмм.
Показаниями для МРТ считались те случаи, когда были подозрения на наличие повреждения мягкотканых структур коленного сустава. На МРТ удалось верифицировать повреждение наружного мениска коленного сустава у 3 больных, сочетанного с частичным разрывом передней крестообразной связки коленного сустава у 2-х из этой же группы. Эти находки позволили более объективно подойти к предоперационному планированию и выбору метода оперативного лечения пациентов.
Рентгенологическое исследование проводили непосредственно после операции в сроки от 6 недель до 2-х лет.
Измерение объема активных движении проводили только после хирургического вмешательство и стабильного остеосинтеза. На следующий день после операции оценивали возможность активных и пассивных движений в коленном и голеностопном суставе поврежденной конечности. Измерения проводили стандартным угломером, результаты регистрировали обычным образом (вносили в память компьютера для последующего построения таблицы балльной клинической оценки результатов лечения).
Для оценки состояния нервно-мышечного аппарата после травмы и в процессе лечения в сравнительном аспекте изучали тонус мышц методом миотонометрии. В условиях стационара в течение 2-х недель в послеоперационном периоде всем больным основной и контрольной группы проводили миотонометрию. Cилу мышц голени изучали спустя 1.5 месяц после операции Пациентов предупреждали о том, что напряжение мышц можно производить до появления боли.
Методом Visser L. и Blout E. исследовали содержание элластазы в синовиальной жидкости коленного сустава в динамике в послеоперационном периоде. С целью сравнительной оценки активности элластазы в синовиальной жидкости определяли у 15 больных контрольной и у 18 больных основной группы с внутрисуставными оскольчатами переломами мыщелков большеберцовой кости. Содержание естественного ингибитора эластазы- -1-протеиназного ингибитора(антитрипсина) определяли тоже в синовиальной жидкости с использование унифицированного энзиматического метода.
В процессе лечения больных с внутрисуставными переломами проксимального метаэпифиза большеберцовой кости нами был выработан алгоритм. При отсутствии сопутствующих заболеваний со стороны других органов и систем, являющиеся противопоказанием к операции, при смещении более 2 мм нами ставились показания к прямой репозиции и накостному остеосинтезу с восстановлением суставной поверхности
С развитием новых технологий и появлением пластин с угловой стабильностью стало возможным применение малоинвазивных технологий, что значительно уменьшает объем повреждений, наносимых мягким тканям при доступе к перелому. При наличии повреждения связочного аппарата во время остеосинтеза выполнялось пластика связочного аппарата.
Для остеосинтеза внутреннго мыщелка большеберцовой кости у больных мы применяли Т образную LSP пластину для медиальной поверхности проксимальной части большеберцовой кости 4.5/5.0 у 6 (8.7%) больных, при переломах типа В2, В3, С1, С2 и С3 для накостного остеосинтеза использовали LCP пластину для латеральной поверхности проксимальной части большеберцовой кости(LСP PLT 4.5/5.0) у 57(82,6%) больных, у пациентов при переломах типа В2 была использована LCP PTP 3.5 мм или 4.5 мм пластина у 6(8,7%) больных, а при переломах типа С2 и С3 для более стабильного остеосинтеза дополнительно была выполнена фиксация пластиной LSP 3.5 у 7(10,1%) больных.
Операции выполнялись в отсроченном порядке на 5-7 сутки после получения травмы, после становления посттравматического отека минимальным или при наличий повреждения мягких тканей в виде ссадины или раны до заживления. В предоперационном периоде больным проводилось стандартное лечение, применяемое при переломах костей. При сомнительных случаях дополнительно проводилось КТ или МРТ. В предоперационном периоде в зависимости от степени импрессии суставной поверхности решался вопрос замещения костного дефекта аутокостью из гребня подвздошной кости или chronOS блоком. Когда импрессия суставной поверхности была достаточно большой и заранее предпологалось образование большого дефекта кости, выбор делался в пользу аутокости из гребня большеберцовой кости, проводили подбор фиксатора и его размера. В таблице №4 приведена характеристика больных в зависимости от характера перелома и типа фиксатора.
Таблица №4 Распределение больных (в группах) в зависимости от характера перелома и типа пластины.
| Характер перелома и метод фиксации | Основная группа | Контрольная группа | |
| В 2 LSP PLT LSP PTP | 1 2 | 2 1 | |
| В3 LSP PLT LSP PTP LCP T образная пластина | 15 1 1 | 16 - 3 | |
| С | LSP PLT LSP PLT и LCP пластина 3.5 LSP PТР и LCP пластина 3.5 LCP T образная пластина и винты | 10 1 2 1 | 8 4 - 1 |
| Всего | 34 (49,3%) | 35(50,7%) | |
При лечении больных с внутрисуставными повреждениями коленного сустава мы выделили основные принципы. Они сводятся к стабильной фиксации перелома, созданию условий для регенерации суставного хряща и восстановлению движений в коленном суставе. Такой подход становится возможным при соблюдении следующих позиций:
- оперативное лечение в специализированном стационаре в течение 1 недели после травмы.
- стабильный накостный остеосинтез при закрытых переломах без значительных повреждений мягких тканей (IС -1; IС - 2).
- при условии стабильной фиксации крупных осколков и отломков без отслойки хряща возможно ведение больных после операции без иммобилизации.
- при импресионных переломах типа B2,В3, С2 и С3 необходима костная пластика для восполнения костного дефекта
- фармакологическая поддержка регенераций суставного хряща
Операции всем больным проводились под спинномозговой анестезией. В большинстве случаев операцию начинали с наложения стержневого дистрактора, позволяющего создать диастаз в коленном суставе за счет растяжения капсуло-связочного аппарата коленного сустава и осуществить превентивную репозицию. Во всех случаях при выявлении повреждения мениска выполнялась парциальная резекция или менискэктомия. Дистракотор применяли у 36 больных.
Переднее - наружный операционный доступ использовали при лечении 52 пострадавших с переломами наружного мыщелка или проксимального метаэпифиза большеберцовой кости(переломы типа 41B2, B3, C1 и C2 по классификации AO/ASIF). Выполняли прямую репозицию с восстановлением импрессированной суставной поверхности и накостный остеосинтез пластиной с угловой стабильностью для проксимальной части большеберцовой кости.
Переднее – внутренний операционный доступ использовали при лечении 5 больных с переломами внутреннего мыщелка большеберцовой кости( перелом типа 41 В2 или В3 по классификации AO/ASIF). Выполняли прямую репозицию с восстановлением импрессированной суставной поверхности и накостный остеосинтез Т образной пластиной с угловой стабильностью.
При переломах типа 41 С2 или С3 у 7 больных операцию выполняли 2 тапами. Первым этапом переднее - внутренним доступом выполняли прямую репозицию и накостный остеосинтез внутреннего мыщелка реконструктивной или пластиной 2.5/3.5 с угловой стабильностью. Вторым этапом переднее – наружным доступом выполняли прямую репозицию с восстановлением импрессированной суставной поверхности и накостный остеосинтез пластиной с угловой стабильностью для проксимальной части большеберцовой кости.
При переломах типа 41B2 у 3 больных операцию выполняли под артроскопическим контролем. Первым этапом выполняли диагностический осмотр коленного сустава. В случае дегенерации или повреждения менисков выполняли их парциальную резекцию в пределах здоровых тканей, удаляли крупные свободные части хряща. После чего приступали к основному этапу операции по выше описанной технике без выполнения артротомии. Конгруэнтность суставной поверхности проверялось под контролем артроскопа.
Замещение дефекта большеберцовой кости выполняли аутокостью из гребня подвздошной кости или chronOS блоком в зависимости от размера дефекта.
У больных основной группы после ушивания раны в коленный сустав вводили Перфторан в обьеме 15-20 мл в зависимости конституции больного.
В обеих группах послеоперационное ведение был одинаковым. В послеоперационном периоде в основной группе внутрисуставно был применен перфторан, а в контрольной группе хондропротекторы перорально в течении 3-4 месяцев. Активизация больных в обеих группах в послеоперационном периоде проводилась по общепринятой методике. На следующий день после операции разрешались активные и пассивные движения в коленном суставе, разрешалась ходьба с помощью костылей без нагрузки на поврежденную конечность. Внешнюю иммобилизацию не применяли, только при наличии повреждении связочного аппарата в послеоперационном периоде выполнялась иммобилизация коленного сустава шарнирными ортезами у 8(11,6%) больных.
При анализе материала мы выделили ошибки предоперационного планирования, интраоперационные ошибки и осложнения, ошибки и осложнения в ближайшем и отдаленном послереабилитационном периоде.
Из ошибок предоперационного планирования у 3 больных не выявлен повреждение коллатеральной связки коленного сустава. После полной реабилитации и выхода на работу больные отмечали нестабильность во время ходьбы в коленном суставе. В отдаленном периоде этим больным выполнена пластика коллатеральной связки. Отсюда следует важная задача – своевременно выявить повреждение связочного аппарата коленного сустава. Мы видим решение этой задачи в следующем: при малейшем подозрении повреждения связочного аппарата выполнение МРТ и проведение рационального способа оперативного и послеоперационного лечения.
Из интраоперационных ошибок и осложнении в одном случае для заполнения образовавшегося костного дефекта, после восстановления суставной поверхности был использован биалгель. В раннем послеоперационном периоде начал дренироваться из раны биалгель. Проводились частые перевязки послеоперационной раны. После полного вытекания биалгеля, рана начал заживать вторичным натяжением. Для заполнения костных дефектов баилгель больше не был использован.
Из ошибок и осложнении в ближайшем и отдаленном послереабилитационном периоде в одном случае после внутрисуставного введения перфторана у больной появилось чувство тяжести и давления по задней поверхности коленного сустава, усиливались болевые ощущения. Это осложнение было обусловлено большим(для конкретного пациента) объемом вводимого в сустав жидкости. При уменьшении количества перфторана с 15.0 до 10.0 мл особого дискомфорта не наблюдалось.
У 2(5.8%) больных основной группы и 6(17.1%) контрольной группы в отдаленном послеоперационном периоде выявлен посттравматический деформирующий остеоартроз коленного сустава.
В ближайшем послеоперационном периоде оценивали болевой синдром по шкале вербальной оценки (ШВО), выраженность отека, локальной гипертермии по визуальной аналоговой шкале (ВАШ), объем движении в коленном суставе, активность эластазы в синовиальной жидкости, сроки сращения переломов, сократительная способность мышц бедра и голени.
На фоне внутрисуставного применения перфторана отек регрессировал намного интенсивнее в основной группе, и на 4-5 день после операции отек регрессировал до минимума, а в контрольной группе на 6-7 день.
Обращало внимание то, что после малоинвазивной техники выполнения операции болевой синдром и отечность мягких тканей были менее выражены. Для полной оценки результатов мы основную и контрольную группу разделили на 2 подгруппы: подгруппа, которым операции выполнялось малоинвазивно, и подгруппа, которым операции выполнялись по классической технике. Динамика купирования болевого синдрома и регрессия послеоперационного отека представлены в рисунке №1 и №2 соответственно в баллах.
Рисунок №1 Динамика купирования болевого синдрома по ШВО при операции классической технике и при малоинвазивной технике операции

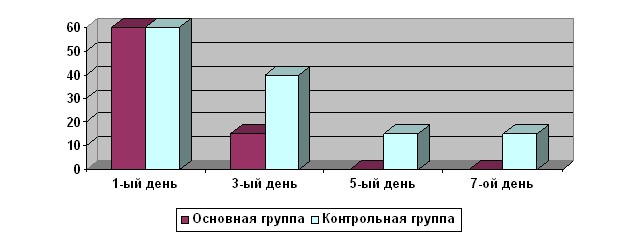
Рисунок №2 Динамика регрессии отека по ВАШ при операции классической технике и при малоинвазивной технике операции


При знакомстве с представленными диаграммами становится ясно, что купирование болевого синдрома и регрессии послеоперационного отека в основной группе происходит намного быстрее по сравнению с контрольной группой.
Динамика восстановление объема движения в коленном суставе представлена в таблице №5
Как видно из представленной таблицы, объем активных и пассивных движений в коленном суставе больных основной группы восстанавливается быстрее по сравнению с контрольной группой. В основной и контрольной группе активные движения в коленном суставе начали в одни и те же сроки, объем движении изначально был одинаковым.
Таблица №5Динамика восстановления активных движении в коленном суставе (в градусах)
| Объем движении Группы | Через 3 дня после операции | Через 7 дней после операции | Через 10 дней после операции | Через 14 дней после операции | ||||||||
| Основная группа | Активное сгибание | Активное разгибание | Объем движении | Активное сгибание | Активное разгибание | Объем движении | Активное сгибание | Активное разгибание | Объем движении | Активное сгибание | Активное разгибание | Объем движении |
| 50,8 ±11.53 | 75,8 ±1,84 | 5± 13,37 | 27.7±20.4 | 75,9±1,8 | 8,2±22,2 | 09,7±21,71 | 76,4±2,3 | 6,7±24,01 | 9,71±22,87 | 76,4 ±2,3 | 86,69± 25,17 | |
| Контрольная группа | 58,3±9.97 | 76.1 ±3,4 | 7,8±13,37 | 43.8±15,22 | 76±3,9 | 2,2± 19,12 | 21,4±12,16 | 76,5±2,3 | 5,1± 14,46 | 10,7±20,3 | 77,9 ±2,2 | 67,2± 22,5 |
| P | < 0,05 | |||||||||||
Благодаря возможности более активного ведения, трофические изменения в виде мышечной атрофии и отека голени и нижней трети бедра у всех больных основной группы были выражени незначительно. Это свидетельствует о положительном эффекте внутрисуствного применения перфторана, а отсутствие выраженных болевых ощущении в коленном суставе позволяет сразу же на первые сутки после операции приступить к занятиям лечебной физкультурой.
Результаты биохимического анализа синовиальной жидкости представлены в таблице №6
В синовиальной жидкости здоровых людей соотношение эластазы и -1-антитрипсина приблизительно 1:1(Chidwick et al 1991). Изначально уровень активности эластазы и -1-антитрипсина в синовиальной жидкости с обеих группах практический одинокого, но в дальнейшем активность эластазы в основной группе быстрее снижается по сравнению с контрольной группе, а активность -1-антитриписна естественно возрастает.
Таблица №6 Активность эластазы в синовиальной жидкости в нмоль/мин.мл (N=24-40) и -1-антитрипсина в МЕ/мл (N=10-50).
| Активность эластазы в синовиальной жидкости | Активность альфа-1-антитрипсина в синовиальной жидкости | |||||||
| 3-й день | 7-й день | 10-й день | 12-й день | 3-й день | 7-й день | 10-й день | 12-й день | |
| Основная группа | 129± 12,13 | 97,17±14,81 | 70,79±14,36 | 48,03±10,54 | 21,88±3,589 | 29,95±4,287 | 35,55±3,388 | 41,77±3,184 |
| Контрольная группа | 151± 14,45 | 122,9±16,34 | 102,7±11,06 | 92,98±3,268 | 19,02±2,198 | 21,25±1,079 | 24,65±1,851 | 28,94±1,982 |
| P | < 0,05 | |||||||
К концу второй недели соотношение концентрации эластазы и -1-антитрипсина приближается к норме в основной группе, а в контрольной группе активность эластазы остается достаточно высокой, а -1-антитрипсина низкой. Полученные данные показывают, что своевременно проведенное лечение –остеосинтез и лаваж суставной полости обеспечивает протекцию хряща суставной поверхности от действия эластазы и включение естественного антипротеиназного защитного механизма, направленного на сохранение целостности хрящя и субхондральной кости. Такая избирательная активация -1-антитриписина, вероятно связана с какими-то особенностями фармакологического действия перфторана.
Полученные в наших исследованиях данные позволяют сделать предположение об сдерживающем противоэластазном влиянии перфторана в полости поврежденного сустава. Кроме того, лаваж травмированного участка может вымывать продукты поврежденной ткани, в частности лейкотриены, являющиеся аттрактантами нейтрофилов. Это лишает привлекательности поврежденный хрящ для сегментоядерных лейкоцитов и массивной инфильтрации не наступает. Именно этим объясняется положительный лечебный эффект лаважа. Не исключено, что помимо свойства ингибировать фосфолипазу А2 в силу своих сорбционных свойств, перфторан проявляет также ингибирующее действие на активность эластазы. Болевой синдром, сроки сращения перелома, посттравматический синовит в прямой корреляции с активностью сывороточной эластазы в синовиальной жидкости.
Таблица №7 Сравнительная характеристика непосредственных и ближайших результатов
| Группы | С р о к и(дней) | ||||||
| Купирование боли | Регрессия отека | Локальная гиперемия | Восстановление сгибания до 90° | Срок сращения переломов | Время нетрудоспособности | ||
| Основная | n=34 | 3,688±0,925 | 5,548±0,834 | 2,125± 1,312 | 13,47±3,028 | 63,71± 6,69 | 86,91± 11,17 |
| Контрольная | n=35 | 9,029±2,222 | 9,912± 1,832 | 4,376± 2,191 | 21.26±3,612 | 82,21± 7,507 | 111,7± 25,4 |
| Р | < 0,05 | ||||||
Приведенных данных в таблице №7 следует, что в первые дни после операции наиболее показательным был эффект купирования болевей, который наступает в 2.5 раза быстрее, чем в контрольной группе. Восстановление объема движении до 90° наступает в 1.6 раза быстрее.
В основной группе у 73,5 % больных консолидация наступила в сроки до 8 недель, причем лишь у 11,8% больных из этой группы консолидация наступила в сроки более 10 недель, а в контрольной группы было установлено, что к 8 неделе консолидация переломов наступила лишь у 45,7%. У 34.6 % больных контрольной группы консолидация наступила к 10 неделе(рисунок №5).
Рисунок №5 Сроки сращения переломов в основной и контрольной группе

Наиболее важный показатель сроки сращения переломов и восстановление трудоспособности сократились на 22.5% и 22.2% соответственно.Для оценки функционального состояния мышц поврежденной конечности использовали показатели восстановления тонуса и сократительной способности мышц с помощью миотонометрии(рисунке №6).
Рисунок №6 Динамика сократительной способности мышц (ССМ) бедра и голени после оперативного лечения

В основной группе ССМ в течении первых 12 дней нарастает быстрее, достигая 45% нормы, что соответствует регрессу болевого синдрома. В контрольной группе достигая к концу первой недели 24% нормы, а к концу второй недели 33%. Столь значительное снижение и медленное восстановление у больных контрольной группы объясняется болевым синдромом. В дальнейшем разница постепенно нивелируется и к концу 2 месяца становится нормальной, достигает 86%(норма85-100%).
Все это свидетельствует о том, что раннее купирование болевого синдрома позволяет более быстрое восстановление функций поврежденной нижней конечности.
Отдаленные результаты лечения больных с оскольчатами переломами мыщелков большеберцовой кости прослежены у 69 больных в сроки от 0,5 до 2.5 лет.
Для оценки отдаленных исходов лечения использовали «Систему оценки общества коленного сустава» (Insal J.N. с соавт.,1989) и визуальную аналоговую шкалу WOMAC. Результаты оценки лечения больных с внутрисуставных многооскольчатых переломов представлены в таблице №8.
Таблица №8 Результаты лечения больных с переломами мыщелков большеберцовой кости по шкале Insal J.N., 1989
| Тип перелома | Результаты лечения | |||||||
| отличный | хороший | удовлетворительный | Неудовлетворительный | |||||
| Осн. | Конт. | Осн. | Конт. | Осн. | Конт. | Осн. | Конт. | |
| В2 | 3 | 2 | - | 1 | - | - | - | - |
| В3 | 15 | 10 | 2 | 7 | - | 2 | - | - |
| С1 | 3 | 1 | 1 | 1 | - | - | - | - |
| С2 | 2 | 2 | 3 | 3 | - | 2 | - | - |
| С3 | 1 | - | 3 | - | 1 | 2 | - | - |
| Всего | 24(70,6%) | 14(40%) | 9(26,5%) | 12(34,3%) | 1(2,9%) | 6(17,1%) | - | - |
Как видно из данных таблицы при оценке функциональных результатов лечения у 24(70,6%) больных исход оказался отличным в основной группе, 14(40%) в контрольной группе, хорошим у 9(26,5%) больных основной группы, 12(34,3%) контрольной группы, удовлетворительным у 1(2,9%) основной группы и 6(17,1) контрольной группы больных. Неудовлетворительных результатов не было.
Причем следует обратить внимание на то, что в группе с отличным функциональным исходом большинство больных было с переломами наружного или внутреннего мыщелков большеберцовой кости (83,3%). В группе с удовлетворительным(8,3%) и неудовлетворительным(1,6%) исходами лечения у большинства больных была тяжелая степень повреждения суставной поверхности.
Анализируя отдаленные результаты лечения в зависимости от тяжести повреждения суставной поверхности и способа послеоперационного лечения, мы убедились в том, что успех предложенной методики обусловлен созданием благоприятных условии для полноценного восстановления поврежденного хряща.
Мы предполагаем так же, что предложенная технология лечения является профилактикой посттравматического гонартроза. Однако небольшие сроки наблюдения не позволяют сделать окончательный вывод в этом исследовании.
Таким образом, проведенные клинические исследования выявили высокую эффективность комплексного хирургического лечения больных с тяжелыми внутрисуставными переломами мыщелков большеберцовой кости с внутрисуставным применением перфторана.
Выводы:
- Прецизионная репозиция суставной поверхности может быть осуществлена визуально при артротомии или артроскопическим контролем с заполнением дефекта губчатой кости аутокостью или chronOS блоком.
- Использованные методы накостного остеосинтеза позволяют добиться стабильной фиксации отломков, начать раннюю разработку движении в суставе и отказаться от внешней иммобилизации за исключением случаев, когда проводилось реконструкция связок сустава.
- Санация сустава с последующим введением перфторана достоверно снижает активность эластазы в синовиальной жидкости и увеличивает содержание в ней -1-антитрипсина, что обеспечиват защиту хряща от дальнейшего протеолитического разрушения и замедления регененрации;
- Внутрисуставное введение перфторана купирует болевой синдром, устраняет отёк и восстанавливает функцию сустава значительно эффективнее и быстрее, чем традиционное лечение;
- Предложенная технология лечения позволила сократить сроки сращения переломов на 22.5%, восстановления трудоспособности на 22.2% и улучшить отличные и хорошие результаты от 52% до 97,1%.
Практические рекомендации
1. Проведенные клинические исследования позволяют рекомендовать при лечении больных с многооскольчатами внутрисуставными переломами мыщелков большеберцовой кости следующую хирургическую тактику:
-оперативное лечение в специализированном стационаре в течение первой
недели после травмы;
-стабильный накостный остеосинтез пластинами с угловой стабильностью;
-после устранения импрессии суставной поверхности необходима костная пластика для восполнения костного дефекта.
2. В послеоперационном периоде целесообразно следовать следующей тактике:
-при условии стабильной фиксации крупных осколков и отломков без отслойки хряща возможно ведение больных после операции без
иммобилизации коленного сустава;
-при стабильном накостном остеосинтезе переломов целесообразна ранняя функция в коленном суставе без нагрузки на поврежденную конечность;
-при наличий повреждения связочного аппарата коленного сустава использовать кратковременную иммобилизацию коленного сустава до снятия швов с заменой шарнирным ортезом;
-фармакологическая коррекция заживления хряща предусматривает внутрисуставное применение перфторана по завершении операции и в послеоперационном периоде.
Список научных работ, опубликованных по теме диссертации:
- Григорян А. К. «Комплексная методика лечение оскольчатых переломов мыщелков большеберцовой кости» // Материалах съезда “Актуальные вопросы травматологии и ортопедии” Бишкек, Киргизия.- 2006 г. С. 45-46
- Кавалерский Г. М., Силин Л. Л., Катунян П. И., Григорян А.К. «Результаты применения перфторана при лечении оскольчатых переломов мыщелков большеберцовой кости» // “Здоровье и образование в XXI веке” Материалы VII международной научно-практической конференции, Москва 2006 г. С. 216.
- Кавалерский Г. М., Силин Л. Л., Катунян П. И., Григорян А.К. «Комплексное хирургическое лечение внутрисуставных переломов мыщелков большеберцовой кости» // “Остеосинтез и эндопротезирование” Международная пироговская научно-пракатическая конференция Москва.- 2008., С. 77-78.
- Кавалерский Г. М., Силин Л. Л., Катунян П. И., Григорян А.К. «Медикаментозная поддержка при внутрисуставных переломах мыщелков большеберцовой кости» // Медицинская помощь.- 2008.-№3.- С. 14-16.
- Кавалерский Г. М., Силин Л. Л., Катунян П. И., Григорян А.К. «Применение перфторана для защиты хряща в комплексе оперативного лечения внутрисуставных переломов мыщелков большеберцовой кости» // Врач, 2008г.-№9.-с.58-59.
- Григорян А.К., Силин Л. Л., Катунян П. И., Кавалерский Г. М. «Фармакологическая защита хряща при внутрисуставных переломах мыщелков большеберцовой кости» // Новые технологии в травматологии, ортопедии и военно-полевой хирургии, Новосибирск 2008 г, с 36-37.

