Особенности церебральной гемодинамики и вегетососудистой реактивности у детей и подростков с нейрокардиогенными синкопальными состояниями
На правах рукописи
ВАЛЯВСКАЯ
Ольга Владимировна
ОСОБЕННОСТИ ЦЕРЕБРАЛЬНОЙ ГЕМОДИНАМИКИ И ВЕГЕТОСОСУДИСТОЙ РЕАКТИВНОСТИ У ДЕТЕЙ И ПОДРОСТКОВ С НЕЙРОКАРДИОГЕННЫМИ СИНКОПАЛЬНЫМИ СОСТОЯНИЯМИ
14.00.09 – педиатрия
АВТОРЕФЕРАТ
диссертации на соискание ученой степени
кандидата медицинских наук
Иркутск – 2007
Работа выполнена в лаборатории экологической педиатрии и реабилитации ГУ «Научный центр медицинской экологии Восточно-Сибирского научного центра Сибирского отделения Российской академии медицинских наук»
НАУЧНЫЕ РУКОВОДИТЕЛИ:
доктор медицинских наук, профессор Долгих Владимир Валентинович
кандидат медицинских наук, Погодина Анна Валерьевна
ОФИЦИАЛЬНЫЕ ОППОНЕНТЫ:
доктор медицинских наук, профессор Макаров Леонид Михайлович
(ГУ «Московский НИИ педиатрии и детской хирургии Росздрава») доктор медицинских наук, профессор Филиппов Евгений Семенович
(ГОУ ВПО « Иркутский государственный медицинский университет Росздрава»)
ВЕДУЩАЯ ОРГАНИЗАЦИ:
ГОУ ВПО «Сибирский государственный медицинский университет Росздрава» (г. Томск)
Защита диссертации состоится 12 октября 2007 г. в 10 -00 часов на заседании диссертационного совета Д.001.038.02 в ГУ «Научный центр медицинской экологии Восточно-Сибирского научного центра СО РАМН» по адресу: 664003, г. Иркутск, ул. Тимирязева, 16
С диссертацией можно ознакомиться в библиотеке ГУ «Научный центр медицинской экологии Восточно-Сибирского научного центра СО РАМН» по адресу: 664003, г. Иркутск, ул. Тимирязева, 16
Автореферат разослан «10» сентября 2007г.
Ученый секретарь диссертационного совета, Мадаева И.М.
кандидат медицинских наук
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность проблемы
Актуальность проблемы диагностики, прогноза и стратификации риска рецидивирующих синкопальных состояний не вызывает сомнения. Это связано не только с высокой распространенностью данной формы пароксизмального расстройства сознания, но и отсутствием высокоинформативных методов диагностики, и, следовательно, невозможностью адекватного лечения (Гуков А.О., Жданов А.М., 2000 г; Леонтьева И.В.,2005). Сам факт возникновения преходящей потери сознания вызывает оправданную тревогу как родителей, так и врачей. В ряде случаев приступ потери сознания может быть проявлением серьезного заболевания, представляющего угрозу жизни пациента. Кроме того, вероятность травматизации во время обморока не позволяет рассматривать синкопальный эпизод любого происхождения как безобидное явление.
Несомненно, в структуре обморочных состояний у детей и подростков доминируют нейрокардиогенные синкопальные состояния. По данным разных авторов, их распространенность составляет 28–93,1%, а в детской популяции - 75% (Menozzi C.,1997; Benditt D. G. et al., 1995; Гуков А.О., Жданов А.М., 2000 г; Леонтьева И.В., 2005). В настоящее время считается общепризнанным, что ведущая роль в патогенезе нейрокардиогенных обмороков принадлежит нарушениям вегетативной регуляции сердечного ритма и/или сосудистого тонуса (Трошин В.Д.,2004; Brignole M.,Menozzi C, 1997). Однако до сих пор не выработана единая точка зрения на уровень и характер этих нарушений (Brignole M., Alboni P. Benditt D et al, 2001; Albina G, Fernandez Cisneros L.,Laino R. еt al, 2004). Очевидно, что оценка функционального состояния ВНС у данной когорты пациентов требует дальнейшего изучения.
Несмотря на значительные достижения детской кардиологии и неврологии проблема дифференциальной диагностики приступов потери сознания остается в центре внимания врачей различных специальностей. По данным Фремингемского исследования, природа обмороков остается невыясненной у 50-60% больных (Driscoll P.C., Jacobsen S.J.,Porter C.J., Wollan P.S., 1997; Brignole M., Alboni P. Benditt D et al. 2001). В настоящее время, большую помощь в диагностике нейрокардиогенных синкопальных состояний оказывает моделирование приступа потери сознания при проведении тилт–теста (А.В. Певзнер, В.А. Карлов, В.А. Соболев,2002; Леонтьева И.В.,2005; Brignole M., Alboni P, 2001). Внедрение в практику этого метода продемонстрировало его преимущество. Тилт – тест позволяет объективно установить причину приступов потери сознания, оценить синкопе с прогностической точки зрения, что в последующем способствует оптимизации лечебной тактики у данной группы больных. Однако, в педиатрии этот метод пока не получил широкого распространения. Провокация приступа потери сознания при проведении тилт – теста сопровождается гипоксией головного мозга, к которой дети особенно чувствительны (Sorteberg W.,2002). В связи с этим обсуждается вопрос о поиске дополнительных критериев прекращения пробы до развития развернутого синкопального эпизода, с целью уменьшая агрессивность исследования (Grubb BP. et al.,1999; Levis D. A.,Dhala A.,2006).
Учитывая тот факт, что в основе развития приступа потери сознания синкопальной природы лежит транзиторная диффузная гипоперфузия головного мозга, весьма актуальным является изучение параметров церебральной гемодинамики не только в межсинкопальный период, но и в ходе моделирования обморока, что позволит уточнить патогенетические механизмы приступов потери сознания, и возможно, оптимизировать существующие терапевтические стратегии. Между тем, изучению показателей мозгового кровотока при проведении тилт–теста посвящено очень небольшое количество работ у взрослых пациентов и результаты, приведенные в них противоречивы (Sung R., Du Z. D., Yu C. W., Yam M. C., Fok T.,2000; F Sorteberg W.,2002).
Все вышеизложенное определило основную цель настоящего исследования: изучить состояние вегетативной регуляции церебральной и периферической гемодинамики у детей и подростков с нейрокардиогенными синкопальными состояниями.
Для достижения данной цели последовательно решались следующие задачи:
1. Дать клинико-функциональную характеристику синкопальных состояний,
встречающихся у детей и подростков.
2. Определить структуру синкопальных состояний у детей и подростков на
основании изменений гемодинамических показателей при проведении тилт
– теста.
3. Изучить состояние механизмов ауторегуляции мозгового кровотока у детей
и подростков с нейрокардиогенными синкопальными состояниями.
4. Провести сравнительную оценку диагностической значимости пробы с
активным и пассивным ортостазом у детей и подростков с синкопальными
состояниями.
5. Исследовать особенности ортостатических реакций у детей и подростков с
синкопе в зависимости от исходного уровня АД.
6. Оптимизировать диагностические подходы к ведению нейрокардиогенных
синкопальных состояний у детей и подростков.
Научная новизна
Впервые установлено значение тилт – теста с определением параметров церебральной гемодинамики методом транскраниальной допплерографии в диагностике нейрокардиогенных синкопальных состояний у детей и подростков. На основании скоростных характеристик мозгового кровотока разработаны дополнительные критерии прекращения тилт-теста, что позволяет снизить агрессивность исследования.
Впервые выявлены и детализированы особенности ауторегуляции мозгового кровотока по метаболическому и нейрогенному контурам у детей и подростков с нейрокардиогенными синкопальными состояниями.
Показано, что дети с исходной артериальной гипертензией имеют более выраженные нарушения ауторегуляции мозгового кровотока по сравнению с детьми с артериальной гипертензией, что обуславливает развитие тилт – индуцированных синкопальных состояний при достоверно более высоких значениях АД.
Теоретическая и практическая значимость работы
Результаты проведенных исследований показали, что, несмотря на доминирование вазодепрессорного механизма развития синкопе (84,6%), кардиоингибиторный и смешанный механизмы их возникновения, не являются казуистической редкостью в детской практике (15,4%), что диктует необходимость внимательного и взвешенного подхода ко всем детям, имеющим синкопальные эпизоды.
Достоверно более высокая представленность асимпатикотонического паттерна активной клиноортопробы у детей с положительным результатом тилт-теста свидетельствует о предиктивной значимости этого варианта в реализации тилт - индуцированной синкопальной реакции и, следовательно, может служить для уточнения показаний к проведению пробы.
Снижение в ходе тилт – теста диастолической скорости мозгового кровотока более чем на 50% в сочетании с увеличением ЧСС, регистрируемым в первые минуты ортостаза могут использоваться в качестве дополнительного критерия прекращения пробы до развития развернутого синкопального эпизода, уменьшая агрессивность исследования.
Основные положения, выносимые на защиту:
1.Кардиоингибиторный и смешанный варианты развития нейрокардиогенных синкопе составляют 15,4% в структуре тилт–индуцированных обмороков, что диктует необходимость активного врачебного контроля за детьми и подростками с синкопальными состояниями в анамнезе.
2. Дисфункция вазомоторных центров приводит к нарушению вегетативной регуляции не только периферических, но и церебральных сосудов, что влечет за собой перстройку механизмов ауторегуляции мозгового кровотока, проявляющуюся сужением гомеостатического диапазона.
3. Дети с исходной артериальной гипертензией имеют более выраженные нарушения ауторегуляции мозгового кровотока по сравнению с детьми с артериальной гипотензией, что обуславливает развитие тилт – индуцированных синкопальных состояний при достоверно более высоких значениях АД.
Апробация работы. Материалы диссертации доложены и обсуждены на областной конференции педиатров (Иркутск,2005), на межрегиональной научно – практической конференции молодых ученых «Актуальные проблемы клинической и экспериментальной медицины» (2006,2007).
Публикации. По материалам диссертации опубликовано 12 печатных работ, из которых 3 статьи - в журналах, рекомендованных ВАК Минобразования РФ. Подана заявка на патент № 2007125218/14(027449).
Структура и объем диссертации. Диссертация состоит из введения, обзора литературы, описания методов исследования, результатов собственных исследований, заключения, выводов, практических рекомендаций, списка использованной литературы. Работа изложена на 134 страницах машинописного текста, иллюстрирована 14 таблицами, 25 рисунками. Перечень использованной литературы содержит 134 источника, в том числе 76 отечественных и 58 иностранных авторов.
СОДЕРЖАНИЕ РАБОТЫ
I. Материалы и методы исследования
1.1. Клинико – анамнестическое обследование детей и подростков.
В условиях стационара Клиники ГУ НЦ МЭ ВСНЦ СО РАМН обследовано 70 детей в возрасте от 8 до 17 лет (средний возраст 14,56±0,26 лет; 42 девочки, 28 мальчиков) с синкопальными и пресинкопальними состояниями в анамнезе. Контрольную группу составили 15 практически здоровых детей сопоставимых по полу и возрасту с основной группой. Заключение о вазовагальной природе обмороков формировалось согласно рекомендациям ESC (2001г.,2004г.). Всем детям был исключен эпилептический, аритмогенный, метаболический характер синкопе.
1.2..Кардиологическое обследование включало проведение клинического осмотра, электрокардиография в 12 отведениях (ЭКГ) (Fucuda Denshi Cardiomax FX-3010), суточное мониторирование АД (СМАД) (Oscar 2 для системы OXFORD Medilog Prima), при выявлении изменений на стандартной ЭКГ выполнялся суточный мониторинг ЭКГ (ХМ ЭКГ), эхокардиография (ЭхоКГ) (Aloka SSD-1400, Япония),
1.3.Неврологическое обследование включало проведение клинического неврологического осмотра, выполнение ЭЭГ («Neurotravel 24DCOM», Италия) и ультразвуковой допплеровазографии экстра - и интракраниальных сосудов (аппаратно-программный комплекс АНГИОДИН, БИОСС (Россия)). Для исследования метаболического контура ауторегуляции мозгового кровотока производилась запись средней линейной скорости кровотока в средней мозговой артерии (СМА) в исходном состоянии, после гиперкапнической (произвольная задержка дыхания на 30-40 сек), и гипокапнической нагрузок (спонтанная гипервентиляция 40-60 сек) с вычислением общепринятых коэффициентов реактивности:
- коэффициент реактивности на гиперкапническую нагрузку - Кр + = V + / V 0;
- коэффициент реактивности на гипокапническую нагрузку - Кр - = 1- V - / V0;
- индекс вазомоторной реактивности (ИВМР) - (V + - V - )/ V0 * 100%.
V0 - средняя исходная линейная скорость кровотока, V + - средняя линейная скорость кровотока на фоне гиперкапнической нагрузки, V - - средняя линейная скорость кровотока на фоне гипокапнической нагрузки (Babikian V.L., 1993; Шахнович А.Р., Шахнович В.А.,1996; Бархатов Д.Ю., Джибладзе Д.Н., 2005;).
1.4. Исследование функционального состояния ВНС.
Оценка функции ВНС включала: исследование исходного вегетативного тонуса (ИВТ) по таблицам клинических признаков В.М. Вейна в модификации Н.А. Белоконь (1986) и данным кардиоинтервалографии (КИГ) (Н.А. Белоконь, Г.Г. Осокина, 1997, В.В. Аникин, 2000, А.М. Вейн и соавт., 2003). Исследование вегетативного обеспечения жизнедеятельности (ВОД) в процессе выполнения активной клиноортостатической пробы (КОП) в модификации Шеллонга. Трактовка полученных результатов осуществлялась по методике Н.А. Белоконь, Г.Г. Осокиной (1987).
1.5.Тилт–тест (ТТ) ( длительная пассивная ортопроба).
ТТ проводился всем детям основной и контрольной группы по Вестминстерскому протоколу. Исследование проводили в утренние часы (между 9 и 12 часами) на фоне отмены медикаментозной терапии с использованием стандартной модели поворотного стола (Loier, Финляндия), на котором пациент надежно фиксировался специальными устройствами. Измерение артериального давления осуществлялось тонометром «Omron» (Япония), оснащенным съемными манжетами, соответствующими диаметру плеча обследуемого по общепринятой методике в клиноположении на 1-ой, 5-ой, 15-ой минуте. После 15 минутной адаптации в горизонтальном положении головной конец поднимали под углом 60 градусов автоматически с помощью пульта. В ортостазе измерение АД проводилось каждые 2 мин, а при появлении предвестников обморока – с максимальной частотой. Электрокардиограмма регистририровалась непрерывно в стандартных отведениях на протяжении всего исследования. Время экспозиции в ортоположении составляло у детей до 12 лет – 30 мин., старше 12 лет - 45 мин.(Brignoli M., Bendit D. et al., 2001, Benditt D. G. et al. 1999). В программу ТТ был включен мониторинг параметров мозгового кровотока методом транскраниальной допплерографии (ТКДГ) (АНГИОДИН, БИОСС (Россия). Для определения типа обмороков при проведении исследования использовалась классификация VASIS (2002), основанная на анализе изменений гемодинамических показателей при развитии синкопального эпизода (Brignoli M., Bendit D. et al. 2001). Перед проведением тилт - теста родители детей подписывали информированное согласие на исследование.
1.6.Статистическая обработка данных.
Статистическая обработка данных осуществлялась на персональном компьютере с помощью электронных таблиц Excel и пакета прикладных программ «Statistica for Windows» версии 6.0. (StatSoft, USA). Для оценки достоверности различий средних величин изучаемых показателей использовали двухсторонний критерий Стьюдента, критерий Ньюмена – Кейсла, Крускала – Уоллиса, Дана. Достоверность различий качественных признаков проверялась с помощью критерия ХИ – квадрат или, в случае малой численности групп, точного критерия Фишера. Для оценки направленности и выраженности связей между различными признаками использовали коэффициента Пирсона, коэффициента ранговой корреляции Спирмена. Все различия считались достоверными при р<0,05.
II. Результаты обследования и их обсуждение
2.1.Клинико-функциональная характеристика детей и подростков с нейрокардиогенными синкопальными состояниями.
Отягощенный биологический анамнез (токсикоз первой и /или второй половины беременности, ОРВИ, анемия, обострение хронических заболеваний) отмечался у 75 % детей c синкопальными состояниями.
Наследственный анамнез детей с обмороками характеризовался высокой частотой регистрации приступов потери сознания синкопальной природы у ближайших родственников – 41%. При этом склонность к обморокам определялась преимущественно по материнской линии (66,6%). Реже обмороки встречались у братьев (5,5%) и сестер (22,2%). В целом, неблагополучный семейный и биологический анамнез встречался достоверно чаще (р<0,05) в группе детей с обмороками по сравнению с контролем.
В межсинкопальном периоде у больных с НКС доминировали клинические симптомы вегетососудистой дистонии. Наиболее распространенной жалобой были головные боли тупого, распирающего или пульсирующего характера, локализующиеся в лобно-теменной, лобно-височной, реже в затылочной области – у 34 (79,5%) детей, головокружение при изменении положения тела – у 33 (75%) обследованных. 17 (38,6%) подростков предъявляли жалобы на «неприятные ощущения», «замирания», «тяжесть» и боли в области сердца колющего характера различной интенсивности, 19 (43,1%) – непереносимость душных помещений, 17 (34,1%) детей – непереносимость общественного транспорта, 31,8% - эмоциональную лабильность, 20% - повышенную утомляемость и дневную сонливость, 12% - боли в животе, 10% - нарушение сна, 8,5% - повышенную потливость.
При анализе анамнестических данных выяснено, что средний возраст к моменту возникновения первого синкопального эпизода составил 11,2±0,56 лет, без достоверных различий между мальчиками и девочками (12,3±0,61, 11,9±0,54 лет соответственно). Частота пароксизмов в среднем по группе составила 3,4±0,37 и варьировала от 1 - 2 эпизодов у 27 (38,5%) детей, 3 – 5 - у 24 (34,2 %) детей, более 5 обмороков регистрировалось в анамнезе 10 (14,2%) пациентов. Длительность синкопального анамнеза в среднем составила 3,6±3,2 лет без достоверных различий по полу и возрасту.
Спектр триггерных факторов у всех больных был типичен для вазовагальных обмороков. Развитие приступа потери сознания наиболее часто наблюдалось при пребывании в душном помещении - у 34 (51,4%) детей, у 24 (34,3%) - при резком изменении положения тела. У 17 (24,3%) пациентов провоцирующим синкопе фактором являлся длительный ортостаз, у 15 (21,4%) – инъекции и другие медицинские манипуляции, у 12 (17,1%) – отрицательные эмоции и переживания, у 6 (8,6%) – болевой стимул, у 8 (11,4%) – прекращение физической нагрузки, тепловое воздействие в ванне, бане – у 6 (8,6%). У 3 (4,3%) пациентов приступ потери сознания наблюдался на фоне клиники ОРВИ. У большинства детей (80%) регистрировалось сочетание нескольких провоцирующих синкопе факторов. У всех детей с развитием синкопальных эпизодов в ортостазе, в анамнезе имелись и другие факторы, провоцирующие приступ потери сознания.
Пресинкопальный период обычно длился от нескольких секунд до 1-2 минут и включал жалобы на головокружение у 46 (65,5%) детей, нарушение зрения в виде «пятен», «потемнения», «пелены» перед глазами - у 47 (67,1%), шум в ушах – у 24 (34,3%), тошноту – у 16 (22,9%), потливость - у 5 (7,1%), парестезии и онемение языка и губ – у 6 (8,6%), ощущение нехватки воздуха – у 17 (25,7%). У 3 (4,3%) пациентов в пресинкопальном периоде отмечалась рвота. Большинство детей (95,8%) испытывали ощущение неминуемого падения и потери сознания.
У 8 (11,4%) детей клиника синкопального периода сопровождалась судорогами тонического и тонико-клонического характера, у 2 в сочетании с непроизвольным мочеиспусканием. Указанные проявления развивались на фоне длительной потери сознания, и вероятно, были связаны с длительной гипоперфузией головного мозга.
Обмороки с полной потерей сознания отмечались у 62 (88,6%) детей, с неполной потерей сознания – у 8 (11,4%). У 17 (27,%) обследуемых в клинической картине заболевания сочетались пресинкопальные и синкопальные состояния. Многие больные (52,8 %) для предотвращения синкопа использовали специальные приемы (сесть или лечь, выйти на свежий воздух, сделать несколько шагов на месте) и тем самым прерывали развитие пароксизма на стадии липотимии.
Таким образом, спектр провоцирующих синкопальные эпизоды факторов, клиника межсинкопального и синкопального периодов позволили у всех больных предположить вазовагальную природу обмороков (ESC, Brignoli M., Bendit D. et al., 2001, Benditt D. G. et al. 1999).
Всем обследованным проведена стандартная 12-канальная ЭКГ покоя. В целом ЭКГ - изменения у детей основной группы регистрировались достоверно чаще (р<0,05) по сравнению с группой контроля, их спектр представлен разнообразными вариантами нарушений ритма и проводимости.
В большинстве случаев (81,7%) выявленные изменения являлись проявлением избыточных влияний парасимпатического отдела ВНС на сердце. Синусовая аритмия различной степени выраженности наблюдалась у большинства обследованных основной группы, у 36 (51,6%) детей регистрировалась синусовая аритмия IV и V степени - выраженная и резко выраженная), синусовая брадикардия выявлена у 20 (29%) детей, синоатриальная блокада II степени I тип - у 6 (8,5%), замедление в/предсердной проводимости (зубец Р свыше 0,1 сек) – у 3 (4,8%), АВБ I степени (PQ до 0,21 сек.) - у 3 (4,8%) детей. Миграция водителя ритма по предсердиям зафиксирована у 11 (16,2%). Гетеротопные нарушения ритма в виде единичных одиночных суправентиркулярных экстрасистол наблюдались у 4 (6,4%) детей. Реже регистрировались ЭКГ–феномены, отражающие избыточные симпатические влияния в регуляции ритма и проводимости. Синусовая тахикардия, связанная с повышением автоматизма синусового узла выявлена у 19 (27,4%) детей. Ускорение время АВ - проведения – феномен укороченного интервала PQ (PQ менее 0,11 с) регистрировался у 8 (11,3%) пациентов, чаще на фоне ускоренного синусового ритма, что позволило сделать вывод о его связи с усилением адренергических влияний на сердце. В группе контроля синусовая аритмия выявлена у 2 (13,3%) детей, синусовая брадикардия – у 2 (13,3%), синусовая тахикардия - у 3 (20%). Всем детям была проведена оценка продолжительности интервала QT и QTc. Изменение продолжительности интервала QT и QTc. выше или ниже существующих нормативных значений (Макаров Л.М.,2003; Макаров Л.М., Киселева И.И., Долгих В.В,2006) не выявлено ни в одном случае. Аритмий, которые могли играть причинно - значимую роль для возникновения приступов потери сознания у обследованных детей выявлено не было.
Для исключения органической патологии ССС всем детям проведена допплерэхокардиография с оценкой основных эхометрических параметров. Органической патологии сердца выявлено не было ни у одного из обследованных.
По результатам ЭЭГ - обследования у 37 (58,9%) детей и подростков с синкопальными состояниями выявлены общемозговые нарушения различной степени выраженности. У 3 (4,2%) детей отмечалось снижение порога судорожной готовности. Очаговые изменения биоэлектрической активности головного мозга не зарегистрированы ни в одном случае.
Так как, потеря сознания может быть связана с метаболическими нарушениями, всем пациентам проведено обследование с определением уровня гемоглобина, глюкозы натощак и электролитного состава крови. У всех детей изучаемые параклинические параметры находились в пределах нормативных значений.
2.2.Особенности церебральной гемодинамики и вегетососудистой реактивности у детей и подростков с нейрокардиогенными синкопальными состояниями.
Анализ ИВТ по таблицам клинических признаков В.М. Вейна выявил у большинства больных (87,1%) с синкопальными состояниями в отличие от здоровых обследуемых (20%), преобладание ваготонии (р=0,02). Данные КИГ также верифицировали у большинства больных с синкопе (91,4%) ваготоническую направленность ИВТ. Учитывая тот факт, что в возрасте 14-15лет наблюдается физиологическое преобладание холинергических механизмов в регуляции сердечного ритма (Вейн А.М.,1998; Макаров Л.М.., Долгих В.В., 2004), нас интересовала количественная оценка выявленных изменений по результатам КИГ (Таблица 1).
Таблица 1
Показатели КИГ у обследованных детей и подростков (М±)
| Показатели КИГ | Группа контроля (n=15) | Основная группа (n=70) |
| М± | М± | |
| Мо,с | 0,735±0,09 | 0,818 ±0,03 |
| Амо, % | 8,2±1,7 | 6,1±0,37 |
| X,с | 0,207±0,05 | 0,366±0,06 |
| ИН1,усл.ед | 27,3±4,8 | 13,74±1,94 |
| ИН2/ИН1, усл.ед | 1,13±0,16 | 3,76±0,59 |
* - р<0,05
Из представленной таблицы видно, что у детей с обмороками регистрировались достоверно более высокие исходные значения Мо,с. в отличие от группы контроля, что свидетельствует об усилении ваготонических влияний на синусовый ритм на фоне снижения активности симпатического отдела ВНС (значения Амо, % ниже возрастной нормы) у данной когорты больных. Кроме того, у детей с синкопе выявлено более выраженное снижение суммарного показателя активности центрального контура ВНС (ИН1) по сравнению с контрольной группой ( р<0,05). При изучении ВР установлено, что для больных с синкопе характерна достоверно (р<0,05) большая частота регистрации патологических вариантов ВР: гиперсимпатикотоническая – у 39(55,7%), асимпатикотоническая – у 7 (10,1%). Нормальный тип ВР отмечался у 24 (34,2%). Однако следует отметить, что применительно к детям с НКС термин гиперсимпатикотоническая ВР является не совсем корректным, поскольку выявленные изменения отражают развитие компенсаторной тахикардии, связанной с недостаточной вазоконстрикцией при переходе в ортостаз у данной когорты детей.
При проведении клиноортопробы у детей с обмороками наблюдалось достоверно более частое (65,7%) выявление недостаточности эрготропной функции ВНС в процессе поддержания ортостаза, что проявлялось в формировании астеносимпатического (14,3%), симпатоастенического (5,7%) и асимпатикотонического (45,7%) вариантов АОП. Гипердиастолический вариант реагирования ВНС регистрировался у 18 (25,7%) пациентов. Нормальный вариант кривой АОП имел место у 5 (7,1%) детей. В контрольной группе в 86,6% случаев регистрировался нормальный вариант АОП, в 13,4% - асимпатикотонический.
Таким образом, выявленные изменения показателей вегетативного статуса в группе детей с синкопальными состояниями подтверждают гипотезу о ключевом значении вегетативного дисбаланса в патогенезе нейрокардиогенных обмороков (Гуков А.О., Жданов А.М., 2000 г, Леонтьева И.В., 2002 г,Трошин В.Д.,2004 г).
Анализ количественных и качественных показателей мозгового кровотока (МК)в межсинкопальный период выявил признаки повышения сосудистого тонуса у детей и подростков с обмороками, значения Vs и Vd МК у данной группы детей были достоверно ниже, а PI, характеризующий периферическое сопротивление в бассейне лоцируемой артерии достоверно выше, по сравнению со здоровыми обследуемыми (Таблица 2).
Таблица 2
Основные допплерографические показатели кровотока в СМА у больных с синкопальными состояниями и в группе контроля (М±)
| Показатели | |||||
| Vs, см/с | Vd,см/с | Vm,см/с | PI | RI | |
| Контрольная группа (n=15) | 117,5±4,1 | 68,8±2,3 | 75,3±4,4 | 0,80±0,09 | 0,54 ± 0,04 |
| Основная группа (n=70) | 108±3,0 | 58,4±5,5 | 52,9±1,7 | 0,85±0,04 | 0,53±0,02 |
*- р<0,05
У 36,1% пациентов с обмороками, у 80% детей группы контроля - ауторегуляция МК по метаболическому контуру при проведении дыхательных проб находилась в пределах возрастной нормы (р=0,02). Проба со спонтанной задержкой дыхания выявила у детей с обмороками снижение реактивности мозговых соcудов на СО2, что проявлялось в виде недостаточной вазодилятации без адекватного увеличения скоростных показателей МК в ответ на гиперкапнию (КР (+)<1,1) (Babikian V.L., 1993; Шахнович А.Р., Шахнович В.А.,1996) (Таблица 3). Важным обстоятельством являлось и изменение величины КР (-) у данной когорты детей, характеризующее гиперреактивность церебральных сосудов на гипокапнию, значения КР (-) превышали нормативные (КР (-) >1,4) (Babikian V.L., 1993; Шахнович А.Р., Шахнович В.А.,1996) и были достоверно выше по сравнению с контрольной группой ( р<0,05).
Выраженная тенденция к вазоконстрикции у пациентов с синкопе находила отражение и в снижении, в сравнении с контрольной группой, ИВМР, дающего представление о гомеостатическом диапазоне сосудистой регуляции головного мозга (Таблица 3).
Таблица 3
Показатели цереброваскулярной реактивности по метаболическому контуру
у детей с синкопальными состояниями и в группе контроля
| Обследованные группы | Показатели ЦВР | ||
| КР ( + ) | КР ( - ) | ИВМР % | |
| Контрольная группа (n=15) | 1,23±0,08 | 0,26±0,02 | 61,5±8,7 |
| Основная группа (n=70) | 1,04±0,04 | 0,42±0,02 | 53,8±2,5 |
- ( р<0,05)
На основании полученных нами результатов можно высказать предположение, что выявленные изменения цереброваскулярной реактивности свидетельствуют о снижении компенсаторного резерва МК, сужении гомеостатического диапазона сосудистой регуляции головного мозга, и имеют патогенетическое значение в создании условий для возникновения преходящей церебральной гипоперфузии и потери сознания, что согласуется с данными литературы.
2.3. Клинико-гемодинамическая характеристика ортостатических реакций у детей и подростков с нейрокардиогенными синкопальными состояниями.
Исходя из результатов тилт – теста (ТТ), обследуемые были разделены на две группы: 1 группа - 26 (37,1%) детей, у которых длительный пассивный ортостаз индуцировал обморочное состояние – ТТ (+), 2 группа 44 (62,9%) пациентов с отрицательным результатом ТТ (-). По возрасту, полу и уровню физического развития указанные группы детей достоверно не различались между собой. Анализ структуры тилт – индуцированных синкопальных состояний показал, что преобладающим механизмом развития обморока при проведении ортопробы был вазодепрессорный – у 22(84,6%) детей, кардиоингибиторный «2В» наблюдался у 2 (7,7%) пациентов, смешанный – у 2 (7,7%).
Фоновые значения АД в клиноположении достоверно не различались во всех трех группах обследуемых детей. У пациентов с положительным результатом пробы значения ЧСС в клиноположении были ниже по сравнению с контрольной группой (р<0,05) без достоверных различий с группой ТТ (-). При пассивном переходе в ортостаз у всех обследуемых детей регистрировалось снижение САД без достоверных различий в темпах этого снижения. Динамика ДАД и АД ср. в 1-ые минуты ортостаза имела разнонаправленный характер внутри каждой из изучаемых групп (Таблица 4.)
Таблица 4
Динамика значений ДАД и АД ср. мм.рт.ст. у детей с синкопе и группы
контроля на 1 минуте ортостаза при проведении ТТ (Me)
| контрольная группа (n=12) | ТТ (+) (n= 17) | ТТ (-) (n=32) | |
| + ДАД, мм.рт.ст. | 7# (2 - 20) | 4 (2 -8) | 3 (2 - 18) |
| n | (n=3) | (n=9) | (n=12) |
| - ДАД, мм.рт.ст. | 3 (2 - 5) | 9,5 (1 - 17) | 8,5 (1 - 25) |
| (n= 5) | (n= 5) | (n= 25) | |
| + АД ср. мм.рт.ст. | 8,5*# (5 - 26) | 4 (1 - 9) | 5 (1 - 14) |
| n | (n=2) | (n=13) | (n=9) |
| - АД ср., мм.рт.ст. | 4 (3 - 5) | 11,5 (3 - 28) | 8 (3 - 19) |
Примечание: - статистически достоверные различия между группой контроля и ТТ(+), # группой контроля и ТТ(-), - ТТ (+) и ТТ (-) ( р<0,05).
Согласно представленной таблице, 70% детей с синкопальными состояниями реагировали не переход в ортостаз повышением ДАД, которое однако было достоверно меньшим, чем у аналогичной подгруппы здоровых детей. У 30% детей отмечалось снижение данного показателя без достоверных различий со здоровыми обследуемыми. Аналогичная тенденция наблюдается и в отношении АД ср.. Выявленные изменения позволяют предполагать, что у большинства детей с синкопальными состояниями отмечается недостаточность симпатического ответа, проявляющаяся недостаточной артериолярной вазоконстрикцией при переходе в вертикальное положение.
Анализ динамики значений ЧСС при переходе в ортостаз показывает, что в группе больных с положительным результатом ТТ прирост ЧСС был достоверно более выражен по сравнению со здоровыми обследуемыми (+39,4±33,1%, +11,8±9,2% соответственно) (р<0,05) без достоверных различий с группой детей ТТ (-) (+20,3±15,1%).
Одновременно с изменением параметров периферической гемодинамики и ЧСС в 1-ые минуты ортостаза регистрировалось снижение количественных показателей МК различной степени выраженности во всех изучаемых группах. У детей с положительным результатом ТТ в отличие от пациентов других изучаемых групп, значения V d на 1 минуте ортостаза были достоверно ниже, и величина снижения данного показателя положительно коррелировала с уровнем снижения АД ср. ( r=0,81, р=0,0001), сопровождаясь у 34,6% детей церебральными жалобами при переходе в ортостаз.
У всех обследуемых детей группы контроля и у большинства (59,2%) детей с отрицательным результатом ТТ показатели ССС восстановились на 10 мин. ортостаза, интенсивность МК оставалась относительно постоянной, изменяясь незначительно в пределах диапазона ауторегуляции в течение всего исследования.
При развитии пресинкопального состояния у всех больных с вазодепрессорный и смешанным вариантом синкопе наблюдалось снижение Vd МК на 50,3±20,1 %, Vs на 7,7±4,1% от исходного уровня при значениях САД 72,5±28,6 мм.рт.ст., ДАД 45±21,3 мм.рт.ст., ЧСС 89±35,2 уд/мин. Дальнейшее снижение САД до 58,5±16,1 мм.рт.ст., ДАД до 36,3±11,5 мм.рт.ст. сопровождалось срывом нейрогенных механизмов ауторегуляции мозгового кровообращения в виде спазма церебральных артерий, достоверно более выраженным снижением V d и Vs (на 73,1±11,5% и 24,4±10,2% соответственно, (ZT =3,4, р=0,0001)), церебральной гипоперфузией и полной потерей сознания (Рисунок 1).
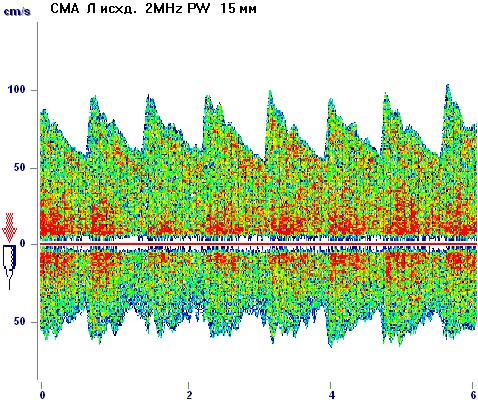

Исходные показатели МК Показатели МК в момент синкопе
Рисунок 1. Параметры МК у больного ВД механизмом обморока.
Больные с кардиоингибиторным механизмом обморока имели в отличие от пациентов с вазодепрессорный и смешанным синкопе короткий пресинкопальный период (0,41±0,5мин., 4,5±0,56 мин. соответственно, р=0,001). В момент приступа потери сознания у данной группы обследованных регистрировалась пауза асистолии 12,47 сек. и 12,03 сек. с одновременным снижением V d на 45,5±1,35 % и Vs на 59,7±4,45% при значениях САД 69 ±13 мм.рт.ст., ДАД 46,5±13,6 мм.рт.ст.
У всех обследованных ТТ (+) снижение Vd на 50,3±20,1% сопровождалось симптомами пресинкопального периода, что согласуется с литературными данными (Леонтьева И.В., 2002; Толпыгина С.Н. 2001; Grubb BP, Samoil D, Kosinski D, et al. 1998).
Таким образом, описанные гемодинамические сдвиги позволяют выделить у больных с ТТ (+) своеобразный паттерн реагирования на пассивной перевод в вертикальное положения. Этот паттерн характеризуется развитием компенсаторной тахикардии максимально выраженной на 2 минуте, связанной с недостаточной вазоконстрикцией.
Полученные нами результаты позволяют выделить снижение в ходе тилт – теста V d более чем на 50% в сочетании с увеличением ЧСС (>40%), регистрируемым в первые минуты ортостаза в качестве дополнительного критерия прекращения пробы, уменьшая ее агрессивность.
На основании полученных нами результатов можно предположить, что дисфункция вазомоторных центров приводит к нарушению вегетативной регуляции не только тонуса периферических, но и церебральных сосудов, что влечет за собой перестройку механизмов ауторегуляции МК, проявляющуюся сужением гомеостатического диапазона. Такие изменения ведут к выраженной инверсии сосудистых церебральных реакций, наиболее отчетливо проявляющихся при проведении ортостатической пробы у больных с положительным результатом ТТ (+).
2.4. Особенности ортостатических реакций у детей и подростков с нейрокардиогенными синкопальными состояниями в зависимости от исходного уровня АД.
Все обследуемые в зависимости от исходного уровня АД при офисном измерении были разделены на три группы: 1 группа - 37 (52,9%) подростков со средними значениями АД, не выходящими за пределы 10 и 89 перцентиля, 2 группа – 17 (24,3%) пациентов со средними значениями АД ниже 10 перцентиля, 3 группа – 16 (22,8%) больных со средними значениями АД более 89 перцентиля соответственно возрасту, росту и полу. По полу, возрасту указанные группы достоверно не отличались между собой. Уровень физического развития (ИМТ) был достоверно выше у детей с артериальной гипертензией (р<0,001). При выявлении на основании офисного измерения средних значений АД ниже 10 перцентиля, а также превышающих 89 перцентиль, проводилось суточное мониторирование АД. По результатам суточного мониторирования АД группа детей с гипертензией была разделена на следующие подгруппы: феномен гипертонии на белый халат (56,3%), лабильную (25%) и стабильную форму артериальной гипертензии (18,8%).
При анализе фоновых значений количественных показателей МК у детей с исходной артериальной гипертензией регистрировались достоверно более низкие значения Vs,Vd МК по сравнению с другими обследуемыми детьми, что свидетельствует о более выраженном повышении цереброваскулярного тонуса у данной когорты больных.
Пассивный переход из горизонтального положения в вертикальное у большинства обследуемых детей сопровождался снижением САД, повышением ДАД, увеличением ЧСС, что является нормальным физиологическим ответом ССС на ортостатический стресс (Осадчий Л.И.,2003).
Нас интересовала количественная характеристика гемодинамических сдвигов при проведении ортопробы в изучаемых группах. Из представленной таблиц 5 видно, что статистически достоверных различий между изменениями уровня АД в ортостазе в изучаемых группах не выявлено.
Таблица 5
Изменение показателей гемодинамики на 1мин., 2мин. ортостаза при
проведении ТТ у обследованных детей (Me)
1мин. ортостаза
| контроль (n=15) | Группа с N АД (n=37) | Группа с гипотензией (n=17) | ГБХ (n=9) | Группа с гипертен- зией (n=7) | |
| САД мм.рт.ст. | - 5 ( 2 -16) | - 8 ( 1-18) | - 6,5 ( 1-28) | - 6,5 ( 1-19) | - 6,5 ( 1-27) |
| +ДАД мм.рт.ст | (n=12) | (n=26) | (n=11) | (n=6) | (n=6) |
| +6 ( 2 -18) | +6 ( 1 - 22) | +3 ( 2 - 8) | +8,5 ( 2 - 16) | +10 ( 3 - 23) | |
| - ДАД, мм.рт.ст | (n=3) | (n=11) | (n=6) | (n=3) | (n=1) |
| -3 ( 1 - 5) | -9 ( 3 - 14) | -5,5 ( 3 - 17) | -2 ( 2 - 12) | -11 ( 0 - 11) | |
| ЧСС, % | +8,6* ( 1,3 -27,7) | +20,9 (1,5-67,4) | +42,7 ( 8,3 – 89) | +23,2 (14,5- 33,3) | +27,2 (9,6– 46) |
Примечание: - статистически достоверные различия между группой контроля и гипотензией, - гипотензией и гипертензией ( р<0,05).
У детей с артериальной гипотензией в первые минуты ортоположения на фоне снижения САД величина повышения ДАД была наименьшей. У больных с исходно высокими значениями АД (лабильная, стабильная артериальная гипертензия и ГБХ) с 1-5 мин. ортостаза наблюдалась отчетливая тенденция к повышению ДАД, а с 5 мин. регистрировалось снижение данного показателя.
Анализ графической динамики значений ЧСС показывает (Таблица 5), что в группе с гипотензией прирост ЧСС на 1-2 мин. ортостаза достоверно выше по сравнению с контрольной группой и пациентами с артериальной гипертензией. Тенденция к меньшему приросту ДАД у детей с исходно низкими значениями АД свидетельствует о снижении активности симпатических механизмов регуляции сосудистого тонуса при переходе в ортостаз, что сопровождается активацией церебральных симпатико-адреналовых структур с развитием компенсаторной тахикардии. Следует отметить, что у детей с лабильной и стабильной артериальной гипертензией развитие тахикардии, максимально выраженной на 5 мин. ортостаза с одновременным снижением ДАД ниже исходных значений, на наш взгляд свидетельствует об истощении вазоконстрикторного механизма регуляции системного АД, и поддержание адекватного сердечного выброса в этом случае достигается за счет увеличения ЧСС.
Параллельно с изменением параметров периферической гемодинамики в первые минуты ортостаза регистрировалось снижение количественных показателей МК во всех изучаемых группах без достоверных различий. У детей с артериальной гипертензией (лабильной, стабильной и ГБХ) на 2 мин. ортоположения наблюдалось достоверно более выраженное снижение V d МК по сравнению со здоровыми обследуемыми и пациентами с исходно низкими значениями АД ( р<0,05), сопровождающееся увеличением PI, что еще раз подтверждает склонность к констрикторным реакциям церебральных сосудов у этой группы больных ( Рисунок 2).


Рисунок 2. Динамика Vs,Vd см/с у обследованных групп при проведении ТТ.
ТТ – индуцированные синкопальные состояния развивались у 13 (35,1%) детей в группе с нормативными значениями АД, у 8 (47,1%) детей с артериальной гипотензией, у 1 (33,3%) подростка со стабильной артериальной гипертензией, 1 (25%) с лабильной артериальной гипертензией, у 3 (33,3%) детей с ГБХ. Длительность бессимптомного периода пребывания в ортостазе у пациентов с артериальной гипертензией составила 12,5±12,8 мин., в то время как в группе с нормативными значениями АД и у пациентов с артериальной гипотензии – 26,8 ±11,8 мин., 21±11,2 мин. соответственно.
Следует отметить, что срыв механизмов ауторегуляции МК с развитием приступа потери сознания у детей со стабильной и лабильной артериальной гипертензией наступил при достоверно более высоких цифрах АД (САД - 66±4,5мм.рт.ст., ДАД - 45±2,8мм.рт.ст.) в сравнении с пациентами с артериальной гипотензией (САД - 55±2,6 мм.рт.ст., ДАД - 36,5±2,9 мм.рт.ст.)(р<0,05). Статистически достоверных различий в темпах и величине снижения скоростных показателей МК в синкопальных период нами не выявлено.
Таким образом, у большинства детей с синкопальными состояниями независимо от исходного уровня АД, длительная пассивная ортопроба на разных этапах проведения продемонстрировала нарушение функционирования вегетативных барорецепторно-опосредованных механизмов ауторегуляции церебрального и системного кровообращения. У детей с артериальной гипертензией выраженные нарушения ауторегуляции МК со склонностью к гиперконстрикторным реакциям прогрессировали при переходе в вертикальное положение. Истощение адренергических механизмов регуляции системного АД на 5-10 мин. ортостаза сопровождалось в последующем срывом ауторегуляторных резервов церебрального кровообращения с развитием приступа потери сознания при достоверно более высоких значениях АД по сравнению с пациентами с артериальной гипотензией. Выявленные изменения свидетельствуют о выраженном сужении гомеостатического диапазона МК у детей с лабильной и стабильной артериальной гипертензией, что на наш взгляд, обуславливает развитие синкопе на ранних этапах проведения исследования.
5.4. Сравнительная оценка диагностической значимости пробы с активным и пассивным ортостазом в диагностике НКС.
Сопоставление результатов активного и пассивного вариантов ортопробы проводилось немногими авторами, и интерпретация полученных результатов носит противоречивый характер (Леонтьева И.В., 2002; Ситдиков, 2000). По нашим наблюдениям в группе детей ТТ (+) отмечалось три варианта патологических кривых распределения показателей гемодинамики при проведении активной клиноортостатической пробы: асимпатикотонический регистрировался у 18 (69,2%) детей, астеносимпатический тип - у 4 (15,4%), гипердиастолический – у 4(15,3%) пациентов. У детей с отрицательным результатом ТТ(-) среди патологических паттернов реагирования доминировал гипердиастолический – у 18 (40,9%), у 11 (25%) наблюдался асимпатикотонический, у 6 (13,6%) - астеносимпатический, у 4(9,1%) – симпатоастенический. В отличие от детей с положительным результатом ТТ в группе ТТ (-) в 11,3% случаев наблюдался нормальный вариант АОП ( Рисунок 3). При помощи критерия Хи-квадрат установлено, что в группе ТТ (+) достоверно чаще регистрировался асимпатикотонический вариант АОП (р=0,04), что может свидетельствовать о предиктивной значимости этого варианта в реализации положительного результата при проведении ТТ и следовательно может служить для уточнения показаний к его проведению.
* - р<0,05
Рисунок 3.Варианты АОП у обследованных детей и подростков с синкопальными состояниями в анамнезе.
Результаты исследования переносимости АОП показали, что самостоятельный переход из горизонтального положения в вертикальное у большинства больных ТТ(+) и ТТ (-) (92,8%) не сопровождался ухудшением самочувствия и заметными визуально изменениями объективного состояния. У 5 (7,1%) детей при переходе в ортостаз появились жалобы на головокружение с последующим развитием симптомов пресинкопального периода. У 1 (1,4%) больного со снижением значений САД до 59 мм.рт.ст., ДАД до 30 мм.рт.ст. на фоне стабильных показателей ЧСС, удалось верифицировать вазодепрессорный механизм развития пресинкопального состояния.
Таким образом, сравнительный анализ диагностической значимости проб с активным и пассивным ортостазом показал, что ТТ является более информативным методом выявления причины синкопальных состояний. Преимуществом ТТ является возможность определения различных параметров гемодинамики в мониторном режиме наблюдения: в клиноположении, при пассивнном переходе в вертикальное положения, а также в момент развития приступа потери сознания с установлением механизма развития синкопального эпизода. К достоинству АОП относится возможность ее проведения в любых, в том числе и амбулаторных условиях, не требующих какого - либо дополнительного оснащения. Поэтому она может быть использована при массовых обследованиях с целью определения вегетативного обеспечения деятельности и уточнения показаний к проведению ТТ.
ВЫВОДЫ:
1. Вегетативный гомеостаз детей и подростков с нейрокардиогенными синкопальными состояниями характеризуется преобладанием парасимпатикотонической направленности ИВТ (91,4%), гиперсимпатикотонической вегетативной реактивностью (55,7%), недостаточностью симпатического обеспечения деятельности (65,7%), что может играть ключевую роль в реализации обморочной готовности в детском возрасте.
2. Вазодепрессорный патогенетический механизм является наиболее частым вариантом (84,6%) развития нейрокардиогенных синкопальных состояний у детей и подростков, но типичный спектр симптомов пресинкопального периода и триггерных факторов не исключает кардиоингибиторного и смешанного механизмов возникновения обмороков у детей (15,4%).
4. У большинства (61,3%) детей с синкопальными состояниями при проведении функциональных проб выявлено сужение гомеостатического диапазона механизмов ауторегляции МК (снижение резервов вазодилатации и преобладание вазоконстрикторных реакций), что имеет патогенетическое значение в создании условий для возникновения преходящей церебральной гипоперфузии и потери сознания.
3. Достоверно более высокая представленность асимпатикотонического паттерна АОП в группе пациентов с положительным результатом ТТ (р=0,04) может свидетельствовать о предиктивной значимости этого варианта в реализации тилт – индуцированной синкопальной реакции и следовательно служить для уточнения показаний к проведению пробы.
4. Дети с исходной артериальной гипертензией в отличие от детей с артериальной гипотензией имеют более выраженные нарушения ауторегуляции мозгового кровотока, характеризующиеся преобладанием констрикторных реакций церебральных сосудов, что обуславливает развитие тилт - индуцированных синкопальных состояний при достоверно более высоких значениях АД.
5. У всех больных с вазодепрессорным типом синкопе снижение диастолической скорости мозгового кровотока более чем на 50% в сочетании с увеличением ЧСС более 40%, регистрируемым в первые минуты ортостаза ассоциируется с развитием приступа потери сознания, что может служить одним из дополнительных критериев прекращения ТТ, уменьшая агрессивность исследования.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. Тилт–тест с определением параметров церебральной гемодинамики методом ТКДГ следует использовать в комплексном обследовании пациентов с нейрокардиогенными синкопальными состояниями с целью верификации механизмов развития приступов потери сознания.
2. Дети с кардиоингибиторным и смешанным механизмами развития синкопальных состояний должны быть выделены в отдельную группу диспансерного учета, требующую активного врачебного наблюдения.
3. Дополнительным показанием к проведению тилт-теста у детей и подростков с нейрокардиогенными синкопальными состояниями является асимпатикотонический паттерн реагирования ВНС в ходе АОП.
4. В качестве дополнительного критерия прекращения тилт-теста следует использовать снижение диастолической скорости мозгового кровотока более чем на в сочетании с увеличением ЧСС более 40%, регистрируемым в первые минуты ортостаза, тем самым, уменьшая агрессивность исследования.
Список работ, опубликованных по теме диссертации
1. Погодина А.В. Типы реакций на проведение пассивной клиноортопробы в зависимости от клинико-анамнестических характеристик детей и подростков с вазовагальными обмороками / А.В. Погодина, В.В. Долгих, О.В. Валявская, А.В. Зурбанов // Бюллетень ВСНЦ СО РАМН. – Иркутск. - 2005. – №5 (43). - С. 172-176
2. Долгих В.В. Пассивная ортостатическая проба в дифференциальной диагностике синкопальных состояний / В.В. Долгих, А.В. Погодина, О.В. Валявская, Т.В. Денисова, А.В. Зурбанов // Вестник аритмологии. – 2006. - №43. – С.69 -71.
3.Долгих В.В. Тилт-тест в диагностике нейрокардиогенных синкопальных состояний / В.В. Долгих, А.В. Погодина, О.В. Валявская, Т.В. Денисова // Современные проблемы охраны здоровья матери и ребенка: Матер. Сибирско-Американской научн.-практ. конф., 6-7 июня, 2006. – Иркутск, 2006. – С.52-53.
4. Долгих В.В. Особенности функционального состояния вегетативной нервной системы у детей и подростков с синкопальными состояниями / В.В. Долгих, А.В. Погодина, О.В. Валявская, Т.В. Денисова // Актуальные вопросы охраны здоровья населения регионов Сибири – 2006: Матер. научн.-практ. конф. Мол. Ученых, 1 июня, 2006. – Красноярск, 2006. – С. 27-28.
5. Валявская О.В. Тилт-тест в диагностике синкопальных состояний неясного генеза / О.В. Валявская, А.В. Погодина, Т.В. Денисова // Седьмая Всероссийская конференция «Современные возможности холтеровского мониторирования»: Сб.тез. – Санкт-Петербург, 12-13 мая 2006. – С 23-24.
6. Валявская О.В. Характеристика вегетативного гомеостаза подростков с нейрокардиогенными синкопальными состояниями / О.В. Валявская, Т.В. Денисова // Актуальные проблемы клинической и экспериментальной медицины: Матер. межрегионал. научн.-практ. конф. мол. ученых, 25 октября 2006. – Иркутск, 2006. – С.109-111.
7. Валявская О.В. Оценка вегетативного гомеостаза у подростков с синкопальными состояниями / О.В. Валявская, В.В. Долгих, А.В. Погодина, Т.В. Денисова // Матер. II Съезда педиатров Иркутской области. – Здоровье детей Сибири. – 2006. - №1. – С. 27-30.
8. Валявская О.В. Особенности церебральной гемодинамики и вегетососудистой реактивности у детей и подростков с нейрокардиогенными синкопальными состояниями / О.В. Валявская, В.В. Долгих, А.В Погодина, А.Е. Гольденберг, А.В. Зурбанов // Бюллетень ВСНЦ СО РАМН. – Иркутск. - 2006. – №3 - С. 221-222.
9.Валявская О.В. Допплерографическая диагностика состояния цереброваскулярной реактивности у детей и подростков с нейрокардиогенными обмороками/ О.В. Валявская//Актуальные проблемы клинической и экспериментальной медицины: Матер. межрегионал. научн.-практ. конф. мол. ученых, 14 июня 2007. – Иркутск, 2007. – С.136-137.
10. Валявская О.В. Вегетативная и церебральная реактивность у больных с нейрокардиогенными синкопальными состояниями/ О.В. Валявская, А.В Погодина, Долгих В.В., Т.В. Денисова, А.Е. Гольденберг, А.В. Зурбанов // Бюллетень ВСНЦ СО РАМН. – Иркутск. - 2007. – №1 - С. 136-137.
11. Валявская О.В. Мониторинг параметров мозгового кровотока у детей и подростков при проведении тилт – теста / О.В. Валявская, В.В.Долгих, А.В. Погодина, А.В Зурбанов., А.Е. Гольденберг //Матер. II съезда кардилогогов Сиб-Фед. округа, Томск, 6-7 июня 2007.- Томск,2007.- С. 22-23.
12.Валявская О.В. Особенности церебральной гемодинамики и вегетососудистой реактивности у детей и подростков с нейрокардиогенными синкопальными состояниями в зависимости от результата тилт – теста/ О.В. Валявская, Л.И. Колесникова, В.В. Долгих, А.В. Погодина, А.в. Зурбанов// Материалы V Всероссийского семинара памяти Н.А. Белоконь «Диагностика и лечение нарушений вегетативной регуляции сердечно-сосудистой системы у детей и подростков».- Бюллетень ВСНЦ СО РАМН. – Иркутск. - 2007. – №3 - С. 23-28.
Список сокращений
АГ – артериальная гипертензия
АД – артериальное давление
АВБ- атриовентрикулярная блокада
АОП – активная клиноортостатическая проба
ВНС – вегетативная нервная система
ВОД – вегетативное обеспечение жизнедеятельности
ВР – вегетативная реактивность
ВСД – вегетососудистая дистония
ГБХ – гипертония белого халата
ДАД - диастолическое артериальное давление
ИВМР – индекс вазомоторной реактивности
ИВТ - исходный вегетативный тонус
МК – мозговой кровоток
НКС – нейрокардиогенные синкопальные состояния
САБ – синоатриальная блокада
САД - систолическое артериальное давление
ССС – сердечно-сосудистая система
ТТ - тилт – тест
ТКДГ - транскраниальная допплерография
ЦВР - цереброваскулярная реактивность
ЧСС – частота сердечных сокращений
ЭКГ – электрокардиография
Эхо – КГ- эхокардиография
ЭЭГ- электроэнцефалография
ХМЭКГ – холтеровское мониторирование ЭКГ
.

