Гнойно-воспалительные осложнения после вентропластики: вопросы профилактики и лечения
На правах рукописи

ГОРБУНОВА Екатерина Александровна
ГНОЙНО-ВОСПАЛИТЕЛЬНЫЕ ОСЛОЖНЕНИЯ ПОСЛЕ ВЕНТРОПЛАСТИКИ: ВОПРОСЫ ПРОФИЛАКТИКИ И ЛЕЧЕНИЯ
Специальность 14.01.17 – Хирургия
Автореферат
диссертации на соискание ученой степени
кандидата медицинских наук
ПЕНЗА 2011
Работа выполнена в ГОУ ДПО «Пензенский институт усовершенствования врачей Федерального агентства по здравоохранению и социальному развитию».
| Научный руководитель: | доктор медицинских наук, профессор Сергеев Иван Васильевич. |
| Официальные оппоненты: | доктор медицинских наук, профессор Ивачёв Александр Семёнович; доктор медицинских наук, профессор Козлов Сергей Александрович. |
| Ведущая организация: | ГОУ ВПО «Самарский государственный медицинский университет Министерства здравоохранения и социального развития РФ |
Защита состоится «_____»___________2011 г., в________часов, на заседании диссертационного совета ДМ 212.186.07 при ГОУ ВПО «Пензенский государственный университет» по адресу: 440026, г. Пенза,
ул. Красная, 40.
С диссертацией можно ознакомиться в библиотеке ГОУ ВПО «Пензенский государственный университет». Автореферат размещен на сайте университета www.pnzgu.ru
Автореферат разослан «____» __________ 2011 г.
Ученый секретарь

диссертационного совета
доктор медицинских наук,
профессор Калмин О. В.
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность темы исследования. Проблема лечения вентральных грыж, несмотря на многовековую историю и практику, до настоящего времени не теряет своей актуальности. Пластика вентральных грыж является одной из наиболее распространенных операций, составляя 10–21 % от всех оперативных вмешательств в хирургических стационарах [Бородин И. Ф., 1986; Drago S. P., 1999; Синенченко Г. И., 2006; Лядов В. К., 2008].
Несмотря на множество работ, посвященных различным аспектам хирургического лечения этого заболевания, проблема остается не разрешенной [Телиа А. В., 1988; Слесаренко С. С., 1994; Stoppa R. E., 1995; Брежнев В. П., 2001; Измайлов С. Г., 2003; Загиров У. З., 2008].
Профилактика и лечение раневых осложнений (РО) являются немаловажной задачей при лечении больных с вентральными грыжами, так как частота их в послеоперационном периоде герниопластики варьирует от 20,9 до 67 % [Ткаченко А. Н., 1999; Белоконев В. И., 2000; Yahchouchy-Chouillard E., 2003; Синенченко Г. И., 2005].
В современной герниологии прослеживается тенденция к более широкому применению синтетических материалов [Седов В. М., 1997; Славин Л. Е., 2006; Черепанин А. И., 2008]. Пластика синтетическими материалами позволяет закрыть практически любой грыжевой дефект без значительного натяжения тканей брюшной стенки и повышения внутрибрюшного давления. Применение сетчатых протезов сопровождается достаточно высокой частотой развития раневых осложнений [Лядов В. К., 2008].
Нерациональный способ пластики брюшной стенки, травматичные хирургические манипуляции [Кузнецов В. М., 1992], неадекватный гемостаз, проведение через рану тампонов и дренажных устройств, нарушение правил асептики и антисептики во время выполнения операции [Жебровский В. В., 2002; Слесаренко С. С., 1994] являются основными причинами инфицирования раны.
К местным осложнениям раннего послеоперационного периода
относят расхождение краев раны, образование инфильтратов, гематом,
сером, лигатурных свищей, длительную лимфоррею, нагноение раны [Янов В. Н., 2000]. Наиболее частым раневым осложнением является серома [Белоконев В. И., 2000; Евтихова Е. Ю., 2008].
В настоящее время существуют многочисленные способы профилактики и лечения гнойно-воспалительных осложнений после герниопластики. К ним можно отнести интраоперационные меры профилактики (ушивание «свободных пространств» над апоневрозом) [Заривчацкий М. Ф., 1996], раннее бандажирование, различные виды дренирования [Брежнев В. П., 1991; Воскресенский П. К., 2002], пунктирование, зондирование, антибактериальную терапию [Гостищев В. К., 1997], физиолечение и применение склерозантов [Lehr S. C., 2001]. Данные многочисленные виды лечения имеют свои достоинства и недостатки и свидетельствуют об отсутствии единого эффективного метода профилактики и лечения этого осложнения.
В настоящее время не существует радикального способа профилактики и лечения такого «малого» раневого осложнения, как серома, которое при определенных условиях становится длительным. Поэтому поиск эффективных методов профилактики и лечения этого осложнения является оправданным и своевременным.
Цель исследования – улучшение результатов лечения больных с вентральными грыжами за счет снижения числа послеоперационных гнойно-воспалительных раневых осложнений.
Задачи исследования.
1. Определить частоту возникновения гнойно-воспалительных раневых осложнений при пластике вентральных грыж.
2. Изучить структуру гнойно-воспалительных раневых осложнений и зависимость частоты их развития от обьема хирургического вмешательства.
3. Разработать алгоритм профилактических мероприятий, снижающих частоту гнойно-воспалительных раневых осложнений после грыжесечений.
4. Разработать и апробировать способ эффективного лечения серомы у больных после вентропластики.
Научная новизна работы. Впервые обоснован комплекс профилактических мероприятий, включающий особенности режима дренирования, раннего бандажирования и лечения в послеоперационном периоде гнойно-воспалительных раневых осложнений при грыжесечении вентральных грыж.
Разработан и впервые применен новый способ лечения серомы при грыжесечении вентральных грыж, направленный на ее профилактику, позволивший значительно сократить сроки пребывания больных в стационаре и избежать гнойных осложнений.
Практическая ценность результатов исследования. Предложен комплекс профилактических мероприятий, который позволил наиболее адекватно и в короткие сроки выполнить дренирование и санацию раны, после удаления дренажей произвести компрессию раневой поверхности с помощью бандажа.
Предложенный алгоритм профилактики и лечения малых гнойно-воспалительных раневых осложнений позволил улучшить результаты лечения вентральных грыж за счет уменьшения числа осложнений и сроков пребывания больного в стационаре.
Внедрение результатов исследования. Методы профилактических мероприятий у больных после вентропластики используются в хирургическом лечении данной категории больных в базовом лечебном учреждении Городская больница № 1, ГКБ СМП им. Г. А. Захарьина, ГУЗ «Областной онкологический диспансер» г. Пензы.
Результаты исследования включены в программу обучения при проведении циклов усовершенствования на кафедре хирургии и эндоскопии ГОУ ДПО «Пензенский институт усовершенствования врачей Федерального агентства по здравоохранению и социальному развитию» и кафедре хирургии медицинского института ГОУ ВПО «Пензенский государственный университет».
Положения, выносимые на защиту:
1. Наиболее часто раневые осложнения встречаются при пластике послеоперационных вентральных грыж способом onlay. Из всех раневых осложнений доминирует серома.
2. Профилактические мероприятия в виде фракционного лаважа и раннего бандажирования необходимо проводить при вентропластике по поводу послеоперационных вентральных грыж диаметром более 10 см, что является эффективным мероприятием, позволяющим снизить риск развития раневых осложнений.
Апробация работы. Материалы и основные фрагменты и положения работы докладывались и обсуждались:
– на заседании Ученого совета ГОУ ДПО «Пензенский институт усовершенствования врачей Федерального агентства по здравоохранению и социальному развитию» (2006);
– на XIV Межрегиональной научно-практической конференции ГОУ ДПО «Пензенский институт усовершенствования врачей Федерального агентства по здравоохранению и социальному развитию» (2009);
– на заседании научно-практического общества хирургов Пензенской области (2010);
– на IV Архангельской международной медицинской научной конференции молодых ученых и студентов (2011).
Публикации. По теме диссертации опубликовано 12 печатных работ, в том числе 3 статьи изданы в журналах, рекомендованных ВАК для публикации результатов диссертационных исследований.
Получен патент РФ на изобретение № 2360618 «Способ лечения серомы» от 19 февраля 2008 г.
Объем и структура диссертации. Диссертация изложена на
132 страницах компьютерного текста и состоит из введения, обзора литературы, 4 глав собственных исследований, заключения, выводов, практических рекомендаций и библиографического списка. Работа содержит
48 таблиц, иллюстрирована 21 рисунком. Библиографический список включает 210 источников, из них 158 отечественных и 52 иностранных.
СОДЕРЖАНИЕ РАБОТЫ
Материалы и методы исследования
Данная работа является результатом анализа хирургического лечения 1898 больных с грыжами передней брюшной стенки, оперированных в хирургических отделениях г. Пензы: МУЗ ГКБ СМП им. Г. А. Захарьина
и ГБ № 1 за период 2001–2006 гг.
Изучены типы хирургических пособий и спектр профилактических мероприятий, направленных на предотвращение раневых гнойно-воспалительных осложнений.
В данное исследование включены пациенты с послеоперационными (446), паховыми (1139), пупочными (193), бедренными (32) грыжами, грыжами белой линии живота (64), параумбиликальными (16) и грыжами спигелиевой линии (8). Пациенты были оперированы в плановом порядке.
Для анализа комплексной оценки результата операции все больные были разделены на две группы – основную и сравнительную – в зависимости от принятых подходов к лечению и особенно от профилактики раневых осложнений. В группу включены 1040 оперированных больных с грыжами передней брюшной стенки, в группу – 858 больных с аналогичной патологией.
В группе операции по поводу послеоперационных вентральных грыж заканчивали инжекционным дренированием. В группе больным
с аналогичной патологией в качестве профилактики раневых осложнений применяли раннее бандажирование (бандаж-пелот) и проточное дренирование.
С целью профилактики раневых осложнений в группах больных использовали следующие мероприятия.
При грыжесечении по поводу паховых, бедренных, пупочных, параумбиликальных грыж, а также грыж белой и спигелиевой линий живота (775 больных) профилактические мероприятия в группе сводились к дренированию раны выпускниками из перчаточной резины.
В группе данный вид дренирования применяли эпизодически и дополняли назначением нестероидных противовоспалительных препаратов (диклофенак-натрий, ибупрофен, напроксен, ксефокам) в течение 3 суток после операции. Также проводили физиолечение (ДДТ на область послеоперационной раны) в течение 5 суток.
Группа состояла из 662 (63,65 %) мужчин и 378 (36,35 %) женщин. Группа состояла из 609 (70,97 %) мужчин и 249 (29,03 %) женщин.
Возрастной диапазон группы – от 8 до 89 лет, средний возраст больных составил 57,69 ± 11,38 лет. Возрастной диапазон группы – от 10 до 88 лет, средний возраст пациентов – 56,44 ± 12,06 лет.
Наибольший интерес в свете раневых осложнений представляют больные с послеоперационными вентральными грыжами (ПОВГ).
В данной работе использована классификация J. P. Chevrel и
A. M. Rath (1999), и больные разделены в зависимости от объема грыжевых ворот – W1 (до 5 см) – малые, W2 (до 5–10 см) – средние, W3 (до
10–15 см) – большие, W4 (более 15 см) – гигантские (табл. 1).
Таблица 1
Распределение больных с ПОВГ по размерам грыжевых ворот
| Размеры грыжевых ворот | Группа (n = 265) | Группа (n = 181) | Всего (n = 446) | |||
| абс. | % | абс. | % | абс. | % | |
| Малые W1 (до 5 см) | 39 | 8,75 | 16 | 3,58 | 55 | 12,33 |
| Средние W2 (до 5–10 см) | 68 | 15,24 | 60 | 13,45 | 128 | 28,69 |
| Большие W3 (до 10–15 см) | 113 | 25,34 | 84 | 18,84 | 197 | 44,18 |
| Гигантские W4 (более 15 см) | 45 | 10,09 | 21 | 4,71 | 66 | 14,80 |
| Итого | 265 | 59,42 | 181 | 40,58 | 446 | 100 |
Достоверных различий в группах по размерам грыж не отмечено
(p = 0,056).
В обеих группах больных с малыми грыжами было 55 (12,33 %), пациентов с грыжами средних размеров – 128 (28,69 %), больных с большими грыжами – 197 (44,18 %), и 66 (14,80 %) пациентов было с гигантскими грыжами.
Из 446 у 306 (68,61 %) больных грыжи формировались после различных, но однократных операций в анамнезе, остальные 140 (31,39 %) больных были с рецидивными послеоперационными вентральными грыжами.
В обеих группах присутствовали больные, которые в прошлом перенесли различные операции на органах брюшной полости, повлекшие за собой возникновение ПОВГ. В большинстве случаев грыжи формировались в течение первого года после операции: у 137 больных (51,69 %) основной группы и у 102 (56,35 %) – группы сравнения. В двух группах из 446 у 207 (46,42 %) больных вентральные грыжи отмечались в течение нескольких лет – от 1 года до 4 лет, максимальный срок грыженосительства составил 11 лет.
Операции аутопластическим способом по поводу ПОВГ были выполнены в группе у 141 (53,20 %) пациента. Из них: при малых ПОВГ –
у 32 (22,70 %) больных, при средних ПОВГ – у 44 (31,20 %) пациентов, при больших ПОВГ – у 47 (33,34 %) больных и при гигантских ПОВГ –
у 18 (12,76 %) пациентов. Анализ показал, что в группе наиболее распространенным способом пластики ПОВГ был метод Сапежко (65 больных). Несколько меньше операций выполнено по способу Мейо (47 больных). При гигантских грыжах, сопровождающихся высоким индексом массы тела и образованием из-за этого жирового фартука, грыжесечение выполнялось в виде дубликатуры апоневроза по методу Сапежко и заканчивалось иссечением жирового фартука. Такая последовательность прослеживалась при различных размерах грыжевых ворот, которые были методами выбора при грыжесечении.
В группе операции аутопластическими методами выполнены у
51 (28,17 %) пациента. Из них: при малых ПОВГ – у 15 (29,41 %) больных, при средних – у 13 (25,49 %) пациентов, при больших – у 18 (35,30 %) больных и при гигантских ПОВГ – у 5 (9,80 %) пациентов. В абсолютном большинстве случаев (60,79 %) грыжесечение выполнено методом Сапежко, кроме категории больных с гигантскими грыжами. При диаметре грыжевых ворот более 15 см больным пластику выполняли с помощью дубликатуры мышечно-апоневротического лоскута в сочетании с иссечением жирового фартука. Исходя из данного анализа можно отметить, что аутопластика в группе применялась в 2 раза чаще, чем в группе.
В группе 124 (46,80 %) больным с ПОВГ были выполнены алловентропластики. Способом onlay оперировано 70 (56,45 %) пациентов, способом sublay – 41 (33,06 %) и inlay – 13 (10,49 %) пациентов. Из 27 пациентов с гигантскими ПОВГ у 15 в сочетании с вентропластикой выполнено иссечение жирового фартука. В группе аллопластическими методами оперировано 130 (71,83 %) больных. Из них onlay – 43 (33,08 %) больных,
sublay – 55 (42,30 %) и inlay – 32 (24,62 %) пациента. С гигантскими ПОВГ у 16 больных вентропластику выполняли в сочетании с иссечением жирового фартука. Анализ клинических данных позволяет заключить, что в группе наибольшее количество больных с ПОВГ было оперировано способом onlay – 70 (56,45 %). В группе надапоневротическую пластику применяли у 43 (33,08 %) больных, т.е. в 1,5 раза реже. Различие статистически значимо (p < 0,001).
В обеих группах аутопластическими методами оперировано
192 (43,05 %) больных. Пластика передней брюшной стенки с применением аллопластических материалов проведена 254 (56,95 %) пациентам.
С целью профилактики раневых осложнений в обеих группах больных использовались различные мероприятия. В группе у 39 (14,71 %) больных с малыми ПОВГ дренирование послеоперационной раны осуществлялось пучком микроирригаторов или полосками из перчаточной резины. В группе у 16 (8,83 %) пациентов с малыми ПОВГ выполняли бандажирование после окончания операции на операционном столе с целью компрессии зоны операции с помощью эластичного бандажа-пелота. Дренажи не устанавливали. Раневых осложнений в двух группах не отмечено.
В группе у 226 (85,29 %) больных с ПОВГ средних, больших и гигантских размеров операцию заканчивали инжекционно-вакуумным дренированием или применяли методику пассивного дренирования трубчатыми дренажами малого диаметра (наружный диаметр 3–4 мм) на короткое (48 ч) время. Проводили промывание операционной раны антисептиками (фурацилином, стерильным раствором NaCl – 1200,0–1600,0) с одновременной аспирацией раневого отделяемого. Кроме того, выполняли посиндромную и антибактериальную терапию. Антибиотики вводили перед операцией за 30 – 40 мин и в послеоперационном периоде в течение 5 суток.
В группе у 165 (91,17 %) больных с ПОВГ средних, больших и гигантских размеров также применяли посиндромную и антибактериальную терапию, но с ранним бандажированием (бандаж-пелот) и однократным проточным дренированием. Больным устанавливали проточный дренаж и в течение первых 2 ч после операции проводили эвакуацию раневого детрита и сгустков крови путем лаважа растворами антисептиков (400 мл раствора фурацилина + 2 мл 1 % раствора диоксидина) (рис. 1).


Рис. 1. Установка проточных дренажей
После отмывания этим количеством антисептика дренаж удаляли. Затем для профилактики патологического скопления экссудата в послеоперационной ране применяли эластичный бандаж-пелот, специально подобранный в предоперационном периоде для каждого пациента (рис. 2).

Рис. 2. Бандаж-пелот
Данные мероприятия способствовали качественному гемостазу и препятствовали дальнейшему инфицированию раны.
Результаты исследований и их обсуждение
В группе из 265 больных с ПОВГ в 61 (23,01 %) наблюдении выявили различные раневые осложнения. В структуре раневых осложнений встретились: у 53 (20,0 %) больных – серома, у 3 (1,14 %) пациентов – гематома, у одного (0,37 %) – гемоперитонеум, у 2 (0,76 %) – инфильтрат послеоперационной раны, по одному (0,37 %) наблюдению – расхождение краев раны и ее нагноение.
В группе из 181 пациента раневые осложнения отмечены
у 14 (7,74 %), т.е. более чем в 3 раза меньше по сравнению с группой. Из них: у 10 (5,54 %) пациентов – серома, у 2 (1,10 %) – гематома, по одному наблюдению (0,55 %) – инфильтрат и нагноение операционной раны.
В послеоперационном периоде у больных с ПОВГ в обеих группах наиболее частым осложнением являлась серома – у 63 (14,13 %) пациентов, но частота сером в группе была в 3 раза больше, чем в группе.
В обеих группах у пациентов с малыми ПОВГ раневых осложнений не отмечено. Отсутствие раневых осложнений у данной категории больных свидетельствует о достаточном профилактическом эффекте мероприятий, проводимых в минимальном объеме. Количество раневых осложнений у больных с ПОВГ в группах и представлено в табл. 2.
Таблица 2
Количество раневых осложнений у больных с ПОВГ
| ПОВГ | Группа (n = 265) | Группа (n = 181) | ||
| абс. | РО | абс. | РО | |
| Гигантские | 45 | 22 (36,07 %) | 21 | 7 (50,0 %) |
| Большие | 113 | 28 (45,90 %) | 84 | 6 (42,85 %) |
| Средние | 68 | 11 (18,03 %) | 60 | 1 (7,15 %) |
| Малые | 39 | – | 16 | – |
| Итого | 265 | 61 (100 %) | 181 | 14 (100 %) |
У пациентов со средними ПОВГ в группе наблюдали 11 (16,17 %) раневых осложнений, в группе – 1 (1,67 %) (2 = 7,899, р = 0,005).
У больных группы с большими ПОВГ в послеоперационном периоде было отмечено 28 (24,8 %) раневых осложнений, в группе – 6 (7,1 %) (2 = 10,494, р = 0,001).
У больных группы с гигантскими ПОВГ отмечено 22 (48,89 %) раневых осложнения, в группе – 7 (33,34 %) (2 = 2,333, р = 0,292).
Наибольшая частота раневых осложнений отмечена у больных с рецидивными вентральными грыжами в обеих группах, но в группе они встречались в 3 раза чаще, чем в группе.
В группе с первичными ПОВГ в послеоперационном периоде
у 17 (9,09 %) больных отмечали раневые осложнения. Из 78 больных с рецидивными грыжами раневые осложнения возникли у 44 (56,41 %) пациентов. Различие статистически значимо (p < 0,001). В группе I из 119 больных с первичными ПОВГ раневые осложнения отмечены у 2 (1,68 %), из 62 больных с рецидивными ПОВГ осложнения раневого характера были у 12 (19,35 %) пациентов (p < 0,001) (табл. 3).
В целом в послеоперационном периоде раневые осложнения были отмечены у 56 (40,0 %) больных, оперированных по поводу рецидивной послеоперационной вентральной грыжи, и у 19 (6,20 %) больных с первичными вентральными грыжами. Различие в частоте раневых осложнений между группами значимо (р = 0,001). Вероятно, причиной раневых осложнений у этих пациентов были активизация дремлющей инфекции в рубцовых тканях и лигатурах, а также недостаточная эффективность профилактических мероприятий (некачественное дренирование и неадекватная антибиотикотерапия). Соотношение количества раневых осложнений у всех больных с ПОВГ в группах и представлено на рис. 3.
Таблица 3
Количество раневых осложнений у больных с первичными
и рецидивными ПОВГ
| ПОВГ | Группа (n = 265) | Группа (n = 181) | Всего (n = 446) | |||
| абс. | РО | абс. | РО | абс. | РО | |
| Первичные | 187 | 17 (9,09 %) | 119 | 2 (1,68 %) | 306 | 19 (6,20 %) |
| Рецидивные | 78 | 44 (56,41 %) | 62 | 12 (19,35 %) | 140 | 56 (40,0 %) |
| Итого | 265 | 61 (23,01 %) | 181 | 14 (7,74 %) | 446 | 75 (16,82 %) |
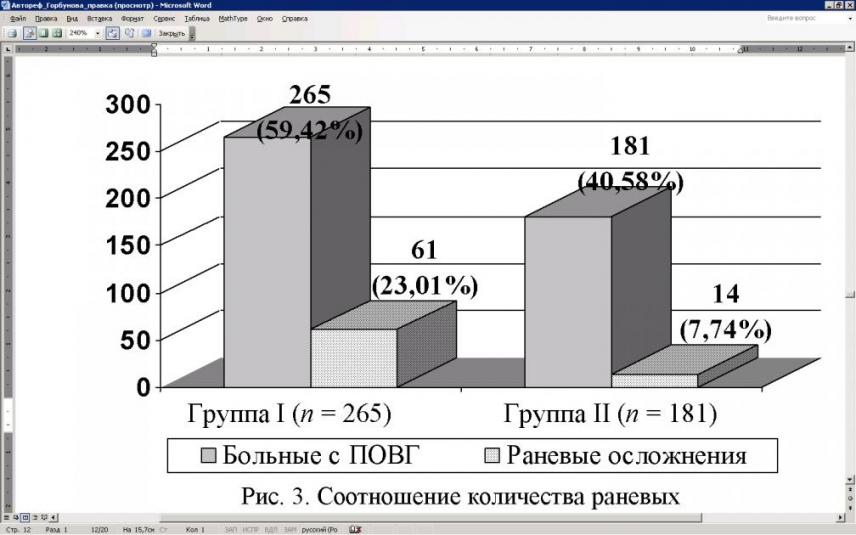
Рис. 3. Соотношение количества раневых
осложнений у больных с ПОВГ
Различие двух сравниваемых групп по наличию осложнений статистически достоверно (р = 0,001).
В группе из 141 больных с ПОВГ после аутопластических операций раневые осложнения отмечены у 30 (21,27 %) пациентов, в группе из
51 пациента раневые осложнения обнаружены у 6 (11,76 %) (2 = 25,458,
р = 0,001).
Количество раневых осложнений у больных с ПОВГ в группах и после аутопластики представлено на рис. 4.
После аллопластических операций в группе из 124 больных раневые осложнения наблюдали у 31 (25,0 %) пациентов, в группе из
130 больных раневые осложнения отмечены у 8 (6,15 %) (2 = 11,088,
р = 0,026).

Рис. 4. Количество раневых осложнений у больных с ПОВГ
в и группах после аутопластических операций.
Количество раневых осложнений у больных с ПОВГ в группах и с аллопластикой представлено на рис. 5.

Рис. 5. Количество раневых осложнений у больных с ПОВГ
в группах и после аллопластических операций
В целом раневые осложнения послеоперационного периода отмечены у 36 (18,75 %) больных после аутовентропластики и у 39 (15,35 %) больных после алловентропластики (р = 0,001).
Установлено, что профилактические мероприятия, проводимые у пациентов группы (фракционное дренирование и раннее бандажирование), более эффективны по сравнению с инжекционно-вакуумным дренированием.
Сроки пребывания в стационаре пациентов группы составили
13,05 ± 3,84 к/д, а длительность пребывания в стационаре пациентов группы – 10,02 ± 2,38 к/д (р = 0,016). Сокращение сроков пребывания в стационаре больных группы II объясняется разработанным комплексом профилактики раневых осложнений.
У 9 пациентов (0,86 %) с серомами в группе применяли оригинальный способ лечения данного осложнения (патент РФ на изобретение № 2360618).
Методику профилактики нагноения серомы осуществляли следующим образом. В послеоперационном периоде в асептических условиях пунктировали (стерильным одноразовым шприцем) полость серомы и эвакуировали серозное содержимое (рис. 6).

Рис. 6. Способ лечения серомы
Серозную жидкость собирали и помещали в стерильный флакон. Определяли микробное число в жидкости. В случае концентрации микробных тел ниже критических значений (105–106 КОЕ) к серозной жидкости добавляли разовую предельно допустимую дозу антибиотика (1,0 фортума). После растворения антибиотика жидкость вводили с помощью стерильного катетера обратно в полость серомы. Далее осуществляли динамическое наблюдение за течением раневого процесса без каких-либо активных хирургических манипуляций (зондирования или пунктирования). Во всех наблюдениях констатировали заживление послеоперационной раны первичным натяжением с формированием прочного рубца. Средний послеоперационный показатель у этих больных составил 12,9±0,3 к/д.
Таким образом, в данном исследовании проведен анализ результатов лечения двух групп больных с грыжами передней брюшной стенки, статистически не отличающихся в достаточной мере друг от друга. Методы операций (аутопластики и аллопластики) применяли однотипные, но выполняли с различной частотой.
Результаты исследований показали, что при проведении комплекса профилактических мероприятий можно добиться у больных значительного снижения частоты раневых осложнений.
Больным с малыми ПОВГ достаточно проводить профилактические мероприятия в минимальном объеме. У больных со средними, большими и гигантскими ПОВГ предпочтительнее проточное дренирование и раннее компрессионное бандажирование.
ВЫВОДЫ
- Частота раневых осложнений после пластики различных вентральных грыж, несмотря на проводимые профилактические мероприятия, достигает 8,12 %.
- Наиболее частым раневым осложнением после вентропластики является серома, частота образования которой зависит от способа вентропластики, объема и травматичности оперативного вмешательства, качества профилактических мероприятий.
- Разработанный алгоритм профилактических мероприятий после грыжесечения, заключающийся в проточном дренировании и применении раннего эластичного компрессионного бандажа по сравнению с инжекционно-вакуумным дренированием, позволил уменьшить частоту гнойно-воспалительных осложнений с 23,01 до 7,74 % и сократить сроки стационарного лечения с 13,05 ± 3,84 до 10,02 ± 2,38 к/д.
- Разработанный способ лечения послеоперационных сером является эффективным при профилактике гнойных осложнений и позволяет сократить сроки пребывания больных в стационаре с 22,1 ± 0,7 до 12,9 ± 0,3 к/д.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
- При ПОВГ до 10 см в диаметре профилактика гнойно-воспалительных раневых осложнений заключается в пассивном дренировании раны (в течение суток) или в выполнении раннего компрессионного бандажирования.
- При средних и больших ПОВГ грыжесечение необходимо заканчивать краткосрочным лечебным лаважом послеоперационной раны и ранним бандажированием. Лечебный лаваж необходимо начинать через
30 мин после наложения швов на рану и выполнять промывание в течение первых 2 ч раствором антисептика (фурацилина с добавлением 1 % раствора диоксидина) до прозрачной (без примеси крови) промывной жидкости, что в среднем требует от 400,0 до 1200,0 мл антисептика. - Бандажирование раны необходимо начинать сразу же после окончания лечебного лаважа и удаления всех дренажей из раны. Подбор размером бандажа проводится в дооперационном периоде в соответствии с периметром живота, который измеряется на уровне пупка: 01 (M) – до 96 см;
02 (L) – до 117 см; 03 (XL) – до 135 см. - Во время пункции серомы для эвакуации серозной жидкости из полости необходимо закрепить иглу для предотвращения ее смещения в жировую ткань. Обратное введение серозно-антибактериальной жидкости в полость серомы необходимо начинать небольшим количеством (1–2 мл) с целью подтверждения правильности расположении конца иглы, затем ввести весь объем концентрата.
ОСНОВНЫЕ ПУБЛИКАЦИИ ПО ТЕМЕ ДИССЕРТАЦИИ
Публикации в изданиях, рекомендованных ВАК РФ
1. Горбунова, Е. А. Профилактика и лечение раневых осложнений / Е. А. Горбунова, И. В. Сергеев, Ю. И. Зимин // Вестник новых медицинских технологий. – Тула, 2009. – № 3. – С. 99–100.
2. Горбунова, Е. А. Гнойно-воспалительные осложнения после вентропластики. Вопросы профилактики и лечения / Е. А. Горбунова // Известия высших учебных заведений. Поволжский регион. Медицинские науки. – 2011. – № 1 (17). – С. 73–79.
3. Горбунова, Е. А. Протезирующая герниопластика в лечении послеоперационных вентральных грыж больших размеров / А. Н. Лембас,
И. И. Тампей, В. И. Тампей, В. В. Иванченко, Е. А. Горбунова,
А. В. Баулин, Г. А. Зюлькин // Известия высших учебных заведений. Поволжский регион. Медицинские науки. – 2011. – № 2 (18). – С 108–112.
Публикации в других изданиях
4. Горбунова, Е. А. Раневые осложнения после вентропластики: проблема, решение / Е. А. Горбунова, И. В. Сергеев // Актуальные вопросы диагностики, лечения и реабилитации больных : материалы XIII Межрегион. науч.-практ. конф. – Пенза, 2007. – С. 79–81.
5. Сергеев, И. В. Профилактика и лечение раневых осложнений при хирургическом лечении послеоперационных вентральных грыж /
И. В. Сергеев, А. В. Самойлов, Е. А. Горбунова // Актуальные вопросы диагностики, лечения и реабилитации больных : материалы XIII Межрегион. науч.-практ. конф. – Пенза, 2007. – С. 311–313.
6. Горбунова, Е. А. Профилактика раневых осложнений у больных онкологического профиля с послеоперационными вентральными грыжами / Е. А. Горбунова, И. В. Сергеев, Ю. И. Зимин // Актуальные вопросы современного практического здравоохранения : сб. тр. XVI Межрегион. науч.-практ. конф. памяти акад. Н. Н. Бурденко. – Пенза, 2008. – С. 74–75.
7. Горбунова, Е. А. Профилактика раневых осложнений у онкологических больных с послеоперационными вентральными грыжами препаратом «граноцит» / Ю. И. Зимин, И. В. Сергеев, Е. А. Горбунова // Современные представления об иммунокоррекции : материалы Всерос. науч.-практ. конф. – Пенза, 2008. – С. 35–36.
8. Горбунова, Е. А. Профилактика и лечение раневых осложнений после вентропластики / Е. А. Горбунова, И. В. Сергеев // Альманах клинической медицины : материалы науч.-практ. конф. хирургов. – Ярославль, 2008. – Т. XVII. – С. 102–103.
9. Горбунова, Е. А. Серома после вентропластики: профилактика, лечение / Е. А. Горбунова, И. В. Сергеев // Актуальные проблемы медицины, науки и образования : сб. тр. II Межрегион. науч. конф. – Пенза, 2009. –
С. 64–65.
10. Горбунова, Е. А. Профилактика раневых осложнений у больных с вентральными грыжами / Актуальные вопросы диагностики, лечения и реабилитации больных : материалы XIV Межрегион. науч.-практ. конф. – Пенза, 2009. – С. 86–88.
11. Горбунова, Е. А. Раневые осложнения после вентропластики: профилактика, лечение / Новые технологии в хирургии и интенсивной терапии : материалы науч.-практ. конф. с междунар. участием. – Саранск, 2010. – С. 68–69.
12. Горбунова, Е. А. Профилактика гнойно-воспалительных осложнений после вентропластики // Бюллетень Северного государственного медицинского университета. – Архангельск, 2011. – Вып. XXVI. – С. 8–9.
Изобретения
1. Пат. 2360618 Российская Федерация. Способ лечения серомы /
И. В. Сергеев, Ю. И. Зимин, Е. А. Горбунова, С. А. Середин ; ГОУ ДПО «Пензенский институт усовершенствования врачей». – 2008106564 ; заявл. 19.02.2008 ; опубл. 10.06.2009.
Научное издание
ГОРБУНОВА Екатерина Александровна
ГНОЙНО-ВОСПАЛИТЕЛЬНЫЕ ОСЛОЖНЕНИЯ ПОСЛЕ ВЕНТРОПЛАСТИКИ: ВОПРОСЫ ПРОФИЛАКТИКИ И ЛЕЧЕНИЯ
Специальность 14.01.17 – Хирургия
Подписано в печать 27.05.2011. Формат 60841/16.
Усл. печ. л. 1,16.
Заказ № 404. Тираж 120.
Пенза, Красная, 40, Издательство ПГУ
Тел./факс: (8412) 56-47-33; e-mail: [email protected]

