Флуоресцентная диагностика патологических изменений в бронхиальном дереве у больных раком легкого после комбинированного лечения
На правах рукописи
ПОЛЯКОВА НИНА ВЛАДИМИРОВНА
ФЛУОРЕСЦЕНТНАЯ ДИАГНОСТИКА ПАТОЛОГИЧЕСКИХ ИЗМЕНЕНИЙ В БРОНХИАЛЬНОМ ДЕРЕВЕ У БОЛЬНЫХ РАКОМ ЛЕГКОГО ПОСЛЕ КОМБИНИРОВАННОГО ЛЕЧЕНИЯ
14.00.14 – онкология
АВТОРЕФЕРАТ
диссертации на соискание ученой степени
кандидата медицинских наук
Томск – 2009
Работа выполнена в Научно-исследовательском институте онкологии Сибирского отделения Российской академии медицинских наук, г. Томск.
Научные руководители:
доктор медицинских наук, Евтушенко Вера Александровна
профессор
кандидат ф.-м. наук, Булгакова Наталья Николаевна
доцент
Официальные оппоненты:
доктор медицинских наук, Удут Владимир Васильевич
профессор
доктор медицинских наук, Соколов Виктор Викторович
профессор
Ведущая организация – ФГУ НИИ онкологии им. Н.Н. Петрова,
г. Санкт-Петербург
Защита состоится “____” ____________________ 2009 г. в ____ часов на заседании диссертационного совета Д 001.032.01 при Научно-исследовательском институте онкологии СО РАМН (634009, г. Томск, пер. Кооперативный, 5).
С диссертацией можно ознакомиться в библиотеке НИИ онкологии СО РАМН.
Автореферат разослан “____” _____________________ 2009 г.
Ученый секретарь диссертационного совета,
доктор медицинских наук, профессор Фролова И.Г.
АКТУАЛЬНОСТЬ ИССЛЕДОВАНИЯ
В большинстве индустриально развитых стран мира рак легкого на протяжении уже нескольких десятилетий прочно занимает лидирующие позиции в структуре онкологической заболеваемости и смертности. Ежегодно в мире от этого недуга умирает более миллиона человек (Мерабишвили В. М., 2007). В России рак этой локализации является ведущим в общей структуре онкологической заболеваемости и составляет 12% (Давыдов М. И., Аксель Е. М., 2007; Чиссов В. И. и соавт., 2008).
Основным методом лечения рака легкого остается хирургический, так как является наиболее радикальным. Однако, как самостоятельный вариант он используется только на ранних стадиях заболевания, в остальных же случаях применяются различные варианты комбинированного лечения (Чиссов В. И. и соавт., 2001; Давыдов М. И., Полоцкий Б. Е., 2003; Б.Е, Полоцкий Б. Е., Лактионов К. К., 2006). Не смотря на совершенствование методов лечения, прогноз у данной группы пациентов остается неблагоприятным. Более чем у половины, радикально прооперированных пациентов, наблюдается прогрессирование заболевания, при этом у трети из них диагностируется развитие местного рецидива (Трахтенберг А.Х. и соавт., 2000; Самцов Е. Н., 2003; Горбунова В.А. и соавт., 2007).
Исходя из этого, своевременное выявление местного рецидива является серьезной проблемой в лечении рака легкого. Основное место в диагностике рецидива опухоли занимают лучевые и эндоскопические методы исследования. Несмотря на определенный прогресс в диагностике, связанный с внедрением новых технических средств, все еще остается значительным число больных, у которых рецидив диагностируется на поздних стадиях (Чиссов В. И. и соавт., 2001).
Возможности стандартного рентгенологического обследования в своевременной диагностике локального рецидива не превышают 30% (Чиссов В. И. и соавт., 2001; Харченко В.П., Котляров П.М., 2003). Наиболее эффективным методом выявления рецидива опухоли на ранней стадии является компьютерная томография (Лепихин Н. М., Мудров В. В., 2001; Фролова И. Г., 2005; Седых С. А. и соавт., 2007; Baaklini W. A. et al., 2000; Dominioni et al., 2000; Laroche C., 2000; Friedbery J. S., 2001). Однако, проведение данного исследования с целью выявления местного рецидива опухоли, характеризующегося эндобронхиальным ростом, является малоинформативным (Седых C. A. И соавт., 2007).
Важным методом в диагностике развившегося местного рецидива в культе бронха после проведения комбинированного лечения считается фибробронхоскопия, так как позволяет не только визуализировать патологические изменения, оценить их распространенность по бронхиальному дереву, но и дает возможность получить морфологическое подтверждение диагноза (Чиссов В. И. и соавт., 2001; Паламарчук Г. Ф. и соавт., 2004; Фролова И. Г. и соавт., 2005). Тем не менее, при проведении традиционной фибробронхоскопии удается диагностировать не более 40% ранних рецидивов рака из-за их незначительных размеров (Islam S., Beamis Jr. J. F., 2005).
Среди методов раннего выявления рака перспективным на сегодняшний день является аутофлуоресцентная диагностика (Соколов В. В. и соавт., 2005; Lam S. et al., 2000; Sato М. et al., 2001; Venmans B. G. et al., 2001; Tomic I. et al., 2003; Kovacs G. et al., 2004; Ueno К. et al., 2006). Аутофлуоресцентная диагностика основана на различиях в интенсивности и спектральном составе собственной (эндогенной, ауто-) флуоресценции здоровой и опухолевой ткани при возбуждении лазерным излучением в ультрафиолетовом или видимом диапазонах спектра (Соколов В.В. и соавт., 2005; Чиссов В. И. и соавт., 2007; Дронова О.Б. и соавт., 2007).
В ряде работ показано, что на ранних стадиях в очагах рака отмечается значительное снижение интенсивности аутофлуоресценции по сравнению со здоровой тканью (Lam S. et al., 2000; Чиссов В. И. и соавт., 2003; Соколов В. В. и соавт., 2005). Имеется положительный опыт применения аутофлуоресцентной диагностики при выявлении рака гортани (Delank W. et al., 2000), в дифференциальной диагностике злокачественных и доброкачественных опухолей толстой кишки (Chwirot W. et al., 1999), при обнаружении раннего рака мочевого пузыря (Чиссов В. И. и соавт, 2007).
Наибольший клинический опыт по использованию данного метода на сегодняшний день накоплен при диагностике злокачественных новообразований легких (Чиссов В. И. и соавт., 2003; Соколов В. В. и соавт., 2005; Haubinger K. et al., 1999; Lam S. et al., 2000). Исследования показали, что использование аутофлуоресцентной бронхоскопии в дополнение к стандартной фибробронхоскопии повышает возможность обнаружения малых неопластических повреждений, особенно локализующихся интраэпителиально (Moro-Sibilot D. et al., 2002). Метод аутофлуоресцентной диагностики помогает выявить повреждения, которые остаются невидимыми при осмотре в белом свете (Goujon D. et al., 2003; Hanibuchi M. et al., 2004). В ряде работ показаны преимущества использования аутофлуоресцентной бронхоскопии в диагностике дисплазий тяжелой степени, carcinoma in situ и ранних раковых изменений бронхиального эпителия (Соколов В.В. и соавт., 2005; Paris C. et.al, 2003; Tomic I. et al., 2003; Min R. et al., 2003).
Однако, на сегодняшний день, в доступной литературе нет данных о возможности применения аутофлуоресцентной диагностики для выявления рецидивов рака в культе резецированного бронха, после проведенного хирургического лечения. Нерешенным остается и вопрос о том, как изменяется аутофлуоресценция в слизистой оболочке бронхов при развитии в них таких процессов как воспаление, фиброз. Ответы на эти вопросы помогут продвинуться вперед в решении проблемы своевременного выявления рецидива рака легкого. Настоящая работа посвящена изучению именно этой проблемы.
ЦЕЛЬ ИССЛЕДОВАНИЯ
Разработать метод эндоскопической локальной флуоресцентной спектроскопии для диагностики патологических изменений в бронхиальном дереве у больных раком легкого после комбинированного лечения.
ЗАДАЧИ ИССЛЕДОВАНИЯ
1. Выявить частоту развития патологических изменений в бронхиальном дереве у больных, получивших комбинированное лечение по поводу рака легкого.
2. Изучить спектральные характеристики лазер – индуцированной аутофлуоресценции в участках рака, дисплазии, острого и хронического воспаления, фиброза и нормальной слизистой оболочки бронхов у больных раком легкого после комбинированного лечения.
3. Оценить возможности метода локальной флуоресцентной спектроскопии для диагностики ранних рецидивов рака легкого в культе бронха.
4. Провести сравнительный анализ результатов эндоскопического, морфологического и флуоресцентного методов исследования при диагностике патологических изменений в бронхиальном дереве у больных раком легкого после комбинированного лечения.
5. Разработать алгоритм для ранней диагностики патологических изменений в культе резецированного бронха у больных раком легкого после комбинированного лечения.
НАУЧНАЯ НОВИЗНА
Впервые разработан метод эндоскопической локальной флуоресцентной спектроскопии для выявления патологических изменений в культе резецированного бронха у пациентов, получивших комбинированное лечение по поводу рака легкого.
Доказано, что в очаге рецидива рака в культе резецированного бронха при проведении локальной флуоресцентной спектроскопии выявляется снижение интенсивности аутофлуоресценции и возрастание спектрально-флуоресцентного диагностического параметра Df, достоверными эти показатели становятся по прошествию 6 месяцев после операции.
Впервые проведен корреляционный анализ особенностей спектров лазер-индуцированной аутофлуоресценции слизистой оболочки культи резецированного бронха в диапазоне 550 – 800 нм с данными морфологического исследования бронхобиоптатов нормальной и патологически измененной слизистой оболочки у больных раком легкого после комбинированного лечения.
ПРАКТИЧЕСКАЯ ЗНАЧИМОСТЬ
Разработан и внедрен в клиническую практику метод эндоскопической локальной флуоресцентной спектроскопии с целью ранней диагностики рецидива рака легкого, дисплазии и воспалительных изменений в слизистой оболочке культи резецированного бронха.
Предложен алгоритм динамического наблюдения за больными, получившими комбинированное лечение по поводу рака легкого, позволяющий выявить ранние рецидивы, дисплазию, острое и хроническое воспаление в слизистой оболочке культи резецированного бронха и бронхов контралатерального легкого.
ОСНОВНЫЕ ПОЛОЖЕНИЯ, ВЫНОСИМЫЕ НА ЗАЩИТУ
- Локальная флуоресцентная спектроскопия позволяет дифференцировать рецидив рака, воспалительные изменения в слизистой оболочке культи бронха по прошествию 6 месяцев после операции.
- Эндоскопическая локальная флуоресцентная спектроскопия при возбуждении аутофлуоресценции в зеленой области спектра позволяет выявить ранний рак, дисплазию, острое и хроническое воспаление слизистой оболочки бронхов у больных раком легкого после комбинированного лечения.
- Методом локальной флуоресцентной спектроскопии в очагах рецидива рака в культе бронха выявлено падение интенсивности аутофлуоресценции и возрастание спектрально-флуоресцентного диагностического параметра Df (p < 0,005) по сравнению с нормальным бронхиальным эпителием.
АПРОБАЦИЯ РАБОТЫ
Основные положения диссертации были доложены и обсуждены: на научно-практической конференции «Инноватика РАН 2009» (Томск, 2009), на IX международной конференции «Импульсные лазеры на переходах атомов и молекул» (Томск, 2009), на IV конференции молодых ученых-онкологов им. Академика РАМН Н. В. Васильева «Актуальные вопросы экспериментальной и клинической онкологии» (Томск, 2009); на Всероссийской научно-практической конференции «Диагностика и лечение опухолей грудной полости» (Санкт-Петербург, 2008); на научно-практической конференции «Актуальные вопросы эндоскопии в профилактике и лечении онкологических заболеваний» (Томск, 2008); на заседании Томского областного общества онкологов (Томск, 2007).
ПУБЛИКАЦИИ
По теме диссертации опубликовано 14 печатных работ, в том числе одна статья в издании, рекомендованном ВАК.
СТРУКТУРА И ОБЪЕМ ДИССЕРТАЦИИ
Диссертационная работа изложена на 110 страницах машинописного текста и состоит из введения, трех глав, заключения, выводов, практических рекомендаций, списка использованной литературы. Работа иллюстрирована 12 таблицами и 10 рисунками. Список литературы включает 163 источника, в том числе 88 отечественных и 75 зарубежных авторов.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
В работе представлены результаты динамического наблюдения за 68 пациентами с немелкоклеточным раком легкого, получивших комбинированное лечение в торако-абдоминальном отделении НИИ онкологии СО РАМН с 2006 по 2008 годы в возрасте от 25 до 74 лет (средний возраст составил 58,7 ± 1,4 года). В зависимости от формы роста опухоли больные распределились следующим образом: центральный рак - 25(36,8%) человек, периферический рак - 43(63,2%) человека. У 38 (55,9%) пациентов выявлен плоскоклеточный рак разной степени дифференцировки, аденокарцинома - у 27 (39,7%) больных, в двух (2,9%) случаях диагностирован атипичный карциноид и у одного (1,5%) пациента выявлен крупноклеточный рак.
У большинства пациентов 59 (86,8%) человек диагностировались II и III стадии заболевания. Этой группе пациентов проводилось 2 -3 курса (в зависимости от эффекта) предоперационной полихимиотерапии. Затем выполнялось радикальное хирургическое вмешательство с ИОЛТ в дозе 15 Гр. Количество выполненных пульмонэктомий и лобэктомий составило 48,5% и 51,5% соответственно.
Всем пациентам в послеоперационном периоде с целью динамического наблюдения и раннего выявления патологических изменений в бронхиальном дереве проводилось комплексное обследование на первом году каждые три месяца, в дальнейшем – один раз в шесть месяцев. При контрольном обследовании выполнялись: стандартное рентгенологическое исследование органов грудной клетки, компьютерная томография легких, фибробронхоскопия. Традиционная ФБС дополнялась измерением аутофлуоресценции слизистой оболочки бронхов методом локальной флуоресцентной спектроскопии. После проведения измерения АФ методом ЛФС выполнялся забор материала слизистой оболочки бронхиального дерева для морфологического исследования. Биопсия бралась из участка слизистой культи резецированного бронха, на котором были зафиксированы изменения показателей аутофлюоресценции. При отсутствии таковых - из точек, на которых снимались спектры (латеральный, медиальный край и центр культи), а также из симметричного участка бронха в контралатеральном легком.
Для проведения лазер-индуцированной ЛФС применялась компьютеризированная спектрально-флуоресцентная диагностическая установка «Спектр-Кластер» (Рег. номер 29/05020401/3958-02). Данная установка включает в себя: волоконно-оптическое устройство доставки лазерного излучения и сбора флуоресцентного излучения; спектрометр; персональный компьютер; специализированное программное обеспечение и лазерный источник излучения для возбуждения флуоресценции. Для возбуждения аутофлуоресценции в исследовании был использован твердотельный DPPS лазер с длиной волны генерации в зеленой области (532 нм). Средняя мощность лазерного излучения, возбуждающего флуоресценцию, в данном исследовании была строго стабилизирована и не превышала 5мВт. Время записи одного спектра составляло несколько млсек, диагностический катетер находился в контакте с поверхностью слизистой оболочки при записи 30-50 спектров от 2 до 3 минут. Спектры аутофлуоресценции регистрировали в диапазоне 550-1000 нм.
В наших исследованиях применялась методика локальной флуоресцентной спектроскопии, разработанная для флуоресцентной диагностики рака слизистых оболочек полых органов (Соколов В.В. и соавт., 1998). С целью поиска значимых различий между спектрами АФ нормальной и патологически измененной слизистой оболочки бронхов анализировали следующие спектральные характеристики: интенсивность аутофлуоресценции в максимуме спектра АФ, положение максимума спектра АФ и отношение спектральных интенсивностей в различных областях.
Помимо оценки интенсивности для интерпретации спектров и получения диагностической информации в работе был использован спектрально-флуоресцентный диагностический параметр Df, который определяли по отношению интегральных интенсивностей регистрируемого спектра в диапазоне 620650 нм и 555585 нм (Cоколов В.В. и соавт., 1999). В спектрально-флуоресцентной диагностической установке «Спектр-Кластер» величина диагностического параметра Df рассчитывается с помощью специализированного программного обеспечения в реальном времени, отображается на экране монитора компьютера и вносится автоматически в протокол спектрально-флуоресцентного обследования.
Статистическая обработка полученных результатов проводилась на основе общепринятых статистических методов с помощью пакета программ Statistica for Windows (2000, версия 6.0) фирмы «Statsoft Inc.» и пакета программ «Microsoft Exel» корпорации «Microsoft».
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
Результаты локальной флуоресцентной спектроскопии в бронхиальном дереве контралатерального легкого.
При динамическом наблюдении больных раком легкого после комбинированного лечения в бронхиальном дереве контралатерального легкого в одном (1,5%) случае был диагностирован метахронный рак легкого, в четырех (5,9%) наблюдениях – дисплазия бронхиального эпителия II степени, у 29 (42,6%) пациентов воспаление слизистой оболочки, при этом хроническое воспаления отмечались у 20 больных, а острое – у 9 пациентов. В 34 (50%) наблюдениях патологии выявлено не было.
Анализ полученных спектров показал, что при возбуждении аутофлуоресценции в зеленой области спектра нормальный эпителий бронха интенсивно флуоресцирует, а спектры АФ имеют максимумы в районе 580 нм. Показатель интенсивности АФ в максимуме спектра для нормальной слизистой оболочки в бронхиальном дереве здорового легкого составил 1410±66,13 отн.ед.
Значения спектрально-флуоресцентного диагностического параметра Df в слизистой оболочке нормального эпителия бронхов стабильны и варьируют в пределах Df от 0,8 до 1,0.
При остром и хроническом воспалении в слизистой оболочке бронхов было выявлено, что спектры аутофлуоресценции имеют свой максимум на 570 нм и близки по форме к спектрам аутофлуоресценции в нормальной слизистой оболочке. Показатели интенсивности аутофлуоресценции в максимуме спектра и величина спектрально-флуоресцентного диагностического параметра Df при хроническом воспалении достоверно не отличались от значений, полученных при измерении в нормальном эпителии слизистой оболочки бронхов (р = 0,37).
При анализе спектров, измеренных в участках острого воспаления, были получены достоверные отличия показателей аутофлуоресценции по отношению к таковым в нормальной слизистой оболочке бронхов (р < 0,005). Отмечено падение интенсивности аутофлуоресценции в максимуме спектра до 585±78,5 отн.ед. и возрастание спектрально-флуоресцентного диагностического параметра Df до 1,2. Данные изменения показателей аутофлуоресценции можно объяснить утолщением слизистого слоя эпителия бронхов и гиперваскуляризацией в очагах острого воспаления, которое приводит к снижению аутофлуоресценции, за счет поглощения аутофлуоресценции гемоглобином крови (Islam S., Beamis Jr. J. F., 2005).
Во всех случаях морфологически подтвержденной дисплазии II степени эпителия слизистой оболочки бронхов в контралатеральном легком при проведении локальной флуоресцентной спектроскопии регистрировалось снижение показателей интенсивности аутофлуоресценции, среднее значение которого составило 687±60,6 отн.ед, однако, оценка величины спектрально-флуоресцентного диагностического параметра Df показала, что данный параметр варьируют в пределах Df от 0,9 до 1,0, таким образом, нам не удалось выявить существенные отличия в спектрах АФ полученных в очагах дисплазии бронхиального эпителия II степени и нормальной слизистой оболочке бронхов.
В одном наблюдении (1,5%) методом эндоскопической локальной флуоресцентной спектроскопии выявлен случай метахронного рака в бронхе контралатерального легкого, который был подтвержден морфологически. Проведенное исследование выявило достоверные различия между интенсивностью аутофлюоресценции нормального и малигнизированного бронхиального эпителия (рис.1). Показано, что в участках рака наблюдается резкое (до 10 раз) падение интенсивности АФ относительно здоровой слизистой оболочки эпителия бронхов, что согласуется с данными мировой и отечественной литературы (Profio A. E et al., 1977; Lam S. Et al., 2000; Соколов В.В. и соавт., 2005).
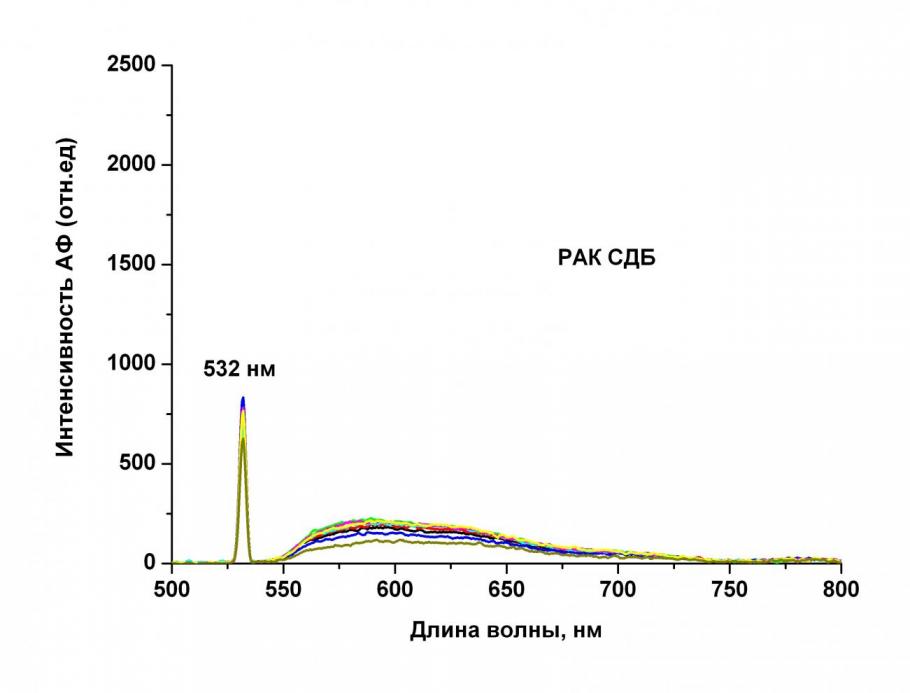
Наряду с падением интенсивности аутофлуоресценции в очагах злокачественной опухоли бронха происходит достоверное возрастание величины спектрально-флуоресцентного диагностического параметра Df относительно величины Df в морфологически подтвержденном нормальном бронхиальном эпителии.
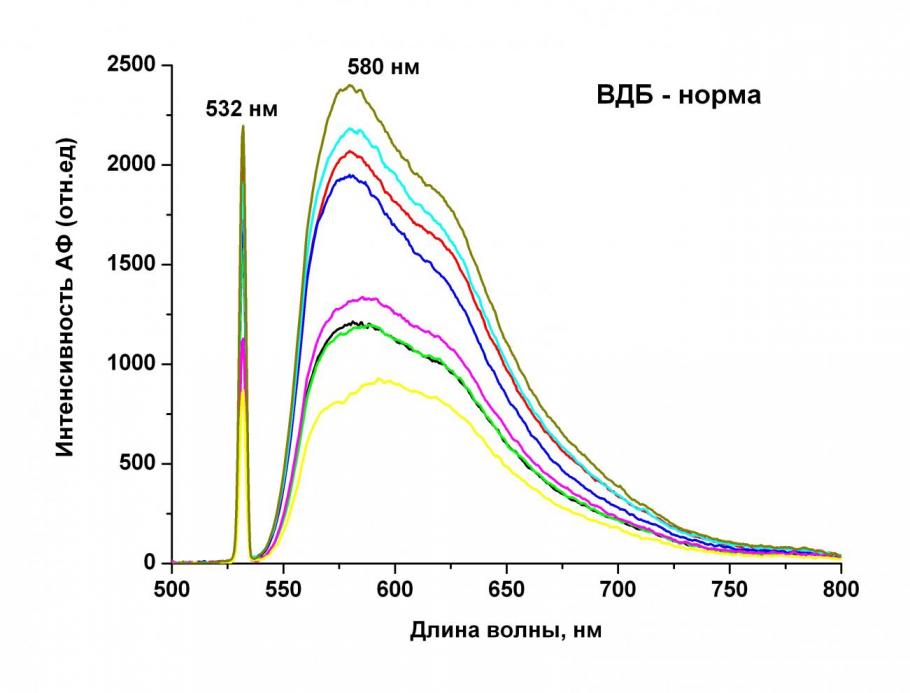
Рис.1. Спектры аутофлуоресценции нормальной слизистой оболочки верхнедолевого бронха и злокачественной опухоли среднедолевого бронха справа (метахронный рак легкого). 18 мес после пульмонэктомии слева по поводу рака легкого. Максимальная интенсивность спектров АФ нормального бронхиального эпителия варьирует в диапазоне 1000 2500, злокачественной опухоли – в диапазоне 100250. Величина параметра Df составляла: в спектрах АФ здоровой ткани – 1,10 ± 0,01, в очаге рака - 1,31±0,03. На представленных спектрах помимо спектров АФ в области 550-800 нм присутствует обратно рассеянный от слизистой оболочки бронха сигнал возбуждающего лазерного возбуждения c длиной волны 532 нм.
Результаты локальной флуоресцентной спектроскопии в слизистой оболочке культи резецированного бронха.
Пациентам, включенным в данное исследование, основным этапом лечения выполнялось радикальное оперативное вмешательство с ИОЛТ в дозе 15 Грей, что является достаточно агрессивным видом воздействия и приводит к морфо-функциональным изменениям в бронхиальном эпителии культи бронха (Добродеев А.Ю., 2005). В связи с этим нами был проведен подробный анализ спектров АФ в слизистой оболочке культи резецированного бронха с целью выявления их особенностей при нормальном бронхиальном эпителии слизистой оболочки культи резецированного бронха и развитии в ней патологических изменений с последующим сравнением полученных результатов с данными аутофлуоресценции в бронхах контралатерального легкого.
При динамическом наблюдении больных раком легкого после комбинированного лечения в слизистой оболочке культи резецированного бронха было выявлено: в трех (4,4%) случаях диагностирован рецидив рака, в пяти (7%) наблюдениях – дисплазия бронхиального эпителия II степени, у 48 (70,6%) пациентов воспаление слизистой оболочки, при этом хроническое воспаления отмечались у 34 больных, а острое – у 6 пациентов, в 8 наблюдениях обнаруживались гранулемы культи с выраженной воспалительной инфильтрацией. У 12 (17,6%) пациентов патологических изменений в слизистой оболочке культи резецированного бронха не отмечалось.
При проведении локальной флуоресцентной спектроскопии в патологически неизмененной слизистой оболочке культи резецированного бронха регистрировалась интенсивная аутофлуоресценция с максимумом в районе 578-580 нм. Интенсивность АФ в слизистой оболочке культи резецированного бронха была сопоставима с интенсивностью аутофлуоресценции в нормальном эпителии слизистой оболочки бронхов в контралатеральном легком.
В результате проведенного исследования было выявлено, что в течение первых 6 месяцев после операции отмечается значительный разброс показателей интенсивности АФ, что отражает процесс восстановления бронхиального эпителия в послеоперационном периоде. В более позднем периоде интенсивность аутофлуоресценции в культе резецированного бронха в максимуме спектра возрастает, и становиться сравнимой с интенсивностью АФ бронхиального эпителия в контралатеральном легком (рис.2). Это говорит о том, что по прошествию 6 месяцев после операции становится возможным выявление рецидива рака в культе резецированного бронха по общепризнанному диагностическому признаку, которым является интенсивность аутофлуоресценции. Ранее считалось, что низкая интенсивность АФ по линии резекции бронха является ложноположительным результатом.
Интенсивность АФ, отн.ед.
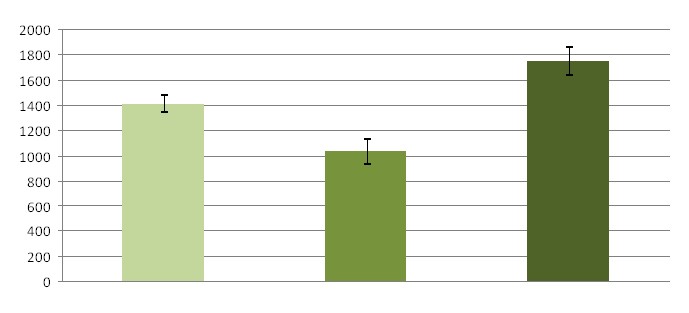 норма до 6 мес после 6 мес
норма до 6 мес после 6 мес
Рис.2. Показатели интенсивности аутофлуоресценции нормального бронхиального эпителия слизистой оболочки культи резецированного бронха в зависимости от срока после операции в сравнении с показателями интенсивности бронхов контралатерального легкого.
Значения спектрально-флуоресцентного диагностического параметра Df в патологически неизмененном бронхиальном эпителии в зоне культи резецированного бронха достоверно не отличались от таковых в нормальном бронхиальном эпителии слизистой оболочки бронхов контралатерального легкого ( р > 0,05), его среднее значение в культе составило 0,95 ± 0,04.
В участках слизистой оболочки культи оперированного бронха с признаками острого воспаления, так же как и в контралатеральном легком, наблюдалось достоверное падение интенсивности аутофлуоресценции в максимуме спектра и возрастание спектрально-флуоресцентного диагностического параметра Df. по отношению к показателям в нормальной слизистой оболочке (p < 0,05).
Исследование показателей аутофлуоресценции методом локальной флуоресцентной спектроскопии показало, что в очагах хронического воспаления слизистая оболочка культи резецированного бронха так же как и в бронхах контралатерального легкого интенсивно флуоресцирует и показатели интенсивности в максимуме спектра достоверно не отличаются от данных полученных в патологически неизмененной слизистой оболочке (р = 0,63).
В участках дисплазии бронхиального эпителия II степени в слизистой оболочке культи резецированного бронха регистрировалась интенсивная аутофлуоресценция с нормальными значениями диагностического параметра, т.е. так же как и в случае дисплазии бронхиального эпителия II степени, диагностированной в бронхах контралатерального легкого нами не были выявлены достоверные различия в интенсивности АФ между нормальным и дисплазированным эпителием.
В 8 (11,8%) случаях при эндоскопическом обследовании в культе резецированного бронха были выявлены различной формы экзофитные образования с гладкой слизистой оболочкой, которые были расценены как гранулемы культи. Морфологическое исследование фрагментов биопсии из образований культи подтвердило наличие грануляционной ткани, при этом в большинстве биоптатов обнаруживалась выраженная воспалительная инфильтрация.
Анализ спектров аутофлуоресценции, измеренных в области гранулем, показал, что более, чем в половине спектров аутофлуоресценции регистрировались крайне низкие значения интенсивности АФ (< 250 отн.ед ). В то время как, величина спектрально-флуоресцентного диагностического параметра Df достоверно возрастала относительно нормальных значений. То есть, по двум оцениваемым параметрам данные спектры соответствовали спектрам злокачественных опухолей. Таким образом, было получено, что 50 % случаев интенсивность аутофлуоресценции в гранулеме является ложноположительными результатами, что согласуется с данными других авторов.
В случаях диагностированного рецидива злокачественной опухоли в культе резецированного бронха, так же как и в случае метахронного рака регистрировалось падение интенсивности аутофлуоресценции относительно здоровой слизистой оболочки и достоверное возрастание величины спектрально-флуоресцентного диагностического параметра Df (р < 0,005).
Таким образом, проведенное исследование аутофлуоресценции в слизистой оболочке бронхов выявило достоверные отличия в показателях аутофлуоресценции при раке, остром воспалении и нормальной слизистой оболочке. При этом следует отметить, что данные показатели в слизистой оболочке культи резецированного бронха по прошествию 6 месяцев после операции становятся сопоставимы с показателями в бронхах контралатерального легкого.
При проведении корреляционного анализа выявлена положительная корреляционная взаимосвязь между показателями аутофлуоресценции слизистой оболочки культи резецированного бронха и бронхов контралатерального легкого с результатами морфологического исследования при развитии в слизистой оболочке очагов рака (r = 0,31; p < 0,001) и острого воспаления (r = 0,49; p < 0,001).
Разработка алгоритма эндоскопического наблюдения больных, получивших комбинированное лечение по поводу рака легкого.
На основании проведенного исследования с целью раннего выявления рецидива рака легкого, дисплазии бронхиального эпителия, воспалительных изменений был разработан диагностический алгоритм наблюдения больных, получивших комбинированное лечение по поводу рака легкого (рис.3).
Очевидно, что стандартные методы диагностики, такие как рентгенологическое исследование, компьютерная томография легких, традиционная фибробронхоскопия далеко не всегда позволяют своевременно диагностировать прогрессирование заболевания у больных раком легкого, после проведения им комбинированного лечения. В этих случаях в качестве дополнительных диагностических критериев целесообразно применение метода локальной флуоресцентной спектроскопии, позволяющей исследовать такие показатели аутофлуоресценции слизистой оболочки как интенсивность аутофлуоресценции и спектрально-флуоресцентный диагностический параметр Df, которые помогают в ранней диагностике патологических изменений в слизистой оболочке эпителия бронхов.
Так, снижение показателей интенсивности аутофлуоресценции менее 250 отн.ед. с одновременным повышением диагностического параметра Df, более 1,3 следует рассматривать как выявление очагов рака и проводить обязательно тщательное морфологическое исследование данных участков слизистой оболочки.

Рис. 3. Алгоритм эндоскопического наблюдения больных раком легкого после комбинированного лечения.
ВЫВОДЫ
1. У больных раком легкого после комбинированного лечения в культе резецированного бронха были выявлены следующие патологические изменения: местный рецидив 4,4%, воспалительные изменения 70,6%, дисплазия II степени 7,4%; в бронхиальном дереве контралатерального легкого - метахронный рак 1,5%, воспаление 42,6%, дисплазия бронхиального эпителия II степени 5,9%.
2. Локальная флуоресцентная спектроскопия показала, что выявление рецидива рака, характеризующегося пониженной интенсивностью аутофлуоресценции, в культе бронха возможно по прошествию 6 месяцев после операции.
3. Показатели диагностического параметра Df составили: нормальный бронхиальный эпителий - Df от 0,9 до 1,0, хроническое воспаление Df от 0,8 до 1,0, острое воспаление - Df от 1,1 до 1,2, дисплазия бронхиального эпителия II степени Df от 0,9 до 1,0, рак - Df от 1,3. Получены достоверные различия в показателях Df нормального эпителия бронхов, острого воспаления и очагов малигнизации (р < 0,005).
4. При возбуждении аутофлуоресценции в зеленой области спектра показано, что в очагах рака происходит падение интенсивности аутофлуоресценции (р< 0,001) и возрастание спектрально-флуоресцентного диагностического параметра (р< 0,005).
5. Получена тесная положительная корреляционная взаимосвязь результатов морфологического исследования и показателей интенсивности аутофлуоресценции при выявлении очагов рака (r = 0,31) и острого воспаления (r = 0,49) в слизистой оболочке бронхов у больных раком легкого после комбинированного лечения.
6. Разработан алгоритм эндоскопического наблюдения с использованием метода локальной флуоресцентной спектроскопии для ранней диагностики рецидивов рака, дисплазии и воспалительных изменений в слизистой оболочке культи резецированного бронха у больных раком легкого после комбинированного лечения.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
- У больных раком легкого после комбинированного лечения в алгоритм динамического наблюдения на ряду со стандартными методами обследования, включающими рентгенологическое исследование и фибробронхоскопию, рекомендовано исследование аутофлуоресценции слизистой оболочки культи резецированного бронха методом локальной флуоресцентной спектроскопии с целью раннего выявления рецидива опухоли, дисплазии бронхиального эпителия и воспалительных изменений.
- Проведение эндоскопической локальной флуоресцентной спектроскопии возможно по прошествию 6 месяцев после операции. Таким образом, плановое контрольное исследование в первый год проводится через 6, 9 и 12 месяцев после операции, в последующие годы через каждые шесть месяцев.
- При проведении плановой фибробронхоскопии с локальной флуоресцентной спектроскопией в участках слизистой оболочки бронхов, характеризующихся снижением интенсивности аутофлуоресценции и увеличением диагностического параметра Df необходимо обязательное морфологическое исследование для верификации развившегося патологического процесса.
- При выявлении признаков рецидива рака методом локальной флуоресцентной спектроскопии, неподтвержденных эндоскопической картиной и результатами морфологического исследования интервал проведения комплекса рекомендованных диагностических исследований уменьшается до трех месяцев.
СПИСОК ОПУБЛИКОВАННЫХ РАБОТ
- Полякова Н.В. Диагностика рентгенонегативных рецидивов рака легкого [текст] / О.В. Черемисина, В.А. Евтушенко, Н.В. Полякова // Материалы IV съезда онкологов и радиологов СНГ. - Баку, 2006. – С. 85 (340).
- Полякова Н.В. Флуоресцентная диагностика рецидивов рака легкого [текст] / О.В.Черемисина, Н.В. Полякова, В.А. Евтушенко // Профилактика и лечение злокачественных новообразований в современных условиях: материалы Российской научно-практической конференции с международным участием. - Барнаул, 2007. – С.259.
- Полякова Н.В. Эндоскопическая диагностика продолженного роста и местных рецидивов рака легкого [текст] / Н.В. Полякова // Актуальные вопросы экспериментальной и клинической онкологии: сборник материалов региональной конференции молодых ученых им. Академика РАМН Н.В. Васильева. - Томск, 2007. - С. 84-85.
- Полякова Н.В. Возможности эндоскопических методов диагностики и выявления патологических процессов в культе бронхов [текст] / Н.В. Полякова Н.В., О.В. Черемисина, В.А. Евтушенко, М.В. Вусик // Совершенствование онкологической помощи в современных условиях: материалы Российской научно-практической конференции с международным участием. – Барнаул, 2008. – С. 142-143.
- Полякова Н.В. Эндоскопическая диагностика патологических процессов в культе бронхов после комбинированного лечения [текст] / Н.В. Полякова // Сибирский онкологический журнал. – 2008.- Приложение №1. - С.108-109.
- Полякова Н.В. Современные возможности эндоскопической диагностики состояния культи бронха после оперативного лечения рака легкого [текст] / Н.В. Полякова, О.В. Черемисина, О.В. Панкова, В.А. Евтушенко // Диагностика и лечение опухолей грудной полости: материалы Всероссийской научно-практической конференции. - С-Пб, 2008. – С.56-58.
- Полякова Н.В. Аутофлюоресценция в комплексной эндоскопической диагностике рецидивов рака легкого [текст] / Н.В. Полякова, В. А. Евтушенко, О.В. Черемисина, О.В. Панкова // Сибирский онкологический журнал. - 2008 - №6.- С.52-56.
- Полякова Н.В. Метод локальной спектроскопии в диагностике патологических процессов в культе бронха после проведения комбинированного лечения по поводу рака легкого [текст] / Н.В. Полякова, В.А. Евтушенко, О.В. Черемисина, Н.Н. Булгакова // Сибирский онкологический журнал. - 2009. - Приложение №1. – С 160-161.
- Полякова Н.В. Эффективность эндоскопического послеоперационного мониторинга у больных немелкоклеточным раком легкого [текст] / О.В. Черемисина, Н.В. Полякова, В.А. Евтушенко, Н.Н. Булгакова, О.В. Панкова // Реформа онкологической службы УФО и идеология развития позитронной эмиссионной томографии в регионах: материалы Российской научно-практической конференции. – Челябинск, 2009. – С.125-126.
- Полякова Н.В. Значение аутофлуоресцентной эндоскопической диагностики рецидивов рака легкого [текст] / О.В. Черемисина, Н.В. Полякова, В.А. Евтушенко, Н.Н. Булгакова, О.В. Панкова // Проблемы современной онкологии: материалы Российской научно-практической конференции с международным участием. – Барнаул, 2009.- С.117-118.
- Полякова Н.В. Локальная флуоресцентная спектроскопия в диагностике патологических изменений бронхиального эпителия у больных, оперированных по поводу рака легкого [текст] / Н.В. Полякова, О.В. Черемисина, Н.Н. Булгакова, В.А. Евтушенко, Т.А. Веселовский, О.В. Панкова // Современная онкология: достижения и перспективы развития: материалы Российской научно-практической конференции с международным участием, посвященной 30-летию НИИ онкологии СО РАМН. - Сибирский онкологический журнал. – 2009. – Прил.№2. С.159-160.
- Полякова Н.В. Метод флуоресцентной эндоскопической диагностики рецидивов рака легкого [текст] / Н.В. Полякова, О.В. Черемисина, В.А. Евтушенко, О.В. Панкова // Пути повышения эффективности онкологической службы Российской Федерации: материалы Всероссийской научно-практической конференции с еждународным участием. – Казань, 2009. – С. 228-231.
- Полякова Н.В. Возможности флуоресцентной эндоскопической диагностики новообразований оперированного легкого [текст] / О.В. Черемисина, Н.В. Полякова, В.А. Евтушенко, О.В. Панкова // Совершенствование медицинской помощи при онкологических заболеваниях, включая актуальные проблемы детской гематологии и онкологии. Национальная онкологическая программа. VII съезд онкологов России: материалы научно-практической конференции с международным участием. - М., 2009. – Т. 1. – С. 277.
- Polyakova N. V. Diagnosis of pathological changes in bronchial tubes of patients with operated lung cancer by the method of local fluorescent spectroscopy [текст] / N. V. Polyakova, O. V. Cheremisina, V. A. Evtushenko, N. N. Bulgakova, I. A. Veselovskii // International IX Conference: Atomic and Molecular pulsed lasers. Abstracts. – Tomsk, 2009. – P. 68-69.
СПИСОК ИСПОЛЬЗОВАННЫХ СОКРАЩЕНИЙ
АФ – аутофлуоресценция
АФБ - аутофлуоресцентная бронхоскопия
ИОЛТ - интраоперационная лучевая терапия
КТ - компьютерная томография
ЛФС - локальная флуоресцентная спектроскопия
ФБС – фибробронхоскопия

