Комплексная клинико-социальная оценка сахарного диабета первого типа в детском возрасте (по данным астраханской области)
На правах рукописи
ОТТО НАТАЛЬЯ ЮРЬЕВНА
КОМПЛЕКСНАЯ КЛИНИКО-СОЦИАЛЬНАЯ ОЦЕНКА
САХАРНОГО ДИАБЕТА ПЕРВОГО ТИПА
В ДЕТСКОМ ВОЗРАСТЕ
(ПО ДАННЫМ АСТРАХАНСКОЙ ОБЛАСТИ)
14.01.08 – «Педиатрия»
14.02.03 – «Общественное здоровье и здравоохранение»
АВТОРЕФЕРАТ
диссертации на соискание ученой степени
кандидата медицинских наук
Астрахань - 2013
Работа выполнена в Государственном бюджетном образовательном учреждении высшего профессионального образования «Астраханская государственная медицинская академия» Министерства здравоохранения Российской Федерации
Научные руководители:
доктор медицинских наук, доцент Сагитова Гульнара Рафиковна;
доктор медицинских наук, профессор Сердюков Анатолий Гаврилович
Официальные оппоненты:
Волчанский Евгений Игнатьевич, доктор медицинских наук, профессор, ГБОУ ВПО «Волгоградский государственный медицинский университет» Минздрава России, кафедра детских болезней педиатрического факультета, профессор кафедры
Сайфулин Марат Хафисович, доктор медицинских наук, ГБУЗ АО «Областной клинический противотуберкулёзный диспансер» Минздрава России, главный врач
Ведущая организация:
ГБОУ ВПО «Кубанский государственный медицинский университет» Минздрава России
Защита состоится ноября 2013 г. в на заседании совета по защите диссертаций на соискание ученой степени кандидата наук, ученой степени доктора наук Д 208.005.01 при ГБОУ ВПО «Астраханская государственная медицинская академия» Минздрава России (414000, г.Астрахань, ул.Бакинская, 121)
С диссертацией можно ознакомиться в библиотеке ГБОУ ВПО «Астраханская государственная медицинская академия» Минздрава России
Автореферат разослан « » ______________2013 г.
Ученый секретарь совета Заклякова
кандидат медицинских наук, доцент Людмила Владимировна
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность исследования
Проблема формирования, сохранения и укрепления здоровья детей и подростков в настоящее время рассматривается как фактор общественного развития и национальной безопасности. Здоровье населения характеризуется в настоящее время как критическое, поэтому поиск эффективных методов его улучшения является насущной общественной и государственной проблемой (И.И. Дедов, Н.Д. Козин, А.П. Цыбусов, О.П. Щепин, О.В. Шарапова, 2003, 2009, 2011, 2012).
Проведенная диспансеризация в рамках национального проекта «Здоровье» (2006) показала, что среди наиболее часто выявляемых социально значимых заболеваний, на первом месте стоит сахарный диабет. По данным ВОЗ количество больных сахарным диабетом на сегодняшний день достигло 300 млн. человек, причем 50% из них – лица трудоспособного возраста. В связи с этим была принята резолюция, что сахарный диабет приобрел черты неинфекционной эпидемии и является четвертым заболеванием после ВИЧ, туберкулеза и малярии, стал реальной угрозой для человечества, при котором основными причинами смертности служат рано и быстро развивающиеся осложнения: артериальная гипертензия, острые нарушения мозгового кровообращения (А.С.Аметов, 2008).
Самая тяжелая форма диабета наблюдается именно у детей и подростков. В России зарегистрировано более 18 тысяч детей и 9,5 тысяч подростков с сахарным диабетом 1 типа. При этом показатель ежегодно увеличивается на 3% у подростков и на 5% у детей дошкольного возраста, каждый день выявляется более чем 200 первичных случаев СД1 у детей (И.И. Дедов, В.А. Петеркова, Е.А. Одуд, 2008, 2010).
Имеющиеся данные литературы по изучению сахарного диабета 1 типа у детей противоречивы и в большинстве случаев носят однонаправленный характер (М.А. Бобров, Е.С. Дергачев, А.В. Энерт, Ж.В. Шуцкая, Н.А. Малышева, Д.А. Иванов, 2008, 2010, 2011, 2012, 2013). Взаимосвязь клинических и социальных аспектов проблемы сахарного диабета 1 типа у детей и подростков изучена не достаточно, а имеющиеся фрагментарные данные касаются взрослого населения (З.Р. Алиметова, 2012). Все это вызывает интерес исследователей к детям, страдающим СД1, обосновывает необходимость разработки оптимизации помощи им.
Перспективным является изучение клинико-социальных аспектов профилактики и лечения не только сахарного диабета в целом, но и его осложнений. Так, на примере 1065 исследований сахарного диабета 2 типа, проведенных через 20 лет после манифестации можно судить о тяжести данного заболевания и об экономических затратах на лечение осложнений: 50 пациентов нуждались в диализе, у 128 была пролиферативная ретинопатия, из них 23% находились на гемодиализе. У 51% пациентов манифестация произошла в детском возрасте и к 18-33 годам: 9% пациентов погибли, 6% были на диализе, по 1% пришлось на ампутацию пальца стопы и слепоту (Diabetes Care, 2004).
Негативные тенденции в здоровье детей, в первую очередь, связаны с возросшим влиянием факторов риска, обусловленным ухудшением качества жизни детей. Условия и образ жизни жителей отдельных регионов страны существенно отличаются, в связи с чем, имеет важное значение исследование региональных особенностей здоровья отдельных групп населения (В.И. Орел, В.С. Лучкевич, В.К.Юрьев, В.М. Середа, 1999, 2003, 2012).
Особенно актуальным в педиатрии является комплексная оценка состояния здоровья и степени риска развития сахарного развития 1 типа в детской популяции.
Учитывая, что Астраханская область находится в неблагоприятных экологических условиях, возникла необходимость в изучении клинико-социальных особенностей заболеваемости СД1 среди детского населения, которым не уделяется достаточно внимания.
Цель исследования
На основании комплексной клинико-социальной оценки медико-социальных особенностей эпидемиологии, социально-биологических аспектов, особенностей клинических проявлений и факторов риска формирования и течения СД1 у детей разработать приоритетные направления оптимизации медицинской помощи детям при данном заболевании.
Задачи исследования
- Изучить медико-социальные особенности эпидемиологии СД1 у детей на основании анализа динамики первичной, общей и госпитализированной заболеваемости за 18 лет (1994-2012гг.).
- Исследовать социально-биологические аспекты СД1 у детей с учетом факторов перинатального периода в его развитии и структуры сопутствующих заболеваний и осложнений.
- Изучить региональные особенности клинических проявлений СД1 у детей и подростков.
- Дать характеристику влияния условий и образа жизни ребенка и семьи, в которой он воспитывается, на формирование заболевания.
- Разработать приоритетные направления оптимизации эндокринологической помощи детям при СД1.
Научная новизна
1. Впервые представлена комплексная региональная медико-социальная характеристика заболевания, структура сопутствующей патологии, осложнений.
2. Впервые проведено комплексное изучение медико-биологических и медико-социальных факторов риска формирования и течения СД1 у детей и подростков.
3. Впервые представлены региональные особенности клинического течения заболевания у детей.
4. Впервые разработан комплекс научно-обоснованных мероприятий организационного, медико-социального и клинического характера, направленный на снижение риска возникновения и прогрессирования СД1, улучшение качества диагностики, лечения, реабилитации больных с данной патологией.
Практическая значимость работы
В органы власти и управления Министерства здравоохранения, в учреждения практического здравоохранения региона представлена объективная информация об эпидемиологии СД1 у детей и подростков. Сведения, полученные на основании проведенного в Астраханской области исследования, могут быть распространены на другие регионы страны и стать основой для совершенствования организации детской эндокринологической службы, более эффективного и рационального использования имеющихся ресурсов детского здравоохранения.
Установлены факторы риска возникновения СД1, что важно для формирования мероприятий по профилактике возникновения заболевания.
Установлены характерные для региона особенности клинических проявлений, что необходимо для назначения своевременной и адекватной терапии.
Установлены факторы статистического риска развития осложнений СД1, позволяющие своевременно устранить или смягчить их влияние на течение заболевания.
Разработана схема динамического мониторинга (диспансерного наблюдения) за детьми и подростками из группы риска по развитию СД1.
Полученные данные позволяют объективно решать вопрос диагностики и прогноза течения заболевания, тем самым, получить максимальный эффект от лечения, что сокращает сроки пребывания больного в стационаре и улучшает качество жизни.
Основные положения, выносимые на защиту
- Динамика и тенденции заболеваемости СД1 имеют региональные особенности. Анализ динамики показателей свидетельствует о возрастающей роли данной патологии в ухудшении состояния здоровья детского населения.
- Формирование заболевания у детей и подростков происходит под влиянием и при взаимодействии комплекса характерных для региона медико-биологических и медико-социальных факторов риска в неблагоприятной среде.
- У пациентов отмечены достоверно высокие факторы риска развития осложнений. Имеется их зависимость от «стажа» заболевания, возраста, пола.
- У 50% пациентов регистрируется жировой гепатоз, малые аномалии развития сердца, выявленные только эхографически, в связи с чем проведение эхографии внутренних органов служит дополнительным диагностическим критерием осложнений СД1.
- Клинические проявления СД1 у детей и подростков имеют региональные особенности, выявлены статистически наиболее значимые жалобы и симптомы заболевания, знание о которых позволяет на ранних этапах провести дифференциальную диагностику и своевременно назначить адекватную терапию.
- Комплекс стратегических и тактических мероприятий медико-социального, клинического и организационного характера направлен на снижение риска возникновения и прогрессирования заболевания, оптимизацию деятельности педиатрической службы в работе с пациентами с СД1.
Внедрение результатов работы в практику
Результаты исследования внедрены в работу лечебно-профилактических учреждений г. Астрахани: в эндокринологическом отделении ГБУЗ АО «Областной детской клинической больницы имени Н.Н. Силищевой»», ГБУЗ АО «Детской городской поликлиники № 3», ГБУЗ АО «Детской городской поликлинике №4», ООО «Медиал». Методические рекомендации, разработанные на основе положений диссертации, используются на занятиях и лекциях для студентов педиатрического и лечебного факультетов, интернов, ординаторов, аспирантов, слушателей курсов повышения квалификации и профессиональной переподготовки специалистов Астраханской государственной медицинской академии.
Апробация работы
Основные положения диссертации доложены и обсуждены на итоговых научно-практических конференциях сотрудников Астраханской государственной медицинской академии и врачей Астраханской области; на коллегии и заседании Министерства здравоохранения Астраханской области (Астрахань, 2009-2012); на заседании Всероссийского Научного Форума (Москва, 2006); на Межрегиональной научно-практической конференции «Актуальные проблемы кардиологии детей и взрослых – 2008 г.» (Астрахань, 2008); на VIII Межрегиональной научно-практической конференции «Лекарство и здоровье человека» (Астрахань, 2009); на XVI Российском национальном конгрессе «Человек и лекарство» (Москва, 2009); на Всероссийской конференции «Кардиология и кардиохирургия. Инновационные решения – 2013» (Астрахань, 2013); опубликованы в материалах VII Международного конгресса по реабилитации в медицине и иммунореабилитации (Нью-Йорк, США, 2012).
Публикации результатов исследования
По теме диссертации опубликованы 17 научных работ, отражающие все основные положения диссертации. Работы опубликованы в местной и центральной научной печати, в том числе 3 из них в научных журналах и изданиях, рекомендованных ВАК РФ.
Структура и объем диссертации
Диссертация написана в традиционном стиле и изложена на 157 странице машинописного текста, состоит из введения, обзора литературы и 6 глав, содержащих результаты собственных исследования, заключения, выводов, практических рекомендаций и списка литературы, содержащего 120 отечественных и 101 зарубежных первоисточников. Работа иллюстрирована 29 таблицами, 40 рисунками, клиническими примерами.
СОДЕРЖАНИЕ РАБОТЫ
Материалы и методы исследования
В соответствии с целью и задачами исследования разработана программа исследования по комплексной клинико-социальной оценке СД 1 в детском возрасте в Астраханской области. Программой предусматривалось проведение исследования по пяти разделам.
Программа исследования по комплексной клинико-социальной оценке сахарного диабета 1 типа в детском возрасте в Астраханской области
| Раздел программы | Изучаемое явление | Источник информации и объем исследования | Способ сбора информации | ||
| 1 | 2 | 3 | 4 | ||
| I. Медико-социальные особенности эпидемиологии СД1 у детей | Анализ динамики первичной и общей заболеваемости сахарным диабетом детей и подростков за 1994-2009 гг. | Выкопировка из годовых отчетных форм «Сведения о числе заболеваний, зарегистрированных у больных, проживающих в районе обслуживания лечебного учреждения» (ф. 12) за 1994-2009 гг. по 11 районам области, г. Знаменску и г. Астрахани. Проанализированы 115 отчетных форм. | Сплошное ретроспективное наблюдение | ||
| Анализ госпитализированной заболеваемости по поводу СД1 | Выкопировка из годовых отчетов эндокринологического отделения ОДКБ за 1994– 2009 гг. Проанализировано 2500 случаев госпитализации. | Сплошное ретроспективное наблюдение | |||
| II. Социально-биологические аспекты СД1 у детей и подростков | Анализ факторов перинатального периода в развитии СД1 у детей Изучение структуры сопутствующих заболеваний и осложнений у детей с СД1 | Выкопировка из «Истории родов», ф. 096/у; «Истории развития новорожденного», ф. 097/у; «Обменной карты родильного дома, родильного отделения больницы», ф. 113/у. Проанализировано 450 случаев. Выкопировка данных из «Историй развития ребенка» (ф.112/у) и «Контрольных карт диспансерного наблюдения» (ф.030/у). Проанализировано 895 случаев. | Выборочное ретроспективное наблюдение | ||
| III. Особенности клинических проявлений СД1 | Изучение региональных особенностей клинических проявлений на примере СД1 | Выкопировка данных из «Историй развития ребенка» (ф.112/у), «Медицинских карт стационарного больного (историй болезни» (ф. 003/у) и «Контрольных карт диспансерного наблюдения» (ф.030/у). Проанализировано 895 случаев. | Выборочное ретроспективное наблюдение | ||
| IV. Медико-социальные факторы риска формирования и течения СД1 у детей и качества их жизни | Характеристика влияния условий и образа жизни ребенка и семьи, в которой он воспитывается, на формирование СД1 | Анкета матерей, имеющих детей (подростков), состоящих на диспансерном учете в связи с заболеванием СД1. Проведено 310 опросов-интервью. | Выборочное исследование. Опрос-интервью. | ||
Для сопоставления полученных данных была сформирована контрольная группа по принципу «копи-пара», где в качестве основных признаков использовались пол и возраст. В нее вошли дети, проходившие диспансеризацию, дети 1 и 2 группы здоровья, дети которые поступили на обследование в эндокринологическое отделение, но диагноз не был подтвержден (всего 83 человека).
Единицами наблюдения явились каждый случай заболевания и каждый случай госпитализации по поводу СД1 за период с 1994 по 2009 годы.
Обследование пациентов проведено в соответствии с современными отраслевыми стандартами объема медицинской помощи детям (Приказ МЗ РФ № 141, Приказ МЗ РФ № 766 от 20.11.2006 г. «Об утверждении стандарта медицинской помощи больным сахарным диабетом (при оказании специализированной помощи)», Приказ МЗ РФ № 908н от 12.11.2012 г. “Об утверждении Порядка оказания медицинской помощи по профилю «детская эндокринология»).
Исследование осуществлялось с использованием методов лабораторной диагностики: анализатор автоматический биохимический «Livia» (фирма CORMEY), анализатор иммунологических исследований «Stat –Fax – 303+», «Nyco – Card» (рефлектометр), гемоанализатор PSE – 210 (фирма Erma), анализатор газов и электролитов Easy – Stat (фирма MEDICA), анализатор мочи – CLINITEK, анализатор SL – 50, прибор глюкометр с батарейным питанием OneTouch (Johnson&Johnson).
Для «экспресс» диагностики глюкозурии использованы тест-полоски «Диабур-тест5000», «Глюкотест», «Клинистикс», для определения кетоновых тел в моче применялись диагностические тест-полоски «кетофан», «кетостикс», которые опускались в мочу на 5 секунд (интенсивность окрашивания сравнивалась со шкалой).
Ретроспективно проведен анализ результатов гликированного гемоглобина А 1с. Гликированный гемоглобин исследовался при каждом случае госпитализации и повторно в амбулаторных условиях каждые три месяца. Для исследования производился забор капиллярной крови. Исследование мочи на микроальбуминурию проводилось Micro-Bumintest (с пределом чувствительности более 40 мг/л) или MIKRAL-TEST" ("BOEHRINGER MANNHEIM" Германия).
Инструментальные методы исследования проводились аппаратами УЗИ, ЭКГ, ЭХО-КС, ЭХО-ЭГ, ЭЭГ, РЭГ.
При выполнении исследования были использованы основные методы биостатистики. Рассчитывались интенсивные и экстенсивные показатели, характеризующие тенденции общей, первичной и госпитализированной заболеваемости СД1 по районам области. Анализ основных групповых свойств производился на основании расчетов средних уровней признаков, их разнообразия, репрезентативности выборочных групп, коэффициентов корреляции и их ошибок. Статистическая обработка материала исследования проведена с использованием стандартных программных пакетов Excel, Access на IВМ–РС–586.
Оценка качества жизни проводилась по опроснику Medical Outcomes Study Short Form.
Результаты исследования
Частота госпитализированной заболеваемости детей с сахарным диабетом I типа с 1994 по 2012 гг. возросла с 22,7 до 102,1 на 100000 детского населения области, т.е. в 4,5 раза (рис. 1.).

Рис. 1. Динамика частоты госпитализированной заболеваемости детей по поводу сахарного диабета I типа за 1994-2012 годы (на 100000 детского населения области)
Установлено, что пики госпитализаций отмечались в июле-августе (22,2%) и ноябре-декабре (18%), что связано с влиянием ряда медико-социальных факторов: нарушением режима углеводного обмена, гипокинезией, острой респираторной вирусной инфекции. В «благоприятные» в климатическом плане месяцы - май (6,2%) и сентябрь (4,6%) регистрировалась минимальная частота госпитализаций. Наибольшие доли госпитализированных в среднем приходились на подростков (15-17 лет) - 35,1% и детей среднего школьного возраста (7-10 лет) – 32,2%, что связано с началом социализации детей, увеличением контакта с инфекцией, воздействием гонадотропных стероидов, эмоциональными стрессами, а минимальный – на детей до 2-х лет (рис. 2).

Рис. 2. Распределение госпитализированных с СДI в среднем за 1994-2009 гг. по возрастным группам (%%)
Анализ порайонной заболеваемости позволил установить, что из районов города дети СД1 чаще поступают из Советского района (51,9 случая на 100000 детского населения), реже из Трусовского (24,9 на 100000 дет. населения). При сравнительном анализе районов области на первом месте был Ахтубинский район, на втором месте - Икрянинский, на третьем - Володарский район, что обусловлено географическим расположением.
Наше исследование показало, что максимальная доля детей, страдающих СД1, родилась в мае (12,8%) и сентябре (11,2%) - октябре (9,7%), а минимальное - в апреле (5,3%) и в ноябре (5,8%).
На манифестацию аутоиммунного процесса у детей, рожденных в мае, мог оказать влияние инфекционный фактор, воздействие которого произошло в декабре (с 4 мес. внутриутробного развития) и позднее, т.е., в холодное время года, когда частота ОРВИ возрастает.
Установлено, мальчики болеют СД1 чаще (52%), чем девочки (48%) и госпитализируются достоверно чаще, чем девочки (t = 3,3). Данная тенденция характерна для лиц европеоидной группы в популяциях, где уровень заболеваемости наивысший.
Было выявлено, что максимальные доли случаев «дебюта» СД1 были зарегистрированы в феврале (13,4%) и декабре (9,7%), реже - в июне (3,6%). Полученные различия были статистически достоверными (t = 2.4). По данным литературы, в северном полушарии большинство случаев заболевания выявляются в зимние месяцы (декабрь-февраль), в период ОРВИ и повышенного потребления пищи, а минимальное количество случаев – летом.
Наше исследование показало, что дети, прошедшие обучение в «школе сахарного диабета», госпитализируются реже, за исключением подростков, у которых снижается комплаентность и влияние на них родителей (рис.3).
 Рис. 3. Сравнительный мониторинг госпитализированной заболеваемости сахарным диабетом 1 типа и данных обучения в «школе сахарного диабета» с учетом возраста в среднем за период 1994-2009 гг.
Рис. 3. Сравнительный мониторинг госпитализированной заболеваемости сахарным диабетом 1 типа и данных обучения в «школе сахарного диабета» с учетом возраста в среднем за период 1994-2009 гг.
Нами выявлено, что средняя продолжительность пребывания на койке снизилась за 15-летний период в 1,5 раза (рис. 4).
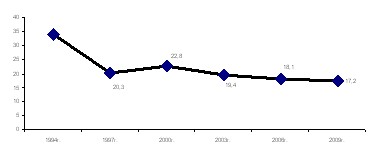 Рис. 4. Средняя продолжительность пребывания на койке при сахарном диабете 1 типа у детей и подростков
Рис. 4. Средняя продолжительность пребывания на койке при сахарном диабете 1 типа у детей и подростков
При анализе показателя повторной госпитализации средние сроки пребывания на койке сократились в 2 раза, что объясняется меньшим процентом госпитализаций с острыми осложнениями СД1 (кетозом, кетоацидозом, комой).
При анализе медико-биологических факторов установлено преобладание доли новорожденных, у которых впоследствии развился СД1, рожденных от первой (48,1%) беременности, первых родов (54,8%), что статистически достоверно (t=2.5). В структуре причин патологии беременности и родов у матерей преобладали угроза выкидыша и преждевременные роды (5,8%), ранний и поздний гестозы (4,0%), анемия беременных и кесарево сечение (по 2,3%), резус-конфликт, раннее излитие вод, легкое и среднее отклонение по шкале Апгар – 6-3 баллов и ниже (2,2%). Одной из причин угрозы выкидыша являются внутриутробные инфекции. По данным Эндокринологического научного центра г. Москвы вирус краснухи, цитомегаловирус могут вызывать вирусиндуцированный диабет, обладают бета-токсическим действием, вызывают деструкцию бета-клеток, которая выражается в развитии абсолютной инсулиновой недостаточности.
Наше исследование показало, что отцы болеют СД1 у 3,7%, а матери у 1,4% пациентов и в анамнезе СД1 статистически чаще регистрируется по линии отца (7,9%) (t=2.3). Объяснением этому могут служить возможные спонтанные аборты у предрасположенных к диабету плодов у матерей с СД; влияние материнской иммунологической толерантности к аутоантигенам против бета-клеток плодов; повышенная передача HLA предрасполагающих генов от отцов; геномный импринтинг.
Определено, что СД1 достоверно чаще встречается у детей с нормальной массой (3000-3400г.) тела при рождении, чем у детей с массой тела 4000г. и более (t=4.7) и 2200г. и ниже (t = 4.2). Это объясняется рядом факторов: витамин-Д-профилактикой в группе недоношенных и незрелых детей и большей структурной и функциональной зрелостью органов и систем у ребенка с массой более 4000г.
В структуре инфекционных заболеваний в анамнезе у детей с СД1 первое место занимали ОРВИ (82,8%), второе - ветряная оспа (46%), третье - краснуха (11,6%), четвертое - корь (6%), пятое - КИНЭ (5,2%). Статистически достоверно чаще СД1 наблюдался у детей, перенесших два-три инфекционных заболевания (t = 2.2). Наиболее частым сочетанием инфекционных болезней было: ОРВИ и ветряная оспа (30%); ОРВИ, ветряная оспа и краснуха (8%). Удельный вес привитых детей с сахарным диабетом 1 типа в целом за исследованный период составил 83,2%, что является ниже нормативного.
В структуре сопутствующей соматической патологии у детей с СД1 в среднем за исследованный период на первом месте находились заболевания ЖКТ (20,5%), на втором – аллергические (атопические) заболевания (17,2%), на третьем – хронические очаги инфекции носоглоточного кольца (аденоидит, тонзиллит, кариес зубов) и болезни органа зрения – (по 14,8%), на четвертом – патология ЦНС (12,5%).
Анализ клинических проявлений СД1 за исследованный период показал преобладание таких симптомов, как сухость кожи и слизистых (42%), налет на языке (25%), запах ацетона в выдыхаемом воздухе (22,5%), снижение массы тела (22,2%), увеличение печени (21,4%) и ее болезненность при пальпации (19,3%).
Первое место в структуре осложнений СД1 принадлежит поражению органа зрения – 29% (ангиопатия сетчатки, ретинопатия, катаракта). Чаще всего это осложнение регистрируется среди девочек (24%), у всех детей после 14 лет возрастает в 1,5 раза и не зависит от «стажа» заболевания и свидетельствует в пользу декомпенсации СД1. Второе место занимает нефропатия (27,0%), которая в 2,5 раза чаще встречается у мальчиков и не зависит от «стажа» болезни, чаще регистрируется в подростковой группе. После 14 лет доля нефропатий возрастает в 1,8 раз (в 1,7 раза у девочек и в 2 раза у мальчиков). У 1/5 детей регистрировался жировой гепатоз, чаще до 14 лет, что, возможно, связано с нестабильностью гликемии у детей младшей возрастной группы, с частыми гипогликемическими состояниями. «Кардиальные события» (миокардиодистрофия, кардиопатия) и полинейропатия встречаются у детей практически с одинаковой частотой (19%). Миокардиодистрофия в 2,5 раза чаще встречались у девочек. Доли этих осложнений у всех детей с СД1 возрастали после 14 лет более, чем в 2 раза, а полинейропатия возрастает у мальчиков в подростковом возрасте в 6 раз.
Анализ анамнеза жизни детей показал, что СД1 сопутствует высокая частота аутоиммунного поражения щитовидной железы (в 2,8 раза чаще, чем в контрольной группе). Региональной особенностью является преобладание атопических заболеваний у детей с СД1 (в 3,5 раза чаще) по сравнению с регионом сравнения (Краснодарским краем).
Нами установлено, что в анамнезе у детей с СД1 в 6 раз чаще, чем в контрольной группе встречается эпидемический паротит, в 3 раза чаще коклюш, более, чем в 2 раза - инфекционный мононуклеоз, более, чем в 1,1 раза - краснуха. Данные инфекции входят в группу «диабетогенных».
Данные 15-летнего периода наблюдения позволили выявить динамику наиболее часто встречаемых жалоб у детей с СД1. Реже, чем 15 лет назад стали встречаться такие симптомы, как полидипсия (в 1,7 раз, t=2,1), полиурия (в 2,8 раз, t=9,1), снижение аппетита (в 1,7 раз, t=2,1). На наш взгляд, это обусловлено ранним выявлением заболевания, доступностью средств самоконтроля, возросшей настороженностью врачей и родителей в отношении СД.
Проведенный нами анализ показал, что такие симптомы, как полидипсия, потеря массы тела, полиурия, повышение или снижение аппетита, рвота встречаются с такой же частотой, как и в московской популяции детей с впервые выявленным СД1. Однако, такие симптомы, как энурез, фурункулез и ожирение в АО у детей с дебютом сахарного диабета встречаются реже (в 3, 7 и 14 раз соответственно), что можно рассматривать как региональную особенность (t = 3,3).
Развернутые клинические проявления СД1 появляются на первом месяце заболевания, что является статистически достоверным (t =3.3).
По нашим данным, около 10% детей с впервые выявленным СД1 обращаются к специалисту в состоянии диабетического кетоацидоза. Среди острых осложнений тяжелый ДКА, в том числе, прекому и кому, имели 20% госпитализированных детей, эпизоды кетоза (без нарушения самочувствия) отмечались у 25% и регистрировались в 1,5 раза чаще у девочек. Анализируя показатель зависимости ДКА от «стажа» СД1 следует подчеркнуть, что ДКА регистрируется в 10 раз чаще дебюте и в 6 раз чаще в первый год по сравнению с последующими годами заболевания. Это связано с отсутствием опыта и навыков в распознавании первых симптомов острых осложнений и своевременного обращения к специалистам со стороны пациентов и их родителей. В Астраханской области ДКА с комой и прекомой встречается чаще по сравнению с Московской областью и Красноярским краем (в 2 и 3,7 раза соответственно). Полученные данные существенно выше показателей других стран, где частота ДКА выше 20% рассматривается как показатель поздней диагностики СД1.
У детей с СД1 тахикардия (75-90 перцентиль) регистрируется после 10 лет, а выраженная тахикардия - в подростковом возрасте (14-17 лет) и чаще, чем в контрольной группе.
Повышение (центили 75–90%) систолического (в 4 раза) и диастолического (в 6 раз) артериального давления чаще регистрируется в группе детей СД1 и в период пубертата.
В литературе в последние годы описывают показатель общего холестерина крови, влияющий на прогноз развития сердечнососудистых осложнений и формирования диабетической нефропатии. У 24,7% детей и подростков с СД 1 типа отмечается высокий риск развития сердечнососудистых осложнений.
Результаты исследования показали, что 70% детей и подростков с СД 1 типа поступили с показателями глюкозы крови, свидетельствующими за декомпенсацию сахарного диабета. Аналогичная тенденция прослеживается в Красноярской области. По нашим данным средняя препрандиальная гликемия составила 14,3±0,59 ммоль/л, а постпрандиальная 11,5±0,4 ммоль/л (t = 3.62).
У более 40% детей фаза декомпенсации подтверждена показателем гликированного гемоглобина. По нашим данным средний показатель гликированного Нв А1с составляет 11,6%, что соответствует среднему показателю гликемии - 14,3 ммоль/л и в 1,5 раза выше, чем в московской популяции детей (менее 8%).
Важным критерием ранней диагностики диабетической нефропатии считается выявление экскреции альбумина с мочой более 30 мг/сутки (или 20 мг/л) в двух из трёх проведенных в течение одного месяца анализах. Мы установили, что отрицательный и сомнительный тест на МАУ (менее 20 мг/мл) регистрировался у 64% пациентов, а положительный (более 20 мг/мл или 30 мг/сутки) - у 36%. Причем, МАУ выявлялась в 2,5 раза чаще у мальчиков и достоверно чаще в подростковой группе детей, что рассматривается как неблагоприятный фактор формирования ДНП. Не выявлено связи частоты выявления МАУ со «стажем» заболевания. У детей с положительной реакцией мочи на микроальбумин «стаж» заболевания был 1-2 года. Аналогичная тенденция отмечается в Московской и Оренбургской областях.
Анализируя показатели УЗИ, в 50% случаев был выявлен диабетический гепатоз и реактивные изменения поджелудочной железы без клинических проявлений. У пациентов с СД1 на УЗИ чаще, чем в контрольной группе регистрировались увеличение и изменение структуры печени (в 2,5 раза), анатомические аномалии почек (в 1,3 раза) и добавочная селезенка (в 1,7 раз). У трети детей с СД 1 типа на УЗИ выявлено увеличение щитовидной железы с УЗИ клиникой аутоиммунного тиреоидита (диффузно-неоднородная структура, фиброзные тяжи, зоны сниженной эхогенности). Полученные данные свидетельствуют, что патология щитовидной железы у пациентов с СД1 встречается в 5 раз чаще (33,3%), чем в контрольной группе (6,4%).
По результатам анализа ЭХО-ЭГ детей с СД1 установлена более частая регистрация внутричерепной гипертензии (36,4%), чем в контрольной группе (12,9%).
Больше, чем у половины детей с СД 1 типа (57,2%), у которых проведено ЭХО-КС выявлены МАРС, ПМК, эктопическая хорда, открытое овальное окно, которые встречаются в 2,5 раза чаще, чем в контрольной группе (20%), в связи с этим возрастает диагностическая ценность данного исследования для пациентов с СД1.
Нами установлено, что у пациентов с СД1 чаще, чем в контрольной группе встречаются синусовая аритмия (в 7,3 раз), нарушение внутрижелудочковой проводимости (в 5 раз), синдром ранней реполяризации желудочков (в 4,5 раза), метаболические изменения в миокарде (в 2,5 раза), неполная блокада правой ножки пучка Гиса (в 2,4 раза), нарушения ритма в виде тахи - и брадикардии (в 2 раза), миграция водителя ритма по предсердиям (в 1,8 раз), отклонение ЭОС влево (в 1,7 раз). Вышеуказанные изменения являются электрокардиографическими признаками дистрофии миокарда и являются показаниями к использованию бифункционального мониторирования и эхокардиографии для выявления кардиомиопатии у детей. Результаты нашего исследования по характеру выявляемой патологии на ЭКГ у детей с СД1 подтверждают литературные данные о результатах обследования детей с СД1 по регионам России.
Нами проведена оценка физического развития детей с СД1. При сравнении групп детей с СД1 статистически достоверно чаще регистрируется средний рост (25-75 перцентиль) (t=3.2). По совокупности дети, имеющие рост выше среднего, высокий и очень высокий рост, составляли самую большую группу (41,7%). Очень низкий рост у 2,3% детей и чаще у мальчиков. Гармоничное физическое развитие отмечено у 79% мальчиков и 63% девочек. Такие не столь значимые изменения в показателях физического развития у детей и подростков с СД1 обусловлены внедрением высококачественных препаратов инсулина, возможностью проведения постоянного самоконтроля. Это подтверждают и работы О.В. Папышевой (2000г.), Э.П. Касаткиной, В.Н. Панфиловой (2010г.).
Резюмируя изложенное выше, у детей с СД1 АО чаще встречаются: атопические заболевания, заболевания щитовидной железы. В анамнезе преобладают эпидемический паротит, коклюш, мононуклеоз, краснуха, ОРВИ, хронические очаги инфекции. Классическими признаками болезни были отмечены – жажда, частое мочеиспускание, похудение при повышенном аппетите. За последние годы снизилось число пациентов с ведущими жалобами СД1, что связано с ранним выявлением заболевания, повышенной настороженностью врачей, доступностью средств экспресс-диагностики глюкозы крови. Установлены сроки появления клинических симптомов, которые совпадают с данными литературы. Выявлены группы риска с учетом возраста и пола, которые свидетельствуют о высоком риске возникновения артериальной гипертонии в группе подростков, жирового гепатоза в группе детей до 14 лет, кетоацидоза, кардиомиопатии в группе девочек, нефропатии, полинейропатии и задержке роста в группе мальчиков.
Опрос-интервью показал, что среди матерей был выше удельный вес (42,8%), имеющих высшее образование (34,0%). 2/3 отцов курили до рождения данного ребенка. У трети матерей (26,5%) во время беременности регистрировались стрессовые ситуации. 62,5% матерей и 15% отцов, до рождения данного ребенка, имели хроническое заболевание. 37,5% матерей во время беременности перенесли ОРВИ. 33% детей родились при родах с патологией и 17% при преждевременных родах, грудное вскармливание менее 4 месяцев – 62%. 20% детей состояло на диспансерном учете у невролога, 20% у кардиолога и 10% у других специалистов.
Анализируя анкетные данные (опросник SF-36) был сделан вывод, что проведенное стационарное лечение позволило улучшить все показатели, характеризующие как физические, так и психологические компоненты образа жизни детей с СД1.
ВЫВОДЫ
1. Основной объем стационарной помощи детям с СД1 в Астраханской области выполняет эндокринологическое отделение ГБУЗ АО «ОДКБ им. Н.Н.Силищевой». В последние годы показатели госпитализированной заболеваемости имеют тенденцию роста в 4,5 раза (с 22,7 на 100000 детского населения в 1994г. до 102,1 в 2012г.). На уровень заболеваемости существенное влияние оказывает место проживания, время года, возраст. Повозрастные доли госпитализаций с СД1 выше у детей, не прошедших «школу сахарного диабета». Отмечен достоверный рост заболеваемости впервые выявленного СД1 с 5,2% (1994г.) до 11,8% (2010г.).
2. Заболевание СД1 может сформироваться еще антенатально или на первом году жизни, чему способствуют медико-социальные факторы риска. Наиболее неблагоприятное влияние в этот период оказывают: угроза выкидыша, преждевременные роды, гестоз, первая беременность, анемия беременных, легкое и среднее отклонение по шкале Апгар, сахарный диабет по линии отца (t=2,3), возраст родителей 20-29 лет (t=4.6), курение и стресс.
3. Наиболее характерными признаками СД1 являются в порядке убывания значимости: плохая переносимость больших перерывов в приеме пищи, повышенная потребность в сладком, голодные головные боли, ощущение слабости через 1,5-2 часа после приема пищи. Развернутые симптомы СД1 появляются в течение первого месяца заболевания.
Важную роль в течении, прогнозе СД1 играют осложнения: поражения органа зрения, нефропатия, гепатоз, кардиопатия, нейропатия. На уровень и структуру осложнений существенное влияние оказывает возраст, пол (t=2,2) и «стаж» заболевания (t=1,4).
Показатели параклинических методов исследования у больных СД1 зависят от тяжести течения заболевания, развития осложнений. Повышение уровня холестерина крови, общего белка является прогностически неблагоприятным признаком по развитию осложнений (кетоацидоз, нефропатия). Нефропатия сопровождается повышением уровня креатинина крови, микроальбуминурии в моче. Диагностическую ценность имеет ультразвуковое исследование органов брюшной полости: у 50% больных жировой гепатоз верифицируется только эхографически, МАРС (у 52%), реактивный панкреатит (17,3%), пороки развития почек (8,6%). Нарушение внутрижелудочковой проводимости, ранняя реполяризация желудочков регистрируется (по данным ЭКГ) в 5 раз чаще, чем в контрольной группе, в 1,8 раз чаще выявляется миграция водителя ритма.
4. Условия и образ жизни ребенка и семьи, в которой он воспитывается, влияют на развитие СД1 у детей и подростков. Факторами риска возникновения СД1 в дошкольных, школьных и подростковых возрастах являются сочетание 2-3 «диабетогенных» вирусов (t=2,2), аутоиммунное поражение щитовидной железы, атопические заболевания, заболевания пищеварительной системы.
5. Приоритетными направлениями оптимизации помощи детям с СД1 следует считать: предупреждение формирования заболевания, раннее выявление патологии и осложнений, совершенствование ранней диагностики на уровне педиатрического участка, улучшение качества стационарной помощи в эндокринологическом отделении.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1.С целью улучшения качества стационарной помощи детям и подросткам с СД1 осуществлять тщательный отбор больных при плановой госпитализации, при возможности, заменяя условия круглосуточного пребывания на лечение или обследование в условиях дневного стационара. Органам управления здравоохранения целесообразно расширить возможности использования «школы сахарного диабета» в области стационарзамещающих форм лечения и обследования больных с СД1. Врачи отделения обязаны в полном объеме информировать родителей о заболевании, развитии осложнений, прогнозе заболевания.
2. С целью повышения эффективности ранней диагностики на уровне педиатрического участка следует при формировании и разработке программ последипломного образования для педиатров, эндокринологов, медсестер расширить раздел, касающийся факторов риска развития ранних симптомов СД1. Участковым врачам необходимо формировать группы риска по сахарному диабету, обеспечить их специализированным обследованием, консультирование у городского (областного) детского эндокринолога. Оценку физического развития, соматического статуса детей и подростков с СД1 необходимо проводить на основании единых стандартов с учетом региональных особенностей. Органам управления здравоохранением необходимо обеспечить доступность всех необходимых лабораторных и инструментальных исследований на уровне детских поликлиник.
3. С целью совершенствования работы детских поликлиник с диспансерной группой больных органам управления здравоохранением, страховым медицинским организациям необходимо усилить контроль за разработкой и качеством реализации программ реабилитации детей и подростков с СД1, за выполнением в полном объеме стандартов обследования и лечения. Участковой службе под контролем детских эндокринологов обеспечить мониторинг за состоянием здоровья детей из этой группы пациентов, организовать обследование, лечение, консультирование, регулярное наблюдение в соответствии с алгоритмами. Участковым педиатрам, областным и городским детским эндокринологам целесообразно пересмотреть критерии подходов к установке диагноза, критериев направления на госпитализацию, обеспечить полное всестороннее обследование пациентов при направлении на плановую госпитализацию. Рекомендуется внедрение разработанной по результатам настоящего исследования программы диспансерного наблюдения за детьми и подростками группы риска по развитию СД1 и, состоящих на учете у детского эндокринолога.
4. С целью раннего выявления осложнений необходимо своевременно формировать группы риска по СД1 и проводить комплекс диагностических мероприятий, разработанный в ходе настоящего исследования.
5. Разработанная программа комплексного исследования клинико-социальной оценки СД1 у детей и подростков может служить моделью для проведения исследования по комплексной оценке СД1 в других регионах.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ
ПО ТЕМЕ ДИССЕРТАЦИИ
- Отто, Н.Ю. Значение метода лазерной допплеровской флоуметрии для доклинической диагностики микроангиопатии у детей с сахарным диабетом 1 типа / Н.Ю. Отто, Э.Г. Бахмутова, А.А. Джумагазиев // Современные вопросы педиатрии. – 2006. Т.5. - № 1.- С.53.
- Отто, Н.Ю.Основные пути оптимизации одной из социально значимых групп/ Н.Ю. Отто, Г.Р. Сагитова // Медицинский академический журнал. – Санкт – Петербург. – 2010. – Т.10. - №5. – С. 190.
- Отто, Н.Ю. Современные инсулины при лечении детей с сахарным диабетом 1 типа: «за» и «против»/ Н.Ю. Отто, Г.Р, Сагитова, М.Я. Ледяев // Вестник Волгоградского государственного медицинского университета. – Волгоград. – 2013. - №4 (48). – С. 30-33.
- Частота встречаемости диабетической кардиомиопатии у детей с сахарным диабетом 1 типа по данным детского эндокринологического отделения/ Н.Ю. Отто, О.В. Уразгалиева, Н.С. Черкасов, А.Ю. Подулясская // Материалы межрегиональной научно-практической конференции «Актуальные проблемы кардиологии детей и взрослых 2008». – Астрахань. – 2008. – С. 98-100.
- Отто, Н.Ю. Последствия сахарного диабета в детском возрасте/ Н.Ю. Отто // Астраханский медицинский журнал. Астрахань. 2009. - № 3. – С. 79-83.
- Отто, Н.Ю. Выбор оптимальных комбинаций инсулинов для лечения инсулинозависимого сахарного диабета в педиатрической практике/ Н.Ю. Отто, А.Е. Верещагина, А.Ю. Подулясская // VIII межрегиональная научно-практическая конференция «Лекарство и здоровье человека». – Астрахань. – 2009. С. 37-40.
- Отто, Н.Ю. Осложнения сахарного диабета 1 типа у детей/ Н.Ю. Отто, Г.Р. Сагитова // Труды Астраханской государственной медицинской академии. – Астрахань. – 2009 – Т.39. – С. 207-210.
- Особенности митохондриальных дисфункций у больных ацетонемической рвотой/ Н.Ю. Отто, Т.Л. Ильенко, О.Е. Башкина и др. // Материалы XVI Российского национального конгресса «Человек и лекарство». – Москва. – 2009. – С. 437.
- Отто, Н.Ю. Особенности течения сахарного диабета у детей, проживающих в Астраханской области/ Н.Ю. Отто, Г.Р. Сагитова // Главный врач Юга России. – Ставрополь. – 2009.№ 3 (18). – С. 35-37.
- Частота использования и эффективность различных комбинаций инсулинов при лечении детей и подростков/ Н.Ю. Отто, А.Е. Верещагина, А.Ю. Подулясская, Г.Р. Сагитова // Труды Астраханской государственной медицинской академии. Астрахань. – 2009. – Т.40. – С.104.
- Отто, Н.Ю. Диабетическая нефропатия у детей/ Н.Ю. Отто, Г.Р. Сагитова // Труды Астраханской государственной медицинской академии. Астрахань. – 2009. – Т.40. – С.216-217.
- Эффективность комбинаций инсулинов в детской эндокринологии (по данным Астраханской области)/ Н.Ю. Отто, А.Е. Верещагина, А.Ю. Подулясская, Г.Р. Сагитова // Главный врач Юга России. – Ставрополь. – 2009.№ 4 (19). – С. 23-25.
- Отто, Н.Ю. Структура осложнений сахарного диабета 1 типа у детей Астраханской области/ Н.Ю. Отто, Г.Р. Сагитова // Международный конгресс «Современные технологии в педиатрии и детской хирургии». – Москва. – 2009. – С. 237.
- Отто, Н.Ю. Осложнения сахарного диабета в детском возрасте/ Н.Ю. Отто, Г.Р. Сагитова // Монография, Астрахань. - 2010. – 132 с.
- Отто, Н.Ю. Частота метаболических нарушений у детей подростков, страдающих ожирением/ Н.Ю. Отто, А.Е. Верещагина, А.Ю. Подулясская // Международный конгресс «Инновационные технологии в педиатрии и детской хирургии. – Москва. – 2010. – С.281-282.
- Отто, Н.Ю. Схема реабилитации детей с диабетической периферической полинейропатией/ Н.Ю. Отто // VII Международный конгресс по реабилитации в медицине и иммунореабилитации. - Нью-Йорк. – 2012. – Т.13. - № 1. – С.105-106.
- Состояние сердечной деятельности у детей с сахарным диабетом 1 типа/ Н.Ю. Отто, А.О. Яровая, Т.Н. Доронина, Н.С. Гончарук // Кардиология и кардиохирургия. Инновационные решения-2013. – Астрахань.- 2013. – С.99-103.
СПИСОК СОКРАЩЕНИЙ
АО – Астраханская область
ДНП – диабетическая нефропатия
ДКА – диабетический кетоацидоз
ЖКТ – желудочно-кишечный тракт
КИНЭ – кишечная инфекция неясной этиологии
МАУ – микроальбуминурия
МАРС – малые аномалии развития сердца
Мл – миллилитры
ПМК – проляпс митрального клапана
РЭГ - реоэнцефалография
СД1 – сахарный диабет 1 типа
ЭХО-КС – ЭХО кардиоскопия
ЭХО – ЭГ – ЭХО – энцефалография
ЭКГ – электрокардиография
ЭОС – электрическая ось сердца
УЗИ – ультрозвуковое исследование
Нв Ас1 – гликированный гемоглобин
ОТТО НАТАЛЬЯ ЮРЬЕВНА
КОМПЛЕКСНАЯ КЛИНИКО-СОЦИАЛЬНАЯ ОЦЕНКА
САХАРНОГО ДИАБЕТА ПЕРВОГО ТИПА
В ДЕТСКОМ ВОЗРАСТЕ
(ПО ДАННЫМ АСТРАХАНСКОЙ ОБЛАСТИ)
14.01.08 – «Педиатрия»
14.02.03 – «Общественное здоровье и здравоохранение»
АВТОРЕФЕРАТ
диссертации на соискание ученой степени
кандидата медицинских наук
Подписано в печать
Тираж 100 экз. Заказ №
Издательство ГБОУ ВПО «Астраханская государственная
медицинская академия» Минздрава России
414000, г. Астрахань, ул. Бакинская, 121

