Рентгеноэндоваскулярная диагностика и лечение больных с варикоцеле
На правах рукописи
ИШМЕТОВ Владимир Шамильевич
РЕНТГЕНОЭНДОВАСКУЛЯРНАЯ
ДИАГНОСТИКА И ЛЕЧЕНИЕ БОЛЬНЫХ С ВАРИКОЦЕЛЕ
14.01.13 – лучевая диагностика, лучевая терапия
14.01.26 – сердечно-сосудистая хирургия
Автореферат
на соискание ученой степени
доктора медицинских наук
Нижний Новгород – 2010
Работа выполнена в ГОУ ВПО «Башкирский государственный медицинский университет Федерального агентства по здравоохранению и социальному развитию».
Научные консультанты:
доктор медицинских наук, профессор
Гарипов Рим Мухарямович ГОУ ВПО «Башкирский государственный медицинский университет Росздрава», г. Уфа
доктор медицинских наук, профессор
Плечев Владимир Вячеславович
ГОУ ВПО «Башкирский государственный медицинский университет Росздрава», г. Уфа.
Официальные оппоненты:
член-корреспондент РАМН, доктор медицинских наук, профессор
Коков Леонид Сергеевич, Федеральное государственное учреждение «Институт хирургии им. А.В.Вишневского», г. Москва
доктор медицинских наук, профессор
Муфазалов Фагим Фанисович, ГОУ ВПО «Башкирский государственный медицинский университет Росздрава», г. Уфа
доктор медицинских наук
Шарабрин Евгений Георгиевич, ГОУ ВПО «Нижегородская государственная медицинская академия Росздрава», г. Нижний Новгород
Ведущая организация: ГОУ ВПО «Российский государственный медицинский университет Федерального агентства по здравоохранению и социальному развитию», г. Москва.
Защита состоится «___» _________2010 года в ___ часов на заседании диссертационного совета Д 208.061.02 при ГОУ ВПО «Нижегородская государственная медицинская академия Росздрава» по адресу: 603005, г. Нижний Новгород, пл. Минина, д.10/1.
С диссертацией можно ознакомиться в библиотеке ГОУ ВПО «Нижегородской государственной медицинской академии Росздрава» по адресу: 603005, г. Нижний Новгород, ул. Медицинская,4.
Автореферат разослан «__» _________2010.
Ученый секретарь диссертационного совета
кандидат медицинских наук Ю.А. Орлова
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность темы исследования. По определению Всемирной Организации Здравоохранения (ВОЗ) репродуктивное здоровье – это состояние полного физического, умственного и социального благополучия, а не просто отсутствие болезней или недугов во всех сферах, касающихся репродуктивной системы, её функций и процессов. Известно, что если частота бесплодных браков достигает или превышает критический уровень 15%, то проблема бесплодия в этом случае приобретает государственное значение. Поэтому лечение мужского бесплодия на фоне варикоцеле, следует рассматривать как резерв рождения желанных детей и перспективного увеличения репродуктивного потенциала населения. По оценке специалистов, в Европе бесплодны около 10% супружеских пар, в США – 8–15%, в Канаде – около 17%, в Австралии – 15,4%. Доля бесплодных браков на территории России колеблется от 8 до 17,5%. В 42,6–65,3% случаев бесплодие в браке обусловлено нарушением репродуктивной функции женщин, в 5,0–6,3% – мужчины, в 27,7–48,4% – нарушениями у обоих супругов. Приблизительно в 2,3% случаев причину бесплодия выявить не удается. То, что бездетность отрицательно сказывается на качестве жизни, очевидно для неспециалиста. Число разводов среди бесплодных пар выше в 6-7 раз по сравнению с аналогичными показателями в популяции. Бесплодие часто является причиной потери интереса к жизни, работе, ведет к тяжелым психосексуальным и эмоциональным расстройствам. Преобладающие причины мужского бесплодия – нарушения сперматогенеза (33,3% случаев), инфекция добавочных половых желез (4,3–29,2%), варикоцеле (12,3–20,8%). (Кулаков В.И., 2005; Бесплодный брак).
Варикоцеле – расширение вен гроздьевидного сплетения в пределах семенного канатика. Международный код идентификации – JCD Code 456.4.
По данным, ВОЗ заболеваемость варикоцеле составляет 11,7% во всей популяции мужчин, и достигала 25,4% в группах мужчин с бесплодием (Khera M., Lipshultz L.I., 2008).
Причиной развития варикоцеле является несоответствие механической прочности венозной стенки тому давлению, которое на нее оказывает кровь (Севергина Е.С. с соавт., 2006; Macchi V., Porzionato A., 2008), при этом основной причиной развития первичного варикоцеле является установленная исследованиями S.Gosfay (1959) врожденная слабость венозной стенки вследствие дисплазии соединительной ткани или гипоплазии всех слоев стенки вен. У этих пациентов варикозное расширение вен семенного канатика возникает при нормальных гидродинамических показателях почечного венозного кровотока.
При вторичном варикоцеле имеет место резкое повышение гидродинамического давления в системе левой почечной вены, расширение семенных вен с нормальным строением венозной стенки, формирование недостаточности клапанов и выраженного ретроградного потока в гроздьевидное сплетение.
В качестве одной из причин развития варикоцеле может служить нарушение оттока крови по кремастерной вене и вене семявыносящего протока вследствие их обструкции или препятствия оттоку на уровне подвздошной вены с формированием илеосперматического рефлюкса (Рушанов И.И., Чепуленок В.Б., 1985; Матяшев А.В., 1991; Coolsaet B.L., 1980).
В настоящее время, в связи с ростом количества бесплодных пар, лечение варикоцеле, как одной из причин хирургически корригируемой репродуктивной дисфункции мужчин, заслуживает пристального внимания. Наряду с пациентами, предъявляющими ряд жалоб: боли, ощущение тяжести, дискомфорта в области мошонки по поводу варикоцеле, существует большая группа мужчин с бессимптомным варикозным расширением вен гроздьевидного сплетения и семенного канатика. В ряде случаев единственным проявлением данного заболевания является наличие патоспермии, из-за которой у жен пациентов с варикоцеле не наступает беременность. По оценкам различных исследователей, нарушение сперматогенеза наблюдается у 20–90% мужчин с варикоцеле. В то же время сообщается о том, что варикоцеле не беспокоит большинство мужчин в течение их жизни, а 80% из них – фертильны. При первичном обследовании по поводу бесплодия варикоцеле выявляется у 19–41% мужчин.
На сегодняшний день факт взаимосвязи варикоцеле и снижения репродуктивной функции ни у кого не вызывает сомнений. Однако причина этого до конца не ясна.
Расширение вен гроздьевидного сплетения и семенного канатика, по концепции Ю.Е. Вельтищева (1994), относится как к биологическому (общепатогенному), так и социальному (медико-демографическому и репродуктивному) классам, из-за нарушения фертильности, развития бесплодия.
Угнетающее влияние варикоцеле на сперматогенез и возникновение бесплодия, в настоящее время считается настолько несомненным, что многим пациентам варикоцелэктомия проводится без предварительного исследования эякулята (Першуков А.И., 2002; Zucchi A. et al., 2006; Wu A.K., Walsh T.J., 2008).
Необходимость оперативного лечения больных варикоцеле с репродуктивными дисфункциями подтверждается увеличением случаев наступления беременностей у партнерш пациентов после оперативного лечения. Что касается пациентов с варикоцеле без нарушения сперматогенеза, то все они должны быть поставлены в известность о возможном с течением времени снижении оплодотворяющей способности спермы.
Если рассматривать вопрос о конкретном оперативном вмешательстве, то каждый метод имеет право на свое существование в случае, если он устраняет рефлюкс венозной крови. Наиболее широко распространено применение оперативного вмешательства, выполняемого из забрюшинного доступа, – операция Иванисевича, суть которой – прервать ретроградный ток крови по левой внутренней семенной вене (ЛСВ) на уровне, где она представлена чаще всего одним, реже двумя – тремя стволами. При ее выполнении необходимо очень тщательно изолировать сопровождающие вену лимфатические сосуды и тестикулярную артерию, так как в противном случае это приведет к формированию гидроцеле или гипотрофии яичка.
Одной из основных проблем хирургического лечения является рецидив варикоцеле, который может составлять до 23% (Hart R.R. et al., 1992). Венозная система яичка формируется путем редукции первичной клоачной сети и отличается большой вариабельностью анатомического строения. Единственным методом уменьшения количества рецидивов является тщательная ревизия забрюшинного пространства. Однако существует закономерность – чем реже после варикоцелэктомии возникает рецидив, тем чаще – гидроцеле или увеличение (либо уплотнение) левого яичка. Выделение яичковой вены из окружающих тканей во время хирургических манипуляций приводит к повреждению паравенозных структур (лимфатические сосуды, нервы, тестикулярная артерия), что вызывает такие осложнения как лимфостаз яичка, гидроцеле, выраженный болевой синдром и даже атрофию яичка (May M. et al., 2006).
Всех этих осложнений лишена эндоваскулярная эмболизация семенных вен. При рентгенохирургических манипуляциях полностью сохраняется анатомическая целостность венозной стенки и паравенозных структур. Эндотелий вен не имеет нервных окончаний, поэтому катетер не вызывает никаких ощущений и пациент не нуждается в анестезиологическом пособии. Флебографическая картина дает максимальную информацию об анатомическом строении венозной системы. Просвет вены может быть закрыт на любом уровне и на любом протяжении, что при грамотном подходе дает низкую частоту рецидивов. При эндоваскулярной эмболизации ЛСВ, по данным Н.А. Лопаткина, рецидив составляет 1,5–2,0%. Кроме того, благодаря сохранению яичковой артерии и путей лимфооттока, не наблюдается таких осложнений, как гидроцеле или атрофия яичка, возникающих при использовании других методик.
Знание закономерностей рентгеноанатомического строения ЛСВ позволит разработать унифицированную методику чрескатетерной эмболизации варикоцеле. Применение этого способа способствует увеличению количества успешных катетеризаций ЛСВ, снижает лучевую нагрузку, уменьшает количество и длину имплантируемых спиралей за счет применения жидких склерозантов, тем самым минимизирует количество осложнений и рецидивов.
До сих пор не представлены методики диагностики и лечения больных с различными гемодинамическими типами варикоцеле, не изучены сроки восстановления репродуктивной функции после рентгеноэндоваскулярной эмболизации ЛСВ и других методов хирургического лечения, не оценена их эффективность, безопасность, ближайшие и отдаленные результаты. С позиции вышеизложенного сформулированы цель и задачи исследования.
Цель исследования. Определить роль и место рентгенохирургических методов в диагностике больных с варикозным расширением вен семенного канатика, улучшить результаты лечения варикоцеле рентгеноэндоваскулярной методикой.
Задачи исследования:
1. Провести анализ результатов рентгенохирургического лечения больных варикоцеле, выявить причины развития рецидива заболевания.
2. Изучить, по данным рентгенологического исследования, особенности рентгеноанатомического строения левой внутренней семенной вены у больных варикоцеле, особенно осложненных репродуктивными дисфункциями для определения уровня, числа и длины имплантации эмболизационных спиралей.
3. Стандартизировать методику имплантации эмболизационных спиралей в соответствии с полученными рентгеноанатомическими данными, с применением жидких склерозирующих препаратов (мелкодисперсная пена 3% раствора тромбовара).
4. Изучить влияние хирургических вмешательств при варикоцеле на состояние репродуктивной функции мужчин.
5. Исследовать уровень и состояние генерации активных форм кислорода в семенной жидкости, определить состояния свободно-радикального окисления в эякуляте, изучить параметры эякулята после проведенного хирургического лечения варикоцеле.
6. Определить значимость эмболизации левой внутренней семенной вены для почечной венозной гемодинамики у больных варикоцеле с исходной нормотензией в левой почечной вене на фоне репродуктивных дисфункций.
7. Изучить, по данным рентгеноэндоваскулярного хирургического исследования, распространенность и значимость илеосперматического и других патологических сбросов в левую внутреннюю семенную вену среди больных варикоцеле, осложненного репродуктивными дисфункциями.
8. Провести сравнительную оценку результатов применения методик выполнения рентгеноэндоваскулярной эмболизации и лапароскопического клиппирования левой яичковой вены.
9. Изучить ближайшие и отдаленные результаты рентгенохирургического лечения варикоцеле на фоне репродуктивных дисфункций.
Научная новизна. Впервые проанализированы результаты внедренной методики «Способ рентгенохирургической диагностики гемодинамического типа варикоцеле» (патент РФ на изобретение № 2265402 от 10.12.2005 г.), которая заключается в инвазивном измерении прямого кровяного давления в нижней полой, левой подвздошной, правой почечной и в левой почечной венах в ортостазе и клиностазе, позволяющая установить наличие аортомезентериального «пинцета».
Впервые представлены результаты внедренной методики рентгенохирургической диагностики гемодинамического типа варикоцеле, основанной на обязательном выполнении ретроградной флебографии левой наружной подвздошной вены, с наложением жгута в верхней трети бедра, с целью улучшения гидродинамических условий флебографии (патент РФ на изобретение № 2309675 от 16.12.2005 г. «Способ диагностики гемодинамического типа варикоцеле»).
Впервые разработана и усовершенствована унифицированная методика эндоваскулярной двухуровневой окклюзии, основанная на имплантации эмболизационных спиралей в дистальной и проксимальной трети левой внутренней семенной вены, позволяющая прекращать венозный кровоток на протяжении, независимо от анатомического строения левой внутренней семенной вены (патент РФ на изобретение № 2312622 от 27.04.2006 г. «Способ эндоваскулярной двухуровневой окклюзии левой внутренней семенной вены»), дополненная применением жидких склерозирующих препаратов (мелкодисперсная пена 3% раствора тромбовара).
Обосновано применение и получены результаты внедрения разработанного бандажа, фиксирующегося к операционному столу при проведении селективной левосторонней ретроградной почечной флебографии на высоте пробы Вальсальвы, для лучшего контрастирования ветвей левой почечной и левой семенной вен (удостоверение на рационализаторское предложение № 2556 от 25.12.2002 г., выданное БГМУ).
Представлены результаты применения разработанных лечебно-диагностических алгоритмов обоснованного выбора операционной тактики лечения варикозного расширения вен семенного канатика в зависимости от гемодинамических типов варикоцеле.
Проведено сравнительное изучение влияния оперативных вмешательств при разных гемодинамических типах варикоцеле на состояние репродуктивной функции мужчин.
На основании примененной нами рентгенологической методики установлено, что илеосперматический венозный сброс у больных варикоцеле с вторичным нарушением сперматогенеза не встречается. У всех обследованных пациентов с варикоцеле выявлен I гемодинамический тип (по Coolsaet B.L., 1980).
Изучено и рентгенологически доказано, что варикозное расширение вен гроздьевидного сплетения может быть обусловлено сбросом крови из бассейна нижней брыжеечной вены в левую внутреннюю семенную вену через порта-кавальные анастомозы. Частота встречаемости мезентерикосперматического венозного сброса составляет 2,9%.
Установлено и доказано, что венозная гипертензия в левой почечной вене, у больных с вторичным варикоцеле, с возрастом купируется за счет формирования естественных обходных анастомозов с восходящей поясничной, полунепарной и другими венами. Эмболизация левой внутренней семенной вены не вызывает значимых изменений давления в левой почечной вене.
Проведен корреляционный анализ данных собранных в группе больных обратившихся к нам с рецидивами после операции Иванисевича и Бернарди. Анализировались: возраст, рентгеноанатомические особенности, показатели давления и градиенты в различных отделах венозной системы, наличие межсистемных анастомозов. Никакой корреляционной связи между наличием рецидива и полученными в ходе рентгенохирургической диагностики данными не выявлено. Это значит, что рецидивы обусловлены техническим несовершенством традиционных операций (Иванисевича, Робба, Бернарди, Паломо-Ерохина) и погрешностями при проведении вышеуказанных операций.
Практическая значимость. Разработанная и внедренная методика способа рентгенохирургической диагностики гемодинамического типа варикоцеле, позволила диагностировать наличие аортомезентериального «пинцета» (nutcracker sindrom) – сдавление устья левой почечной вены между верхней брыжеечной артерией и аортой, что важно для дальнейшего выбора способа хирургического лечения.
Разработанные и внедренные лечебно-диагностические алгоритмы дифференцированной диагностики и лечения различных гемодинамических типов варикоцеле с обоснованным выбором операционной тактики хирургического лечения варикозного расширения вен семенного канатика позволили снизить число рецидивов заболевания.
Выявлено, что при отсутствии условий выполнения рентгено-эндоваскулярной эмболизации левой семенной вены больным с нормотензией в левой почечной вене показана операция лапароскопического клиппирования левой яичковой вены.
Разработанный и внедренный унифицировано-стандартизированный способ эндоваскулярной эмболизации левой внутренней семенной вены позволил значительно повысить качество рентгенохирургического лечения варикоцеле (уменьшить количество имплантируемых спиралей, уменьшить общую длину имплантируемых спиралей, уменьшить общее время процедуры, снизить лучевую нагрузку, а применение жидких склерозирующих препаратов привело к отсутствию рецидивов).
Определение хемилюминесценции семенной жидкости у больных варикоцеле позволяют прогнозировать течение заболевания, оценить эффективность проведенного хирургического лечения.
Доказано, что выполнение оперативных вмешательств у больных варикоцеле с исходными нарушениями в спермограмме в 25–35% случаев приводит к восстановлению репродуктивной функции мужчин.
Нарушения репродуктивной функции мужчин на фоне варикоцеле, рецидивное и двустороннее варикозное расширение вен семенного канатика требуют проведение левосторонней флеборенотестикулографии, а при наличии условий выполняется рентгеноэндоваскулярная эмболизация семенных вен.
Улучшение показателей спермограммы и восстановление репродуктивной функции после перенесенного оперативного вмешательства по поводу варикоцеле делает обязательным лечение данной патологии при ее выявлении.
Операция чрескатетерной эндоваскулярной эмболизации левой яичковой вены существенно снижает травматичность вмешательства и сокращает сроки пребывания больного в стационаре до 1 суток.
Основные положения, выносимые на защиту:
1. «Способ рентгенохирургической диагностики гемодинамического типа варикоцеле» является эффективной, надежной и достоверной методикой исследования, которая позволяет исключить наличие аортомезентериального «пинцета».
2. Рентгеноэндоваскулярная эмболизация в проксимальном участке левой внутренней семенной вены на протяжении 100 мм от устья, позволяет добиться технического успеха в 98,5% случаев. Оперативное воздействие в этой зоне возможно только с применением рентгенохирургической техники.
3. Методика двухуровневой окклюзии левой внутренней семенной вены стандартизирует подход к больным с реносперматическим типом варикоцеле, независимо от возрастной категории и рентгеноанатомии левой внутренней семенной вены, снижает количество рецидивов и осложнений.
4. Локальная венозная гипертензия в левой почечной вене у пациентов с вторичным варикоцеле самопроизвольно купируется с возрастом, за счет формирования естественных обходных анастомозов. В возрасте старше 22 лет у пациентов наступает компенсация венозного кровотока из левой почки. Эмболизация левой внутренней семенной вены не оказывает существенного влияния на венозную гемодинамику левой почки.
5. При илеосперматическом типе варикоцеле нет ни одного фактора нарушающего сперматогенез. С помощью флебографии доказано, что у больных варикоцеле с вторичным нарушением сперматогенеза илеосперматический рефлюкс не выявляется.
6. Мезентерикосперматический венозный сброс встречается в 2,9% случаев, и выявляется только при селективной флебографии левой внутренней семенной вены. Поэтому рентгеноэндоваскулярное лечение варикоцеле является методом выбора, особенно у пациентов с рецидивным варикозным расширением вен гроздьевидного сплетения.
7. Оперативное лечение варикоцеле у инфертильных пациентов в 25–35% случаев приводит к восстановлению репродуктивной функции.
8. Лечебно-диагностические алгоритмы диагностики и выбора тактики хирургического лечения варикоцеле позволяют осуществить принцип индивидуального подхода к больным варикоцеле в зависимости от возрастной категории, особенностей клинических проявлений и гемодинамических типов данной патологии.
Внедрение в практику. Основные положения работы внедрены в практику отделений рентгенохирургических методов диагностики и лечения, урологических отделений ГОУ ВПО «БГМУ Росздрава» Клиник БГМУ, Больницы скорой медицинской помощи, ГУЗ «Республиканского кардиологического диспансера», ГУЗ «Республиканской клинической больницы имени Г.Г. Куватова».
Личный вклад автора. Автор лично проводил отбор пациентов на рентгенохирургическое лечение, обосновал и внедрил в практику «Способ рентгенохирургической диагностики гемодинамического типа варикоцеле», в соавторстве совершенствовал «Способ эндоваскулярной двухуровневой окклюзии левой внутренней семенной вены» и «Способ диагностики гемодинамического типа варикоцеле», выполнил более 400 рентгенохирургических операций по поводу варикоцеле, курировал больных в послеоперационном периоде, осуществлял последующее диспансерное наблюдение оперированных пациентов. Автор проанализировал медицинскую документацию, провел статистическую обработку материала, выполнил анализ и дал научную интерпретацию полученных результатов.
Апробация работы. Основные положения диссертационной работы доложены на Республиканской научной конференции студентов и молодых ученых РБ с международным участием по вопросам теоретической и практической медицины (Уфа, 2003; 2007), на 6-й всероссийской конференции «Новые технологии в хирургии» (Уфа, 2004), на Республиканской конференции молодых ученых, посвященной Дню медицинского работника «Медицинская наука – 2005» (Уфа, 2005), на конференции «Актуальные вопросы урологии. Заболевания предстательной железы. Новые технологии в урологии» (Уфа, 2005), на 71-й научной конференции студентов и молодых ученых Башкирского государственного медицинского университета (Уфа, 2006), на XII ежегодной сессии научного центра сердечно-сосудистой хирургии им. А.Н. Бакулева с всероссийской конференцией молодых ученых (Москва, 2008). Стендовый доклад «Комплексный подход к хирургическому лечению репродуктивных дисфункций у больных варикоцеле» при участии в Международном форуме, посвященном актуальным вопросам рентгеноэндоваскулярной хирургии (Тель-Авив, Израиль, декабрь 2009 года).
Материалы диссертации представлены на заседаниях проблемной комиссии «Основные вопросы хирургии» (Уфа, 2004; 2006) и Ассоциации хирургов РБ (Уфа, 2005; 2007; 2008), межкафедральном профильном совещании БГМУ (Уфа, 2006), клинической конференции Клиники БГМУ (Уфа, 2005; 2007; 2009).
Публикации по теме диссертации. По материалам исследования опубликовано: 31 публикация в сборниках научных трудов конференций, 3 патента, 23 статьи, из них 9 в журналах, рекомендуемых ВАК, 1 монография «Комплексный подход к хирургическому лечению варикоцеле» (Уфа, 2006), 2 лекции в сборнике «Избранные главы госпитальной хирургии» (новые технологии), учебно-методические рекомендации «Комплексный подход к хирургическому лечению варикоцеле» (Уфа, 2008).
Структура и объем диссертации. Диссертационная работа оформлена в виде специально подготовленной рукописи, изложена на 246 страницах машинописного текста.
Состоит из введения, обзора литературы, 4 глав, заключения, выводов, практических рекомендаций. Указатель литературы включает 390 источников (172 – отечественных и 218 – иностранных авторов). Структура работы в разделе собственных исследований является отражением логического хода решения проблемы хирургического лечения больных варикоцеле в нашей Клинике. Общая характеристика клинических наблюдений представлена во второй главе.
Характеристика методов исследования, используемой аппаратуры и оборудования приведена в главе «Материалы и методы исследования».
Результаты обследования и лечения 465 больных варикоцеле представ-лены в четвертой главе.
Сравнение и обсуждение результатов проведенного лечения больных основной и контрольных групп приведены в разделе «Заключение».
Работа иллюстрирована 29 таблицами, 38 рисунками, 5 клиническими примерами.
СОДЕРЖАНИЕ РАБОТЫ
Краткая характеристика клинических наблюдений и методов исследования. Диссертационная работа основана на анализе результатов диагностики и хирургического лечения 465 пациентов мужского пола, находившихся на стационарном лечении по поводу варикоцеле в отделениях сосудистой хирургии Клиники Башкирского государственного медицинского университета и в клинике хирургических болезней и новых технологий, расположенной в «Отделенческой больнице на станции Уфа» ОАО «РЖД» с 2005 по 2009 год.
В зависимости от способа оперативного вмешательства были выделены 2 клинические группы.
В основу исследования положено комплексное обследование и лечение с применением рентгеноэндоваскулярной эмболизации ЛСВ 267 пациентов варикоцеле, которые составили основную клиническую группу.
Контрольную клиническую группу составили 198 больных варикоцеле, которым выполнено лапароскопическое клиппирование левой внутренней семенной вены.
Статистическая обработка материала. Статистическая обработка данных произведена с использованием прикладных компьютерных программ статистической обработки базы данных DBASE, STATGRAF и STAT4, а также SPSS версия 7.5. Для анализа соответствия вида распределения количественных переменных закону нормального распределения нами применен критерий Шапиро-Уилса (W). При значениях р<0,05 мы отвергали нулевую гипотезу (распределение изучаемого признака не отличается от нормального) и принимали альтернативную от отличии от нормального распределения последующей переменной. Для описания нормально распределенных переменных мы применяли следующие характеристики: число наблюдений (n), среднее значение признака (М), стандартную ошибку средней (m), стандартное отклонение (), 95% доверительный интервал (ДИ±95%). Для определения связи между переменными был рассчитан коэффициент линейной корреляции Пирсона (r). Для оценки силы влияния фактора был рассчитан коэффициент детерминации (r),(Основы математико-статистической обработки медико-биологической информации; Гареев Е.М., 2009;).
Достоверность различий средних величин в 2-х зависимых группах (до- и после операции) проводили с применением парного критерия Стьюдента, двух независимых выборок – с помощью критерия Стьюдента, Mann-Whitney U. При сравнении двух независимых групп с одной контрольной группой предварительно проверяли нулевую гипотезу о равенстве всех средних с помощью однофакторного дисперсионного анализа, если она отвергалась (при р>0,05), то далее проводили множественные сравнения с контролем с помощью модификации критерия Ньюмена-Кейлса- критерия Даннета. Для оценки достоверности метода проводилось вычисление показателей чувствительности, специфичности и достоверности, с применением соответствующих формул и использованием 4-х польной таблицы применяемой для исследования типа «случай-контроль» (M.J. Campbell, 1966). Интерприровали результат для отношения шансов так: если ДИ (доверительный интервал) располагается в области левее единицы (все значения ДИ менее 1), то шанс развития изучаемого состояния статистически значимо выше в группе, соответствующей второй строке четырехпольной таблицы (Статистический анализ медицинских данных. Применение пакета прикладных программ STATISTICA. Реброва О.Ю., с. 175). Для сравнения процентных долей применялось угловое преобразование Фишера.
Результаты собственных исследований. Возраст больных с варикоцеле колебался от 15 до 49 лет, а средний возраст составил 24,5±4,3 лет.
Среди обследованных больных двух групп наибольшее число составили больные в возрасте 25–29 лет: 195 пациентов – это составляет 41,8% от общего числа больных, при этом 116 больных из основной группы (24,9% всех наблюдений в основной группе), а в контрольной – 79 пациентов (16,9% наблюдений в контрольной группе) (табл. 1).
Таблица 1
РАСПРЕДЕЛЕНИЕ БОЛЬНЫХ ВАРИКОЦЕЛЕ ПО ВОЗРАСТУ
И ВИДУ ХИРУРГИЧЕСКОГО ВМЕШАТЕЛЬСТВА
| Возраст, лет | Основная группа | Контрольная группа | Всего | |||
| рентгеноэндоваскулярная эмболизация ЛСВ | лапароскопическое клиппирование ЛСВ | |||||
| абс. | % | абс. | % | абс. | % | |
| 15–19 | 8 | 1,7 | 6 | 1,3 | 14 | 3 |
| 20–24 | 18 | 3,9 | 14 | 3,1 | 32 | 7 |
| 25–29 | 116 | 24,9 | 79 | 16,9 | 195 | 41,8 |
| 30–34 | 80 | 17,2 | 61 | 13,1 | 141 | 30,3 |
| 35–39 | 33 | 7,2 | 29 | 6,2 | 62 | 13,4 |
| 40–44 | 9 | 1,9 | 7 | 1,6 | 16 | 3,5 |
| 45–49 | 3 | 0,6 | 2 | 0,4 | 5 | 1 |
| Всего … | 267 | 57,4 | 198 | 42,6 | 465 | 100 |
Заболевание протекало бессимптомно и выявлялось на медицинских осмотрах у подростков, на приемах у уролога, на консультации у андролога-уролога в Центре планирования семьи по поводу бесплодия (77,9% – 207 пациентов основной группы). Только 22 пациента двух групп жаловались на болезненность и тяжесть в мошонке при ходьбе, особенно после подъема тяжестей или другой физической нагрузки
Первичная диагностика заболевания в условиях поликлиники при диспансерных осмотрах у уролога и на консультации у андролога-уролога в Центре планирования семьи по поводу бесплодия основывалась на данных пальпации и визуального осмотра органов мошонки.
Степень варикоцеле определялась по трехступенчатой классификации А.З. Нечипоренко, модифицированной М. Г. Арбулиевым и больные распределились следующим образом (рис. 1):
- 68 пациентов (14,6%) с варикоцеле I степени, которое было выявлено при плановом ультразвуковом обследовании по поводу бесплодия;
- 384 пациента (82,6%) с варикоцеле II степени;
- 13 пациентов (2,8%) с варикоцеле III степени, с выраженной дилятацией гроздьевидного сплетения и с жалобами на болевые ощущения в левом яичке в ортостатическом положении и при натуживании.

Рис. 1. Распределение больных по степени выраженности варикоцеле
Сопутствующая патология отмечалась у 85 пациентов, что составляет 18,3% от общего числа пролеченных больных варикоцеле. Наибольшее число пациентов 38 (8,2%) входит в основную группу. Первое место из сопутствующей патологии занимает варикозная болезнь нижних конечностей, что свидетельствует о слабости венозной стенки и клапанной недостаточности у больных варикоцеле – 32 (6,9%).
При исследовании спермограммы у 322 пациентов (из них 207 (77,9%) больных основной группы, 115 (58,8%) – контрольной) выявлены нарушение сперматогенеза разной степени, 280 пациентов были женаты и страдали бесплодием. У четверых больных выявлена азооспермия.
С рецидивным варикоцеле после операции Иванисевича и Бернарди прооперировано 62 пациента (13,3%) двух групп.
Показанием к оперативному лечению являлось выявление на УЗДС вен семенного канатика длительного, более 1 секунды, ретроградного потока крови на пробе Вальсальвы.
Всего эмболизация ЛСВ произведена 261 пациенту. Шести больным, после проведения флеботензиометрии в почечных венах и селективной флебографии ЛСВ в оперативном пособии было отказано. Двум больным в связи с рассыпным типом строения ствола ЛСВ и малым диаметром каждого из стволов. Еще у троих пациентов давление в левой почечной вене было более 12 мм рт. ст. и градиент давления между почечными венами составил более 8 мм рт. ст., диагностировали аортомезентериальный «пинцет» и еще один больной с аневризматическим расширением проксимальной трети левой почечной вены и флебореногипертензионным синдромом из-за аортомезентериального «пинцета» (более 16 мм рт. ст.), мы посчитали, что ретроградный поток по ЛСВ гемодинамически значим для почки и направили этих пациентов в отделение микрососудистой хирургии ГКБ № 21 г. Уфы для наложения обходного илеосперматического анастомоза. Проведенный статистический анализ показал, что статистически достоверных отличий по исследуемым показателям между выделенной и основной группами нет.
Обследование больных варикоцеле в стационаре проводилось с использованием общеклинических и специальных методов исследования.
Всем пациентам с бесплодием проводились общеклинические исследования эякулята, включающие двукратную оценку семенной жидкости, полученную интервалом в 14 дней, и исследование хемилюминесценции семенной жидкости с определением активных форм кислорода до операции с интервалом в 14 дней и через 72 дня после операции.
Инвазивные методы исследования. Все инвазивные методы исследования выполнялись с помощью катетерной техники под контролем рентгеновского излучения в условиях рентгеноперационной.
За 30 минут до исследования проводили премедикацию внутримышечным введением растворов атропина, промедола и супрастина в возрастной и весовой дозировках. Исследование осуществлялось под местной анестезией места пункции 0,25% – 10,0 мл раствора новокаина.
Диагностические манипуляции включали в себя прямую чрескатетерную тензиометрию нижней полой, правой и левой почечных вен, ретроградную флебографию левой почечной вены, правой почечной вены, и ретроградную флебографию левой наружной подвздошной вены.
Проведение диагностических инвазивных манипуляций можно разделить на три этапа:
1. обеспечение операционного доступа в центральную венозную систему;
2. флеботензиометрический этап, на котором производили измерение прямого инвазивного давления в правой почечной, в нижней полой и в левой почечной венах.
3. рентгенографический этап – флебография левой общей бедренной, левой наружной подвздошной, правой и левой почечных вен.
Основным доступом в центральную венозную систему нами выбрана надключичная пункция правой подключичной вены по Иоффе, которая, в отличие от подключичного, позволяет избежать выраженного дополнительного изгиба катетера между подключичной и верхней полой венами.
Вышеописанный надключичный доступ пункции подключичной вены имеет короткий подкожный канал, позволяет сохранить прямолинейный ход катетера при катетеризации подвздошных, почечных и семенных вен с обеих сторон и отдалить руки хирурга от зоны облучения. Кроме того, просвинцованная пеленка, которой укрываются яички пациента на время процедуры, не мешает ни во время пункции, ни при дальнейших манипуляциях. Из осложнений связанных с пункцией подключичной вены по Иоффе в наших наблюдениях было 4 случая правостороннего пневмоторакса. Частота осложнений составила 1,5%. Во всех случаях явления пневмоторакса купированы путем дренирования правой плевральной полости по Бюлау в течение 1 суток.
 | Рис. 2. Фоторентгенофлебограмма. Селективная флебография ЛСВ 1 – катетер, проведенный надключичным доступом; 2 – удвоенный ствол левой ВСВ; 3 – вена почечной капсулы; 4 – вена боковой стенки живота. |
В пяти случаях (1,8%), при особенностях анатомического строения почечных вен (левая почечная вена отходит от нижней полой вены под острым углом в восходящем направлении), возникла необходимость доступа в венозную систему через бедренную вену.
Ретроградная флебография левой наружной подвздошной вены производилась в соответствии с методикой разработанной нами, на которую получен патент РФ на изобретение № 2309675 от 16.12.2005 г. «Способ диагностики гемодинамического типа варикоцеле». После пункции правой подключичной вены надключичным доступом по Йоффе под местной анестезией иглой G18, с установкой интродьюсера 5F по Сельдингеру, проводили ангиографический катетер VER (Vertebralis) 5F в нижнюю полую вену далее в левую наружную подвздошную вену до уровня нижней ветви лонной кости. В верхней трети бедра накладывали венозный жгут. В положении больного лежа на спине, на пробе Вальсальвы, вводили контрастный препарат фирмы Nicomed – Омнипак-350 или Урографин 76% в количестве 30,0 мл со скоростью 6–8 мл/сек. Проводили видеозапись флебографии на кассету формата VHS. Важным условием информативности являлось четкое контрастирование наружной и внутренней подвздошной вен со всеми притоками. Наложение жгута в верхней трети бедра позволило улучшить гидродинамические условия флебографии и визуализацию венозной системы.
Измерение инвазивного давления в ренокавальном сегменте венозной системы.
Далее поочередно измеряли прямое инвазивное кровяное давление в левой подвздошной, нижней полой вене с помощью пьезоэлектрического датчика, установленного на уровне почечных лоханок, затем поочередно катетеризировали и измеряли прямое инвазивное кровяное давление в правой и левой почечных венах при помощи ангиографического катетера С2 COBRA (SUPER TORQUE) 5F, после чего на ангиографическом проводнике Emerald TM Guidewire 1500 мм длиной, производили замену на ангиографический катетер «VER» 5F, кончик которого устанавливали в просвете средней трети левой почечной вены и приступали к измерению давления в ортостазе с использованием пьезоэлектрического датчика, устанавливаемого на уровне почечных лоханок, в спокойном состоянии и на пробе Вальсальвы. Применяя разработанную нами методику рентгенохирургической диагностики гемодинамического типа варикоцеле (патент РФ на изобретение № 2265402 от 10.12.2005 г.), больного переводили в клиностаз на 30 секунд, и выполняли пальцевую компрессию на уровне средней трети пахового канала. Измеряли давление, регистрировали кривые давления, при этом пьезоэлектрический датчик поднимали и устанавливали на уровне левой лоханки. Сохраняя пальцевую компрессию, больного осторожно переводили в ортостаз и повторяли исследование в спокойном состоянии и на пробе Вальсальвы, при этом устанавливали датчик на уровне левой лоханки. Сравнивали показатели и кривые давления, полученные при повторном исследовании с исходными данными. Затем на пробе Вальсальвы проводили селективную ретроградную флебографию левой почечной вены с использованием фиксирующегося к операционному столу бандажа, представляющего собой хлопчатобумажное полотно шириной 30 см и длиной 110 см, прикрепленное с одной стороны стола неподвижно, а с другой стороны с помощью зубчатого механизма дозированной компрессии перетягивали переднюю брюшную стенку для лучшего контрастирования левой почечной вены и ее ветвей (способ ретроградной илеокаваграфии: рационализаторское предложение № 2556 от 25.12.2002 г., выданное БГМУ).
Ретроградная флебография левой почечной вены выполнялась следующим образом: кончик ангиографического катетера «VER» 5F вводили в левую почечную вену на 2/3 ее длины (на 1,5 см дистальнее устья ЛСВ). Больного просили произвести маневр Вальсальвы. Через 2 секунды после начала натуживания автоматическим шприцем, вводили контрастный препарат (Омнипак-350 или Урографин 76%). На третьей секунде от начала введения контраста выполняли серию снимков на сериографе Canon с частотой 1 кадр в секунду. При таком режиме съемки и введения контраста ретроградное контрастирование ЛСВ неопровержимо свидетельствало о несостоятельности устьевого клапана и о наличии ретроградного потока. Некоторые исследователи ставят под сомнение наличие ретроградного потока по ЛСВ при варикоцеле (Першуков А.И., 2002), мотивируя это тем, что при флебографии почечной вены происходит мощная перегрузка объемом и «насильственное» контрастирование ЛСВ с состоятельными клапанами. При этом в монографии приводится режим введения контраста, который применяется при вентрикулографии сердца или при ангиографии дуги аорты. Для получения четких ангиограмм достаточно разведение крови контрастом на треть. Учитывая, что скорость кровотока в почечных венах составляет 15–20 мл/сек, мы использовали введение контраста со скоростью 5–6 мл/сек на протяжении 3 сек. Такой режим флебографии позволяет получать информативные, достоверные снимки. При состоятельности устьевого клапана ретроградного контрастирования ЛСВ не происходит. Нам неоднократно приходилось наблюдать как при выполнении маневра Вальсальвы ЛСВ контрастируется ретроградно от введения в почечную вену 3–4 мл контраста «от руки».
Рентгеноэндоваскулярная эмболизация ЛСВ по методике, разработанной в Клинике.
Одним из основных недостатков и опасностей рентгенохиругических методов лечения является лучевая нагрузка. С самого первого дня внедрения в практику чрескатетерной эмболизации семенных вен мы искали пути снижения лучевой нагрузки на пациентов и персонал. Набрав достаточное количество материала, мы проанализировали особенности топографической анатомии левой семенной вены и разработали унифицированную методику имплантации спиралей. На разработанный способ получен патент РФ на изобретение № 2312622 от 27.04.2006 г. «Способ эндоваскулярной двух-уровневой окклюзии левой внутренней семенной вены». Одним из основных условий применимости метода является то, что ЛСВ впадает в левую почечную вену одним устьем.
Методика осуществляется следующим образом: после проведения диагностического этапа ангиографический катетер «VER» 5F на гидрофильном проводнике HiWire (Hydrophilic Wire Guide) фирмы «СООК» 1500 мм длиной и диаметром 0,035» (0,89 мм) с J-образным кончиком в 3 мм, проводили и устанавливали в проекции внутреннего кольца пахового канала. В ЛСВ вводили контраст «от руки», производили видеозапись. Через катетер в просвет вены проводили и устанавливали две стальные МРТ – безопасные спирали фирмы «СООК» («Gianturko» IMWCE-35-20-10 (MRey Embolizasion Coil)), с диаметром витков 7–10 мм, длиной 100–200 мм. Размер диаметра спирали должен на 25–30% превышать диаметр сосуда.
Спирали имплантировали: дистально в месте проекционного наложения яичковой вены с веной семявыносящего протока и кремастерной веной, проксимально в устье левой внутренней семенной вены.
Нижний конец дистальной спирали должен быть на 10 мм ниже проекционного наложения яичковой вены с веной семявыносящего протока и кремастерной веной, то есть на уровне чуть выше внутреннего пахового кольца. Проксимальный конец дистальной спирали доводили до уровня верхней ости подвздошной кости.
 | Рис. 3. Схема расположения эмболизационных спиралей |
Подтягивали кончик катетера на 10 мм, вводили контраст до уровня контрастирования гроздьевидного сплетения. Далее, особенно при наличии большого количества тонких сателлитных стволов или при резкой извитости притоков ЛСВ имплантацию спиралей комбинировали с введением жидкого склерозирующего препарата (лучше 3% раствора тромбовара, при его отсутствии можно применять этиловый спирт и другие).
Объем контраста, затраченный для заполнения ЛСВ до гроздьевидного сплетения, равнялся объему склерозанта, необходимого для склеротерапии. Для приготовления мелкодисперсной пены техникой Foam-form по Tessari применяли стандартный набор из 2 одноразовых пластиковых шприцев, соединяемых трехканальным переходником с клапаном. В один шприц набирали 2,0 мл 3% тромбовара, в другой – воздух. Соотношение – 4:1. Затем попеременным энергичным давлением на поршни шприцев в течение 15–30 секунд раствор перегоняли из одного шприца в другой. В результате получали мелкодисперсную пену.
При склерозировании выполняли мануальную компрессию ЛСВ в области передней ветви лобковой кости слева по ходу семенного канатика у наружного кольца пахового канала для уменьшения подпора крови и снижения размывания склерозанта и создания локального стаза. И, хотя дистальная спираль была уже установлена, компрессию продолжали с целью предупреждения попадания склерозирующего вещества в гроздьевидное сплетение для профилактики развития флебита в послеоперационном периоде.
Нижний конец проксимальной спирали имплантировали так, чтобы было перекрыто устье капсулярной почечной вены (при ее контрастировании). Верхний конец проксимальной спирали должен располагаться как можно ближе к месту впадения ЛСВ в почечную вену. После экспозиции в течение 15 минут, проводили контрольную флебографию левой почечной вены и контрольную тензиометрию в левой почечной вене.
Существенное отличие новой методики заключается в том, что хирургу не надо тратить «скопическое» время на поиск перетоков и сателлитов. Достаточно эмболизировать основной ствол на протяжении 10–20 см, перед его входом в паховый канал, склерозировать средний сегмент ЛСВ с перетоками, и эмболизировать проксимальный сегмент ЛСВ на протяжении 7–10 см как можно ближе к устью. Эмболизация варикоцеле по новой методике выполнена у 161 пациента. Непосредственный положительный результат получен в 100% случаев.
Методика лапароскопического клиппирования левой внутренней семенной вены.
У 198 пациентов контрольной группы выполнено лапароскопическое клиппирование ЛСВ. Средняя продолжительность операции составила 25,4±2,7 минут, длительность пребывания в послеоперационной палате 2,1±1,4 часа. Интраоперационных осложнений не наблюдалось.
Таким образом, применение лапароскопической методики при варикоцеле дает хороший обзор операционного поля, позволяет выделить и обработать варикозно измененные вены, сохраняя при этом артерии и лимфатические сосуды, снижается количество осложнений и рецидивов.
Эндоскопическая картина сосудистого пучка левого яичка при рецидиве варикоцеле после различных операций выглядела полиморфно. В некоторых случаях (при ложном рецидиве после операции Паломо) сосудистый пучок левого яичка был интактным, лигатуры были обнаружены на сосуде, лежащем латеральнее. У 8 пациентов не было найдено места перевязки яичковых сосудов после предшествующей операции, сосудистый пучок был не изменен. В 12 случаях варикозные вены были обнаружены в составе сосудистого пучка. Все расширенные вены, неохваченные лигатурами, всегда анастомозировали с перевязанным пучком ниже места лигирования до входа во внутреннее кольцо пахового канала.
Давление в левой почечной вене: исходное, градиент давления между почечными венами в зависимости от возраста.
Гипертензия в левой почечной вене является основным производящим фактором при вторичном варикоцеле. Учитывая, что определенное влияние на измерение оказывает уровень расположения пьезоэлектрического датчика относительно уровня почечных вен, мы считаем, что наиболее корректным является не абсолютное значение давления в почечной вене, а разница (градиент) давления между правой и левой почечными венами.
Градиент давления между почечными венами является важным показателем компенсации венозного кровотока в левой почечной вене. По данным С.Н. Страхова (2001) повышение градиента давления между почечными венами более 8 мм рт. ст. указывает на снижение перфузионного градиента в левой почке, и приводит к хронической венозной недостаточности в бассейне левой почечной вены. У пациентов с высоким градиентом давления между почечными венами ретроградный поток по ЛСВ является функционально значимым и с целью его сохранения этим больным показано наложение искусственного тестикуло-илиакального анастомоза с использованием микрохирургической техники.
Градиент давления между правой и левой почечными венами изучен у 188 больных. Минимальное значение градиента составило 0 мм рт. ст., максимальное 8 мм рт. ст., среднее значение градиента давления по всей выборке составило 2,26 мм рт. ст. со стандартным отклонением 1,73 мм рт. ст. У трех пациентов в возрасте 14 и 16 лет градиент давления составил соответственно 12 и 9 мм. рт. ст. Этим пациентам эмболизация ЛСВ не проводилась. Они были направлены в отделение микрохирургии для наложения тестикулоилиакального анастомоза.
Мы проанализировали среднее давление в левой почечной вене и средний градиент давления между правой почечной и левой почечной венами в группах до 22 лет и 22 года и старше (рис. 4.). Деление на группы мы производили условно, по критерию подтверждения нарушения сперматогенеза. Все пациенты в старшей группе были с лабораторным подтверждением нарушения сперматогенеза. Пациентам младшей группы анализ спермограммы не проводился из этических соображений.
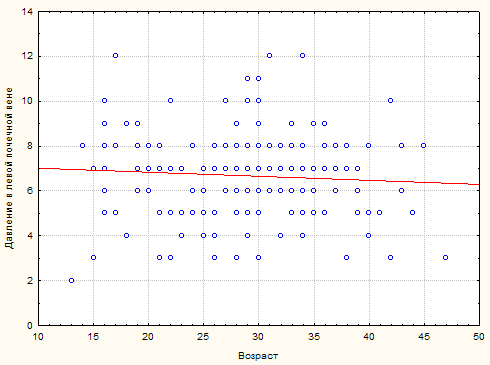
Рис. 4. Среднее давление в левой почечной вене в зависимости от возраста
Рассчитанный коэффициент линейной корреляции Пирсона выявил слабую обратную связь между возрастом больных основной группы и средним уровнем давления в ЛПВ (r=0,3; р<0,042). Рассчитанный для оценки силы влияния фактора возраста на параметры давления коэффициент детерминации (r=0,09) также характеризует долю влияния фактора =9%, что говорит о слабом влиянии (Основы математико-статистической обработки медико-биологической информации; Гареев Е.М., 2009).
Изменение давления в левой почечной вене после эмболизации ЛСВ.
Учитывая, что в норме давление в гроздьевидном сплетении составляет 9 мм рт. ст., ЛСВ имеет функциональное значение для купирования почечной венозной гипертензии, как естественный обходной анастомоз только при давлении в левой почечной вене более 9 мм рт. ст. Для подтверждения этого положения мы изучили динамику давления в левой почечной вене до и после эмболизации ЛСВ у пациентов с исходной нормотензией.
Давление в левой почечной вене до и после эмболизации измерено у 145 пациентов. Количество больных, у которых давление в левой почечной вене не изменилось, или изменилось незначительно составило 86,2%: у 78 пациентов давление не изменилось, у 33 больных давление после эмболизации поднялось на 1 мм рт. ст., а у 14 снизилось на 1 мм рт. ст. Оставшиеся 20 пациентов распределились следующим образом: 7 больных – повышение давления на 2 мм рт. ст., 5 больных понижение давления на 5 мм рт. ст., 3 пациента – повышение на 3 мм рт. ст., 2 больных понижение давления на 3 мм рт. ст., по 1 пациенту – повышение на 5 и на 6 мм рт. ст., 1 человек понижение давления на 5 мм рт. ст.
У двоих больных 37 и 13 лет с повышением давления на 5 и 6 мм рт. ст., с состоятельным устьевым клапаном выявили резко выраженную капсулярную вену, по которой и реализовывался ретроградный поток в ЛСВ. Анатомических причин способствующих такому повышению давления после эмболизации выявить не удалось. Пока мы расцениваем эти случаи и случаи падения давления на 3–5 мм рт. ст. как артефакты.
Среди всех естественных обходных анастомозов левой почечной вены, ЛСВ является самым функционально незначимым с точки зрения гемодинамики. Альтернативные анастомозы: восходящая поясничная вена, полунепарная вена, диафрагмальные вены, надпочечниковые вены и др. соединяют левую почечную вену с отделами центральной венозной системы, в которых давление ниже, чем в гроздьевидном сплетении, а значит, они более функциональны. Поэтому, в большинстве случаев, эмболизация ЛСВ не оказывает никакого влияния на почечную гемодинамику.
Рентгеноанатомические особенности ЛСВ.
Венозная система является одной из самых анатомически вариабельных систем. От анатомического строения напрямую зависит результат хирургического лечения. Нами изучены 267 видеозаписей селективной ретроградной флебографии левой ВСВ. Анализировались – количество устьев, состоятельность устьевых клапанов, наличие внутрисистемных и межсистемных перетоков и дополнительных стволов – сателлитов.
Рентгеноанатомия устья ЛСВ проанализирована у 244 пациентов. Удвоение устья ЛСВ отмечено у 9 (3,7%). Устьевой клапан ЛСВ состоятелен у 70 (28,7%) пациентов, несостоятелен у 174 (71,3%) больных. У больных с состоятельным устьевым клапаном ретроградный кровоток по ЛСВ реализовывался через расширенную капсулярную вену почки, которая выявлена у 52 (21,3%) пациентов. Капсулярная вена почки является внутрисистемным перетоком впадает в ЛСВ на расстоянии 3–5 см от устья, и по нашему мнению подлежит обязательному перекрытию. Перетоки в околопозвоночное сплетение (восходящая поясничная вена) выявлены у 68 (27,9%) пациентов. В подавляющем большинстве случаев перетоки впадали в ЛСВ в пределах проксимального участка, в пяти случаях в дистальном сегменте. Самым постоянным перетоком является вена боковой стенки живота. Она выявлена у всех пациентов и впадает в ЛСВ на расстоянии 8–10 см от устья, на 1–1,5 см выше верхней ости подвздошной кости. Из эксклюзивных наблюдений хочется отметить неполное удвоение нижней полой вены у одного пациента, при этом на рентгенограмме контрастировался прямой венозный ствол шириной до 10 мм, расположенный слева от аорты и соединяющий левую общую подвздошную и левую почечную вены.
Один единственный ствол ЛСВ на всем протяжении, без вен сателлитов, выявлен только у 24 (12,3%) пациентов.
У всех остальных пациентов контрастировались сателлитные вены, которые начинались от основного ствола на разных уровнях и впадали в основной ствол или в другой сателлит, или входили в паховый канал самостоятельно. По нашему мнению, именно вариабельностью строения системы сателлитных вен объясняется большое количество рецидивов при операции Иванисевича.
Таким образом, мы отметили следующее:
- в 95,6 % случаев ЛСВ впадала в почечную вену одним устьем;
- капсулярная вена всегда впадала в ЛСВ в проксимальном сегменте;
- межсистемные перетоки, при их наличии, в 97,5% случаев также впадали в ЛСВ в проксимальном сегменте;
«Ложные» рецидивы после хирургического лечения варикоцеле у больных с вторичным нарушением сперматогенеза.
Илеосперматический гемодинамический тип варикоцеле, по литературным данным, встречается в 20% случаев среди всех больных варикоцеле, и считается причиной «ложного» рецидива после хирургического лечения в 10,7% случаев (Flati G. et. al., 1998). Учитывая специфичность наших пациентов (большая часть из них направлена из центра планирования семьи с нарушениями сперматогенеза), мы решили изучить распространенность и значимость илеосперматического типа варикоцеле среди больных с варикоцеле, осложненном вторичным бесплодием. Для этого всем пациентам с варикоцеле в ходе предоперационного обследования выполнялась ретроградная флебография левой общей бедренной вены.
По данным ряда авторов (Баранов Г.А. с соавт., 2004) илеосперматический тип варикоцеле практически всегда сопровождается эктазией и относительной недостаточностью клапанного аппарата бедренной вены. Для улучшения гидродинамических условий в зоне флебографии и для оптимизации контрастирования наружной подвздошной вены и ее притоков мы накладывали венозный жгут в верхней трети бедра (патент РФ на изобретение № 2309675 от 16.12.2005 г. «Способ диагностики гемодинамического типа варикоцеле»).
Исследование проведено 119 пациентам с варикоцеле, из них 101 (84,9%) пациент с нарушением сперматогенеза. Несостоятельность устьевого клапана большой подкожной вены бедра выявлена в 33 случаях (27,7%).
Ретроградное контрастирование срамной вены и вены, огибающей бедро, выявлено в 12 случаях (10,1%), нижней надчревной вены в 7 случаях (5,9%).
Четкое антеградное контрастирование наружной семенной вены при введении контраста в ЛСВ отмечено у 32 пациентов (26,9%).
Таким образом, мы сделали вывод, что илеосперматических тип варикоцеле встречается значительно реже, чем это описывается в литературе на основании ультразвуковых исследований.
 | Рис. 5. Фоторентгенофлебограмма. Ретроградная флебография левой общей бедренной вены 1 – катетер; 2 – общая бедренная вена; 3 – большая подкожная вена; 4 – срамная вена. |
 | Рис. 6. Фоторентгенофлебограмма. Селективная флебография левой внутренней семенной вены 1 – катетер в ЛСВ; 2 – расширенные вены левого семенного канатика; 3 – левая наружная семенная вена. |
Мезентерикосперматический венозный сброс.
Несколько неожиданной находкой явилась визуализация нижней брыжеечной вены при селективном контрастировании ЛСВ.
Такая рентгенологическая картина получена у 8 (2,9%) пациентов из 267 наблюдений. Анализ наших наблюдений выявил следующие особенности:
1. Во всех восьми случаях имелось замедленное продвижение контраста из нижней брыжеечной вены, по направлению к печени, с явным препятствием в месте пересечения вены, нижнего контура поджелудочной железы и аорты;
2. Порто-кавальные анастомозы между нижней брыжеечной веной и ЛСВ локализовались на уровне тел LIV-LV; диаметр анастомозов составил от 2-х до 4,5 мм и коррелировал с диаметром нижней брыжеечной вены;
3. Во всех случаях кровоток по порто-кавальному анастомозу направлен из системы воротной вены в ЛСВ;
4. В трех случаях из восьми подобный мезентерикосперматический венозный сброс был единственной видимой причиной варикозного расширения вен семенного канатика.
 | Рис. 7. Фоторентгенофлебограмма. Селективная флебография левой внутренней семенной вены 1 – ЛСВ; 2 – лоханка; 3 – нижняя брыжеечная вена; 4 – порто – кавальные перетоки; 5 – катетер |
Клинический пример. Больной Д., 28 лет, направлен в отделение рентгенохирургических методов диагностики и лечения Клиник БГМУ урологом-андрологом Центра планирования семьи с диагнозом: левостороннее варикоцеле II–III степени, бесплодие.
По данным ультразвукового дуплексного сканирования (УЗДС) левой почечной вены и вен семенного канатика: расширение нижней ветви левой почечной вены в средней трети – 13 мм с линейной скоростью кровотока – 30 см/с с реверсивным кровотоком по левой внутренней семенной вене.
На флебограмме (рис. 8.): кольцевидная левая почечная вена представлена двумя отдельными стволами, которые впадают в нижнюю полую вену формируя верхнюю и нижнюю ветви, при этом последние соединяются венозным перетоком в дистальной трети левой почечной вены. Контрастируется аневризматическое расширение проксимальной трети нижней ветви левой почечной вены до 13 мм. Определяется рефлюкс контраста по яичковой вене – расширенная ЛСВ в диаметре до 4 мм.

Рис. 8. Фоторентгенофлебограмма.
Аневризма проксимальной трети нижней ветви левой почечной вены
1 – кольцевидная левая почечная вена (катетер проведен через верхнюю ветвь левой почечной вены); 2 – венозный переток в дистальной трети, соединяющий верхнюю и нижнюю ветви левой почечной вены; 3 – аневризматическое расширение проксимальной трети нижней ветви левой почечной вены; 4 – рефлюкс контраста по яичковой вене (левый снимок); 5 – эмболизационная спираль в просвете ЛСВ (обратный ток контраста не определяется) правый снимок.
Выставлен диагноз: левостороннее варикоцеле III cтепени, гемодинамически II тип, клапанная несостоятельность ЛСВ, аневризма проксимальной трети нижней ветви левой почечной вены. Учитывая показатели давления в левой почечной вене (в пределах верхней границы нормы), наличие дополнительного пути оттока от левой почки в виде верхней ветви левой почечной вены и нежелание больного оперироваться открытым способом, решено выполнить рентгеноэндоваскулярную эмболизацию левой внутренней семенной вены.
Технически удалось провести через венозный ствол, соединяющий верхнюю и нижнюю ветви левой почечной вены катетер «VER» 5F, катетеризировали левую внутреннюю семенную вену до уровня внутреннего пахового кольца, и через катетер в ней устанавили магнито-резонансно томографически безопасную спираль (МРТБС) – («Gianturko» фирмы «СООК» IMWCE-35-20-10 (MRey Embolizasion Coil)). Достигли перекрытия просвета левой яичковой вены на всем протяжении, не доходя 10 мм до устья ЛСВ. Вывели кончик катетера в просвет верхней ветви левой почечной вены. Экспозиция 30 минут. Измерили инвазивное давление, которое составило 9 и 11 мм рт. ст. соответственно, такое же, как и до эмболизации. Провели контрольную селективную ретроградную флебографию левой почечной вены (рис. 8. правый снимок). Визуализируется эмболизационная спираль в просвете ЛСВ, при этом обратный ток контраста по ней не определяется. Эмболизация ЛСВ выполнена в полном объеме. Больной выписан через 3 часа после операции. Контрольный осмотр проведен через сутки, неделю, месяц. Состояние без особенностей. Через месяц на контрольном УЗДС левой почечной вены и вен семенного канатика: диаметр нижней ветви левой почечной вены в средней трети – 13 мм, линейная скорость кровотока – 29 см/с, реверсивный кровоток по левой внутренней семенной вене не определяется.
Через 3 месяца показатели спермограммы нормализовались. Спустя год после проведенной операции родился здоровый мальчик.
По результатам хемилюминесценции больные варикоцеле в основной и контрольной группах были разделены на две подгруппы. Критерием разделения послужил выявленный высокий уровень активных форм кислорода (АФК): I подгруппа – 126 пациентов (54 в основной и 72 в контрольной) – средний уровень АФК семенной жидкости составил 32,3±3,5 отн. ед. Достоверных различий в уровне АФК в основной и контрольной группах выявлено не было. II подгруппа – 110 пациентов (61 в основной и 49 в контрольной) – средний уровень АФК семенной жидкости составил 4,3±0,8 отн. ед. и также среди показателей хемилюминесценции основной и контрольной групп не было различий
Средний уровень АФК семенной жидкости в обеих подгруппах после проведенного оперативного лечения варикоцеле снизился. Следовательно, при варикоцеле имеет место нарушения свободно-радикального окисления, что проявляется в виде повышенного содержания АФК в семенной жидкости. В послеоперационном периоде нормализация спермограммы чаще выявляется в группе пациентов с восстановленным уровнем АФК, что может служить критерием отбора больных к оперативному лечению.
Результаты проведенного лечения у прооперированных больных 2 групп представлены в таблице 2.
Таблица 2
СРАВНИТЕЛЬНАЯ ОЦЕНКА ЭФФЕКТИВНОСТИ ХИРУРГИЧЕСКОГО
ЛЕЧЕНИЯ БОЛЬНЫХ ВАРИКОЦЕЛЕ 2 ГРУПП
| Критерии оценки эффективности лечения | Эмболизация ЛСВ n=267 | Лапароскопическое клиппирование ЛСВ n=198 | Всего | р-уровень значимости | |||
| абс. | % | абс. | % | абс. | |||
| Количество больных с репродуктивными дисфункциями | 207 | 77,5 | 115 | 58,1 | 322 | – | – |
| Улучшение показателей эякулята | 151 | 72,9 | 39 | 33,9 | 190 | 46,6 | р<0,0001 |
| Нормоспермия | 129 | 62,3 | 29 | 25,2 | 158 | 40,7 | р<0,0001 |
| Наступление беременности: из них | 65 | 31,4 | 30 | 26,1 | 95 | 1,0 | р>0,3164 |
| в 1-й год после операции | 47 | 22,7 | 21 | 18,3 | 68 | 10,6 | р<0,011 |
| в более поздние сроки наблюдений | 18 | 8,7 | 9 | 7,8 | 27 | 0,07 | р>0,7873 |
| Рецидив варикоцеле | 2 | 0,8 | 8 | 4 | 10 | 4,32* | р<0,0377 |
| Осложнения | 4 | 1,5 | 10 | 7 | 14 | 4,77* | р<0,029 |
Примечание.* – ![]() с поправкой Йетса.
с поправкой Йетса.
В ходе исследования проведена оценка эффективности способов хирургического лечения варикоцеле на динамику репродуктивных дисфункций, частота которых в основной группе составляла 207 (77,5%), а в контрольной – 115 (58,1%) (табл. 2). Анализ показал статистически достоверное улучшение показателей эякулята в основной группе – у 151 (72,9%) по сравнению с контрольной группой – у 39 (39,9%),(![]() =46,6, р<0,0001), частота нормоспермии – у 129 (62.3%) в основной и у 29 (25,2%) в контроле (
=46,6, р<0,0001), частота нормоспермии – у 129 (62.3%) в основной и у 29 (25,2%) в контроле (![]() =40,7, р<0,0001). Достоверно чаще отмечено наступление беременности у партнерш в 1-й год после операции в основной группе – у 47 (22,7%) по сравнению с контролем – у 21 (18,3%), (
=40,7, р<0,0001). Достоверно чаще отмечено наступление беременности у партнерш в 1-й год после операции в основной группе – у 47 (22,7%) по сравнению с контролем – у 21 (18,3%), (![]() =10,6, р<0,011).
=10,6, р<0,011).
В качестве критериев эффективности операции изучены исходы вмешательств, которые также различались в группах сравнения. Так, рецидивы варикоцеле достоверно реже встречались в основной группе – у 2 (0,8%) по сравнению с контрольной – у 8 (4,0%), (![]() =4,32, р<0,0377). Осложнения реже встречались в основной группе – у 4 (1,5%) по сравнению с контролем – у 10 (7%), (
=4,32, р<0,0377). Осложнения реже встречались в основной группе – у 4 (1,5%) по сравнению с контролем – у 10 (7%), (![]() =4,77, р<0,029).
=4,77, р<0,029).
Таблица 3
СРАВНИТЕЛЬНАЯ ОЦЕНКА ОСНОВНЫХ МЕТОДОВ
ЛЕЧЕНИЯ ВАРИКОЦЕЛЕ
| Оперативное пособие | Вероятность повреждения тестикулярной артерии | Гидроцеле, % | Рецидив, % | Вероятность атрофии яичка и других серьезных осложнений | Травматичность |
| Лапароскопическое клиппирование ЛСВ | Да | До 10 | 4 | Да | Да |
| Эмболизация ЛСВ | Нет | 0 | 0,8 | Нет | Нет |
Таким образом, наиболее предпочтительным является артериосохраняющая операция – рентгеноэндоваскулярная эмболизация ЛСВ при варикоцеле с нарушением репродуктивных функций, рецидивном и двустороннем варикозном расширении вен семенного канатика. Чрескатетерная техника – эмболизация венозного сосуда изнутри – позволяет сохранить интактными тестикулярную артерию и лимфатические сосуды. Все это обеспечивает наименьшую травматичность, что особенно важно для пациентов с нарушением фертильности. Недостатками этого метода являются длительность диагностики и операции (1,5–2 часа), необходимость применения дорогостоящего оборудования и инструментария, воздействие рентгеноизлучения, хотя оно нивелируется минимальным количеством осложнений и рецидивов.
Выводы:
1. Проведенный анализ рентгенохирургического лечения больных варикоцеле позволил разработать лечебно-диагностический алгоритм обоснованного выбора операционной тактики лечения варикозного расширения вен семенного канатика в зависимости от гемодинамических типов варикоцеле. Причинами истинных рецидивов являются реканализация просвета левой внутренней семенной вены или формирование вен с кровотоком в обход эмболизированного участка, а к ложным рецидивам приводят нарушение техники выполнения операции, недоучет анатомических вариантов левой внутренней яичковой вены, которые можно выявить только при проведении левосторонней почечной флебографии.
2. Проксимальный участок левой внутренней семенной вены на участке до 100 мм от устья является «точкой приложения» для устранения реносперматического сброса. Эмболизация данного сегмента имплантационной спиралью длиной 100-200 мм возможна только рентгеноэндоваскулярной методикой с положительным результатом в 97,5% случаев.
3. Разработанный и внедренный способ двухуровневой окклюзии левой внутренней семенной вены позволяет стандартизировать процесс имплантации эмболизационных спиралей, снижая лучевую нагрузку, а дополненная склерозированием среднего сегмента левой яичковой вены методика достигает высокой эффективности при отсутствии рецидивов.
4. Прямая связь между варикоцеле и нарушением фертильности проявляется в том, что застой венозной крови в гроздьевидном сплетении приводит к неполноценному созреванию сперматозоидов с формированием патологических форм, продуцирующих активные формы кислорода. При устранении варикоцеле констатированы нормализация показателей спермограммы в 62,3% случаев, а наступления беременностей в 31,4% случаев.
5. После проведенного хирургического лечения у пациентов с уровнем активных форм кислорода до операции 32,3±3,5 отн. ед. (по данным хемилюминесценции) происходит нормализация показателей спермограммы, в то время как у пациентов с уровнем 4,3±0,8 отн. ед. нормализации не происходит, что может служить критерием прогностического отбора больных к вероятному исходу оперативного лечения.
6. Локальная венозная гипертензия в левой почечной вене у пациентов с вторичным варикоцеле самопроизвольно купируется с возрастом, за счет формирования естественных обходных анастомозов. В возрасте старше 22 лет гемодинамическое значение левой внутренней семенной вены для почки снижается. В подавляющем большинстве случаев эмболизация левой яичковой вены не оказывает никакого влияния на почечную гемодинамику.
7. Илеосперматический венозный сброс у больных варикоцеле с вторичным нарушением сперматогенеза не встречается. Варикозное расширение вен гроздьевидного сплетения может быть обусловлено сбросом крови из бассейна нижней брыжеечной вены в левую внутреннюю семенную вену через порта-кавальные анастомозы. Частота встречаемости мезентерикосперматического венозного сброса составляет 2,9%.
8. Применение надключичного доступа пункции подключичной вены по Йоффе с имплантацией магнито-резонансно томографически безопасных стальных спиралей и жидких склерозантов при проведении рентгеноэндоваскулярной эмболизации левой внутренней семенной вены под местной анестезией значительно облегчает выполнение операции, сокращает продолжительность процедуры и «чистое» рентгеновское время. Выполнение под общим наркозом лапароскопической методики при варикоцеле дает хороший обзор операционного поля, позволяет выделить и обработать варикозно измененные вены, сохраняя при этом артерии и лимфатические сосуды. В 2 раза меньше рецидивов и осложнений при рентгеноэндоваскулярном вмешательстве=0,8 и 1,5% против 4 и 7%. Обе методики значительно сокращают пребывание больного на листке нетрудоспособности.
9. Прекращение патологического рефлюкса по левой яичковой вене в ближайшем послеоперационном периоде с восстановлением репродуктивной функции мужчин в отдаленные сроки после оперативного вмешательства является залогом адекватной и полноценно выполненной операции.
Практические рекомендации:
1. Для диагностики различных типов варикозного расширения вен семенного канатика рекомендуется применять методику рентгенохирургической диагностики гемодинамических типов варикоцеле, позволяющая диагностировать наличие аортомезентериального «пинцета» (nutcracker sindrom) – сдавление устья левой почечной вены между верхней брыжеечной артерией и аортой, что важно для дальнейшего выбора способа хирургического лечения.
2. Применение методики «Двухуровневой эндоваскулярной окклюзии левой внутренней семенной вены» позволяет стандартизировать тактический подход к эмболизации варикоцеле, снизить лучевую нагрузку. Эмболизация только проксимального участка левой внутренней семенной вены на протяжении 100 мм от устья позволяет добиться непосредственного технического успеха в 97,5% случаев, а использование жидких склерозирующих средств подвергнуть склерозированию тонких вен-сателлитов в средней трети левой яичковой вены предотвращая тем самым развитие рецидивов.
3.При диагностировании в ходе операции мезентерикосперматического типа варикоцеле (2,9% по нашим данным), в послеоперационном периоде необходимо дообследование больного на предмет опухолевого поражения поджелудочной железы с развитием портальной гипертензии.
4. Дуплексное сканирование левой почечной вены, внутренних семенных и вен гроздьевидного сплетения с двух сторон целесообразно выполнять всем больным варикоцеле. При выявлении значимых изменений кровотока с повышением линейной скорости выше 1,5 м/с в сочетании с турбулентным характером кровотока и характерной клинической картиной в виде болевого синдрома, макро- и микрогематурии необходимо выполнение тонометрии в почечных венах и проведение левосторонней ренофлебографии. При диагностировании обратного потока по правой внутренней семенной вене (право-, или двустороннее варикоцеле), необходимо выполнить катетеризацию с последующей эмболизацией и правой внутренней семенной вены, особенно больным с репродуктивными дисфункциями на фоне варикоцеле.
5. Технически оправдано применение пункции правой подключичной вены надключичным доступом по Йоффе, которая имеет короткий подкожный канал и позволяет сохранить прямолинейный ход катетера при катетеризации подвздошных, почечных и семенных вен с обеих сторон и отдалить руки хирурга от зоны облучения. Кроме того, просвинцованная пеленка, которой укрываются яички пациента на время процедуры, не мешает ни во время пункции, ни при дальнейших манипуляциях.
6. В случае рецидивов варикоцеле и/или нарушения репродуктивной функции мужчин в фертильном возрасте необходимо провести левостороннюю флеборенотестикулографию, а при наличии условий выполнить двухуровневую эндоваскулярную эмболизацию левой яичковой вены эмболизационными магнито-резонансно томографически безопасными стальными спиралями, и дополнить склерозирование вен-сателлитов в среднем участке левой внутренней семенной вены мелкодисперсной пеной из 3% раствора тромбовара техникой Foam-form по Tessari для исключения рецидивов в послеоперационном периоде.
7. Лапароскопическая методика при варикоцеле противопоказана при неоднократных лапаротомиях в анамнезе и спаечном процессе в брюшной полости. Методом выбора в таких случаях является рентгеноэндоваскулярная эмболизация левой внутренней семенной вены.
8. После выполненной рентгеноэндоваскулярной эмболизации левой внутренней семенной вены эмболизационными спиралями, дополненной её склерозированием, рекомендуется прием венотоничекого препарата (таблеток Детралекс, капсул Гинкор-форте), который купирует отек и воспаление в паравазальной клетчатке эмболизированной левой внутренней семенной вены, и укрепит венозную стенку вены семявыносящего протока, которая будет осуществлять отток венозной крови от яичка в послеоперационном периоде.
9. Больные с нарушением сперматогенеза на фоне варикозного расширения вен семенного канатика должны находиться на диспансерном наблюдении у уролога-андролога Центра планирования семьи с исследованием спермограммы через 3, 6, 12, 18, 24 месяца и контрольным ультразвуковым обследованием через 2 и 12 месяцев после хирургического лечения.
Список опубликованных работ по теме диссертации
1. Опыт хирургического лечения варикоцеле у подростков и мужчин / Р.М. Гарипов, Л.Г. Чудновец, В.Ш. Ишметов, А.И. Шестаков // Научный прорыв-2004: cборник научных трудов конференции ученых РБ. – Уфа: Изд-во БГМУ, 2004. – С. 72–75.
2. Эмболизация патологических сообщений / Р.М. Гарипов, Н.Г. Гатауллин, В.В. Плечев, В.Ш. Ишметов, Л.Г. Чудновец, А.И. Шестаков, А.Р. Камалов, А.Р. Хафизов // Медицинская наука-2004: материалы Республиканской конференции молодых ученых РБ. – Уфа: Изд-во БГМУ, 2004. – С. 81.
3. Чрескатетерная эндоваскулярная эмболизация в лечении сердечно-сосудистых заболеваний / Р.М. Гарипов, Н.Г. Гатауллин, В.В. Плечев, В.Ш. Ишметов, Л.Г. Чудновец, А.И. Шестаков, Р.Ш. Латыпов // Здравоохранение Башкортостана. Спец. выпуск. – 2005. – Т. 9, № 1. – С. 94–97.
4. Опыт рентгенохирургического лечения варикоцеле у инфертильных мужчин / Р.М. Гарипов, Н.Г. Гатауллин, В.В. Плечев, В.Ш. Ишметов, Л.Г. Чудновец, А.И. Шестаков, Р.Ш. Латыпов // Новые технологии в хирургии: Международный хирургический конгресс. – Ростов н/Д, 2005. – С. 67.
5. Опыт рентгенохирургического лечения варикоцеле у подростков и мужчин / В.Ш. Ишметов, Р.М. Гарипов, Н.Г. Гатауллин, В.В. Плечев, Л.Г. Чудновец, А.И. Шестаков, И.Д. Утенская // Здравоохранение Башкортостана. Спец. выпуск. – 2005. – № 3: Актуальные вопросы урологии. Заболевания предстательной железы. Новые технологии в урологии. – С. 280–281.
6. Варикоцеле / В.В. Плечев, Л.Г. Чудновец, В.Ш. Ишметов, В.С. Бузаев // Избранные главы госпитальной хирургии (новые технологии) / под ред. проф. В.В. Плечева, проф. В.М. Тимебулатова. – Уфа, 2007. – С. 497–500.
7. Способы хирургического лечения варикоцеле / В.В. Плечев, Л.Г. Чудновец, В.Ш. Ишметов, В.С. Бузаев // Избранные главы госпитальной хирургии (новые технологии) / под ред. проф. В.В. Плечева, проф. В.М. Тимебулатова. – Уфа, 2007. – С. 500–503.
8. Значительное улучшение показателей репродуктивной функции после рентгеноэндоваскулярного лечения варикоцеле / Р.М. Гарипов, В.В. Плечев, В.Ш. Ишметов, Л.Г. Чудновец // Актуальные вопросы интервенционной радиологии (рентгенохирургии): материалы 7-й межрегиональной научно-практической конференции. – Владикавказ, 2007. – С. 108–110.
9. Илеосперматический сброс и его влияние на репродукцию / Р.М. Гарипов, В.В. Плечев, В.Ш. Ишметов, Л.Г. Чудновец // Актуальные вопросы интервенционной радиологии (рентгенохирургии): материалы 7-й межрегиональной научно-практической конференции. – Владикавказ, 2007. – С. 103–104.
10. Оценка хирургического лечения и влияния активных форм кислорода на состояние фертильности у больных варикоцеле / О.В. Галимов, Р.Р. Фархутдинов, С.Р. Туйсин, В.О. Ханов, В.Ш. Ишметов // Хирургия. – 2007. – № 12. – С. 39–42.
11. Выбор тактики хирургического лечения варикозного расширения вен семенного канатика на фоне репродуктивных дисфункций в зависимости от гемодинамических типов варикоцеле / Р.М. Гарипов, В.Ш. Ишметов, Л.Г. Чудновец, И.Ф. Мухамедьянов, О.С. Шимков //Анналы хирургии. – 2008. – № 4. – С. 63–67.
12. Эмболизация внутренней семенной вены при варикоцеле на фоне репродуктивной дисфункции: современный подход к решению проблемы / Р.М. Гарипов, В.Ш. Ишметов, Л.Г. Чудновец, И.Ф. Мухамедьянов, О.С. Шимков // Медицинский вестник Башкортостана. – 2007. – № 6. – С. 48–52.
13. Алгоритмы диагностики и выбора тактики хирургического лечения варикоцеле / Р.М. Гарипов, О.В. Галимов, В.Ш. Ишметов, Л.Г. Чудновец, В.О. Ханов, И.Ф. Мухамедьянов, О.С. Шимков, Г.Т. Гумерова, А.В. Кондрашов // Медицинский вестник Башкортостана. – 2008. – № 2. – С. 41–45.
14. Илеосперматический тип варикоцеле и его влияние на фертильность пациентов / В.В. Плечев, Р.М. Гарипов, Л.Г. Чудновец, В.Ш. Ишметов // Патология кровообращения и кардиохирургия. – 2008. – № 2. – С. 48–50.
15. Сравнительная оценка эффективности хирургического лечения больных варикоцеле / Р.М. Гарипов, В.Ш. Ишметов, Л.Г. Чудновец, И.Ф. Мухамедьянов, О.С. Шимков // Анналы хирургии. – 2008. – № 6. – С. 72–76.
16. Чудновец, Л.Г. Комплексный подход к хирургическому лечению варикоцеле / Л.Г. Чудновец, В.Ш. Ишметов // Бюллетень НЦССХ им. А.Н. Бакулева РАМН «Сердечно-сосудистые заболевания». – 2008. – С. 218.
17. Двухуровневая окклюзия левой внутренней семенной вены / В.В. Плечев, Р.М. Гарипов, Л.Г. Чудновец, В.Ш. Ишметов // Ангиология и сердечно-сосудистая хирургия. – 2008. – Т. 15, приложение. – С. 352–353.
18. Случай эмболизации двухстороннего варикоцеле, осложненного репродуктивной дисфункцией / Р.М. Гарипов, О.В. Галимов, Л.Г. Чудновец, В.Ш. Ишметов, Г.Т. Гумерова, А.В. Кондрашов // Ангиология и сердечно-сосудистая хирургия. – 2008. – Т. 15, приложение. – С. 352–353.
19. Оптимизация рентгенохирургического лечения варикоцеле / В.В. Плечев, Р.М. Гарипов, Л.Г. Чудновец, В.Ш. Ишметов, А.И. Шестаков, О.С. Шимков // Вестник рентгенологии и радиологии. – 2008. – № 2. – С. 1–6.
20. Эмболизация внутренних семенных вен при варикоцеле, осложненном репродуктивными дисфункциями: современный взгляд на проблему / Р.М. Гарипов, О.В. Галимов, В.Ш. Ишметов, Л.Г. Чудновец, В.О. Ханов, О.С. Шимков, И.Ф. Мухамедьянов // Казанский медицинский журнал. – 2008. – Т. 89, № 3. – С. 270–273.
21. Эмболизация внутренних семенных вен при двустороннем варикоцеле / В.Ш. Ишметов, Р.М. Гарипов, О.В. Галимов, Л.Г. Чудновец, И.Ф. Мухамедьянов, М.О. Логинов, О.С. Шимков, Р.Ф. Ахметов, И.Д. Утенская // Врач. – 2009. – № 6. – С. 58–60.
22. Алгоритмы диагностики и выбора тактики хирургического лечения варикоцеле / Р.М. Гарипов, О.В. Галимов, В.Ш. Ишметов, Л.Г. Чудновец, В.О. Ханов, И.Ф. Мухамедьянов, О.С. Шимков, Г.Т. Гумерова, А.В. Кондрашов // Пермский медицинский журнал. – 2009. – № 2. – С. 160–164.
23. Локальная портальная гипертензия как причина расширения вен гроздьевидного сплетения / Л.Г. Чудновец, В.В. Плечев, Р.М. Гарипов, В.Ш. Ишметов // Ангиология и сердечно-сосудистая хирургия. – 2008. – Т 15, приложение. – С. 352–353.
Патенты РФ на изобретение и рационализаторское предложение
1. Способ рентгенохирургической диагностики гемодинамического типа варикоцеле: пат. 2265402 Рос. Федерация от 10.12.2005 / Гарипов Р.М., Ишметов В.Ш., Чудновец Л.Г. [и др.].
2. Способ диагностики гемодинамического типа варикоцеле: пат. 2309675 Рос. Федерация от 16.12.2005 / Плечев В.В., Чудновец Л.Г., Ишметов В.Ш., Шестаков А.И., Утенская И.Д., Бузаев В.С.
3. Способ эндоваскулярной двухуровневой окклюзии левой внутренней семенной вены: пат. 2312622 Рос. Федерация от 27.04.2006 / Плечев В.В., Чудновец Л.Г., Ишметов В.Ш.
4. Способ ретроградной илеокаваграфии: рац. предложение / Бузаев В.С., Ишметов В.Ш., Чудновец Л.Г. [и др.]. – № 2556 от 25.12.2002, выданное БГМУ.
Монография, учебно-методические рекомендации, научная работа
1. Комплексный подход к хирургическому лечению варикоцеле: монография / Р.М. Гарипов, В.Ш. Ишметов, Л.Г. Чудновец, И.Ф. Мухамедьянов, О.С. Шимков, Р.Ф. Ахметов. – Уфа: Гилем, 2007. – 112 с.
2. Комплексный подход к хирургическому лечению варикоцеле: учебно-методические рекомендации / Р.М. Гарипов, В.Ш. Ишметов, Л.Г. Чудновец, И.Ф. Мухамедьянов, О.С. Шимков, Р.Ф. Ахметов. – Уфа, 2008. – 27 с.
3. Ишметов, В.Ш. Комплексный подход к хирургическому (бескровному) лечению мужского и женского бесплодия / В.Ш. Ишметов, Л.Г. Чудновец, Г.Р. Мухаметвалеева. – Уфа: Гилем, 2008. – 44 с.
ИШМЕТОВ ВЛАДИМИР ШАМИЛЬЕВИЧ
РЕНТГЕНОЭНДОВАСКУЛЯРНАЯ
ДИАГНОСТИКА И ЛЕЧЕНИЕ БОЛЬНЫХ С ВАРИКОЦЕЛЕ
Автореферат
на соискание ученой степени
доктора медицинских наук
Издательская лицензия № 06788 от 01.11.2001 г.
ООО «Издательство «Здравоохранение Башкортостана»
450000, РБ, г. Уфа, а/я 1293; тел.: (347) 250-81-20;
тел./факс (347) 250-13-82.
Подписано в печать. 2010 г.
Формат 6084/16. Гарнитура Times New Roman.
Бумага офсетная. Отпечатано на ризографе.
Усл. печ. л. 2,0. Уч.-изд. л. 2,0.
Тираж 100. Заказ №.

