Оптимизация медицинской помощи пациентам с узловым зобом в регионе легкого йодного дефицита
На правах рукописи
ПЕТРОВ
ВИКТОР ГЕННАДЬЕВИЧ
ОПТИМИЗАЦИЯ МЕДИЦИНСКОЙ ПОМОЩИ
ПАЦИЕНТАМ С УЗЛОВЫМ ЗОБОМ В РЕГИОНЕ ЛЕГКОГО ЙОДНОГО ДЕФИЦИТА
14.00.27 – хирургия
14.00.03 – эндокринология
АВТОРЕФЕРАТ
диссертации на соискание ученой степени
доктора медицинских наук
Челябинск - 2008
Работа выполнена в Государственном образовательном учреждении высшего профессионального образования «Тюменская государственная медицинская академия» Федерального агентства по здравоохранению и социальному развитию на кафедре хирургических болезней с курсом урологии, рентгенологии и эндоскопии ФПК и ППС и кафедре госпитальной терапии с курсом эндокринологии
Научные консультанты:
- доктор медицинских наук Кузнецов Николай Сергеевич
- доктор медицинских наук, профессор Нелаева Алсу Асатовна
Официальные оппоненты:
- доктор медицинских наук, профессор Селиверстов Олег Васильевич
-доктор медицинских наук, профессор Кушниренко Олег Юрьевич
-доктор медицинских наук, профессор Догадин Сергей Анатольевич
Ведущая организация:
Московский областной научно-исследовательский клинический институт им. М.Ф.Владимирского (МОНИКИ)
Защита состоится «06» марта 2008 г., в 10 час. на заседании диссертационного совета Д 208.117.01 при ГОУ ВПО «Челябинская государственная медицинская академия Росздрава» (454092, г. Челябинск, ул. Воровского, 64).
С диссертацией можно ознакомиться в библиотеке ГОУ ВПО «Челябинская государственная медицинская академия Росздрава».
Автореферат разослан «____» _____________ 2008 г.
Ученый секретарь
диссертационного совета
профессор Долгушина В.Ф.
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность темы
Узловой зоб является весьма распространенной патологией и составляет большую клиническую проблему. Анализ литературы показывает, что распространенность узловых образований щитовидной железы по данным ультразвукового исследования и биопсии составляет 5,1-72% (М.Б.Анциферов и соавт., 1997; Е.А.Решетников и др.,1997; С.Н.Кононенко, 2000; J.D.Mortensen еt al.,1955; B.A.Carrol, 1982; J.Woestyn et al. 1985; A.Brander et al., 1992; H.Miki et al., 1993; J.N.Bruneton et al., 1994; S.Ezzat et al., 1994; C.C.Reading, 1997). К 90 годам на аутопсии узловые образования в тиреоидной ткани обнаруживаются у 85% женщин и 65% мужчин (А.Н. Бубнов и др., 1997).
В настоящее время узловой зоб является основной патологией щитовидной железы, с которой приходится сталкиваться хирургу. Частота узловых зобов среди всех больных с патологией щитовидной железы, поступающих в хирургическую клинику, варьирует от 42 до 98% (И.С.Брейдо, 1998). Единого мнения среди исследователей по многим вопросам диагностики и лечебной тактики при обнаружении узлового образования в щитовидной железе не существует. Прежде всего, это касается показаний к оперативному лечению. Большинство отечественных исследователей настаивают на обязательном проведении оперативного вмешательства при обнаружении узла в щитовидной железе (А.И.Пачес и соавт., 1995; И.С.Брейдо, 1998, А.М.Грановская и соавт., 2001; О.И.Зинкевич и соавт., 2001; Л.Ф.Винник, 2003; В.Ф.Зайцев и соавт., 2003). Данная позиция обусловлена существующей вероятностью наличия рака и была предложена в то время, когда основным методом диагностики узлового зоба являлась пальпация, но узловые образования пальпаторно определяются только в 1,0-5,1% наблюдений (M.T.Rojeski et al., 1985; G.H.Tan et al., 1997; C.Wang et al., 1997), т.о. диагностируются не более 10% всех узлов щитовидной железы. В современных условиях основным методом диагностики является ультразвуковое исследование. Оно позволяет выявлять мелкие, ничем не проявляемые себя узловые образования, благодаря чему общее количество выявляемых узлов стало на порядок выше. При этом частота обнаружения рака щитовидной железы среди всех узловых образований незначительна. По данным систематического обзора, в котором был произведен мета-анализ большого числа эпидемиологических исследований, вероятность наличия рака в пальпируемом узловом образовании варьирует от 0,45% до 13%, что в среднем составляет 3,9±4,1% (G.H.Tan et al.,1997). А потому оперативное вмешательство по поводу узлового зоба, обоснованное лишь боязнью пропустить рак щитовидной железы, И.И. Дедов и соавт. (2000) сравнивают с "поиском иголки в стоге сена".
Ни один из существующих в настоящее время методов обследования не может точно определить, есть рак или нет. Так, существовавшее ранее мнение о том, что подозрительными на рак являются "холодные" узлы, в настоящее время подвергается сомнению, поскольку есть данные подтверждающие, что и раковые опухоли способны накапливать фармпрепараты, т.е. быть "горячими" (С.А.Краснова, 1990; Л.Д.Демин и соавт., 1995; В.М.Васьков и соавт., 1998). УЗИ также не всегда дает представления о природе узла (J.Cap et al., 1999). Онкологическая опасность одиночного узла и множественных узловых образований тиреоидной ткани в настоящее время примерно одинакова (В.О.Ольшанский и соавт., 1987; А.Ф.Романчишен, 1994). Поэтому у каждого пациента с узловой патологией щитовидной железы необходимо учитывать клинические проявления, которые в большинстве случаев помогут безошибочно определиться с тактикой лечения. M.Blum et al. (1980) указывает, что отбор больных с узловым зобом на оперативное лечение на основании клинической оценки и факторов риска является весьма успешным, поскольку позволяет идентифицировать большинство опухолевых образований.
При проведении операций на щитовидной железе существует риск возникновения осложнений, которые способны значительно ухудшить качество жизни пациентов. Наиболее специфичным осложнением таких операций является парез голосовых складок, вызванных повреждением возвратного нерва. Именно это осложнение является основным источником снижения качества жизни оперированных больных (R.M.Jones et al., 1987; M.Steurer et al., 2002). Другим, не менее важным осложнением таких операции является гипопаратиреоз, который наблюдается в 1-26 % (G.L.Irvin et al., 1999; G.L.Irvin et al., 1999; D.Glinoer et al., 2000; D.J.Bentrem et al., 2001; N.Bhattacharyya еt al., 2002). Для предотвращения развития этих осложнений ряд отечественных авторов предлагают проводить органосохраняющие операции (С.А.Ярославцев и соавт., 1985; А.А.Абдужалилов, 1988; И.С.Брейдо, 1998;), в то время как большинство зарубежных исследователей, настаивая на максимальном радикализме операций, предлагают для профилактики возникновения специфических осложнений визуализацию возвратного нерва и паращитовидных желез (R.S.Djohan et al., 2000; D.Glinoer et al., 2000; J.Jonas et al., 2000; D.J.Bentrem et al., 2001; T.M.Hemmerling et al., 2001; M.Misiolek et al., 2001; C.T.Sasaki et al., 2001; N.Bhattacharyya et al., 2002; M.Brauckhoff et al., 2002; H.K.Eltzschig et al., 2002; M.Hermann et al., 2002).
Сторонники органосохраняющих операций указывают на необходимость сохранять большее количество ткани железы для поддержания эутиреоидного состояния, что позволит избежать назначения тиреоидных препаратов (А.А.Абдужалилов, 1988; И.С.Брейдо, 1998; М.Б.Андреева и соавт., 2000; Т.Д.Евменова и соавт., 2003; Н.Н.Константинова, 2003; А.А.Рововой и соавт., 2003). Совершенно иного мнения придерживаются те исследователи, которые считают, что проведение органосохраняющих операций является необоснованным, поскольку с одной стороны, это увеличивает вероятность возникновения рецидива заболевания до 25-40% (В.В.Варламова и соавт.,1982). С другой стороны, существует вероятность наличия очага рака среди узловых образований (E.Papini еt al., 2002).
Все вышеизложенное позволяет сделать вывод об актуальности проблемы диагностики и хирургического лечения узловой патологии щитовидной железы и необходимости научного поиска наиболее эффективных методов ее решения.
Цель и задачи исследования
Целью исследования является улучшение результатов лечения больных с узловым зобом на основе разработки новых организационных подходов и совершенствования хирургической тактики.
В соответствии с поставленной целью были сформулированы следующие задачи исследования:
- Изучить распространенность, морфологическую структуру и макроскопическую характеристику узлового зоба у населения г.Тюмени, относящегося к регионам легкого йодного дефицита, в зависимости от пола и возраста пациентов.
- Выявить факторы, позволяющие с высокой вероятностью заподозрить или исключить злокачественный характер узлового образования в щитовидной железе.
- Разработать алгоритм лечебно-диагностической тактики при лечении узлового зоба, основанного на комплексной оценке анамнеза заболевания, данных клинического и параклинического обследования.
- Разработать методику оперативного вмешательства при узловом зобе, способную значительно уменьшить вероятность возникновения специфичных послеоперационных осложнений.
- Обосновать необходимый объем оперативного вмешательства при узловом зобе.
- Оценить влияние адекватной терапии тиреоидными препаратами в раннем послеоперационном периоде на уменьшение вероятности возникновения рецидива заболевания.
Научная новизна работы
В ходе исследования впервые установлено, что распространенность узлового зоба среди населения г. Тюмени, относящегося к регионам легкого йодного дефицита, достаточно высока и составляет 198 на 1000 населения, при этом большая часть узловой патологии щитовидной железы – более 80% представлена неопухолевой узловой патологией (узловой коллоидный зоб, ложные узлы при аутоиммунном тиреоидите). Доля опухолей (фолликулярная аденома, рак) в структуре узловой патологии щитовидной железы у жителей г. Тюмени достоверно ниже – около 12%. Доказано, что частота обнаружения узлов в щитовидной железе повышается с увеличением возраста обследованных пациентов. Впервые показано, что в г. Тюмени к группе повышенного онкологического риска в большей степени относятся пациенты мужского пола и молодого возраста.
В исследовании впервые выявлено, что быстрый рост узла щитовидной железы в наибольшей степени (97,8%) свидетельствует о наличии узлового коллоидного зоба и фолликулярной аденомы. Доказано, что большие размеры «фолликулярных опухолей» ассоциируются со злокачественной природой узлового образования. Найдено убедительное подтверждение тому, что фолликулярный рак имеет достоверно большие размеры, как в общей структуре злокачественных опухолей щитовидной железы по сравнению с папиллярным раком, так и в структуре «фолликулярных опухолей» по сравнению с фолликулярной аденомой и узловым коллоидным зобом, что имеет решающее диагностическое значение.
Впервые, на основании математического моделирования разработана «Шкала риска ухудшения качества жизни», позволяющая объективно оценить влияние узла щитовидной железы на качество жизни пациента. Применение данной шкалы обосновано при использовании алгоритма обследования больных с узловым зобом с целью выбора оптимальной тактики лечения и показаний к оперативному вмешательству.
Разработана трехуровневая система наблюдения пациентов с узловой патологией щитовидной железы. Первый уровень этой системы представлен эндокринологами общеполиклинической сети, к которым обращаются пациенты с впервые обнаруженным узловым образованием в щитовидной железе. Вторым уровнем является специализированное лечебное учреждение – эндокринологический диспансер, где создана система лечения, предоперационного обследования и подготовки, а также коллегиального отбора пациентов с узловым зобом для проведения оперативного лечения. Третий уровень – хирургический стационар, где проводится оперативное лечение пациентов с патологией щитовидной железы. На основании анализа проведенной работы показана высокая эффективность данной системы.
Разработана экстрафасциальная методика выполнения гемитиреоидэктомии с визуализацией возвратного нерва паращитовидных желез и верхней щитовидной артерии, позволяющая с большой достоверностью снизить риск возникновения специфических осложнений оперативного вмешательства.
Установлено, что большая часть рецидивов узлового зоба наступает после проведения оперативных вмешательств, характеризующихся сохранением большей части ткани щитовидной железы. При проспективном наблюдении установлено, что наибольший процент истинных рецидивов узлового зоба (возникновение нового заболевании после удаления всей измененной ткани щитовидной железы) – 62,9% отмечается не ранее чем через 11 лет.
На большом клиническом материале доказано, что изменение тиреоидного статуса отмечается даже после проведения органосохраняющих оперативных вмешательств на щитовидной железе. Продемонстрировано, что адекватная терапия тиреоидными препаратами достоверно снижает риск развития рецидива узлового зоба.
Практическая значимость работы
Показано, что, несмотря на большую распространенность узловой патологии щитовидной железы среди населения г. Тюмени, большая их часть не оказывает существенного влияния на качество жизни пациентов. Разработана бальная система оценки влияния узлового образования в щитовидной железе на качество жизни пациента, позволяющая с большой точностью выбрать правильный индивидуальный подход к выбору лечебной тактики в отношении узлового образования у каждого конкретного пациента. Применение данной системы в медицинской практике позволит значительно снизить долю необоснованных операций.
Разработана и внедрена в практическое здравоохранение г. Тюмени трехуровневая система наблюдения пациентов с узловой патологией щитовидной железы, которая включает в себя эндокринологов общеполиклинической сети (первый уровень), к которым обращаются пациенты с впервые выявленными узловыми образованиями, стационар – ОКБ №2 (третий уровень), в которой проводится оперативное лечение пациентов. Вторым наиболее важным уровнем данной системы является эндокринологический диспансер, где создана система лечения, предоперационного обследования и подготовки, а также отбора на оперативное лечение больных с патологией щитовидной железы.
Разработка и внедрение в практику оригинального способа оперативного вмешательства при узловом зобе – экстрафасциальной гемитиреоидэктомии с визуализацией возвратного нерва, паращитовидных желез и верхней щитовидной артерии, а так же комплекса мероприятий на этапе диспансерного наблюдения оперированных больных, включающее в себя назначение тиреоидных препаратов в раннем послеоперационном периоде, позволило значительно снизить количество специфических осложнений и рецидивов заболевания.
Основные положения, выносимые на защиту
- Распространенность узловой патологии щитовидной железы у населения г.Тюмени велика и составляет 198 на 1000 населения, вместе с тем доля рака в ее структуре очень незначительна – 1,8%. Средняя заболеваемость раком щитовидной железы населения г.Тюмени за период 1990-2002 гг составила 1,8 на 100000 населения. Причем большая часть выявляемых карцином - 92,9% относится к высокодифференцированным морфологическим формам – папиллярный и фолликулярный раки.
- Оперативное вмешательство при узловом зобе показано только тем пациентам, у которых имеется потенциальная вероятность ухудшения качества жизни, обусловленная как риском онкологической патологии, так и возникновением симптомов компрессии тканей и органов шеи.
- Дифференцированный лечебно-диагностический подход к узловой патологии щитовидной железы с использованием разработанной системы оценки влияния узла на качество жизни пациента способен снизить количество необоснованных операций и увеличить долю оперативных вмешательств, направленных на удаление опухолевых узлов и узлов, вызывающих компрессию тканей и органов шеи.
- Для повышения эффективности оказания медицинской помощи и определения показаний к оперативному лечению пациентам с узловым зобом, последние после осмотра эндокринологами общеполиклинической сети должны направляться в специализированное лечебное учреждение – эндокринологический диспансер для дообследования и решения вопроса о выборе лечебной тактики.
- Оперативное вмешательство по поводу узлового зоба целесообразно проводить по предлагаемой оригинальной методике экстрафасциальной гемитиреоидэктомии с визуализацией возвратного нерва, паращитовидных желез и верхней щитовидной артерии, способствующей снижению вероятности возникновения специфических послеоперационных осложнений.
- Выполнение оперативных вмешательств при узловом зобе, характеризующихся максимальным удалением ткани щитовидной железы, способствует снижению риска рецидива заболевания, однако они приводят к длительному нарушению тиреоидного статуса, что является нежелательным у пожилых пациентов, особенно с выраженной соматической патологией. Развитие клинически значимого рецидива является длительным процессом, который занимает не менее 11 лет, следовательно, при лечении пожилых пациентов с целью предупреждения тяжелых нарушений тиреоидного статуса возможно ограничиться удалением узлов в пределах здоровой ткани железы.
- Нарушение тиреоидного статуса после операции возникает у большинства пациента, независимо от объема оперативного вмешательства, что диктует неогбходимость его ранней коррекции.
Апробация работы
Основные положения работы доложены на городских научно-практических конференциях эндокринологов г.Тюмени (2000, 2002гг.), на заседаниях Тюменской областной ассоциации хирургов (2003, 2004гг), научно-практической конференции хирургов Тюменской области "Актуальные вопросы хирургии" (2004г), на II и III тиреоидологических конгрессах "Актуальные проблемы заболеваний щитовидной железы" (Москва, 2002, 2004гг.), на второй сибирской конференции эндокринологов, посвященной 50-летию эндокринологической службы Красноярского края, "Эндокринология Сибири" (Красноярск, 2003г.), на научно-практической конференции "Актуальные вопросы онкологии" (Сургут, 2005 г.), на всероссийской научно-практической конференции с международным участием "Опухоли головы и шеи" (Анапа, 2006г.).
Внедрение в практику
Результаты исследования положены в основу пособия для врачей "Современные аспекты тактики диагностики и хирургического лечения узлового зоба" (в соавт. с А.А.Нелаевой, А.М.Машкиным, Е.А.Александровой, Е.Ю.Зайцевым – Тюмень, 2003г.) и методических рекомендаций «Хирургическое лечение узлового зоба» (Тюмень, 2005г.).
Разработанная «Шкала риска влияния узла на качество жизни» и алгоритм оказания медицинской помощи пациента с узловой патологией щитовидной железы, в основу которого положена система отбора пациентов с помощью данной «Шкала риска», применяются эндокринологами всех поликлиник и эндокринологического диспансера г.Тюмени.
На разработанный метод оперативного лечения узловой патологии щитовидной железы получен патент на изобретение №2261667 РФ, МПК7 А61 в17/00 –«Способ экстрафасциальной гемитиреоидэктомии». Данная методика внедрена в лечебную практику хирургических отделений ОКБ №2 г. Тюмени.
На базе городского эндокринологического диспансера г.Тюмени создано консультативное хирургическое бюро, в основу работы которого положены тактические алгоритмы, разработанные в данном исследовании.
Результаты исследования включены в лекционные курсы кафедр госпитальной терапии с курсом эндокринологии и хирургических болезней ФПК и ППС ТюмГМА.
Объем и структура диссертации
Работа изложена на 220 страницах машинописного текста, включает 53 таблицы, 45 рисунков и графиков. Диссертация состоит из введения, обзора литературы, 6 глав собственных исследований, заключения, выводов, практических рекомендаций и библиографического указателя, который включает 112 источников отечественной и 225 – зарубежной литературы.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
Работа основана на результатах обследования и лечения 8959 пациентов с узловой патологией щитовидной железы (ЩЖ). Протокол исследования представлен на рис.1.
Изучение распространенности узлового зоба произведено на основании скринингового одномоментного исследования случайной сплошной выборки 2162 пациентов, проживающих на территории Ленинского района г.Тюмени, и обратившихся в поликлинику или приемное отделение ОКБ №2 по поводу нетиреоидной патологии, либо с целью медицинского осмотра для приема на работу, получения водительских прав и т.п. Всем пациентам, обратившимся в поликлинику или доставленным в приемное отделение, производилось ультразвуковое исследование (УЗИ) ЩЖ. При обнаружении узлов в ЩЖ пациенты направлялись на тонкоигольную аспирационную биопсию (ТАБ) узла для решения вопроса о его морфологической структуре.
Изучение морфологической структуры узлового зоба у жителей г.Тюмени произведено на основании анализа результатов ТАБ под контролем УЗИ.
Анализ результатов ТАБ проведен у 5974 пациентов, обратившихся в эндокринологический диспансер за период с 1992 по 2004 гг. В исследование включены пациенты, которым проводилась ТАБ впервые выявленных узловых образований ЩЖ размером более 1 см. В эту же группу включены 306 пациентов, у которых в ходе скринингового обследовании обнаружены узловые образования в ЩЖ размером более 1 см в диаметре.
| Рис.1. Протокол исследования |
Для изучения морфологических особенностей рака щитовидной железы (РЩЖ) в регионе легкого йодного дефицита, к которому относится г. Тюмень и южные районы Тюменской области, проанализированы истории болезни пациентов, оперированных по поводу РЩЖ в отделении торакальной хирургии №1 ОКБ №2 г. Тюмени и отделении опухолей головы и шеи Тюменского областного онкологического диспансера. За период с 1999 по 2001 гг в данных лечебных учреждениях по поводу этого вида патологии прооперировано 227 пациентов.
В работе также представлен анализ результатов оперативного лечения 649 пациентов с узловым зобом, находившихся на лечении в отделении торакальной хирургии №1 ОКБ №2 г. Тюмени за период с 1990 по 2004 гг. Все оперированные пациенты разделены на 2 группы. В первую группу вошли 327 пациентов, оперированных за период с 1990 по 2000 гг. Вторую группу составили 322 пациента с узловой патологией ЩЖ, оперированных за период с 2001 по 2004 гг. Разделение этих больных произведено в связи с тем, что в период с 1990 по 2000 гг. производилось оперативное лечение всех пациентов с узловой патологией ЩЖ, независимо от клинических проявлений наличия узлового зоба, морфологической принадлежности узла. Начиная с 2001 гг., отбор больных производился согласно алгоритму, в котором учитывались морфологическая структура узла, наличие или отсутствие симптомов компрессии органов шеи, принадлежность пациента к группе повышенного риска в отношении принадлежности узла к онкопатологии, что значительно ограничивало показания к оперативному лечению. Эти пациенты направлены на оперативное лечение после консультации в консультативном хирургическом бюро (КХБ).
У 116 пациентов второй группы оперативное вмешательство произведено по оригинальной экстрафасциальной методике с визуализацией возвратного нерва (ВН), паращитовидной железы (ПЩЖ) и верхней щитовидной артерии (ВЩА). У этой части пациентов произведено сравнительное исследование ближайших результатов оперативного вмешательства с результатами оперативного вмешательства у остальных 206 пациентов этой же группы, которым оперативное вмешательство произведено по субфасциальной методике без визуализации ВН, ПЩЖ и ВЩА.
В работе на основании сравнительного анализа морфологической структуры узловых образований ЩЖ первой и второй групп оперированных пациентов, сделан вывод о целесообразности строгого дифференцированного отбора пациентов для оперативного лечения.
Проведен проспективный анализ отдаленных результатов оперативного лечения пациентов с узловой патологией ЩЖ. Рецидив узлового зоба диагностирован у 174 пациентов. На основании изучения морфологической структуры узлов и объема ранее проведенной операции проведен анализ адекватности различного объема оперативного вмешательства при различных морфологических формах узловой патологии ЩЖ.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ


Из 2162 пациентов, которым произведено УЗИ ЩЖ, узловая патология (включая узловые образования до 1 см в диаметре) зафиксирована у 428 пациентов. На этом основании можно говорить о том, что распространенность узлового зоба в г.Тюмени достаточно высока и составляет 198 на 1000 населения. Диффузные изменения в ЩЖ обнаружены у 824 обследованных, что составило 381 на 1000 населения. Повозрастная распространенность узлового зоба у жителей г.Тюмени на 1000 населения представлена на рис. 2.
Из данного графика видно, что узловые изменения в ЩЖ встречались с различной частотой в различные возрастные периоды, при этом отмечена отчетливая тенденция к увеличению случаев узловой трансформации щитовидной железы с возрастом. Если у населения в возрасте до 20 лет распространенность составила 120 наблюдений на 1000 населения, то в возрастной группе 51-60 лет она выросла до 225 (2=7,67; р=0,006), т.е. узлы в ЩЖ встречались у каждого пятого. У лиц старше 70 лет распространенность узловых образований составила 307 на 1000 населения (2=3,98; р=0,046), т.е. почти у каждого третьего.
С возрастом отмечено увеличение диффузного поражения ткани ЩЖ. В данном исследовании не ставилась цель оценить морфологическую природу диффузного поражения ЩЖ, но допустимо предположить, что в молодом возрасте оно, скорее всего, связано с диффузной эндемической гиперплазией. Увеличение доли диффузного поражения в более старших возрастных группах, которое в возрастной группе старше 70 лет отмечено более чем у 2/3 обследованных, по-видимому, обусловлено увеличением частоты аутоиммунных процессов в ткани щитовидной железы (рис.3.).

С увеличением возраста обследованных пациентов фиксировались более крупные узловые образования в ЩЖ. Установлена положительная зависимость между размером обнаруженного узлового образования в ЩЖ и возрастом пациента (r=0,31, р=0,017) (рис.4).
У пациентов возрастной группы 15-20 лет более чем в 70% (32/44) в ЩЖ фиксировались фокальные изменения менее 1см в диаметре. Узлы более крупных размеров были зафиксированы только у пациентов женского пола. В 18,2% (8/44) узлы были размером от 1 до 3см. Крупные узлы более 3см в диаметре составили чуть более 9% (4/44) всех обнаруженных узловых образований у данной категории пациентов. В более старшей возрастной группе обследованных пациентов – от 21 до 35 лет – также большая доля обнаруженных узловых образований пришлась на фокальные изменения – 73,0% (54/74). В 27,0% (20/74) обнаруженные узловые образования имели размеры более 1 см в диаметре. Причем, половина из них – 13,5% (10/74) обнаружены только у женщин и имели размеры более 3 см в диаметре. Обращает на себя внимание тот факт, что у пациентов мужского пола до 35 лет не обнаружено крупных узловых образований более 3см в диаметре. Крупные узлы у мужчин фиксировались только в более старших возрастных группах. У пациентов 35-60 лет отмечено значительное снижение доли фокальных изменений до 48, 7% (146/300) с одновременным увеличением доли узловых образований размером более 1 см в диаметре до 51,4% (154/300). Однако так же, как и в предыдущей возрастной группе, среди узловых образований более 1 см в диаметре преобладали узлы не более 3 см – 38,7% (116/300). Доля же крупных узлов, более 3см в диаметре, осталась практически такой же, как и в более молодой возрастной группе – 12,7% (38/300). Однако в данной возрастной группе крупные узлы обнаружены у пациентов мужского пола - 1,3% (4/300). Только у трети пациентов в возрастной группы 61-74 лет обнаруженные узловые образования ЩЖ представлены фокальными изменениями – 32,2% (38/118). Более 2/3 узлов имели размеры более 1 см в диаметре. Доля узлов более 3 см в диаметре осталась практически такой же – 13,6% (16/118), как в более молодых возрастных группах, хотя отмечено увеличение доли крупных узлов у пациентов мужского пола. У пациентов старше 75 лет обнаруженная узловая патология ЩЖ представлена в основном узлами более 1 см в диаметре – 87,0% (40/46). Из них доля крупных узлов более 3см в диаметре составила 13,0% (6/46). В данной возрастной группе у пациентов мужского пола не обнаружено крупных узлов более 3см в диаметре.

Установлена положительная зависимость выявляемости многоузлового эутиреоидного зоба (МУЭЗ) от возраста обследованных пациентов (r=0,31) (рис.5). Одновременно с этим установлена отрицательная зависимость выявляемости одноузловых форм зоба с увеличением возраста пациентов (r=-0,31). Данная динамика указывает, прежде всего, на стадийность формирования эндемического зоба, который преобладает у пациентов г.Тюмени, как региона, характеризующегося йодным дефицитом. Кроме того, данное наблюдение так же указывает на то, что формирование узлов, как правило, это длительный, растянутый во времени процесс, который протекает бессимптомно, не оказывая существенного влияния на качество жизни пациентов. Однако, данная тенденция отчетливо наблюдалась лишь у обследованных пациентов женского пола. У пациентов мужского пола во все возрастные периоды преобладали одноузловые формы изменений ЩЖ.
Столь широкая распространенность узловых изменений в ЩЖ заставила задуматься о правильности вывода ряда авторов, в особенности отечественных, указывающих на необходимость оперативного лечения всех пациентов с узловым зобом. В соответствии с их рекомендациями пришлось бы прибегнуть к оперативному вмешательству по отношению к каждому пятому жителю г. Тюмени, а в некоторых возрастных группах – к каждому третьему.
Основным доводом исследователей, указывающих на необходимость оперативного лечения узлового зоба, является вероятность наличия РЩЖ в узловом образовании. Но при исследование морфологической структуры узловых образований у жителей г.Тюмени по данным ТАБ было установлено, что основная доля узлов ЩЖ приходилась на неопухолевые доброкачественные узловые образования (рис.6). Так, 67,4% узлов являлись коллоидными узлами. Чуть более 10% – фолликулярная аденома (ФА) (р<0,001). Доля РЩЖ до данным ТАБ составила 0,6%. В 6,3% установлен цитологический диагноз «фолликулярная опухоль». Согласно данным литературы - 20% (по нашим данным - 17%) «фолликулярных опухолей» при морфологическом исследовании являются фолликулярными РЩЖ, на основании чего можно сделать вывод, что доля РЩЖ в структуре узлового зоба у населения г.Тюмени составила примерно 1,8% (р<0,001).
 Рис. 6. Морфологическая структура узловой патологии у жителей г.Тюмени по данным тонкоигольной аспирационной биопсии Рис. 6. Морфологическая структура узловой патологии у жителей г.Тюмени по данным тонкоигольной аспирационной биопсии |
За период с 1990 по 2002 гг. с помощью ТАБ среди жителей г.Тюмени с впервые обнаруженным узлом в ЩЖ было выявлено 111 человек с раком РЩЖ. Отмечен ежегодный рост выявляемости случаев РЩЖ. Если в 1990 г нами было диагностировано всего 5 случаев, то в 1998 г диагностировано 10 случаев РЩЖ, а в 2002 – 12. При расчете заболеваемости РЩЖ населения г.Тюмени установлено, что она составила – 0,9 на 100000 населения в 1990 г., 1,8 на 100000 в 1998г. и 2,2 на 100000 в 2002г. Усредненный уровень заболеваемости РЩЖ за период с 1990 по 2002гг в г.Тюмени составил 1,8 на 10000 населения. Показатель заболеваемости данным видом патологии в г.Тюмени в среднем в два раза меньше уровня заболеваемости по РФ (1990 - 2,50; 1998 – 3,71; 2002 - 4,95 на 100000 населения) и более чем в три раза меньше чем в регионах с неблагоприятным экологическим фоном (заболеваемость раком щитовидной железы в.г.Челябинске в 1990 г. – 4,72; в 1998 г. – 4,33 на 100000 населения) (Яйцев С.В., 2000).
Во всех возрастных группах у лиц женского пола преобладала неопухолевая узловая патология ЩЖ – узловой коллоидный зоб (УКЗ) (табл.1). На долю РЩЖ пришлось всего 1,1% узловых образований ЩЖ у пациентов в возрасте до 20 лет. В этой возрастной группе не отмечено статистически достоверной разницы доли «фолликулярных опухолей», пятая часть из которых, как правило, является раками, по сравнению с пациентами мужского пола этой возрастной группы. На основании чего можно сделать вывод, что РЩЖ в данной категории пациентов составляет около 3,0%. В более старших возрастных группах доля рака уменьшается до 0,4% в возрасте 41-60 лет и до 0,5% в возрасте старше 60 лет. Так же отмечено уменьшение доли «фолликулярной опухоли» и ФА. Параллельно с этим четко отмечена тенденция к увеличению доли УКЗ в структуре узловой патологии щитовидной железы у лиц женского пола. На основании этого можно сделать вывод о том, что пациенты в возрасте до 20 лет женского пола так же относятся к категории повышенного риска наличия онкопатологии в узловом образовании ЩЖ. У мужчин относительная доля опухолевых узловых образований значительно выше. Так, на долю ФА ЩЖ у мужчин в возрасте от 21 до 40 лет пришлось 26,8% случаев, а в более старшей возрастной группе (41-60 лет) – 29,8%. В эти же возрастные периоды отмечен значительно более высокий процент РЩЖ: 4,2% в возрасте 21-40 лет и 2,4% – в возрасте 41-60 лет. Поэтому при работе с этой категорией пациентов необходимо учитывать более высокую вероятность наличия опухоли в узле ЩЖ.
Таблица 1
Повозрастное изменение морфологической структуры узловой патологии щитовидной железы в зависимости от пола пациентов
| до 20 лет | 21-40 лет | 41-60 лет | старше 60 лет | Всего n=5974 | |||||
| Мужч. n=16 | Женщ. n=95 | Мужч. n=71 | Женщ. n=1549 | Мужч. n=84 | Женщ. n=2898 | Мужч. n=66 | Женщ. n=1195 | ||
| УКЗ | 12 (75%) | 57 (60,0%) | 28 (39,4%) | 819 (52,9%) | 31 (36,9%) | 2056*** (70,9%) | 44 (66,7%) | 981** (82,1%) | 4028 (67,4%) |
| АИТ | 3 (18,8%) | 23 (24,2%) | 14 (19,7%) | 347 (22,4%) | 24 (28,6%) | 410 (14,2%) | 2 (3,0%) | 85 (7,1%) | 908 (15,2%) |
| ФА | – | 5 (5,3%) | 19 (26,8%) | 247* (15,9%) | 25 (29,7%) | 278*** (9,6%) | 12 (18,2%) | 42*** (3,5%) | 628 (10,5%) |
| РЩЖ | – | 1 (1,1%) | 3 (4,2%) | 10*** (0,7%) | 2 (2,4%) | 11** (0,4%) | 1 (1,5%) | 6 (0,5%) | 34 (0,6%) |
| Фол. опух. | 1 (6,3%) | 9 (9,5%) | 7 (9,9%) | 126* (8,1%) | 2 (2,4%) | 143 (4,9%) | 7 (10,6%) | 81 (6,8%) | 376 (6,3%) |
| *-р<0,05 **-р<0,01 ***-р<0,001 | |||||||||

В структуре злокачественных опухолей ЩЖ у жителей г. Тюмени преобладал высокодифференцированный папиллярный РЩЖ, характеризующийся медленным ростом и поздним метастазированием (рис.7). На него пришлась почти половина всех выявленных РЩЖ – 49,4% (включая фолликулярно-папиллярный рак – 11,5%). На втором по частоте месте – фолликулярный рак (43,6%). Более агрессивные раки, встречались гораздо реже. Медуллярный РЩЖ встречался в 4% случаев, а анапластический – в 3,1%. Таким образом, у большинства пациентов преобладали высокодифференцированные формы РЩЖ – 211 (92,9%).

В отличие от злокачественных опухолей другой локализации, РЩЖ диагностировался, как правило, в молодом возрасте. Однако, в возрасте до 20 лет встречались только папиллярный и его разновидность – папиллярно-фолликулярный РЩЖ (рис.8 и 9). В возрастной группе от 21 до 35 лет с одинаковой частотой диагностировались папиллярный и фолликулярный РЩЖ. У больных старше 35 лет преобладал фолликулярный РЩЖ. Но у пациентов в возрасте старше 74 лет фолликулярный рак не встречался, а имел место только папиллярный рак. В молодом возрасте не диагностировались карциномы, характеризующиеся большей злокачественностью. Так, анапластический рак отмечен только у женщин, в возрасте от 35 до 60 лет. В более старших возрастных группах данная форма РЩЖ не зарегистрирована (очевидно, за счет высокой смертности пациенты не доживали до преклонного возраста). Медуллярный РЩЖ с одинаковой частотой встречался у лиц женского пола в возрастных группах от 31 до 80 лет.
К сожалению РЩЖ имеет сходные клинические проявления с УКЗ и, порой, их дифференциальная диагностика затруднена, т.к. ни один из существующих в настоящее время методов обследования не обладает абсолютными возможностями.
При проведении ТАБ всегда существует вероятность ложноотрицательного результата. Поэтому полагаться только на данные одной цитологической диагностики не следует. У каждого пациента с узловой патологией ЩЖ необходимо учитывать клинические проявления, которые в большинстве случаев значительно помогут безошибочно определиться с лечебной тактикой.
Учет таких клинических проявлений, с одной стороны, необходим для выявления симптомов компрессии тканей и органов шеи, а так же потенциальной воз
можности их возникновения, если на момент осмотра они отсутствуют. С другой стороны, даже при отрицательном результате ТАБ, наблюдение за узловым образованием поможет врачу заподозрить или наоборот отвергнуть вероятность наличия в нем опухоли.
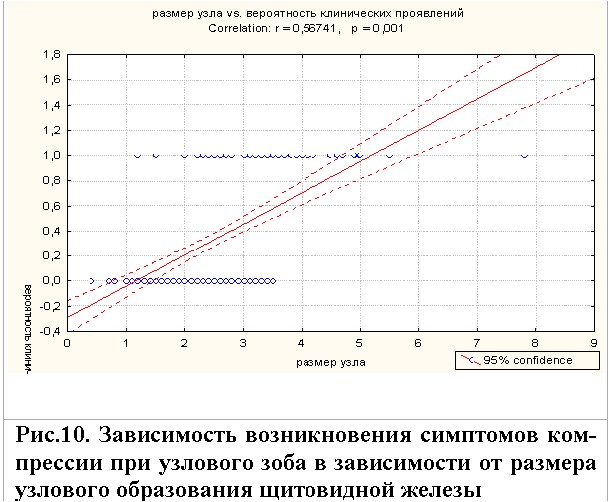
Нами установлена положительная зависимость возникновения симптомов компрессии тканей органов, прилежащих к ЩЖ, при увеличении размеров узлового образования(r=0,56; p<0,001) (рис.10).
К наиболее частым жалобам, которые предъявляли пациенты, относятся: чувство «комка» в горле, затруднение дыхания в положении лежа на спине, першение в горле и покашливание, дисфагия и дискомфорт при глотании, боль в шее, осиплость голоса. Наибольшее количество жалоб возникало у пациентов с наличием узлового образования в ЩЖ размером более 3 см в диаметре. Наличие жалоб зафиксировано у 55,3% (21/38) при одноузловом зобе, у 62,5% (10/16) при смешанном зобе и у 57,1% (22/35) при многоузловом зобе. У 55,7% (44/89) пациентов с узлами более 3 см возникали различные жалобы, связанные с компрессией окружающих ЩЖ органов и тканей. Если при размерах узла более 3 см в диаметре клинические проявления возникли более чем у половины больных, то при его меньших размерах жалобы зафиксированы у меньшего количества пациентов. Так при размерах узла от 2 до 3 см в диаметре различные жалобы, обусловленные компрессией узла на прилежащие ткани и органы, наблюдались лишь у третьей части пациентов (32,1%). А при узловом зобе с размерами узла от 1 до 2 см практически у всех пациентов (97,8%) не было клинических
проявлений.
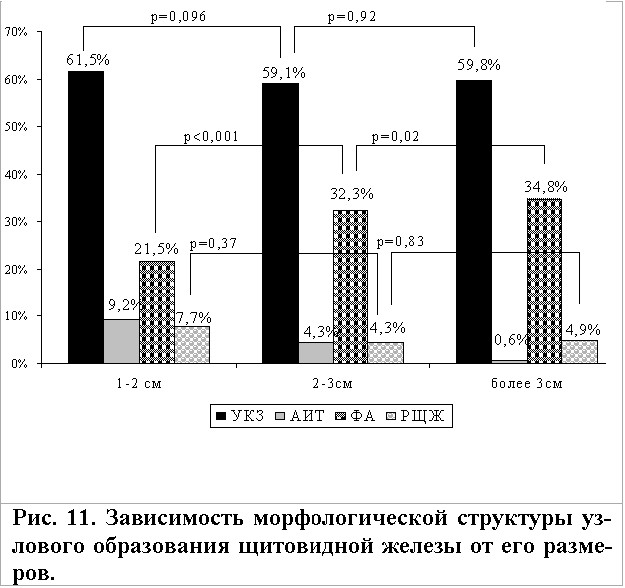
Многие авторы придают большое значение размерам узлового образования в плане прогноза наличия или отсутствия в нем опухоли ЩЖ. По мнению ряда исследователей, при увеличении размеров узла повышается вероятность обнаружить в нем РЩЖ. Для обнаружения возможной зависимости морфологической принадлежности узлового образования ЩЖ от его размеров произведен анализ гистологического исследования операционного материала у 322 больных, оперированных по поводу различных морфологических форм узлового зоба.
Четкой зависимости между вероятностью обнаружить РЩЖ и увеличением размеров узлового образования в исследовании не отмечается (рис.11). Так, доля УКЗ среди узлов различного размера была примерно одинаковая и составила 61,5% для узлов от 1 до 2 см в диаметре, 59,1% – 2-3см в диаметре и примерно столько же (59,8%) среди узлов более 3 см в диаметре. Статистически достоверной разницы в частоте УКЗ во всех этих группах не обнаружено (р<0,05). Аналогичная ситуация наблюдалась в отношении РЩЖ. Так, среди узловых образований от 1 до 2 см в диаметре доля рака составила 7,7%, при размерах узла 2-3см РЩЖ диагностировали в 4,3%, а при больших размерах – в 4,9%.


Логистический анализ показывает, что связи размеров узла и вероятностью наличия в нем РЩЖ и УКЗ не существует (РЩЖ: r=0,04, Н=0,32, 2=0,002, р=0,97; УКЗ:r=0,05,Н=0,66, 2=0,13, p=0,72).
Кроме этого, было установлено, что в общей структуре злокачественных узловых образований ЩЖ фолликулярный рак имеет достоверно более крупные размеры по сравнению с папиллярным РЩЖ – (3,9[2,4;5,4]см и 2,2[1,0;3,4]см соответственно) (рис.12). Поэтому увеличение размеров опухолевого узла вероятность обнаружить в нем фолликулярный РЩЖ достоверно возрастает (r=0,44, 2 = 6,2, р<0,01) (рис.13).
 |
Кроме того была выявлена зависимость между размерами узлового образования и наличием ФА ЩЖ (r=0,37, Н=8,25, 2 = 7,45, р= 0,006) (рис.14). Так, среди мелких узлов (1-2см в диаметре) доля ФА составила 21,5%. При размерах узла 2-3см доля ФА возросла до 32,3%, а среди крупных узлов ФА встречалась примерно у трети пациентов – 34,8%.
Наличие положительной зависимости между размером узла и вероятностью обнаружить в нем ФА указывает на более быстрые темпы роста ФА по сравнению с РЩЖ и УКЗ.
В литературе существует противоречивое мнение в отношении темпа роста узлового образования ЩЖ, как одного из критериев, указывающих на принадлежность данного образования к онкопатологии. Многие авторы склонны ассоциировать быстрое увеличение узла с его малигнизацией.
Таблица 2
Морфологическая структура быстрорастущих узлов у оперированных больных в различных возрастных группах
| Морфологическая характеристика узла | Возраст пациентов | Всего n=92 | ||
| <40 n=15 | 41-60 n=59 | 61> n=18 | ||
| УКЗ в т.ч. с кистообразованием – с аутоиммунным воспалением вокруг узла – | 9(60,0%) 4(16,7%) - | 41(69,5%) 14(23,7%) 13(22,0%) | 12(66,7%) 4(22,2%) 6(33,3%) | 62(67,4%)* 22(23,9%) 19(20,7%) |
| ФА в т.ч. с кистообразованием – | 5(33,3%) 1(6,7%) | 12(20,3%) 2(3,4%) | 5(27,8%) 1(5,6%) | 22(23,9%)* 4(4,3%) |
| АИТ | - | 5(8,5%) | 1(5,6%) | 6(6,5%) |
| РЩЖ | 1(6,7%) | 1(1,7%) | - | 2(2,2%) |
| * – р<0,001 | ||||
Для проверки этого факта нами проанализированы данные морфологического исследования операционного материала у 92 больных, оперированных по поводу узлового зоба, показанием к оперативному лечению у которых был быстрый темп роста узлов (табл.2). Большая часть быстрорастущих узлов у оперированных нами пациентов являлась УКЗ – 67,4% (62/92). Причем, примерно в трети этих узлов – 23,9% (22/92) при гистологическом исследовании отмечена кистозная трансформация, что, вероятнее всего, и послужило причиной ускорения темпов их роста. 20,7% (19/92) узлов характеризовалась наличием воспалительных аутоиммунных процессов в ткани железы, прилегающей к узлу. Рост этих узлов, возможно, был связан не с истинной пролиферацией фолликулярного эпителия в узле, а с увеличением лимфоидной инфильтрации вокруг узла. У 23,9% (22/92) пациентов с быстрорастущими узловыми образованиями при морфологическом исследовании обнаружена ФА. У четырех из 22 пациентов так же обнаружена кистозная трансформация аденом, а у 6 (6,5%) растущие узлы при морфологическом исследовании оказались ложными узловыми образованиями на фоне гипертрофической формы АИТ Хашимото. Только у двух пациентов при морфологическом исследовании удаленного узла диагностирован РЩЖ. Данное исследование с большой долей достоверности подтверждает, что ускорение роста узлового образование более характерно для УКЗ (2=86,25; р<0,001) и ФА (2 = 35,05; р<0,001) чем для РЩЖ. Таким образом, можно уверенно говорить, что ускорение роста узла ЩЖ не является показателем принадлежности его к РЩЖ.
Наиболее проблематичной группой пациентов с наличием узла в ЩЖ являются пациенты, у которых при цитологическом исследовании получено заключение – «фолликулярная опухоль».
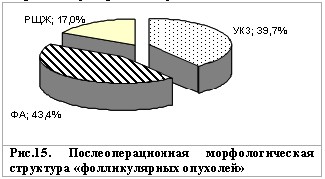
При морфологическом исследовании узловых образований у 53 пациентов, прооперированных за период с 2001 по 2004 гг. по поводу «фолликулярной опухоли», в большинстве случаев выявлены опухолевые образования - ФА – 43,4% (23/53) и РЩЖ 17,0% (9/53). УКЗ среди пациентов с «фолликулярными опухолями» диагностирован лишь у трети – 39,7% (21/53) (рис.15).
Из девяти пациентов, у которых при морфологическом исследовании диагностирован РЩЖ, у двух был фолликулярный вариант папиллярного РЩЖ.
Как уже сказано выше, предоперационная морфологическая дифференциальная диагностика узловых образований, входящих в группу «фолликулярных опухолей», затруднена. Тем не менее, выбор дифференцированной лечебной тактика в отношении этой группы необходим. Для установления факторов, позволяющих на догоспитальном этапе заподозрить злокачественную опухоль, были проанализированы клинические проявления узлового образования, а так же характеристики групп пациентов.
В исследовании не установлена зависимость обнаружения УКЗ, ФА и РЩЖ в группе пациентов с «фолликулярной опухолью» от пола и возраста пациентов (табл.3). Однако, полученные нами данные указывают на то, что РЩЖ имел достоверно большие размеры, чем ФА и УКЗ. Так, РЩЖ в группе пациентов с «фолликулярной опухолью» имел средний размер 4,5[2,9;6,1]см, что достоверно больше, чем размер ФА - 3,2[2,1;4,3]см и УКЗ - 2,9[1,2;4,6]см (табл. 4).
Таблица 3
Характеристика групп пациентов с различными морфологическими вариантами
«фолликулярной опухоли»
| ФА | РЩЖ | УКЗ | |
| n | 23 | 9 | 21 |
| Возраст (лет) средний диапазон | 51,9 23-74 | 48,1 23-73 | 47,1 22-72 |
| р>0,05 | |||
| Пол муж. жен. | 13,0%(3/23) | 22,2%(2/9) | 14,3%(3/21) |
| р>0,05 | |||
| 87,0%(20/23) | 77,8%(7/9) | 85,7%(18/21) | |
| р>0,05 | |||
Таблица 4
Размеры различных морфологических вариантов «фолликулярных опухолей»
| ФА | РЩЖ | УКЗ | |
| n | 23 | 9 | 21 |
| Размер (см) | 3,2[2,1;4,3] | 4,5[2,9;6,1] | 2,9[1,2;4,6] |
| Доля узлов более 3 см в диаметре | 56,5%(13/23) | 77,8%(7/9) | 42,9%(9/21) |

Статистической разницы между размерами ФА и УКЗ зобом в группе пациентов с «фолликулярной опухолью» не обнаружено. Причем более 2/3 злокачественных узлов имели размеры более 3 см в диаметре, в отличии от доброкачественных узловых образований, при которых почти 1/2 узлов имеют размер менее 3 см в диаметре (рис.16).
 |
Наше предположение о возрастании вероятности обнаружить РЩЖ у пациентов с узлами более крупных размеров, при цитологическом исследовании у которых обнаружена «фолликулярная опухоль», подтверждается наличием положительной зависимости вероятности обнаружить рак от размеров узлового образования (рис.17).
С целью оптимизации отбора пациентов с узловой патологией ЩЖ железы на оперативное вмешательство, была разработана и внедрена «Шкала риска влияния узла на качество жизни». Простота и эффективность в использовании «Шкалы риска» позволили внедрить ее в клинической практике. С ее помощью практический врач при большом потоке пациентов с узловыми образованиями в ЩЖ способен быстро и безошибочно определиться в тактике своих действий.
«Шкала риска» предлагает учитывать такие признаки узла, как его морфологическая характеристика по результату ТАБ, его размер, темп роста, наличие или отсутствие объективно доказанных симптомов компрессии тканей и органов, прилежащих к ЩЖ. Кроме того, для полноты картины принимается во внимание пол и возраст пациента.
Таблица 5
Шкала риска влияния узла на качество жизни
| Характеристика узлового образования или пациента, у которого обнаружен узел | Баллы | |
| Данные ТАБ | Рак | 3 |
| Фолликулярная опухоль | 1 | |
| Узловой коллоидный зоб | 0 | |
| Размер узла | Более 3 см | 2 |
| 2-3 см | 1 | |
| 1-2 см | 0 | |
| Темп роста узла | Быстрый | 1 |
| Медленный или отсутствует | 0 | |
| Наличие симптомов компрессии тканей и органов шеи | Есть | 3 |
| Отсутствуют | 0 | |
| Пол пациента | Мужской | 1 |
| Женский | 0 | |
| Возраст пациента | До 20 лет | 1 |
| Старше 20 лет | 0 | |
Каждый критерий имеет бальную оценку от 0 до 3 (табл. 5). С увеличением числа баллов возрастает вероятность достоверного ухудшения качества жизни при наличии данного узлового образования в ЩЖ у данного конкретного пациента. К признакам, имеющим абсолютное влияние на снижение качества жизни, относятся цитологически установленный РЩЖ и наличие симптомов компрессии. Этим критериям присвоено максимальное количество баллов – 3. Признаки узла, которые на момент осмотра не влияют на качество жизни пациента, но с большой степенью вероятности могут привести к этому, имеют оценку – 2. Признаки, которые сами по себе не влияют на качество жизни пациента, но их необходимо учитывать в совокупности с другими признаками, имеют оценку – 1. Признаки, влияние которых на качество жизни пациента минимально, имеют оценку – 0.
При общем количестве баллов – 3, имеются абсолютные показания к оперативному вмешательству. При общем количестве баллов – 2, абсолютных показаний к оперативному вмешательству на момент осмотра у пациента нет. Однако такой пациент требует дальнейшего активного наблюдения, поскольку вероятность их возникновения достаточно высока. Это наблюдение, должно включать в себя повторение всех методик обследования (УЗИ, исследование тиреоидного статуса, ТАБ) через полгода. При общем количестве баллов – 1 и менее, показаний к оперативному вмешательству нет. Такие пациенты направляются нами под наблюдение эндокринолога.
Таблица 6
Морфологическая характеристика узловых образований у оперированных пациентов
| Морфологическая характеристика узлового образования ЩЖ | Первая группа пациентов n-327 | Вторая группа пациентов n-322 |
| УКЗ | 280 (85,6%) | 192 (59,5%)** |
| ФА | 42 (12,8%) | 101 (31,4%)** |
| РЩЖ | 5(1,5%) | 29 (9,1%)* |
| *р<0,01; **р<0,001 | ||
Благодаря дифференцированному отбору пациентов с узловой патологией ЩЖ, удалось значительно уменьшить количество оперативных вмешательств по поводу неопухолевой узловой патологии ЩЖ. Так, в группе оперированных пациентов с узловой патологией ЩЖ, показанием к оперативному вмешательству у которых было только само по себе наличие узла в ЩЖ (первая группа), доля пациентов с УКЗ была значительно выше и составляла 85,6% по сравнению с второй группой пациентов, отбор которых на оперативное лечение проводился через Консультативное хирургическое бюро (КХБ) с учетом вышеизложенных показаний, в которой доля пациентов, оперированных по поводу УКЗ была меньше на треть и составила 59,5% (2= 55,29; р<0,001) (табл.6). Естественно, что у пациентов второй группы с УКЗ в основном это были крупные узловые образования, вызывающие дискомфорт либо в силу компрессии соседних органов и тканей, либо вследствие косметического дефекта, а так же коллоидные узлы, вызывающие тиреотоксикоз. Одновременно увеличилась доля узлов, относящихся к онкопатологии. Так, доля ФА возросла с 12,8% до 31,4% (2=32,40; р<0,001). Доля РЩЖ возросла с 1,5 до 9,1% (2=18,27; р<0,01).
Широкая распространенность узловой патологии ЩЖ порой вызывает значительные трудности в выборе адекватной лечебной тактики в отношении таких пациентов. Для оказания помощи эндокринологам поликлиник г.Тюмени в выборе лечебной тактики, приказом Управления по здравоохранению и медицинскому страхованию г.Тюмени №192 от 07.12.1999 "Об улучшении плановой стационарной помощи эндокринным и торакальным больным г. Тюмени" на базе Эндокринологического диспансера было создано КХБ по отбору на оперативное лечение пациентов с заболеваниями ЩЖ. В состав КХБ входят эндокринолог, хирург, имеющий специализацию по оказанию хирургической помощи пациентам с патологией органов эндокринной системы. При необходимости привлекаются специалисты смежных специальностей – кардиолог, окулист, цитолог. Если вначале деятельность КХБ ограничивалась только отбором пациентов на оперативное лечение, то со временем возникла необходимость расширения его задач.
В настоящее время основными задачами КХБ являются:
-оказание консультативной помощи пациентам с патологией ЩЖ;
-определение показаний к дополнительным методам обследования и консультации смежных специалистов для выработки дальнейшей тактики в отношении данной категории пациентов;
-выбор оптимальной тактики лечения и наблюдения пациентов с патологией ЩЖ;
-отбор и направление больных на оперативное лечение;
-определение показаний и объема предоперационной подготовки пациентов, нуждающихся в оперативном лечении, направление данной категории пациентов в соответствующие отделения для ее проведения.
Алгоритм оказания хирургической помощи пациентам с узловой патологией щитовидной железы пациентам г.Тюмени включает три уровня. Первым уровнем данной системы являются эндокринологи общеполикилинической сети, куда впервые обращаются пациенты с узловой патологией ЩЖ. Вторым уровнем данной системы является эндокринологический диспансер, в котором функционирует КХБ. В КХБ пациенты направляются эндокринологами диспансера, либо поликлиник города, после проведения всех необходимых методов обследования. После консультации специалистами, входящими в состав КХБ, необходимого дообследования, пациенты направляются под наблюдение эндокринологов, если нет необходимости в проведении оперативного вмешательства. Если имеются показания к оперативному вмешательству, то больные направляются на оперативное лечение в отделение торакальной хирургии №1 ОКБ №2 г. Тюмени (третий уровень) (рис.18).
После проведенной операции все пациенты г.Тюмени наблюдаются в эндокринологическом диспансере, им проводят контроль и стабилизацию тиреоидного статуса. При необходимости, оперированные пациенты направляются в КХБ.

За период с 2001 по 2003 гг. в КХБ проконсультировано 1924 пациента с различной патологией ЩЖ (табл.7). Причем, ежегодно число консультированных пациентов возрастало (2001 – 554 пациента, 2002 – 678, 2003 – 692). Тем не менее, несмотря на рост количества консультированных пациентов, доля больных, которым выставлены показания к оперативному вмешательству, сократилась практически в 2 раза – с 36,3% в 2001 до 15,9% в 2003 году. Данный факт обусловлен выработкой и внедрением в клиническую практику строгих показаний к оперативному вмешательству при патологии ЩЖ и внедрению единого алгоритма по оказанию помощи данной категории пациентов.
Таблица 7
Распределение результатов консультаций пациентов с патологией щитовидной железы в консультативном хирургическом бюро за период с 2001 по 2003гг
| Годы | ||||||
| 2001 | 2002. | 2003 | ||||
| абс. | % | абс. | % | абс. | % | |
| Определены показания к оперативному лечению | 201 | 36,3 | 120 | 17,6 | 110 | 15,9 |
| Определены показания к проведению предоперационной подготовки в эндокринологическом отделении | 30 | 5,4 | 90 | 13,3 | 45 | 6,5 |
| Определены показания к продолжению консервативного лечения | 194 | 35,0 | 200 | 29,5 | 195 | 28,2 |
| Консультации | 129 | 23,3 | 250 | 36,9 | 342 | 49,4 |
Благодаря деятельности КХБ, была значительно уменьшена доля необоснованного удаления ЩЖ из-за наличия в ней узловых образований, которые в большинстве своем не только не представляли угрозы для жизни пациента, но не влияли на качество жизни.
В настоящее время в отечественной литературе отсутствует единое мнение о методике проведения оперативного вмешательства. Нет единого мнения и в отношении способа удаления доли ЩЖ экстра- или субфасциально.
Наше мнение совпадает с мнением авторов, указывающих на необходимость визуализации во время операции ВН и ПЩЖ. Однако, накопленный опыт свидетельствует, что для более качественного выполнения оперативного вмешательства также необходимо избегать возможности повреждения верхнего гортанного нерва (ВГН). Поскольку выделить ВГН практически невозможно из-за анатомических особенностей его хода, в особенности при больших размерах зоба, нами предлагается тщательно визуализировать все анатомические элементы в области верхнего полюса удаляемой доли, в частности ВЩА. В этом случае вероятность повреждения ВГН остается минимальной.
Для улучшения качества проводимых операций и достижения вышеуказанных целей нами усовершенствована методика экстрафасциальной ГЭ с визуализацией ВН, ПЩЖ и ВЩА. (Пат. №2261667 Российской Федерации, МПК 7 А61 в17/00. Способ экстрафасциальной гемитиреоидэктомии / Петров В.Г., Кузнецов Н.С., Ванушко В.Э., Малинин Д.И. – №2004106298/14; заявл. 3.03.2004; опубл. 10.10.2005, Бюл. №28 – 6с.).
Методика проведения экстрафасциальной гемитиреоидэктомии
Предлагаемая методика экстрафасциальной гемитиреоидэктомии (ГЭ) производится следующим образом (далее – "оригинальная методика").
Производят воротникообразный разрез кожи и подкожной клетчатки, поверхностной фасции по Кохеру на 2,5-3,0см выше яремной вырезки. Рассекают в продольном направлении фасциальные листки шеи и претиреоидные мышцы с последующим отведением их кнаружи. Визуализируется ЩЖ.
Пересекается и перевязывается непарная щитовидная вена. Затем производится отсечение перешейка от непораженной доли железы с частичным ее захватом.
 |
После этого ткань перешейка острым путем отсекается от трахеи. Затем в рану вывихивается нижний полюс доли ЩЖ с узлом и захватывается левой кистью (рис.19).
Производится пересечение между двумя зажимами и последующая перевязка нижней щитовидной вены (рис.20). После этого доля становится более подвижной, что позволяет отвести ее в медиальном направлении, чтобы осмотреть заднебоковую поверхность.
Далее визуализируется нижняя ПЩЖ (рис. 21). Она осторожно, чтобы не нарушить ее кровоснабжения, отделяется от доли ЩЖ. После этого тупым путем с помощью зонда Кохера нижнебоковая поверхность доли освобождается от клетчатки таким образом, что бы стала видна боковая поверхность трахеи. В трахеально-пищеводной складке визуализируется ВН (рис.22). Ход его прослеживается до места проникновения в гортань.
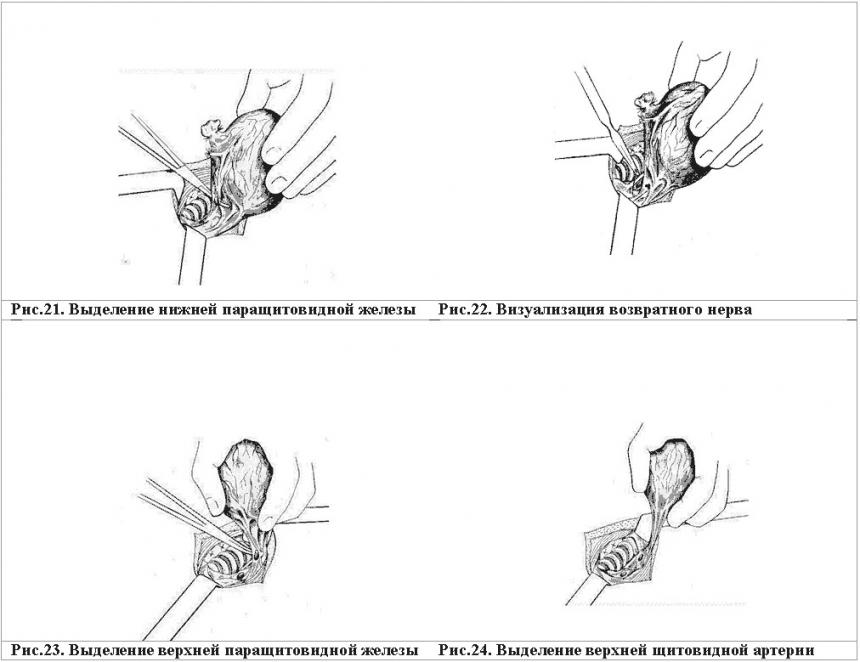 |
Ветви нижней щитовидной артерии (НЩА) последовательно снизу вверх пережимаются зажимами типа "Москит" или "Бильрот", затем пересекаются и перевязываются. Перевязка сосудов производится экстрафасциально. Зажимы необходимо накладывать как можно ближе к ткани железы, избегая контакта с выделенным ВН, но ни в коем случае не захватывая капсулу железы. Затем выделяется верхняя ПЩЖ (рис.23). При этом все манипуляции производят аналогично, как при выделении нижней ПЩЖ.
Доля, которая постепенно становится все более мобильной, левой рукой оператора выводится из раны кверху до тех пор, пока не станет ясно видна ВЩА, впадающая в верхний полюс доли железы (рис.24). Необходимо тупым путем (зондом Кохера) освободить ее от окружающих тканей, тщательно осмотреть, и после того, как у оператора будет полное убеждение в том, что рядом с ней нет других тяжистых структур (которые могут оказаться ВГН), накладывается зажим, доля отсекается, затем производится перевязка артерии лигатурой.
Благодаря применению данной методики, удалось достоверно снизить процент специфических осложнений оперативного вмешательства по сравнению с субфасциальной методикой проведения операции с 15,0% до 2,6% (2 = 7,54; р=0,006) (табл.8).
Таблица 8
Распределение послеоперационных осложнений в группах пациентов, в зависимости от методики проведения оперативного вмешательства
| Осложнение | С применением оригинальной методики экстрафасциальной ГЭ (n-116) | Без применения оригинальной методики экстрафасциальной ГЭ (n-206) |
| Парез голосовых складок | 2(1,7%)* | 14(6,8%) |
| Гипопаратиреоз | 1(0,9%)* | 11(5,3%) |
| Кровотечение | - | 1(0,9%) |
| Осложнения, связанные с травмой ВГН (поперхивание при приеме жидкой пищи, изменение тембра голоса) | - | 5 (2,4%) |
| Всего | 3(2,6%)** | 31(15,0%) |
| *-р<0,05 **-р<0,01 | ||
Частота возникновения гипопаратиреоза в группе пациентов, которым произведено оперативное вмешательство по оригинальной методика экстрафасциальной ГЭ, была достоверно ниже, чем в группе пациентов, которым операция проводилась по субфасциальной методике и составила 0,9% по сравнению с 5,3% соответственно (2 = 4,15; р=0,042).
Парез голосовых складок, обусловленный травмой ВН у пациентов, которым применялась оригинальная экстрафасциальная методика ГЭ так же был достоверно ниже (1,7%), чем у пациентов, которым операция проведена по субфасциальной методике (6,8%) (2 = 4,03; р=0,044). Этот факт еще раз подтверждает данные многих исследователей о том, что интраоперационная визуализация ВН способствует снижению вероятности возникновения подобного вида осложнения.
Что касается группы осложнений, связанных с повреждением ВГН, то ни у одного пациента, оперированного по оригинальной экстрафасциальной методике, не отмечено в ближайшем послеоперационном периоде поперхивания при приеме жидкой пищи. Так же ни у одного пациента не отмечено изменения фонации (за исключением двух наблюдений, когда диагностирован парез голосовых складок). В тоже время, в группе пациентов, оперированных по субфасциальной методике, в пяти наблюдениях (2,4%) возникли осложнения, которые мы связали с интраоперационным повреждением ВГН. Хотя сама по себе данная группа осложнений не является фатальной для большинства пациентов, тем не менее, она очень важна для пациентов, чья жизнедеятельность связана с работой с голосом (актеры, певцы), поскольку при повреждении ВГН изменяется тембр голоса.
По нашему мнению, оптимальность объема оперативного вмешательства заключается, прежде всего, в уменьшении вероятности рецидива заболевания. Исходя из патогенеза основных форм узловой патологии ЩЖ, адекватный объем оперативного вмешательства будет зависеть от морфологической структуры узла.
На основании анализа отдаленного периода после проведенной ранее операции по поводу различных форм узловой патологии ЩЖ у 649 пациентов, оперированных за период с 1990 по 2003 гг., было установлено, что рецидив заболевания возник у 174 пациентов, что составило 26,8%.
Таблица 9
Распределение рецидивного узлового зоба в зависимости от срока возникновения после операции
| Давность проведения операции | Вид рецидива | |
| Истинный n-97 | Ложный n-77 | |
| До 1 года | - | 19(24,7%) |
| От 1 до 5 лет | 2(2,1%) | 6(7,8%)* |
| От 6 до 10 лет | 34(35,1%) | 40(51,9%)* |
| Свыше 11 лет | 61(62,9%) | 12(15,6%)* |
| *р<0,05 | ||
Анализ сроков возникновения рецидивов заболевания показал, что основную долю рецидивного узлового зоба, возникшего в первые пять лет, составили ложные рецидивы, что связано с оставлением пораженных участков ткани ЩЖ (табл.9). Это подтверждает и тот факт, что рецидив в первые пять лет наблюдался у 10 пациентов после резекции доли с узлом и у 15 пациентов, которым произведена энуклеация узла. Вероятнее всего, в данных наблюдениях имела место неадекватная интраоперационная ревизия ткани железы и, как следствие, оставление мелких узлов, которые в последующем проявились клинически.
В сроки от 6 до 10 лет так же отмечен достоверно более высокий процент рецидивирования в группе пациентов, у которых оставлена достаточно большая часть ткани щитовидной железы на стороне узлового поражения - 51,9%. В этот же временной период отмечается образование узлов в ранее неизмененной ткани железы, однако у достоверно более низкого процента пациентов – 35,1% (р<0,005). Образование узлов в визуально ранее неизмененной ткани ЩЖ, что можно связать с включением адаптивных механизмов регенерации, возникающих после удаления части железы.
Основная доля узлообразования в неизмененной ткани щитовидной железы отмечена в период свыше 11 лет после ранее произведенной операции – 62,9% (р<0,005). В данном случае имеет смысл говорить о возникновении нового заболевания под воздействием неблагоприятных факторов, влияние которых продолжилось на пациентов после ранее произведенной операции.
Данное исследование указывает на то, что формирование рецидивов узлового зоба – это процесс длительный и значительно растянутый во времени, так же как и процесс формирования первичных узлов, и составляет более 11 лет. Если при адекватной интраоперационной ревизии оставлена неизмененная ткань щитовидной железы, то образование новых, клинически значимых узлов произойдет не менее чем через 10-15 лет. При проведении таких операций, как энуклеация узла и экономная резекция доли с узлом, которые сопряжены с оставлением большего объема ткани железы, вероятность возникновения рецидива заболевания достаточно велика. Поэтому, если возникает необходимость в проведении данного вида операций, необходима тщательная интраоперационная ревизия оставляемой ткани щитовидной железы.
При анализе морфологических форм рецидива узлового зоба нами было установлено, что наиболее частой морфологической структурой рецидива является УКЗ. В нашем исследовании на долю рецидива УКЗ пришлось – 87,4%. Только у двух пациентов (1,1%) при цитологическом исследовании диагностирован РЩЖ (оба случая – фолликулярные РЖЩ, что было подтверждено гистологическим исследованием удаленной ткани ЩЖ во время оперативного вмешательства).
| Рис. 25. Частота рецидивов в зависимости от морфологической формы узлового зоба. |
В 20 наблюдениях (11,5%) цитологом был установлен диагноз – фолликулярная опухоль. Все эти пациенты в связи с вероятностью при данном цитологическом заключении наличия РЩЖ и ФА направлены на повторное оперативное лечение. При гистологическом исследовании операционного материала у 19 из них обнаружена ФА и в одном наблюдении УКЗ.
При изучении зависимости возникновения рецидива заболевания от морфологической структуры узла, по поводу которого проведено оперативное вмешательство, было установлено, что наиболее часто рецидивировал УКЗ – 30,8% (рис.25).
Частота рецидива УКЗ была достоверно выше частоты рецидива опухолей ЩЖ (2=28,81; р<0,001). Данное наблюдение еще раз подтверждает мнение о том, что формирование коллоидных узлов происходит при тотальном поражении ткани ЩЖ, а поэтому, при оставлении визуально неизменной ткани ЩЖ, сохраняется большой потенциал для формирования узлов в сохраненной ткани. Даже при сочетанном поражении (УКЗ + опухоль) чаще рецидивировал УКЗ. Так, при сочетании ФА + УКЗ из 11 рецидивов в 7 наблюдениях рецидивирование шло за счет УКЗ. Аналогично при сочетании РЩЖ + УКЗ рецидивирование произошло только за счет коллоидных узлов. Достоверной разницы в частоте рецидивов в этой группе и группе пациентов с УКЗ нами не выявлено (2=2,98; р=0,08).
| Рис. 26. Частота рецидивов узлового зоба в зависимости от объема выполненной операции. |
Частота рецидива опухолей была достоверно ниже, чем частота рецидивов УКЗ (2=25,89; р<0,001). В нашем исследовании частота рецидивов РЩЖ и ФА составила 14,3% и 8,8% соответственно.
При анализе частоты рецидива в зависимости от объема проведенной операции было установлено, что большая часть рецидивов пришлась на оперативные вмешательства, характеризующиеся оставлением большей части ткани ЩЖ – частичная резекции доли ЩЖ и энуклеация узлов (рис.26). Частота рецидивов у данной категории пациентов достигла 69,1%. Так из 201 пациента, которому произведены операции подобного вида, рецидив диагностирован у 139 больного. Частота рецидивов у данной категории пациентов достоверно выше, чем частота рецидивов после тиреоидэктомий (ТЭ) /предельносубтотальных резекций (ПСР) – 2,2%. (2=268,81; р<0,001) и ГЭ – 20,6%. (2=76,54; р<0,001).
Для установления зависимости рецидива узлового зоба от объема оперативного вмешательства была изучена частота рецидивов зоба в зависимости от объема произведенной ранее операции при каждой морфологической форме узлового зоба.
Отмечено, что наиболее часто рецидивы УКЗ встречались при органосохраняющих операциях (табл.10). Так, при операциях, характеризующихся максимальным сохранением ткани ЩЖ (после экономных резекций ЩЖ) отмечено достоверно большее количество рецидивов – 86,5% (122/141) (2=331,52; р<0,001). Достаточно большой процент рецидивов отмечен после ГЭ – 48,5% (16/33), хотя он достоверно ниже, чем после экономных резекций ЩЖ (2=23,58; р<0,001). После операций, характеризующихся максимальным удалением ткани ЩЖ – ТЭ и ПСР, отмечено достоверно наименьшее число рецидивов – 1,1%(3/248) (2=118,03; р<0,001). Данное исследование еще раз подтверждает высокую вероятность рецидива УКЗ при сохранении максимального количества ткани ЩЖ и указывает на то, что только максимальное удаление ткани ЩЖ (ТЭ и ПСР) с высокой достоверностью способны снизить вероятность рецидива УКЗ
Таблица 10
Частота рецидивов узлового коллоидного зоба в зависимости от объема выполненной
операции
| Объем операции | n | Число рецидивов (абс.) | Частота (%) |
| ТЭ/ПСР | 284 | 3 (0 – ТЭ, 3 – ПСР) | 1,1* |
| ГТ | 33 | 16 | 48,5* |
| Резекции ЩЖ | 141 | 122 | 86,5* |
| ИТОГО | 458 | 141 | 30,8 |
| * – р<0,001 | |||
Частота рецидива ФА в целом значительно ниже, чем УКЗ (табл.11). Однако тенденция увеличения частоты рецидивов при оставлении большего объема ткани ЩЖ сохраняется.
Таблица 11
Частота рецидивов фолликулярных аденом в зависимости от объема выполненной
операции
| Объем операции | n | Число рецидивов (абс.) | Частота (%) |
| ТЭ/ПСР | 3 | 0 | - |
| ГТ | 83 | 4 | 4,8 |
| Резекции ЩЖ | 50 | 7 | 14,0 |
| ИТОГО | 136 | 11 | 8,8 |
В данном наблюдении диагностировано всего 2 случая рецидива РЩЖ (табл.12). Не отмечено ни одного рецидива после частичной резекции ЩЖ только потому, что подобного оперативного вмешательства при наличии РЩЖ не выполнялось. При полном удалении ткани ЩЖ мы не встретили ни одного рецидива заболевания. Два диагностированных нами рецидива РЩЖ были после ранее проведенной ГЭ.
Таблица 12
Частота рецидивов рака щитовидной железы в зависимости от объема выполненной
операции
| Объем операции | n | Число рецидивов (абс.) | Частота (%) |
| ТЭ/ПСР | 6 | 0 | - |
| ГТ | 8 | 2 | 25,0 |
| Резекции ЩЖ | 0 | 0 | - |
| ИТОГО | 14 | 2 | 14,3 |
При сочетании ФА+УКЗ достоверно самым низким риском развития рецидива характеризуются операции, характеризующиеся удалением наибольшего объема ткани ЩЖ – ТЭ и ПСР (2=8,57; р=0,03) (табл.13). Наибольшее число рецидивов обнаружено после проведения органосохраняющих операций, таких как, ГЭ – 66,7% (4/6) и резекция ЩЖ – 100,0% (5/5).
Таблица 13
Частота рецидивов сочетания фолликулярной аденомы с узловым коллоидным зобом
в зависимости от объема выполненной операции
| Объем операции | n | Число рецидивов (абс.) | Частота (%) |
| ТЭ/ПСР | 10 | 2 (0–ТЭ, 7-ПСР)(1–УКЗ, 1-ФА) | 20,0 |
| ГТ | 6 | 4 (1-УКЗ, 3-ФА) | 66,7 |
| Резекции ЩЖ | 5 | 5 (2-УКЗ, 3 –ФА) | 100,0 |
| ИТОГО | 21 | 11 (4-УКЗ, 7-ФА_ | 52,3 |
При изучении рецидивов у пациентов ранее оперированных по поводу сочетанного поражения УКЗ+РЩЖ, было установлено, что при экономных резекциях ЩЖ и ГЭ рецидивирование происходит за счет УКЗ (табл.14). Рецидив отмечен в 3 из 5 наблюдений после экономных резекций составила и в 2 из 4 наблюдений после ГЭ.
Таблица 14
Частота рецидивов сочетания узлового коллоидного зоба с раком щитовидной
железы в зависимости от объема выполненной операции
| Объем операции | n | Число рецидивов (абс.) | Частота (%) |
| ТЭ/ПСР | 4 | 2 (0–ТЭ, 2-ПСР)(2-УКЗ, 0-РЩЖ) | 2,2 |
| ГТ | 4 | 2 (2-УКЗ, 0-РЩЖ) | 20,6 |
| Резекции ЩЖ | 5 | 3 (3-УКЗ, 0-РЩЖ) | 69,1 |
| ИТОГО | 13 | 7 (7- УКЗ,0-РЩЖ) | 53,8 |
При изучении рецидивов у пациентов, ранее оперированных по поводу сочетанного поражения РЩЖ+ФА, было установлено, что при органосохраняющих операциях (в данном случае ГЭ, поскольку резекции ЩЖ при РЩЖ нами не выполнялись), сохраняется большая вероятность рецидивирования – рецидив отмечен в 3 из 5 наблюдений (табл.15). Также сохраняется вероятность рецидива заболевания после проведения ПСР – 20% (1/5) (2=0,63; р=0,43). Во всех случаях рецидивирование происходило за счет ФА.
Таблица 15
Частота рецидивов сочетания рака щитовидной железы с фоликуллярной аденомой
в зависимости от объема выполненной операции
| Объем операции | n | Число рецидивов (абс.) | Частота (%) |
| ТЭ/ПСР | 5 | 1 (0 – ТЭ, 1 – ПСР)(1- ФА, 0-РЩЖ) | 20,0 |
| ГТ | 2 | 1 (1-ФА, 0-РЩЖ) | 50,0 |
| Резекции ЩЖ | - | - | - |
| ИТОГО | 7 | 2 | 26,8 |
Данное исследование указывает на то, что при проведении таких операций, как энуклеация узла и резекция доли с узлом, особенно при принадлежности узла к УКЗ, сохраняется большая вероятностью возникновения рецидива заболевания, поскольку при данном виде операций сохраняется вероятность оставления патологически измененной ткани железы. При многоузловом поражении ткани ЩЖ единственно радикальными, значительно снижающими вероятность рецидива заболевания, являются ТЭ и ПСР ЩЖ, независимо от морфологической природы узлов.
Большое влияние на качество жизни оперированных пациентов оказывает состояние тиреоидного статуса в послеоперационном периоде. На основании анализа амбулаторных карт, была изучена динамика тиреоидного статуса у оперированных пациентов по поводу различных форм узловой патологии щитовидной железы. В послеоперационном периоде мы придавали большое значение уровню тиреотропного гормона (ТТГ), который более точно определяет тиреоидный статус пациента и дает представлении о наличии или отсутствии не только клинического, но и субклинического гипотиреоза.
 |
Проведенный анализ изменения тиреоидного статуса после различного объема оперативного вмешательства (рис.27) и полученные результаты показывают что, несмотря на сохранение у пациентов значительной части ткани железы (ГЭ, субтотальная резекция), снижение ее функционального состояния все-таки наблюдается. При изучении тиреоидного статуса у 67 пациентов, которым произведена ГЭ и субтотальная резекция ЩЖ было установлено, что в первые три месяца после подобного вида операций достоверно отмечалось повышение уровня ТТГ выше верхней границы нормальных пределов. В этот период уровень его у обследованных пациентов находился в пределах от 2,0 до 8,4 мМЕ/л. В среднем его значение в этот период равнялось 3,8 [2,5; 5,1] мМЕ/л. Практически у половины - 45,8% (30/67) обследованных пациентов уровень ТТГ превышал верхнюю границу нормального диапазона. Повышенный уровень ТТГ вызвал необходимость назначения тироксина у 28 пациентов из 30. У 16 пациентов доза тироксина была 25мкг/с, У остальным 12 начальная доза составила –50 мкг/с.
Несмотря на назначение тироксина в сроки с 3 по 6 месяцы после операции, достоверного снижения уровня ТТГ не отмечено (р=0,065). В этот период отмечался повышенный уровень тиреотропной стимуляции, уровень ТТГ в этот период колебался в пределах от 0,5 до 4,9 мМЕ/л и составил 3,5[2,0; 5,4]мМЕ/л. Достоверное снижение уровня ТТГ отмечено лишь к исходу 6 месяцев (р=0,002). В этот период уровень его составил 1,2[1,1; 1,3]мМЕ/л.
При изучении динамики тиреоидного статуса после ПСР у 33 пациентов установлено, что уровень ТТГ в первые три месяца после операции колебался от 2,4 до 16 мМЕ/л (8,6[5,3; 11,9]мМЕ/л). Все пациенты в этот период получали тироксин в дозе из расчета 1,6 мкг/кг в сутки. Однако, следует отметить, что у 6 пациентов доза его составила всего 25-50 мкг/сут. Это были в основном пациенты пожилого возраста с наличием у них кардиальной патологии, что и заставило эндокринологов отказаться от назначения им полной заместительной дозы. К шестому месяцу послеоперационного периода у большей части пациентов, перенесших ПСР, сохранялся субклинический гипотиреоз, а уровень ТТГ через три месяца после операции находился в пределах от 4 до 6,9 мМЕ/л (4,3[3,5; 5,1]мМЕ/л). Тем не менее, снижение уровня ТТГ в этот период является статистически достоверным (р=0,024), в отличии от пациентов, перенесших органосохраняющую операцию. Это связано, прежде всего, с тем, что пациентам данной группы с учетом обширности проведенной операции в послеоперационном периоде сразу на 4-7 сутки был назначен тироксин с заместительной целью.
Период восстановления тиреоидного статуса в организме пациентов, перенесших ТЭ (n-16), несмотря на раннее назначение полной заместительной дозы из расчета 1,6 мкг/кг в сутки, был более длительный, чем у пациентов, которым произведен меньший объем операции. Достоверное снижение уровня ТТГ до нормальных пределов отмечается только к исходу девяти месяцев (р=0,044).
Наличие гипотиреоза после радикальных операций, компенсации которого возможно достигнуть через 6-9 месяцев, является достаточно проблематичным, особенно у пациентов пожилого возраста и пациентов с выраженной сердечно-сосудистой патологией. На основании чего можно предположить, что у пожилых пациентов возможно проведение более щадящих операций (удаление узлов в пределах здоровых тканей). Конечно, данный подход сохраняет большую вероятность рецидива узлообразования, тем не менее, как показало наше исследование, основной пик узлообразования приходится на период свыше 10 лет, поэтому многие оперированные пациенты не успеют дожить до клинически значимого рецидива узлового зоба.
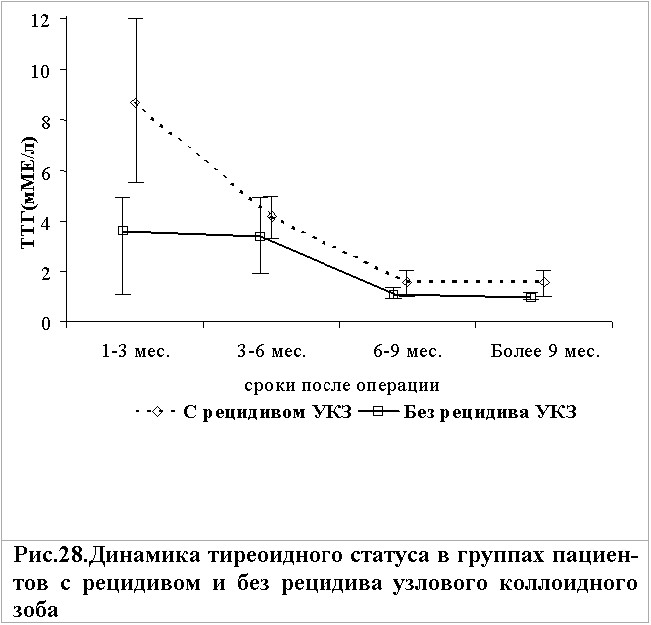
Наличие гипотиреоза, провоцирующего тиреотропную стимуляцию, является неблагоприятным фактором в плане рецидива заболевания в оставшемся тиреоидином остатке. Даже после органосохраняющих операций отмечается угнетение функционального состояния оставшейся ткани ЩЖ. Поэтому мы считаем необходимым назначение тиреоидных препаратов в раннем послеоперационном периоде даже после ГЭ, не дожидаясь контрольного исследования уровня ТТГ.
При отсутствии терапии тиреоидными препаратами или непостоянном их приеме в раннем послеоперационном периоде значительно повышается эндогенная тиреотропная стимуляция. В нашем исследовании у пациентов с рецидивом УКЗ, которым терапия проводилась не регулярно или вообще не назначалась, уровень ТТГ в первые три месяца после операции превышал нормальный более чем в 2 раза (8,7[5,4;12,0]мМЕ/л) (рис.28). Даже к окончанию шестого месяца послеоперационного периода у пациентов этой группы сохранялся повышенный уровень ТТГ (4,2[3,4;5,0]мМЕ/л). Снижение уровня тиреотропной стимуляции до нормальных значений у пациентов с рецидивом УКЗ отмечено только к окончанию шести месяцев послеоперационного периода. В то время как, у пациентов, у которых проводилась адекватная заместительная терапия уровень ТТГ в первые три месяца после операции был достоверно ниже и составлял 3,6[1,3; 4,9]мМЕ/л (р=0,039).
В исследовании произведен анализ влияния адекватной терапии тиреоидными препаратами в раннем послеоперационном периоде у пациентов, оперированных по поводу УКЗ, на риск возникновения рецидива заболевания. Было установлено, что при проведении адекватной терапии тиреоидными препаратами, направленной на подавление эндогенной тиреотропной стимуляции, риск развития рецидива с большой достоверностью ниже, чем риска возникновения рецидива при отсутствии таковой терапии (2= 52,49; р<0,001) (28,2% (24/85) и 79,6% (61/85) соответственно). Снижение абсолютного риска возникновения рецидива узлового зоба при проведении терапии тиреоидными препаратами составило 51,4%. Шанс развития рецидива УКЗ при проведении адекватной терапии тиреоидными препаратами у оперированных нами пациентов составил всего 1:2,5, а при отсутствии таковой шанс возникновения рецидива УКЗ составил 3,9:1. Соотношения шансов указывает на то, что отказ от проведения адекватной терапии тиреоидными препарата повышает риск возникновения заболевания практически в 10 раз (ОШ = 1:9,8).
Дифференцированный отбор пациентов для оперативного лечения по поводу узловой патологии ЩЖ способствует уменьшению необоснованных операций. Правильно выбранный и выполненный адекватный объем оперативного вмешательства, а также правильное послеоперационное ведение таких пациентов, способно гарантировать удовлетворительный результат оперативного лечения.
ВЫВОДЫ
- Распространенность узлового зоба среди населения г. Тюмени, относящегося к регионам легкого йодного дефицита, достаточно велика и в среднем составляет 198 на 1000 населения, при этом большую часть узловой патологии щитовидной железы составляет узловой коллоидный зоб – 67,4%. Доля опухолей щитовидной железы в структуре узловой патологии у жителей г. Тюмени достоверно ниже и представлена фолликулярными аденомами - 15,2% и раком щитовидной железы – 1,8%. Заболеваемость раком щитовидной железы населения г.Тюмени достаточно низка и за период 1990-2002 гг. составила 1,8 на 100000 населения. Причем большая часть выявляемых карцином - 92,9% относится к высокодифференцированным морфологическим формам – папиллярный и фолликулярный раки.
- Распространенность узлового зоба возрастает с возрастом независимо от пола пациентов и достигает 307 на 1000 населения у пациентов старше 70 лет. У женщин молодого возраста (до 20 лет) и у мужчин во всех возрастных группах значимо выше частота опухолей щитовидной железы, таких как фолликулярная аденома и рак, что позволяет отнести данную категорию больных к группам повышенного риска обнаружения онкопатологии в узловом образовании.
- По результатам ретроспективного наблюдения и морфологического исследования больных узловым зобом, проживающих в г. Тюмени, установлено, что быстрый рост узла щитовидной железы в наибольшей степени свидетельствует о наличии узлового коллоидного зоба и фолликулярной аденомы. Фолликулярный рак имеет достоверно большие размеры узла в общей структуре злокачественных узловых образований и «фолликулярных опухолей» щитовидной железы, что имеет решающее диагностическое значение.
- Комплексная оценка данных анамнеза, результатов клинического и параклинического обследования, включающего ультразвуковое исследование и тонкоигольную аспирационную биопсию, применения «Шкалы риска ухудшения качества жизни» в комплексной оценке состояния больного с узловым зобом позволяет в большинстве наблюдений определить характер патологического процесса в щитовидной железе, выбрать оптимальную тактику лечения и определить показания к оперативному вмешательству. Оперативное вмешательство требуется не более чем у 15,9% пациентов с узловой патологией щитовидной железы.
- Экстрафасциальная методика выполнения гемитиреоидэктомии с визуализацией возвратного нерва паращитовидных желез и верхней щитовидной артерии, позволяет с большой достоверностью снизить риск возникновения специфических осложнений оперативного вмешательства, таких как парез голосовых складок, гипопаратиреоз, а также избежать осложнений, связанных с травмой верхнего гортанного нерва.
- Большая часть рецидивов узлового зоба наступает после проведения оперативных вмешательств, характеризующихся сохранением большей части ткани щитовидной железы – резекции доли и энуклеации узлов и составляет 69,1%, что достоверно выше, чем частота рецидивов после проведения экстирпации и предельносубтотальной резекции – 3,3% и гемитиреоидэктомии – 20,6%. Однако, 62,9% истинных рецидивов узлового зоба отмечается не ранее чем через 11 лет.
- Изменение тиреоидного статуса отмечается после проведения всех оперативных вмешательств на щитовидной железе независимо от ее объема. Адекватная терапия тиреоидными препаратами, проводимая в послеоперационном периоде в рамках диспансерного наблюдения, достоверно снижает риск развития рецидива узлового зоба.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
- При выборе лечебных мероприятий при обнаружении узла/узлов в щитовидной железе целесообразно использовать разработанный алгоритм диагностики и лечения с применением трехуровневой системы наблюдения больных с узловым зобом, что позволит с большей точностью выбрать индивидуальный подход к тактике ведения каждого конкретного пациента и адекватному подходу к применению оперативного лечения.
- Для оптимизации дифференцированного подхода к лечению больных с узловым зобом в практическом здравоохранении предлагается использовать разработанную «Шкалу риска влияния узла на качество жизни», позволяющую объективизировать показания к оперативному лечению.
- С целью улучшения результатов хирургического лечения узловой патологии щитовидной железы, снижения процента послеоперационных осложнений, а также рецидивов заболевания в клинической практике целесообразно использовать экстрафасциальную гемитиреоидэктомию с визуализацией возвратного нерва, паращитовидных желез и верхней щитовидной артерии с последующим диспансерным наблюдением оперированных больных.
- Для снижения вероятности возникновения рецидива заболевания целесообразно выполнение радикальных операций, характеризующихся максимальным удалением ткани щитовидной железы – тиреоидэктомия и предельносубтотальная резекция. В связи с медленным развитием рецидива заболевания у пациентов пожилого возраста с выраженной соматической патологией, стабилизация тиреоидного статуса у которых является проблематичной, обосновано выполнение операций, характеризующихся меньшим радикализмом – удаление узлов в пределах здоровой ткани железы.
- В раннем послеоперационном периоде показано назначение тиреоидных гормонов для скорейшей нормализации тиреоидного статуса и профилактики рецидива узлового зоба всем больным после оперативного вмешательства на щитовидной железе, независимо от его объема.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ
ПО ТЕМЕ ДИССЕРТАЦИИ
- Петров В.Г. К вопросу о цитологической диагностике патологии щитовидной железы / В.Г.Петров, А.А.Нелаева, С.П.Якимов // Современные методы диагностики и лечения заболеваний щитовидной железы: Сборник статей республиканской научно-практической конференции – Тюмень, 1997. – С.24-25.
- Петров В.Г. К вопросу о цитологической диагностике патологии щитовидной железы / В.Г.Петров, А.А.Нелаева, С.А.Якимов // Современные методы диагностики и лечения заболеваний щитовидной железы. Сборник статей республиканской научно-практической конференции – Тюмень, 1997. – С24-25.
- Петров В.Г. Патоморфологическая диагностика заболеваний щитовидной железы / В.Г.Петров, А.А.Нелаева, С.А.Якимов, А.А.Еремин //Тюменский медицинский журнал. – 1999. – №3. – С.35-37.
- Петров В.Г. Характеристика оперированных больных с патологией щитовидной железы / В.Г.Петров, А.В.Махнев, А.А.Еремин, Л.Ф.Миронов //Медицина и охрана здоровья 2000. Материалы международного симпозиума – Тюмень, 2000. – С.91.
- Петров В.Г. Динамика изменения аутоиммунного поражения щитовидной железы / В.Г.Петров, А.В.Махнев, С.А.Якимов, А.А.Еремин, Л.Ф.Миронов //Медицина и охрана здоровья 2000. Материалы международного симпозиума. – Тюмень, 2000. – С.91-92.
- Петров В.Г. Хирургическая помощь больным с патологией щитовидной железы / В.Г.Петров, А.А.Нелаева, С.П.Якимов // Актуальные проблемы современной эндокринологии. Материалы IV Всероссийского конгресса эндокринологов. – СПб., 2001. – С.360.
- Петров В.Г. Тактика диагностики и лечения узловых образований щитовидной железы / В.Г.Петров, А.В.Махнев, А.А.Нелаева // Проблемы эндокринологии. – 2002. – т.48. – №5 – С.3-6.
- Петров В.Г. Заболеваемость и смертность от рака щитовидной железы / В.Г.Петров, А.А.Нелаева // Актуальные проблемы заболеваний щитовидной железы. Материалы 2 Всероссийского тиреоидологического конгресса. – М., 2002. – С.159.
- Петров В.Г. Отдаленные последствия операций на щитовидной железе / В.Г.Петров, А.А.Нелаева, Л.Ф.Миронов, Б.В.Бостанджиев, Д.И.Малинин // Актуальные проблемы заболеваний щитовидной железы. Материалы 2 Всероссийского тиреоидологического конгресса – М., 2002. – С.160-161.
- Петров В.Г. Рак щитовидной железы в йоддефицитном регионе / В.Г.Петров, О.А.Мельник, А.А.Нелаева, Н.Н.Франк, А.М.Машкин // Актуальные проблемы заболеваний щитовидной железы. Материалы 2 Всероссийского тиреоидологического конгресса. – М., 2002. – С.148-149.
- Петров В.Г. Радиоактивный йод в лечении тиреотоксикоза (Новое – хорошо забытое старое) / В.Г.Петров // Медицина и фармация – 2002. – №2. – С.14-16.
- Петров В.Г. Функциональная автономия щитовидной железы / В.Г.Петров // Медицина и фармация – Тюмень, 2002. – №3. – С.22-27
- Петров В.Г. Рак щитовидной железы / В.Г.Петров // Медицина и фармация – 2002. – №4. – С.24-26.
- Петров В.Г. Современные подходы к тактике диагностики и лечения узлового зоба / В.Г.Петров // Медицина и фармация – 2002. – №5. – С.21-24.
- Петров В.Г. Современные подходы к тактике диагностики и лечения узлового зоба / В.Г.Петров // Медицина и фармация – 2002.- №6.- С.25-27
- Петров В.Г. Морфологическая структура узлового зоба у жителей г.Тюмени / В.Г.Петров, А.А.Нелаева, С.А.Якимов // Вопросы внутренних болезней в Тюменском регионе. Материала научно-практической конференции, Тюмень, март 2003. – Тюмень, 2003. – С.65.
- Петров В.Г. Отдаленные результаты оперативного лечения патологии щитовидной железы / В.Г.Петров, А.А.Нелаева, Л.Ф.Миронов, Б.В.Бостанджиев, Д.И.Малинин // Вопросы внутренних болезней в Тюменском регионе. Материалы научно-практической конференции. – Тюмень, 2003. – С.65-66.
- Петров В.Г. Современные аспекты тактики диагностики и хирургического лечения узлового зоба. Пособие для врачей / В.Г.Петров, А.А.Нелаева, А.М.Машкин, Е.А.Александрова, Е.Ю.Зайцев – Тюмень: Издательский центр "Академия", 2003. – 104с.
- Петров В.Г. Эпидемиология рака щитовидной железы в йодэндемичном регионе / В.Г.Петров, А.А.Нелаева, С.А.Якимов, Н.Н.Франк, О.Н.Мельник //Эндокринология сибири. Материалы второй сибирской конференции эндокринологов, посвященной 50-летию эндокринологической службы Красноярского края. – Красноярск, 2003. – С.150-154.
- Петров В.Г. Эпидемиология узлового зоба в г. Тюмени / В.Г.Петров, А.А.Нелаева, А.М.Машкин, Д.И.Малинин, Е.Д.Выдрина // Актуальные вопросы хирургии. Материалы областной научно-практической конференции. - Тюмень, 2004. – С.38-40.
- Петров В.Г. К вопросу об оперативном лечении узлового зоба / В.Г.Петров, А.А.Нелаева, А.М.Машкин, Д.И.Малинин // Актуальные вопросы хирургии. Материалы областной научно-практической конференции. - Тюмень, 2004. – С.41-47.
- Горбачева Т.А. Особенности анестезиологического пособия и осложнений при оперативном лечении патологии щитовидной железы / Т.А.Горбачева, В.Г.Петров, В.Ю.Яснов // Тюменский медицинский журнал. – 2004.- №3-4. – С.53-56.
- Петров В.Г. Фолликулярная аденома щитовидной железы / В.Г.Петров, А.А.Нелаева, С.А.Якимов, А.М.Машкин, Д.И.Малинин // Диагностика и лечение узлового зоба. Материалы 3 Всероссийского тиреоидологического конгресса. – М., 2004. – С.232-233.
- Петров В.Г. К вопросу о быстром росте узла щитовидной железы, как признаку его принадлежности к онкопатологии / В.Г.Петров, А.А.Нелаева, Е.А.Александрова, Е.Ю.Зайцев // Диагностика и лечение узлового зоба. Материалы 3 Всероссийского тиреоидологического конгресса. – М., 2004. – С.234-235.
- Петров В.Г. Совершенствование методики экстрафасциальной гемитиреоидэктомии / В.Г.Петров, Н.С.Кузнецов, В.Э.Ванушко, Д.И.Малинин // Медицинская наука и образование Урала. – 2005. – №2. – С.97-100.
- Петров В.Г. Медицинские и экономические аспекты хирургического лечения узлового зоба / В.Г.Петров, А.А.Нелаева, Е.А.Александрова // Медицинская наука и образование Урала. – 2005. – №2. – С.100-103.
- Петров В.Г. Эпидемиология узлового зоба в Тюмени / В.Г.Петров, А.А.Нелаева, И.А.Шмарева, Н.М.Белозерова, А.У. Погорельцева // Материалы Всероссийской научно-практической конференции с международным участием "Опухоли головы и шеи". – Анапа, 2006. – С. 78.
- Петров В.Г. Морфологическая структура узловой патологии щитовидной железы у жителей Тюмени / В.Г.Петров, А.А.Нелаева, С.А.Якимов // Материалы Всероссийской научно-практической конференции с международным участием "Опухоли головы и шеи". – Анапа, 2006. – С. 78.
- Петров В.Г. Пути снижения послеоперационного рецидива узлового зоба / В.Г.Петров, А.А.Нелаева, Д.И.Малинин, Л.Ф.Миронов, Б.В.Бостанджиев // Материалы Всероссийской научно-практической конференции с международным участием "Опухоли головы и шеи". – Анапа, 2006. – С. 79.
- Петров В.Г. Фолликулярная аденома щитовидной железы. / В.Г.Петров, А.А.Нелаева, С.А.Якимов, А.М.Машкин, Д.И.Малинин // Материалы Всероссийской научно-практической конференции с международным участием "Опухоли головы и шеи" – Анапа, 2006. – С. 80.
- Петров В.Г. К вопросу о быстром росте узла щитовидной железы как признаке его принадлежности к онкопатологии / В.Г.Петров, А.А.Нелаева, Е.А.Александрова, Д.И.Малинин // Материалы Всероссийской научно-практической конференции с международным участием "Опухоли головы и шеи". – Анапа, 2006. – С. 81.
- Петров В.Г. Хирургическое лечение узлового зоба. Новые медицинские технологии / В.Г.Петров. – Тюмень: «Печатник», 2006. - 28с.
- Петров В.Г. Значение размера и темпа роста узлового образования щитовидной железы в прогнозе принадлежности его к онкопатологии / В.Г.Петров // Вестник Тюменского университета. – 2006. – №5.- С.154-159.
- Петров В.Г. Совершенствование методики экстрафасциальной гемитиреоидэктомии / В.Г.Петров, Д.И.Малинин // Сибирский медицинский журнал. – 2007. - №2. – С.98-102.
- Петров В.Г. Отдаленные результаты оперативного лечения узлового зоба // В.Г.Петров, Д.И.Малинин // Сибирский медицинский журнал. – 2007. - №4. – С.98-102.
ИЗОБРЕТЕНИЕ
Пат. №2261667 Российской Федерации, МПК7 А61 в17/00. Способ экстрафасциальной гемитиреоидэктомии / Петров В.Г., Кузнецов Н.С., Ванушко В.Э., Малинин Д.И. – №2004106298/14; заявл. 3.03.2004; опубл. 10.10.2005, Бюл. №28 – С.796-797.

