Анестезия с минимальным газотоком на основе галотана и изофлюрана у детей
На правах рукописи
Короткова Павлина Витальевна
анестезия с минимальным газотоком
на основе галотана и изофлюрана у детей
14.00.37 - Анестезиология и реаниматология
Автореферат
диссертации на соискание ученой степени
кандидата медицинских наук
Москва, 2006
Работа выполнена в государственном образовательном учреждении высшего профессионального образования
“Российский государственный медицинский университет Федерального агентства по здравоохранению и социальному развитию”
Научный руководитель:
доктор медицинских наук, профессор Цыпин Леонид Ефимович
Официальные оппоненты:
член-корреспондент РАМН, профессор Гельфанд Борис Романович
доктор медицинских наук, профессор Острейков Иван Федорович
Ведущее учреждение:
НИИ Детской онкологии и гематологии ГУ РОНЦ РАМН им. Н. Н. Блохина
Защита диссертации состоится “ 22 ” января 2007 г. в 14.00 часов
на заседании диссертационного совета К. 208. 072. 04 при Российском государственном медицинском университете по адресу: 117997, Москва,
ул. Островитянова, д. 1
С диссертацией можно ознакомиться в библиотеке
университета по адресу: 117997, Москва, ул. Островитянова, д. 1
Автореферат разослан “_____” __________________ 200 г.
Ученый секретарь диссертационного совета,
доктор медицинских наук, профессор
Хрипун А. И.
Актуальность проблемы. Стремясь оградить ребенка от психологического стресса во время лечебных и диагностических манипуляций, будь то установка периферического катетера, выполнение регионарной анестезии, многие детские анестезиологи отдают предпочтение ингаляционной анестезии, тем более что она проста в исполнении и более управляема [В. А. Михельсон, В. А. Гребенников, 2001].
Популярность ингаляционной анестезии в педиатрии влечет за собой потребность усовершенствовать уже имеющиеся методики. Одним из приоритетных направлений в ингаляционной анестезии является низкопоточная анестезия (low flow anesthesia - LFA -1,0 л/мин), которая имеет ряд преимуществ перед традиционной анестезией с высоким газотоком. В их числе - возможность поддержания оптимального микроклимата в дыхательном контуре без использования увлажнителей с подогревом [В. А. Сидоров, 2006], значительное снижение расхода ингаляционных анестетиков и стоимости анестезиологического пособия [Л. Е. Цыпин, 2005], и уменьшение профессиональной вредности [А. У. Лекманов, О. Э. Миткинов, 2000].
В последние годы на смену низкопоточной анестезии приходит более прогрессивное, но малоизученное направление - ингаляционная анестезия с минимальным газотоком (minimal flow anesthesia - MFA - 0,5 л/мин) [В. В. Лихванцев, В. В. Печерица, 2003]. Несмотря на все потенциальные преимущества MFA, вопрос о целесообразности дальнейшего снижения газотока в контуре с 1,0 до 0,5 л/мин до настоящего времени остается открытым.
Внедрение новых, более эффективных и менее токсичных галогенсодержащих анестетиков 2-го и 3-го поколения, таких как изофлюран и севофлюран, послужило еще одним стимулом для развития ингаляционной анестезии [А. И. Салтанов, 2003]. Несмотря на то, что фармакодинамика галотана и изофлюрана в контуре с высоким газотоком исследована достаточно хорошо [В. В. Субботин, 2003; J. Baum, 1999], опыт их применения при анестезии с минимальным газотоком у детей крайне незначителен и требует дальнейшего изучения.
Цель работы - оценить эффективность и безопасность анестезии с минимальным газотоком на основе галотана и изофлюрана у детей.
Задачи исследования:
- Оценить безопасность MFA на основе галотана и изофлюрана у детей.
- Разработать рекомендации по использованию галотана и изофлюрана на различных этапах MFA у детей.
- Исследовать клиническую эффективность MFA.
- Установить необходимый объем мониторинга при MFA.
- Систематизировать противопоказания к MFA у детей.
- Разработать методику проведения MFA у детей.
Научная новизна. Впервые проведена комплексная сравнительная оценка эффективности и безопасности галотана и изофлюрана в дыхательном контуре с минимальным газотоком у детей. Определены приоритеты в их использовании на различных этапах MFA.
Предприняты комплексные исследования параметров гемодинамики, внешнего дыхания и оксигенации во время MFA на основе галотана и изофлюрана у детей. Проведен всесторонний сравнительный анализ температуры и абсолютной влажности в дыхательном контуре с минимальным, низким и высоким газотоком у детей.
Впервые были выведены простые формулы и 2 константы, которые дают возможность быстро рассчитать процентную концентрацию О2 на электронном ротаметре, необходимую для поддержания желаемого соотношения N2O/O2 в дыхательном контуре с минимальным газотоком. Эти формулы значительно упрощают расчет процентной концентрации кислорода на вдохе во время MFA.
Работа позволила научно обосновать практическую значимость, эффективность, безопасность и целесообразность дальнейшего снижения газотока с 1,0 до 0,5 л/мин во время анестезии. Определен минимальный и оптимальный объем мониторинга, систематизированы противопоказания к MFA у детей.
Практическая значимость. Предпринятые исследования позволили определить преимущества MFA по сравнению с ингаляционной анестезией с низким, а тем более высоким газотоком.
Обоснована целесообразность вводного наркоза галотаном и поддержания анестезии изофлюраном у детей с позиций комфортности и безопасности ингаляционной анестезии. Впервые предложен режим дозирования галотана и изофлюрана в дыхательном конуре с минимальным газотоком, рассмотрен вопрос о сохранении влаги и тепла в дыхательном контуре при MFA у детей.
В результате исследования разработана методика проведения MFA, даны рекомендации по продолжительности периода денитрогенизации и безопасным временным рамкам снижения газотока у детей. Простота, удобство и безопасность предлагаемой схемы снижения газотока дает возможность использовать MFA в повседневной рутинной детской анестезиологической практике.
Основные положения, выносимые на защиту:
- Вводный наркоз изофлюраном у детей проводить не следует: велика вероятность раздражения верхних дыхательных путей. На этапе поддержания анестезии изофлюран является препаратом выбора: по сравнению с галотаном он обеспечивает бльшую гемодинамическую стабильность, заметно ускоряет выход из наркоза, и снижает вероятность развития осложнений при пробуждении и в послеоперационном периоде.
- MFA имеет существенные преимущества перед низкопоточной анестезией: позволяет быстрее оптимизировать микроклимат в дыхательном контуре, добиться еще бльшей экономии О2 и летучих анестетиков, снижения стоимости анестезиологического пособия, и уменьшения профессиональной вредности. Это и определяет целесообразность и перспективность дальнейшего снижения газотока во время анестезии с 1,0 до 0,5 л/мин.
- Снижение газотока до 0,5 л/мин у детей должно осуществляться не ранее чем через 20 мин от начала индукции. Коррекцию процентной концентрации О2 на электронном ротаметре наркозного аппарата целесообразно провести с использованием коэффициентов 0,40 (N2O/O2 1:1) или 0,54 (N2O/O2 2:1).
Внедрение результатов работы. Практические рекомендации по ингаляционной анестезии с минимальным газотоком, разработанные в диссертации, используются в практике работы отделений анестезиологии и реанимации Детской городской клинической больницы № 13 им. Н. Ф. Филатова (Москва), Российской детской клинической больницы (Москва), и включены в учебную программу кафедры детской анестезиологии и интенсивной терапии с курсом нутрициологии ФУВ Российского государственного медицинского университета (Москва).
Материалы диссертации доложены: на III научно-практической конференции “Безопасность больного в анестезиологии-реаниматологии” (Москва, 2005) и на Всероссийском съезде “Современные направления и пути развития анестезиологии-реаниматологии в РФ” (Москва, 2006). По теме диссертации опубликовано 6 научных работ, в том числе в журналах “Анестезиология и реаниматология” (№ 1, 2006) и “Вестник интенсивной терапии” (№ 4, 2005; № 1, 2006).
Объем и структура диссертации. Диссертация изложена на 110 страницах и состоит из введения, 5 глав, заключения, выводов, практических рекомендаций и библиографического указателя, включающего 51 отечественных и 185 зарубежных источника Текст диссертации содержит 18 таблиц и 12 рисунков.
СОДЕРЖАНИЕ РАБОТЫ
Общая характеристика больных
Данная работа проведена на базе отделения анестезиологии и реанимации ДГКБ № 13 им. Н. Ф. Филатова (Москва) в период 2005-2006 гг. В исследование были включены 104 пациента в возрасте 1-14 лет с риском анестезии I-II ASA, которым выполнялись плановые оперативные вмешательства на органах брюшной полости и микрохирургические операции.
Все пациенты были разделены на 2 группы. В одной из них использовался изофлюран (группа “Iso”, n=52), в другой - галотан (группа “Hal”, n=52). В зависимости от массы тела ребенка каждая из групп была разделена на 2 подгруппы: с mT30 кг и mT>30 кг (табл. 1). В подгруппе с mT30 кг (n=52) поддержание анестезии осуществлялось с соотношением N2O/О2 1:1, а в подгруппе с mT>30 кг (n=52) - с соотношением N2O/О2 2:1. Подобное распределение больных связано с тем, что электронный ротаметр наркозного аппарата Drger Julian Plus оснащен ORC-контроллером (oxygen ratio controller), который при газотоке 0,5 л/мин препятствует подаче свежей газовой смеси с процентной концентрацией О2 (FfgO2) менее 50%.
Максимальная продолжительность ингаляционной анестезии в режиме minimal flow anesthesia (MFA) составила 3 ч 57 мин, минимальная - 1 ч 05 мин (табл. 1).
Таблица 1
Распределение больных (М±)
| группы | подгруппы | средний возраст, годы | средняя масса тела, кг | средняя продолжительность MFA, мин |
| Hal | 30 кг (n=26) | 5,2±2,2 | 19,2±3,2 | 136,3±43,7 |
| > 30 кг (n=26) | 11,3±2,3 | 39,0±6,4 | 133,4±42,5 | |
| Iso | 30 кг (n=26) | 5,4±2,4 | 18,9±3,7 | 135,7±44,1 |
| > 30 кг (n=26) | 11,1±2,5 | 41,3±6,9 | 131,5±46,5 |
Схема проведения общей анестезии. Всем детям за 40 мин до операции назначалась премедикация атропином (0,01 мг/кг в/м) и мидазоламом (0,2 мг/кг в/м).
Индукция осуществлялась ингаляционным способом по полуоткрытому циркуляционному контуру с высоким газотоком (5,0 л/мин) по схеме 100% О2 + Hal или Iso. На начальных этапах индукции N2O в контур не подавалась с целью денитрогенизации, которая считалась завершенной по достижении концентрации О2 на выдохе FexO292%. Далее приступали к ингаляции N2O в соотношении N2O/О2 1:1 (mT30 кг) или N2O/О2 2:1 (mT>30 кг). Перед интубацией внутривенно вводили фентанил (3 мкг/кг), один из недеполяризующих миорелаксантов (тракриум 0,6 мг/кг или нимбекс 0,12 мг/кг). Затем поводили оротрахеальную интубацию трахеи трубкой с манжеткой, которую раздували. Далее ребенка переводили на аппаратную ИВЛ в режиме нормовентиляции (PetCO2 38-40 мм Hg). По завершении индукции всем пациентам была выполнена пункция и катетеризация эпидурального пространства с однократным введением 0,5% бупивакаина (2 мг/кг) без адреналина.
10-кратное снижение газотока до 0,5 л/мин осуществлялось не ранее чем через 10 мин от начала ингаляции N2O при условии, что к этому моменту концентрации Hal, Iso и N2O пришли в состояние динамического равновесия (Cihal = Cexhal, Ciiso = Cexiso, FiN2O = FexN2O), и достигнуто желаемое соотношение N2O/О2 в дыхательном контуре.
Поддержание MFA в подгруппе с mT30 кг проводили по схеме 0,5 МАК N2O + 0,8 МАК анестетика (1,3 МАК), т. е. N2O/O2 = 1:1 + Hal 0,6 об.% или Iso 1,0 об.% (указаны концентрации в конце выдоха, но не на испарителе), а в подгруппе с mT>30 кг - по схеме 0,6 МАК N2O + 0,7 МАК анестетика (1,3 МАК), т. е. N2O/O2 = 2:1 + Hal 0,5 об.% или Iso 0,8 об.%.
По окончании операции прекращали подачу всех ингаляционных анестетиков и переводили ребенка на ручную ИВЛ по полуоткрытому контуру с высоким газотоком (100% О2 5 л/мин), после чего выполняли экстубацию трахеи.
Характеристика методов исследования
Анестезиологическое пособие проводилось с использованием наркозного аппарата Drger Julian Plus (Drgerwerk AG, Германия). Для адсорбции СО2 использовалась натриевая известь Drgersorb с цветовым индикатором. В процессе работы применялись испарители Drger-Vapor 2000, которые обеспечивают точное дозирование анестетиков в широком диапазоне потоков свежего газа (0,25-15 л/мин), и были установлены вне круга циркуляции газов. В ходе исследования использовались сертифицированные в России препараты с торговыми названиями “Форан” (Abbott Labs Ltd., Великобритания) - изофлюран, а также “Наркотан” (Leciva, Чехия) - галотан.
Параметры вентиляции легких, концентрация О2 и ингаляционных анестетиков в контуре регистрировались при помощи монитора респираторных функций Drger Julian Plus (Германия). Неинвазивные показатели гемодинамики и насыщение гемоглобина кислородом (SatO2Hb) определялись с использованием монитора Philips М3046А (Германия). Мониторинг ударного и минутного объема сердца (УО и МОС), и общего периферического сопротивления (ОПС) выполнялся с помощью неинвазивного компьютера сердечного выброса NCCOM3 (Bomed, США).
Каждые 30 сек во время индукции и 2,5 мин на этапе поддержания MFA регистрировались следующие параметры: парциальное давление СО2 на вдохе (PinCO2) и выдохе (PetCO2) - в мм Hg; процентная концентрация О2 на вдохе (FiO2) и выдохе (FexO2); процентная концентрация N2O на вдохе (FiN2O) и выдохе (FexN2O); концентрации галотана/изофлюрана на вдохе (Cihal/Ciiso) и выдохе (Cexhal/Cexiso) - в об.%; дыхательный объем на вдохе (VTin) и выдохе (VTex); частота дыхания (ЧДД); минутная вентиляция легких (МВЛin - по формуле VTin ЧДД; МВЛex - по формуле VTex ЧДД) - в л/мин и мл/кг; пиковое давление на вдохе (Pin), давление плато (Pplat) и давление в конце выдоха (Pex) - в см Н2О; температура (t°in) и абсолютная влажность (Ahin) на линии вдоха - соответственно в °С и мг Н2О/л.
Утром в день операции и каждый час во время анестезии осуществлялся забор образцов артериализированной капиллярной крови из пальца для динамической оценки КОС, Hb, Ht, pа-сO2, COHb. На следующий день после операции выполнялся биохимический анализ крови и общий анализ мочи для оценки функции печени и почек после общей анестезии.
Результаты работы и их обсуждение
1. Эффективность и безопасность галотана и изофлюрана при MFA у детей оценивалась на 3 этапах: индукция, поддержание и выход из общей анестезии.
1.1. Индукция. Исследуемые параметры: скорость и комфортность индукции, частота осложнений, показатели гемодинамики и внешнего дыхания.
1.1.1. Скорость индукции при моноанестезии Hal и Iso оценивалась по времени достижения поверхностного (III1) уровня хирургической стадии наркоза (мин и сек, М±). Шаг подачи анестетика составлял 0,2 об.% на каждые 3 самостоятельных вдоха ребенка, max концентрация на испарителе - 3,0 об.% для галотана, и 4,0 об.% - для изофлюрана.
Установлено, что вводный наркоз галотаном у детей протекает достоверно быстрее, чем при использовании изофлюрана (p<0,05) - рис. 1.
1.1.2. Комфортность индукции при моноанестезии Hal и Iso оценивалась по 4-х бальной шкале. Наиболее комфортная индукция - 4 балла, наименее комфортная - 0 баллов. Критерии: психомоторное возбуждение: нет - 1 б, есть - 0 б; раздражение верхних дыхательных путей: нет - 1 б, есть - 0 б; субъективные ощущения и/или воспоминания ребенка (у детей среднего и старшего возраста): приятные или отсутствуют - 1 б, неприятные - 0 б; общее впечатление анестезиолога и персонала операционной: приятное или без особенностей - 1 б, неприятное - 0 б.
Установлено, что наиболее комфортная индукция у детей (mах - 4 балла) отмечалась при ингаляции галотана (3,6±0,3 балла). По сравнению с Hal, индукция изофлюраном протекала достоверно менее комфортно (2,4±0,3 балла) - p<0,05, что связано с высокой частотой случаев раздражения верхних дыхательных путей в ответ на ингаляцию изофлюрана (34,6%).
изофлюран галотан
медленнее быстрее
изофлюран галотан
медленнее быстрее
Рисунок 1. Средняя скорость достижения поверхностного (III1) уровня хирургической стадии наркоза при моноанестезии Hal и Iso у детей, (М±, мин и сек)
1.1.3. Частота неблагоприятных реакций во время индукции Hal и Iso. Установлено, что вероятность неблагоприятных реакций при индукции изофлюраном у детей достоверно выше, чем при использовании галотана (38,5% случаев для Iso против 15,4% - для Hal, p<0,01). В структуре неблагоприятных реакций во время индукции доминирующее место занимает раздражение верхних дыхательных путей с кашлем, задержкой дыхания и ларингоспазмом. Изофлюран намного чаще, чем галотан, вызывает раздражение верхних дыхательных путей во время индукции (соответственно 34,6% и 9,6% случаев, p<0,01). Остальные осложнения во время вводного наркоза изофлюраном и галотаном встречаются одинаково редко (p>0,05).
1.1.4. Показатели гемодинамики во время индукции Hal и Iso оценивались на 3 этапах: через 40 мин после премедикации (исходные величины), а также по достижении 1 МАК и 1,3 МАК галотана и изофлюрана на выдохе.
В ходе работы получены следующие результаты (табл. 2):
- при вводном наркозе Iso среднее АД снижается в меньшей степени, чем при индукции Hal, однако в концентрации 1,3 МАК эти различия несущественны (p>0,05);
- вводный наркоз Iso в концентрации до 1,3 МАК не оказывает существенного влияния на ЧСС. Напротив, при индукции Hal при 1,3 МАК отмечается незначительное повышение ЧСС (+7,5%, p<0,05);
- оба анестетика вызывают дозозависимое снижение УО и МОС (p<0,05). Вместе с тем Iso в меньшей степени снижает показатели УО и МОС, чем Hal (p<0,05);
- оба анестетика вызывают дозозависимое снижение ОПС (p<0,05). Вместе с тем Iso в большей степени снижает ОПС у детей, чем Hal (p<0,05).
Таким образом, галотан во время индукции вызывает более выраженную депрессию гемодинамики, чем изофлюран.
Таблица 2
Показатели гемодинамики во время индукции Hal и Iso у детей
(М, в % от исходной величины)
| показатели | 1 МАК | 1,3 МАК | ||
| Hal | Iso | Hal | Iso | |
| АДср, мм Hg | -13,6 | -9,5 | -15,8 | -11,2 |
| ЧСС, уд/мин | +1,7 | -2,4 | +7,5 | -1,9 |
| УО, мл/удар | -15,8 | -6,7 | -23,0 | -9,9 |
| МОС, л/мин | -14,5 | -8,4 | -17,4 | -11,3 |
| ОПС, дин·с·см-5 | -6,1 | -15,7 | -10,1 | -18,9 |
1.1.5. Показатели внешнего дыхания во время индукции Hal и Iso сравнивались на тех же 3 этапах, что и показатели гемодинамики. Установлено, что галотан и изофлюран вызывают дозозависимую депрессию дыхания (p<0,01), однако различия между показателями VT in, ЧДД, МВЛ, PetCO2 при вводном наркозе Hal и Iso несущественны как при 1 МАК, так и при 1,3 МАК (p>0,05) - табл. 3.
Таблица 3
Динамика показателей внешнего дыхания и оксигенации
во время индукции Hal и Iso у детей (М±)
| показатели | после премедикации | 1 МАК | 1,3 МАК | |||
| Hal | Iso | Hal | Iso | Hal | Iso | |
| VT in, мл/кг | 7,7 ± 0,4 | 7,7 ± 0,5 | 6,5 ± 0,6 | 6,4 ± 0,5 | 6,3 ± 0,4 | 6,3 ± 0,5 |
| ЧДД, мин-1 | 18,4 ± 4,2 | 18,0 ± 4,5 | 23,2 ± 3,2 | 20,9 ± 3,0 | 23,4 ± 2,8 | 22,0 ± 2,9 |
| МВЛ, л/мин | 3,8 ± 0,3 | 3,7 ± 0,4 | 3,4 ± 0,3 | 3,2 ± 0,2 | 3,3 ± 0,2 | 3,2 ± 0,2 |
| PetCO2, мм Hg | 39,4 ± 1,3 | 40,2 ± 2,0 | 42,6 ± 1,6 | 45,4 ± 1,8 | 44,9 ± 1,6 | 45,6 ± 2,0 |
| SatO2Hb, % | 98,8 ± 0,4 | 98,9 ± 0,3 | 99,1 ± 0,2 | 99,2 ± 0,2 | 98,8 ± 0,2 | 98,5 ± 0,4 |
Все перечисленное позволяет утверждать, что вводный наркоз у детей целесообразно провести галотаном, поскольку он обеспечивает более комфортную, безопасную и быструю индукцию. Вводный наркоз изофлюраном у детей проводить не следует, поскольку он достоверно чаще (p<0,01) вызывает раздражение верхних дыхательных путей, что увеличивает вероятность дискомфортной индукции с кашлем, задержкой дыхания и ларингоспазмом, и заметно удлиняет время индукции.
1.2. Поддержание анестезии
1.2.1. Показатели гемодинамики при поддержании MFA представлены в табл. 4.
Таблица 4
Основные витальные показатели на этапе поддержания MFA
Hal и Iso с N2O (1,3 МАК) у детей (М±)
| показатели // анестетик | время от начала анестезии, мин | |||||||||||
| 0 * | 10 | 20 | 30 | 40 | 50 | 60 | 75 | 90 | 105 | 120 | ||
| АДср, мм Hg | Hal | 85,3 ± 8,1 | 75,8 ± 4,3 | 78,3 ± 5,2 | 78,1 ± 4,9 | 77,8 ± 3,9 | 76,8 ± 5,1 | 77,2 ± 6,2 | 77,4 ± 4,8 | 77,9 ± 4,9 | 79,2 ± 5,0 | 78,7 ± 4,7 |
| Iso | 86,2 ± 7,9 | 79,4 ± 4,4 | 81,7 ± 5,0 | 82,1 ± 5,4 | 82,7 ± 4,9 | 82,0 ± 5,6 | 83,7 ± 6,5 | 84,0 ± 5,2 | 82,9 ± 6,4 | 85,2 ± 6,8 | 84,2 ± 6,7 | |
| ЧСС, уд/мин | Hal | 90,6 ± 7,7 | 85,1 ± 8,4 | 84,5 ± 7,2 | 82,2 ± 8,0 | 79,8 ± 8,6 | 78,4 ± 7,7 | 77,9 ± 6,8 | 77,1 ± 9,2 | 78,6 ± 8,0 | 77,9 ± 5,6 | 76,4 ± 7,3 |
| Iso | 88,9 ± 7,9 | 105,3 ± 8,5 | 108,1 ± 9,2 | 106,3 ± 7,3 | 107,1 ± 7,8 | 105,2 ± 8,7 | 100,2 ± 6,6 | 97,4 ± 8,2 | 98,0 ± 8,4 | 97,4 ± 7,3 | 96,2 ± 7,8 | |
| УО, мл/удар | Hal | 39,3 ± 4,8 | 33,3 ± 3,2 | 33,5 ± 4,4 | 33,7 ± 4,2 | 34,0 ± 3,7 | 34,2 ± 4,0 | 34,4 ± 3,6 | 34,3 ± 3,3 | 34,5 ± 4,1 | 35,1 ± 3,2 | 36,6 ± 3,7 |
| Iso | 38,7 ± 4,6 | 36,7 ± 3,0 | 35,9 ± 3,7 | 36,2 ± 3,6 | 36,4 ± 3,5 | 36,6 ± 4,2 | 37,0 ± 4,2 | 37,2 ± 3,9 | 37,5 ± 4,5 | 37,8 ± 4,4 | 38,5 ± 4,0 | |
| МОС, л/мин | Hal | 3,6 ± 0,4 | 2,8 ± 0,2 | 2,8 ± 0,3 | 2,8 ± 0,2 | 2,7 ± 0,3 | 2,7 ± 0,2 | 2,7 ± 0,2 | 2,6 ± 0,3 | 2,7 ± 0,4 | 2,7 ± 0,3 | 2,8 ± 0,4 |
| Iso | 3,6 ± 0,4 | 3,4 ± 0,3 | 3,4 ± 0,4 | 3,3 ± 0,3 | 3,4 ± 0,2 | 3,5 ± 0,4 | 3,4 ± 0,4 | 3,5 ± 0,3 | 3,6 ± 0,5 | 3,5 ± 0,3 | 3,5 ± 0,3 | |
| ОПС, динссм-5 | Hal | 1980 ±142 | 2139 ±215 | 2212 ±198 | 2256 ±203 | 2294 ±206 | 2291 ±179 | 2304 ±201 | 2341 ±214 | 2299 ±192 | 2317 ±207 | 2251 ±188 |
| Iso | 1960 ±153 | 1869 ±184 | 1922 ±142 | 1934 ±178 | 1947 ±184 | 1874 ±166 | 1969 ±174 | 1921 ±179 | 1806 ±169 | 1922 ±172 | 1858 ±174 | |
| SatO2Hb, % | Hal | 98,9 ± 0,4 | 98,2 ± 0,3 | 97,9 ± 0,4 | 98,1 ± 0,3 | 98,1 ± 0,2 | 98,2 ± 0,3 | 98,0 ± 0,3 | 98,1 ± 0,4 | 97,9 ± 0,3 | 98,0 ± 0,3 | 98,1 ± 0,2 |
| Iso | 98,8 ± 0,3 | 98,7 ± 0,3 | 98,1 ± 0,2 | 98,1 ± 0,3 | 98,0 ± 0,2 | 97,9 ± 0,3 | 98,0 ± 0,3 | 98,2 ± 0,3 | 98,1 ± 0,2 | 97,8 ± 0,3 | 97,9 ± 0,3 | |
| капиллярная кровь | исход * | 60 мин | 120 мин | |||||||||
| ра-сО2, мм Hg | Hal | 84,8 ± 5,2 | 118,8 ± 8,4 | 107,3 ± 6,5 | ||||||||
| Iso | 82,1 ± 5,8 | 124,4 ± 8,6 | 110,2 ± 7,1 | |||||||||
| рН | Hal | 7,39 ± 0,02 | 7,35 ± 0,01 | 7,35 ± 0,01 | ||||||||
| Iso | 7,37 ± 0,01 | 7,34 ± 0,01 | 7,35 ± 0,01 | |||||||||
| АВЕ, ммоль/л | Hal | - 1,4 ± 0,3 | + 1,2 ± 0,4 | + 2,2 ± 0,4 | ||||||||
| Iso | - 1,7 ± 0,3 | + 1,4 ± 0,3 | + 2,4 ± 0,3 | |||||||||
| COHb, % | Hal | 0,96 ± 0,13 | 0,98 ± 0,10 | 1,05 ± 0,18 | ||||||||
| Iso | 1,00 ± 0,09 | 0,97 ± 0,18 | 1,09 ± 0,22 | |||||||||
* - исходные данные (после премедикации)
Установлено, что на этапе поддержания MFA изофлюран у детей обеспечивают достоверно бльшую гемодинамическую стабильность, чем галотан. Это подтверждается: 1) стабильно более высокими средними показателями неинвазивного АД (p>0,05), УО (p>0,05) и МОС (p<0,01), выявленными по ходу анестезии Iso, 2) меньшим ОПС в группе Iso (p<0,01), что способствует снижению постнагрузки на миокард, и 3) отсутствием эпизодов нарушений ритма сердца на этапе поддержания анестезии Iso, против 1 (1,9%) случаев аритмии в группе Hal (табл. 4).
1.2.2. Показатели внешнего дыхания при поддержании MFA на основе галотана и изофлюрана не имели значимых различий, поскольку все пациенты находились на аппаратной ИВЛ в режиме нормовентиляции.
Оксигенация во всех случаях была достаточной и не выходила за нижние границы возрастной нормы как по данным пульсовой оксиметрии (SatO2Hb97%), так и в образцах артериализированной капиллярной крови (ра-сО280 мм Hg). Показатели кислотно-основного состава крови (pH и АВЕ) также не выходили за рамки допустимых значений, а концентрация карбоксигемоглобина (COHb) не превышала предельно допустимую величину (1,5%) - табл. 4.
1.3. Выход из общей анестезии. Исследуемые параметры: скорость пробуждения, частота осложнений при пробуждении и в первые 12 ч после окончания общей анестезии.
1.3.1. Скорость пробуждения после комбинированной MFA на основе Hal и Iso. С этой целью регистрировали время от момента прекращения подачи всех ингаляционных анестетиков с повышением газотока в контуре (100% О2 5 л/мин) до момента пробуждения (в мин и сек, М±).
Установлено, что наиболее быстрое пробуждение больных наступает после комбинированной анестезии на основе изофлюрана (p<0,05) - табл. 5.
1.3.2. Частота неблагоприятных реакций во время выхода из комбинированной MFA на основе Hal и Iso. Исследования показали, что наименьшее количество неблагоприятных реакций во время выхода из общей анестезии зафиксировано при использовании изофлюрана (3,8% случаев), наибольшее - после наркоза галотаном (13,5% случаев), имеющиеся различия существенны (p<0,01). Так, поддержание анестезии галотаном увеличивает вероятность развития послеоперационной мышечной дрожи и/или озноба (p<0,05); остальные осложнения на этапе выхода из общей анестезии Hal и Iso встречаются одинаково редко (p>0,05).
Таблица 5
Средняя скорость пробуждения после комбинированной анестезии
на основе Hal и Iso с N2O у детей (М±, мин и сек)
| показатель | галотан | изофлюран | ||
| 30 кг (n=26) | > 30 кг (n=26) | 30 кг (n=26) | > 30 кг (n=26) | |
| открытие глаз | 4'46'' ± 12,5'' | 5'04'' ± 14,2'' | 3'17'' ± 14,7'' | 3'34'' ± 13,8'' |
| выполнение простой команды анестезиолога | 4'47'' ± 20,5'' | 5'08'' ± 22,1'' | 3'20'' ± 22,3'' | 3'37'' ± 23,9'' |
| достижение max значения по шкале пробуждения Aldrete (6 баллов) | 7'53'' ± 30,5'' | 8'26'' ± 28,8'' | 6'18'' ± 28,1'' | 6'39'' ± 29,5'' |
| перевод ребенка в палату | 8'11'' ± 25,5'' | 8'49'' ± 24,2'' | 6'33'' ± 23,7'' | 7'01'' ± 23,9'' |
| вступление в полноценный диалог с врачом | 14'18'' ± 57,2'' | 14'54'' ± 59,3'' | 12'11'' ± 53,8'' | 12'23'' ± 55,6'' |
- только у детей среднего и старшего возраста
1.3.3. Частота неблагоприятных реакций в первые 12 ч после комбинированной MFA на основе Hal и Iso. Установлено, что вероятность неблагоприятных реакций в ближайшем послеоперационном периоде достоверно (p<0,05) выше у тех детей, которые получали галотан (7,6% случаев), нежели изофлюран (3,8%).
Тошнота и рвота - самые распространенные болезненные симптомы в послеоперационном периоде у детей. При использовании Hal они встречаются достоверно чаще (7,6%), чем после анестезии Iso (1,9%) - p<0,05. Головокружение и диплопия занимают 2-е и 3-е место в структуре неблагоприятных реакций в посленаркозном периоде у детей, причем после анестезии Hal они возникают несколько чаще (соответственно 3,8% и 1,9%), чем при использовании Iso (1,9% и 1,9%), однако эти отличия недостоверны (p>0,05). Головные боли, галлюцинации, а также длительный (>2 ч) вторичный сон после анестезии Hal и Iso у детей встречаются одинаково редко (p>0,05).
Изменения в биохимическом анализе крови и общем анализе мочи после анестезии Hal и Iso встречаются одинаково редко. Так, после применения Hal у 1 ребенка (1,9%) отмечено увеличение активности ЩФ в сыворотке крови до 585,3 Ед/л и АЛТ до 66,3 Ед/л. Зафиксированные изменения были транзиторными и никак клинически себя не проявляли. Что касается Iso, то ни у одного из детей никаких отклонений в биохимическом анализе крови и общем анализе мочи не было.
Все перечисленное позволяет утверждать, что на этапе поддержания MFA изофлюран является препаратом выбора, т. к. по сравнению с галотаном он обеспечивает достоверно бльшую гемодинамическую стабильность, заметно ускоряет скорость пробуждения и активизации больных, и снижает вероятность развития осложнений в послеоперационном периоде (p<0,05).
2. Безопасность MFA у детей
2.1. Безопасные временные рамки снижения газотока. Поток свежего газа до 0,5 л/мин снижали на 10-й минуте от начала ингаляции N2O. В момент снижения газотока оценивали степень наполнения дыхательного мешка для ручной ИВЛ и показатели вентиляции легких. В том случае, если дыхательный мешок оказывался пустым и слипался, констатировали наличие дефицита свежего газа в контуре.
Установлено, что при снижении газотока на 10-й минуте от начала подачи N2O у абсолютного большинства детей (95,2%) случаев дефицита свежего газа не отмечалось. Еще у 5 (4,8%) пациентов со средней mT 76,5±5,2 кг через 1-2 мин от момента снижения газотока дыхательный мешок слипся, давление на выдохе (Pex) стало отрицательным (-1…-2 см Н2О), а на электронном табло наркозного аппарата возникло уведомление о дефиците газа: “fresh gas?”. Газоток вновь был увеличен до 5 л/мин (N2O/O2 2:1), а еще через 5 мин (15-я минута от начала ингаляции N2O) его опять попытались снизить. Случаев дефицита свежего газа больше не отмечалось.
Таким образом, 10-минутная ингаляция N2O с высоким газотоком, предшествующая MFA, в абсолютном большинстве случаев позволяет избежать возникновения дефицита свежего газа в контуре у детей. При развитии дефицита газа необходимо провести дополнительную 5-минутную ингаляцию N2O/О2 с высоким газотоком.
2.2. Управление процентной концентрацией О2 при MFA
2.2.1. Управление FfgO2 и FiO2 в момент снижения газотока. При снижении газотока необходимо провести перерасчет потоков О2 и N2O с поправкой на величину потребления О2 (VO2). Известно, что потоки N2O и O2 с учетом VO2 при газотоке 1 л/мин у детей прямо пропорциональны массе тела ребенка (mT), умноженной на коэффициенты 2,7 (mT 2,7 - для N2O/O2 2:1) или 2,0 (mT 2,0 - для N2O/O2 1:1) [В. А. Сидоров, 2006]. Однако подобные расчеты неприемлемы при работе с современными электронными ротаметрами. Конструкция последних такова, что позволяет установить лишь суммарный поток свежего газа (N2O+O2) и процентную концентрацию О2 в свежей газовой смеси (FfgO2), а процентная концентрация N2O (FfgN2O) выдерживается автоматически. Поэтому в работе была поставлена задача определить простые формулы по расчету FfgO2 при MFA с использованием электронных ротаметров.
Установлено, что для достижения желаемого соотношения N2O/O2 в дыхательном контуре с минимальным газотоком, на электронном ротаметре наркозного аппарата необходимо установить процентную концентрацию кислорода (FfgO2), прямо пропорциональную массе тела ребенка (mT), умноженную на коэффициенты 0,40 (N2O/O2 1:1), или 0,54 (N2O/O2 2:1). Коэффициенты 0,40 и 0,54 являются константами, которые впервые выведены математическим путем (табл. 6).
Таблица 6
Процентная концентрация О2 на электронном ротаметре (FfgО2),
необходимая для достижения желаемого соотношения N2O/O2 в дыхательном контуре
с минимальным газотоком
| mT | желаемое соотношение N2O/O2 в контуре | процентная концентрация О2 на электронном ротаметре (FfgО2), % | |
| высокий газоток (5,0 л/мин) | минимальный газоток (0,5 л/мин) | ||
| 30 кг | 1:1 | 50,0% | 50,0% + (mT 0,40) |
| > 30 кг | 2:1 | 33,3% | 33,3% + (mT 0,54) |
Пример 1. У 20-кг ребенка изначально выбран поток свежего газа N2O+O2 5 л/мин с FfgО2=50% (N2O/O2 1:1). При снижении газотока до 0,5 л/мин FfgО2 без учета VO2 должен составлять 50% (N2O/O2 по ротаметрам 1:1). Для того, чтобы соотношение N2O/O2 1:1 в контуре при MFA осталось неизменным, следует провести коррекцию FfgО2 с учетом VO2. Используя предложенные формулы (табл. 6), получаем: FfgO2 = 50,0% + (20 0,40), откуда FfgO2 = 58%. Другими словами, для достижения FiO2 50% (N2O/O2 в контуре 1:1), в момент снижения газотока до 0,5 л/мин на электронном ротаметре необходимо установить процентную концентрацию О2 (FfgO2), равную 58%.
Пример 2. У 40-кг ребенка изначально выбран поток свежего газа N2O+O2 5 л/мин с FfgО2=33,3% (N2O/O2 2:1). Для того, чтобы соотношение N2O/O2 2:1 при MFA осталось неизменным, следует провести коррекцию FfgО2 с учетом VO2. Из табл. 6 следует, что: FfgO2 = 33,3% + (40 0,54), откуда FfgO2 = 55%. Таким образом, для достижения FiO2 33,3% (N2O/O2 в контуре 2:1), в момент снижения газотока до 0,5 л/мин на электронном ротаметре необходимо установить процентную концентрацию О2 (FfgO2), равную 55%.
В ходе исследований было установлено, что при снижении газотока до 0,5 л/мин на 10-й минуте от начала ингаляции N2O по схеме, представленной в табл. 6, соотношение N2O/O2 в дыхательном контуре в абсолютном большинстве случаев (95,2%) оставалось неизменным (N2O/O2 2:1 или N2O/O2 1:1), что свидетельствует об эффективности и безопасности предложенного режима дозирования О2 в дыхательном контуре с минимальным газотоком у детей.
2.2.2. Управление FfgO2 и FiO2 по ходу MFA. В процессе проведения MFA отмечалась тенденция к постепенному снижению FiО2. При отсутствии утечек это может быть связано: 1) с аккумуляцией N2O в дыхательном контуре, и 2) с аккумуляцией N2 в контуре (недостаточная денитрогенизация). В первом случае снижение FiО2 должно сопровождаться повышением FiN2O, во втором - уменьшением FiN2O.
Аккумуляция N2O в дыхательном контуре. При снижении FiО2 до отметки 29% (N2O/O2 2:1) или 49% (N2O/O2 1:1), проводили коррекцию процентной концентрации O2 на электронном ротаметре: FfgО2 увеличивали еще на 5% от исходной величины. Пример: по ходу MFA (N2O/O2 2:1, N2O+O2 0,5 л/мин, FfgО2 66%) у 60-кг ребенка FiО2 снизилась до 29%, поэтому FfgО2 увеличили до 71% (66% + 5%).
Коррекция FfgО2 при MFA была выполнена однократно всего у 4 (3,8%) детей с достаточно большой mT (51, 55, 60 и 63 кг) соответственно на 127-й, 134-й, 141-й и 152-й минуте от начала MFA, после чего FiO2 постепенно повысилась до 31-32%. В подавляющем же большинстве наблюдений (96,2%) никакой коррекции FfgО2 по ходу MFA не потребовалось.
Таким образом, предложенный в табл. 6 режим дозирования О2 зарекомендовал себя на практике как эффективный, безопасный и удобный в применении не только в момент снижения газотока, но и при поддержании MFA у детей.
Аккумуляция N2 в дыхательном контуре. Согласно последним рекомендациям по контурам с минимальным и низким газотоком, денитрогенизация считалась завершенной по достижении концентрации О2 на выдохе FexO292% [А. У. Лекманов, О. Э. Миткинов].
Собственными исследованиями установлено, что FexO2 92% в подгруппе с mT30 кг была достигнута в среднем через 7,4±0,1 мин от начала ингаляции 100% О2, а в подгруппе с mT>30 кг - через 9,5±0,2 мин. Во всех случаях денитрогенизация оказалась эффективной: суммарная концентрация О2 и N2O на вдохе (FiO2+FiN2O) даже при самой продолжительной MFA (3 ч 57 мин) не опускалась ниже 93% (не более 7% N2 на вдохе).
Таким образом доказано, что достижение FexO292%, занимающее у детей в среднем не более 10 мин, с высокой долей вероятности (95%) позволяет предупредить накопление N2 в дыхательном контуре с минимальным газотоком. Другими словами, и FexO292%, и 10-минутная ингаляция 100% О2 с высоким газотоком (5 л/мин), могут считаться достаточными для эффективной денитрогенизации у детей.
2.3. Основные витальные показатели во время MFA. Параметры гемодинамики, вентиляции легких, оксигенации, газообмена и концентрации карбоксигемоглобина во время MFA представлены в табл. 4. Установлено, что все перечисленные показатели при MFA не выходили за пределы возрастной нормы, что свидетельствует о безопасности предлагаемой схемы проведения MFA у детей.
2.4. Мониторинг при MFA. Анализ литературы и собственные наблюдения позволили установить, что мониторинг в минимальном объеме при MFA у детей должен включать в себя измерение концентрации O2 на вдохе (FiO2) и концентрации галогенсодержащего анестетика на выдохе (Cexan). Если это не невозможно, от MFA следует отказаться из соображений безопасности пациента.
Измерение FiO2 во время MFA необходимо, поскольку недостаточная денитрогенизация, негерметичность системы и/или дефицит свежего газа в дыхательном контуре могут послужить причиной снижения FiO2 по ходу MFA. Отслеживать Cexan следует по причине несоответствия концентрации, выставленной на испарителе, концентрации, определяющейся в дыхательном контуре. Измерение параметров вентиляции легких, неинвазивного артериального давления, ЧСС, пульсоксиметрия, капнометрия должны осуществляться в плановом порядке.
Таким образом доказано, что при условии достаточного мониторинга MFA является безопасным методом ингаляционной анестезии у детей, который может с успехом применяться в повседневной анестезиологической практике.
2.5. Методика проведения MFA у детей, вопросы мониторинга и противопоказания к MFA представлены в разделе “Выводы и практические рекомендации”.
3. Клиническая эффективность MFA у детей
Для оценки клинической эффективности MFA у детей был проведен ряд исследований по сравнению микроклимата в дыхательном контуре, экономической эффективности и гигиенической безопасности анестезии с минимальным (MFA), низким (LFA) и высоким (HFA) газотоком.
3.1. Оценка микроклимата в дыхательном контуре включала в себя измерение абсолютной влажности (Ahin) и температуры (t°in) на линии вдоха во время MFA. Они были выполнены у 72 пациентов со средней mT 29,7±5,1 кг: 36 детей - из подгруппы с mT30 кг (19,0±3,6 кг), еще 36 - из подгруппы с mT>30 кг (40,3±6,6 кг).
Полученные данные сравнивались с результатами исследования по оценке температуры и влажности в циркуляционных дыхательных контурах с низким (1,0 л/мин) и высоким (5,0 л/мин) газотоком, которое было выполнено у детей той же возрастной группы (средняя mT 32,2±6,3 кг - p>0,05) с использованием тех же технических средств (монитор температуры и влажности НТМ-902, Россия) [В. А. Сидоров, 2006]. Все перечисленное создало предпосылки для корректного сравнения конечных результатов.
В этом исследовании было показано, что абсолютная влажность (Ahin) на линии вдоха при анестезии с высоким газотоком (HFA) у детей составляет в среднем 5,7±1,2 мг Н2О/л, что значительно ниже рекомендуемого оптимального значения (17 мг Н2О/л) - рис. 2. При анестезии с низким газотоком (LFA) происходит быстрое повышение влажности в контуре: отметка Ahin17 мг Н2О/л может быть достигнута уже через 23,9±5,2 мин от начала LFA - рис. 2.
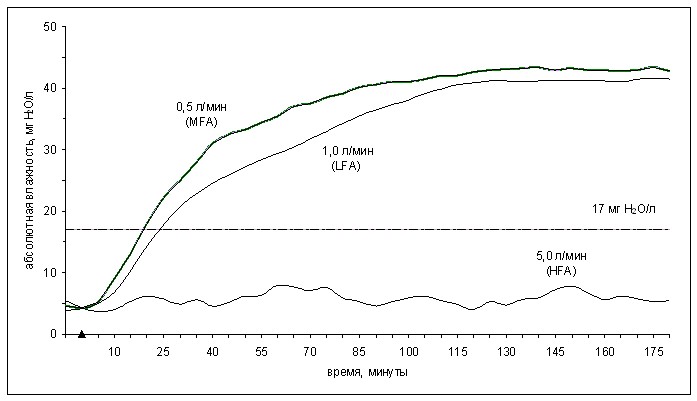
Рисунок 2. Средние значения абсолютной влажности на линии вдоха (Ahin) во время анестезии с минимальным, низким и высоким газотоком
Обобщены результаты 216 наблюдений: 72 - для контура с минимальным газотоком
(MFA, собственные наблюдения), и по 72 - для контуров с низким (LFA) и высоким (HFA) газотоком. Треугольный маркер - момент снижения газотока. Различия между Ahin при MFA (LFA) и HFA - достоверны (p<0,01), а между Ahin при MFA и LFA - несущественны (p>0,05)
Собственные наблюдения позволили установить, что при анестезии с минимальным газотоком (MFA) оптимальная отметка Ahin17 мг Н2О/л была достигнута в среднем через 17,5±4,7 мин от начала MFA, т. е. несколько быстрее, чем при LFA (p>0,05) - рис. 2. С течением времени темпы повышения влажности замедлились, и в среднем через 1 ч 40 мин от начала MFA Ahin стабилизировалась на отметке 42-43 мг Н2О/л, что также несколько выше, чем при LFA (p>0,05, рис. 2). Более высокие (p>0,05) средние показатели Ahin и темпов ее нарастания при MFA - результат увеличения доли рециркулирующей увлажненной и теплой выдыхаемой газовой смеси, и, как следствие, более интенсивного процесса тепло- и влагообразования в адсорбере по сравнению с LFA.
Таким образом, темпы повышения Ahin во время MFA опережают таковые при LFA, однако эти различия несущественны (p>0,05); средние значения Ahin во время MFA выше, чем при LFA, однако эти отличия вновь недостоверны (p>0,05); Ahin при MFA намного более физиологична, чем при HFA (p<0,01).
Известно, что температура (t°in) на линии вдоха при анестезии с высоким газотоком (HFA) у детей составляет в среднем 23,3±0,2 °С, что существенно ниже рекомендуемых оптимальных значений (28-32 °С) - рис. 3 [В. А. Сидоров, 2006]. При анестезии с низким газотоком (LFA) происходит повышение температуры в контуре: отметка t°in28 °С может быть достигнута через 71,5±5,2 мин от начала LFA - рис. 3.

Рисунок 3. Средние значения температуры на линии вдоха (t°in) во время анестезии
с минимальным, низким и высоким газотоком
Обобщены результаты 216 наблюдений: 72 - для контура с минимальным газотоком
(MFA, собственные наблюдения), и по 72 - для контуров с низким (LFA) и высоким (HFA) газотоком. Треугольный маркер - момент снижения газотока. Различия между t°in при MFA (LFA) и HFA - достоверны (p<0,01), а между t°in при MFA и LFA - несущественны (p>0,05)
Собственные наблюдения показали, что при анестезии с минимальным газотоком (MFA) нижнее оптимальное значение t°in 28 °С было достигнуто в среднем через 65,9±6,6 мин от начала MFA, что несколько быстрее, чем при LFA (p>0,05) - рис. 3. С течением времени темпы повышения температуры замедлились, и к концу 2-го часа от начала MFA t°in стабилизировалась на отметке 30-31 °С, что также несколько выше, чем при LFA (p>0,05 - рис. 3). Увеличение температуры в дыхательном контуре во время MFA связано с теми же причинами, что и повышение влажности.
Таким образом, темпы повышения t°in во время MFA опережают таковые при LFA, однако эти различия несущественны (p>0,05); средние значения t°in во время MFA выше, чем при LFA, однако эти отличия вновь недостоверны (p>0,05); t°in при MFA намного более физиологична, чем при HFA (p<0,01).
Даже несмотря на отсутствие достоверных (p>0,05) различий в показателях Ahin и t°in, микроклимат в дыхательном контуре с минимальным газотоком более физиологичен, чем при низкопоточной анестезии, что подтверждается более быстрыми темпами достижения оптимальных значений температуры и влажности, и их более высокими средними значениями по ходу MFA.
Более физиологичный микроклимат в контуре при MFA позволяет: 1) отказаться от использования тепловлагообменников, необходимых при работе по полуоткрытому контуру с высоким газотоком; 2) создать оптимальные условия для функционирования мерцательного эпителия трахеобронхиального дерева; 3) уменьшить потери тепла и влаги из дыхательных путей, что оказывает благоприятное воздействие на водно-электролитный и энергетический баланс ребенка во время общей анестезии.
3.2. Экономическая эффективность MFA. Для обоснования экономической эффективности MFA был проведен ряд исследований, в которых сравнивался расход О2 и ингаляционных анестетиков, а также стоимость анестезии с минимальным (MFA), низким (LFA) и высоким (HFA) газотоком у детей.
Сравнение расхода О2 и ингаляционных анестетиков при MFA, LFA и HFA выполнено на примере ребенка с массой тела 20 кг. Полученные данные суммированы в табл. 7, анализ которой убедительно доказывает, что MFA позволяет добиться экономии О2, N2O и галогенсодержащих анестетиков не только по сравнению с HFA, где эта экономия особенно ощутима (p<0,01), но и по сравнению с LFA, где она становится существенной при длительных оперативных вмешательствах (p<0,05).
Сравнение стоимости ингаляционной анестезии в режимах MFA, LFA и HFA выполнено на примере того же ребенка с массой тела 20 кг. Установлено, что снижение газотока до 0,5 л/мин позволяет добиться еще бльшего снижения стоимости анестезиологического пособия, чем при LFA (рис. 4). И, хотя разница в стоимости одного непродолжительного наркоза изофлюраном с минимальным и низким газотоком не так существенна (p>0,05), с ростом нагрузки на операционную и при использовании более дорогостоящих анестетиков (дезфлюран, ксенон) она становится ощутимой.
Таблица 7
Экономия О2 и ингаляционных анестетиков при анестезии с минимальным газотоком
0,5 МАК N2O + 0,8 МАК Hal или Iso на выдохе
| газы/ анестетики | экономия при MFA | длительность анестезии | ||
| 1 ч 20 мин | 2 ч 20 мин | 3 ч 20 мин | ||
| O2 | по сравнению с HFA, л с LFA, л | 132,6 15,0 | 265,2 30,0 | 397,8 45,0 |
| N2O | по сравнению с HFA, л с LFA, л | 137,4 15,0 | 274,8 30,0 | 412,2 45,0 |
| галотан | по сравнению с HFA, мл с LFA, мл | 7,8 1,2 | 15,6 2,4 | 23,4 3,6 |
| изофлюран | по сравнению с HFA, мл с LFA, мл | 12,8 1,6 | 25,5 3,3 | 38,3 4,9 |
MFA - минимальный газоток, LFA - низкий газоток, HFA - высокий газоток

Рисунок 4. Сравнительная стоимость ингаляционной анестезии с минимальным, низким
и высоким газотоком на основе изофлюрана
0,5 МАК N2O + 0,8 МАК Iso на выдохе. MFA - минимальный газоток (0,5 л/мин), LFA - низкий газоток (1,0 л/мин), HFA - высокий газоток (5,0 л/мин)
3.3. Гигиеническая безопасность MFA. Для оценки микроклимата в операционной выполнено сравнение выброса N2O во время ингаляционной анестезии в режимах MFA, LFA и HFA у ребенка с массой тела 20 кг.
Установлено, что снижение газотока с 1,0 до 0,5 л/мин во время анестезии позволяет существенно снизить выброс N2O в атмосферу операционной (p<0,05) - рис. 5. Еще мньшая, чем при LFA, загрязненность воздуха ингаляционными анестетиками уменьшает профессиональную вредность сотрудников, что особенно ощутимо в небольших операционных, не оборудованных приточно-вытяжной вентиляцией. Таким образом, MFA в бльшей степени соответствует современным санитарно-гигиеническим и экологическим стандартам, чем LFA и тем более HFA.

Рисунок 5. Выброс N2O а атмосферу операционной во время ингаляционной анестезии
с минимальным, низким и высоким газотоком
0,5 МАК N2O (N2O/O2 1:1). MFA - минимальный газоток (0,5 л/мин), LFA - низкий газоток (1,0 л/мин),
HFA - высокий газоток (5,0 л/мин)
Таким образом доказано, что показатели температуры и влажности вдыхаемой газовой смеси у детей во время MFA намного более физиологичны, чем при LFA и тем более при HFA, что свидетельствует об улучшении микроклимата в дыхательном контуре. Другие преимущества MFA состоят в еще бльшей, чем при LFA, экономии кислорода и летучих анестетиков, снижении стоимости анестезиологического пособия, и уменьшении профессиональной вредности для сотрудников операционной. Все перечисленное и обосновывает целесообразность дальнейшего снижения газотока с 1,0 до 0,5 л/мин во время ингаляционной анестезии.
В работе убедительно доказана целесообразность дальнейшего снижения газотока во время анестезии с 1,0 до 0,5 л/мин. Результаты проведенных исследований дают возможность утверждать, что анестезия с минимальным газотоком - простая, безопасная и эффективная методика ингаляционной анестезии у детей, выгодная с лечебной, финансово-экономической, санитарно-гигиенической и экологической позиций.
выводы
1. Анестезия с минимальным газотоком (MFA) является безопасной методикой ингаляционной анестезии у детей. Это подтверждается следующими объективными данными: а) стабильностью показателей гемодинамики, внешнего дыхания, оксигенации и газообмена по ходу MFA, б) возможностью точного расчета процентной концентрации кислорода на вдохе и соотношения N2O/O2 в дыхательном контуре с минимальным газотоком, в) предсказуемостью концентрации галотана и изофлюрана на выдохе при MFA.
2. Доказано, что галотан и изофлюран являются эффективными и безопасными препаратами для ингаляционной анестезии с минимальным газотоком.
Вместе с тем было установлено, что на этапе индукции в общую анестезию у детей изофлюран использовать не следует, поскольку он достоверно чаще (p<0,01) вызывает раздражение верхних дыхательных путей (34,6% против 9,6% случаев при вводном наркозе галотаном), что увеличивает вероятность дискомфортной индукции с кашлем, задержкой дыхания и ларингоспазмом, и заметно удлиняет время индукции.
Наоборот, на этапе поддержания анестезии с минимальным газотоком изофлюран является препаратом выбора, т. к. по сравнению с галотаном он обеспечивает достоверно бльшую гемодинамическую стабильность, заметно ускоряет скорость пробуждения и активизации больных, и снижает вероятность развития осложнений в послеоперационном периоде (p<0,05).
3. Установлено, что показатели температуры и абсолютной влажности вдыхаемой газовой смеси в дыхательном контуре с минимальным газотоком у детей намного более физиологичны, чем в контурах с низким и высоким газотоком (p<0,05). Другие преимущества анестезии с минимальным газотоком состоят в еще бльшей экономии кислорода и летучих анестетиков, снижении стоимости анестезиологического пособия, и уменьшении профессиональной вредности для сотрудников операционной. Все перечисленное и обосновывает высокую экономическую эффективность ингаляционной анестезии с минимальным газотоком, определяя целесообразность и перспективность дальнейшего снижения газотока во время анестезии с 1,0 до 0,5 л/мин.
4. Мониторинг в минимальном объеме должен включать в себя измерение процентной концентрации кислорода на вдохе (FiO2) и концентрации галогенсодержащего анестетика на выдохе (Cexan). При невозможности осуществить мониторинг хотя бы одного из этих параметров от анестезии с минимальным газотоком следует отказаться из соображений безопасности пациента.
5. Противопоказаниями к MFA у детей следует считать: а) недостаточный мониторинг и/или неполадки следящей аппаратуры; б) истощение адсорбента; в) острый бронхоспазм; г) состояния c накоплением в контуре примесей посторонних газов (отравления газообразными веществами, декомпенсированный сахарный диабет, длительное голодание, острая/хроническая алкогольная интоксикация, тяжелые формы гемолитической анемии и порфирии, злокачественная гипертермия); д) недостаточная герметичность дыхательного контура и/или дыхательных путей (аппаратно-масочный наркоз, бронхоскопия, несоответствие размеров интубационной трубки размерам дыхательных путей ребенка, превышение лимитов допустимых утечек из респиратора, а также оперативные вмешательства на трахее, бронхах, легких с нарушением целостности воздухоносных путей); е) длительность ингаляционной анестезии <20 мин.
Практические рекомендации
1. Снижение газотока до 0,5 л/мин у детей должно осуществляться не ранее чем через 20 мин от начала индукции. Этот промежуток времени должен быть разделен на 2 равные части по 10 мин каждая. В течение первых 10 мин проводится денитрогенизация (100% О2 + галотан/изофлюран) по полуоткрытому контуру. Далее приступают к подаче N2O (N2O/O2 2:1 или 1:1), ингалируя газонаркотическую смесь (N2O/O2 + галотан/ изофлюран) с высоким газотоком в течение последующих 10 мин.
2. Интубацию трахеи следует проводить с использованием интубационной трубки с манжеткой, которую затем раздувают. Дополнительным способом профилактики утечек дыхательной смеси из-под интубационной трубки является тампонирование ротоглотки.
3. При снижении газотока необходимо отслеживать степень наполнения дыхательного мешка для ручной ИВЛ: его слипание может свидетельствовать о развивающемся дефиците свежего газа в контуре. В этом случае газоток в контуре вновь необходимо повысить, проведя дополнительную 5-минутную ингаляцию смеси N2O/О2 с высоким газотоком (5,0 л/мин).
4. В момент снижения газотока до 0,5 л/мин следует увеличить процентную концентрацию О2 на электронном ротаметре наркозного аппарата, используя коэффициенты 0,40 (N2O/O2 1:1) или 0,54 (N2O/O2 2:1).
5. Если по ходу анестезии с минимальным газотоком процентная концентрация кислорода на вдохе (FiО2) снижается до отметки 29% (N2O/O2 2:1) или 49% (N2O/O2 1:1), следует увеличить процентную концентрацию O2 на электронном ротаметре на 5% от исходной величины.
6. Вслед за снижением газотока до 0,5 л/мин необходимо увеличить концентрацию галотана/изофлюрана на испарителе, добиваясь желаемого значения на выдохе. Если по ходу анестезии с минимальным газотоком концентрация галотана/изофлюрана на выдохе перестает соответствовать желаемым величинам, их концентрацию на дозиметрическом барабане изменяют, добиваясь необходимого значения в выдыхаемой газовой смеси.
7. В тех случаях, когда возникает необходимость быстро изменить уровень общей анестезии, газоток в контуре повышают, а затем увеличивают или уменьшают концентрацию анестетика на испарителе. По достижении желаемой глубины анестезии поток свежего газа вновь снижают.
8. По окончании операции прекращают подачу всех ингаляционных анестетиков и переводят ребенка на ручную ИВЛ по полуоткрытому контуру с высоким газотоком (100% О2 5 л/мин). Экстубацию трахеи осуществляют после восстановления адекватного самостоятельного дыхания, мышечного тонуса и рефлексов.
Список работ, опубликованных по теме диссертации
- В. А. Сидоров, Э. Г. Агавелян, П. В. Короткова, А. И. Лешкевич, В. А. Михельсон, В. А. Грабовская, И. В. Зябкин, А. О. Щеглов, Современные подходы к проведению анестезиологического пособия в детской ЛОР-хирургии. // Анестезиол. и реаниматол., 2005. - № 1. - С. 4-9.
- П. В. Короткова, В. А. Сидоров, О. С. Геодакян, Л. Е. Цыпин. Сравнительная оценка индукции галотаном и изофлюраном у детей. // Материалы III научно-практической конференции “Безопасность больного в анестезиологии-реаниматологии”. М., 2005. - С. 23.
- В. А. Сидоров, П. В. Короткова, В. А. Михельсон, Л. Е. Цыпин, В. А. Гребенников. Ингаляционная анестезия с минимальным и низким газотоком у детей: обзор литературы. Часть 1. // Вестник интенсивной терапии, 2005. - № 4. - С. 42-46.
- В. А. Сидоров, П. В. Короткова, В. А. Михельсон, Л. Е. Цыпин, В. А. Гребенников. Ингаляционная анестезия с минимальным и низким газотоком у детей: обзор литературы. Часть 2. // Вестник интенсивной терапии, 2006. - № 1. - С. 61-66.
- В. А. Сидоров, П. В. Короткова, В. А. Михельсон, Л. Е. Цыпин, В. А. Гребенников. Индукция галогенсодержащими анестетиками у детей. // Анестезиол. и реаниматол., 2006. - № 1. - С. 18-22.
- П. В. Короткова, В. А. Сидоров, Л. Е. Цыпин, В. А. Михельсон, Ингаляционный наркоз у детей. Современное состояние вопроса. // Материалы Всероссийского съезда “Современные направления и пути развития анестезиологии-реаниматологии в Российской Федерации”. Москва, 7-10 ноября 2006. - С. 23.
Список сокращений
| АД | неинвазивное артериальное давление |
| АЛТ | аланинаминотрансфераза |
| КОС | кислотно-основное состояние крови |
| МАК | минимальная альвеолярная концентрация анестетика |
| МВЛ | минутная вентиляция легких |
| мм Hg | миллиметры ртутного столба |
| МОС | минутный объем сердца (сердечный выброс) |
| об.% | объемные проценты |
| ОПС | общее периферическое сопротивление |
| см Н2О | сантиметры водного столба |
| УО | ударный объем сердца |
| ЧДД | частота дыхания |
| ЧСС | частота сердечных сокращений |
| ЩФ | щелочная фосфатаза |
| ABE | истинный дефицит (избыток) оснований |
| Ahin | абсолютная влажность на линии вдоха |
| ASA | Американское общество анестезиологов |
| Cexhal | концентрация галотана на выдохе |
| Cexiso | концентрация изофлюрана на выдохе |
| Cihal | концентрация галотана на вдохе |
| Ciiso | концентрация изофлюрана на вдохе |
| CO2 | углекислый газ |
| COHb | карбоксигемоглобин |
| FfgO2 | процентная концентрация О2 в свежей газовой смеси (на электронном ротаметре) |
| FiN2O | концентрация N2O на вдохе |
| FiO2 | концентрация О2 на вдохе |
| Hal | галотан |
| Hb | гемоглобин |
| HFA | high flow anesthesia (анестезия с высоким газотоком) |
| Ht | гематокрит |
| Iso | изофлюран |
| LFA | low flow anesthesia (анестезия с низким газотоком) |
| MFA | minimal flow anesthesia (анестезия с минимальным газотоком) |
| pa-cO2 | парциальное давление О2 в артериализированной капиллярной крови |
| PetCO2 | парциальное давление СО2 на выдохе |
| Pex | давление на выдохе |
| pH | кислотность крови |
| Pin | давление на вдохе |
| PinCO2 | парциальное давление СО2 на вдохе |
| Pplat | давление плато |
| SatO2Hb | насыщение гемоглобина кислородом |
| t°in | температура на линии вдоха |
| Vfg N2O | скорость поступления N2O в контур |
| VN2O | скорость поглощения N2O организмом |
| VO2 | величина потребления О2 организмом |
| VT ex | дыхательный объем на линии выдоха |
| VT in | дыхательный объем на линии вдоха |

