Совершенствование методики операции азигопотального разобщения при варикозном расширении вен пищевода
На правах рукописи
Жерлова Татьяна Георгиевна
СОВЕРШЕНСТВОВАНИЕ МЕТОДИКИ ОПЕРАЦИИ
АЗИГОПОТАЛЬНОГО РАЗОБЩЕНИЯ ПРИ ВАРИКОЗНОМ
РАСШИРЕНИИ ВЕН ПИЩЕВОДА
14.00.27 – хирургия
АВТОРЕФЕРАТ
диссертации на соискание ученой степени
кандидата медицинских наук
Томск - 2006
Работа выполнена в ГОУ ВПО «Сибирский государственный медицинский университет Федерального агентства по здравоохранению и социальному развитию»
НАУЧНЫЙ РУКОВОДИТЕЛЬ:
доктор медицинских наук, профессор, Зыков Дмитрий Витальевич
ОФИЦИАЛЬНЫЕ ОППОНЕНТЫ:
доктор медицинских наук, профессор,
Заслуженный деятель науки РФ Альперович Борис Ильич
доктор медицинских наук Гибадулин Наиль Валерьянович
Ведущая организация: Новосибирская государственная медицинская академия
Защита диссертации состоится “_____ ”________________2006 г. в ______час. на заседании диссертационного совета Д 208.096.01 при Сибирском государственном медицинском университете по адресу: 634050, г. Томск, Московский тракт, 2.
С диссертацией можно ознакомиться в научно-медицинской библиотеке Сибирского государственного медицинского университета (634050, г. Томск, пр. Ленина, 107).
Автореферат разослан “______”____________________2006 г.
Ученый секретарь диссертационного совета Суханова Г.А.
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
АКТУАЛЬНОСТЬ РАБОТЫ
Предупреждение пищеводно-желудочных кровотечений является одной из главных проблем при наличии у больного портальной гипертензии. Самое частое и опасное для жизни осложнение возникает у 80% таких пациентов. При первом эпизоде геморрагии смертность больных циррозом печени составляет 50% и более (Пациора М.Д., 1984; Шерлок Ш., Дули Дж., 1999; Sherlok S., 1990). Кровотечения повторяются в 50-90% случаев, ухудшая прогноз. Двухлетняя выживаемость после первого кровотечения не превышает 40%. Важность проблемы еще больше возросла в связи с неуклонным ростом больных диффузными поражениями печени, особенно трудоспособного возраста. Согласно данным ВОЗ сотни миллионов человек в разных странах мира инфицированы гепатотропными вирусами, ежегодно увеличивается число больных с алкогольными поражениями печени.
К числу основных эндоскопических критериев риска кровотечения из варикозных вен относят размер вен, доминирующий цвет слизистой оболочки над варикозно измененными узлами, ангиоэктазии и эзофагит (Киценко Е.А. 1997; Маржатка З., 1996; Пациора М.Д. и соавт., 1984). Частота кровотечений зависит от тяжести сопутствующего эзофагита, который отмечен примерно у 56% умерших больных с портальной гипертензией (Саенко В.Ф. и соавт., 1997). Роль этого фактора в патогенезе геморрагий трудно переоценить: при отсутствии явлений эзофагита, по данным А.Г. Шерцингера (1986), кровотечения возникали только в 26% случаев, при наличии эзофагита легкой степени – в 58,3%, тогда как при эзофагите средней степени – в 90,6%. При эрозивном эзофагите риск возникновения геморрагии возрастает в течение первого года до 60%, 3-х лет – до 95% (Киценко Е.А., 1997). Таким образом, решением задачи профилактики кровотечения из варикозных вен пищевода будет являться выбор мероприятий, предусматривающих воздействие на все факторы риска.
При хирургическом лечении больных многие отечественные и зарубежные авторы в настоящее время останавливают свой выбор на операциях азигопортального разобщения, которые используют наравне с портосистемным шунтированием (Назыров Ф.Г. и соавт., 2002; Ерамишанцев А.К., 2004).
Преимуществом операций на разъединение является сохранение постоянного притока крови к печени и ее функциональных резервов, низкий риск развития печеночной энцефалопатии в послеоперационном периоде и отсутствие других осложнений, связанных с наложением шунта: тромбоза анастомозов, асцита, прогрессирования печеночной недостаточности. Принимая во внимание паллиативный характер прямых вмешательств на варикозно-расширенных венах, многолетний опыт свидетельствует о вполне приемлемых отдаленных результатах их применения. Несмотря на сохраняющуюся возможность рецидива кровотечения почти у 50 % больных после операции, они чаще переживают 5-летний срок, чем после портокавального шунтирования (Ерамишанцев А.К., 2001, 2003).
Однако одним из недостатков разобщающих операций следует признать разрушение кардиального сфинктера, что ведет к развитию рефлюкс-эзофагита, который, в свою очередь, может послужить причиной рецидива кровотечения.
Анализ литературы последних лет свидетельствует о стремлении специалистов ведущих клиник, занимающихся лечением портальной гипертензии, к разработке и совершенствованию операций азигопортального разобщения, так как общепринятые хирургические методики связаны с техническими трудностями или недостаточно эффективны (Назыров Ф.Г. и соавт., 2002; Оноприев В.И. и соавт., 2005). Кроме того, до настоящего времени недостаточно разработаны вмешательства, имеющие весь арсенал способов воздействия на патогенетические механизмы возникновения кровотечения из варикозных вен пищевода. Поэтому с целью улучшения результатов лечения перспективным является расширение объема разобщающей операции, поиск более радикальных методов.
ЦЕЛЬ ИССЛЕДОВАНИЯ
Разработать и внедрить в клинику новый способ разобщения кровотока в системах воротной и непарной вен с целью улучшения непосредственных и отдаленных результатов профилактики кровотечения из варикозно-расширенных вен пищевода.
ЗАДАЧИ ИССЛЕДОВАНИЯ
Для достижения поставленной цели решались следующие задачи:
- Разработать и внедрить в клиническую практику наиболее оптимальный способ разобщающего хирургического вмешательства.
- Изучить факторы способствующие возникновению рецидивов кровотечений из варикозно-расширенных вен пищевода.
- Определить показания к выполнению операции азигопортального разобщения в модификации клиники.
- Изучить непосредственные и отдаленные результаты клинического применения операции азигопортального разобщения как способа профилактики кровотечений из варикозно-расширенных вен пищевода.
НАУЧНАЯ НОВИЗНА
Осуществлен новый подход к решению проблемы улучшения результатов профилактики геморрагии из варикозно-расширенных вен пищевода.
Изучены основные факторы способствующие возникновению рецидивов кровотечений из варикозно-расширенных вен пищевода.
Впервые патогенетически разработан и внедрен в клиническую практику способ хирургического вмешательства, направленного на разобщение вен в области гастроэзофагеального перехода. Способ предусматривает выполнение селективной проксимальной ваготомии, разобщение подслизистых вен пищевода и желудка, создание инвагинационного клапана в области пищеводно-кардиального перехода.
Уточнены показания к выполнению разобщающего вмешательства. На методику получен патент Российской Федерации «Способ предупреждения повторных кровотечений из варикозно-расширенных вен пищевода и желудка у больных циррозом печени с портальной гипертензией» № 2188592 от 2002 г.
Разработанный способ надежен в отношении развития осложнений ближайшего послеоперационного периода, предотвращает развитие рецидивов кровотечения в отдаленные сроки после операции.
ПРАКТИЧЕСКАЯ ЗНАЧИМОСТЬ РАБОТЫ
- Применение нового способа азигопортального разобщения у больных с варикозным расширением вен пищевода позволяет улучшить ближайшие и отдаленные результаты хирургического лечения больных для профилактики рецидивов кровотечений из варикозно-расширенных вен пищевода.
- Профилактика рефлюкс-эзофагита достигается формированием инвагинационного клапана в области эзофагокардиального перехода.
- Выполнение селективной проксимальной ваготомии, прошивание и пересечение под визуальным контролем подслизистых вен пищевода и желудка, создание инвагинационного клапана в области пищеводно-кардиального перехода снижают риск развития кровотечения из варикозно-расширенных вен пищевода.
- Прецизионная техника разобщения вен пищевода и желудка, селективная проксимальная ваготомия, формирование инвагинационного клапана без вскрытия просвета полых органов, обеспечивают низкий риск операции, высокие арефлюксные свойства позволяют значительно расширить показания к выполнению предложенного способа для профилактики кровотечения из варикозно-расширенных вен пищевода.
ВНЕДРЕНИЕ РЕЗУЛЬТАТОВ ИССЛЕДОВАНИЯ В ПРАКТИКУ
Изложенные в диссертации теоретические положения и методики используются в практике НИИ гастроэнтерологии СибГМУ, лечебных отделений ЦМСЧ–81 г. Северска.
Выводы и рекомендации, вытекающие из проведенного исследования, используются в учебном процессе на курсе хирургических болезней ФПК и ППС Сибирского государственного медицинского университета.
ОСНОВНЫЕ ПОЛОЖЕНИЯ, ВЫНОСИМЫЕ НА ЗАЩИТУ
- Разработанный способ азигопортального разобщения у больных с варикозным расширением вен пищевода надежен в отношении развития ранних специфических послеоперационных осложнений.
- Подслизистое разобщение вен пищевода и желудка, селективная проксимальная ваготомия, формирование инвагинационного клапана сохраняют свои свойства и функциональную состоятельность в ближайшие и отдаленные сроки после операции.
- Селективная проксимальная ваготомия снижает кислотность, инвагинационный клапан выполняет функцию дополнительного препятствия ретроградному забросу желудочного содержимого в пищевод, препятствует развитию рефлюкс-эзофагита с повреждающим воздействием на вены пищевода.
АПРОБАЦИЯ МАТЕРИАЛОВ ДИССЕРТАЦИИ
Материалы и основные положения диссертационной работы доложены на:
- Томском областном обществе хирургов (Томск, 2006).
- на 2-й научно-практической конференции, посвященной памяти А.Ф. Родина (Северск, 2006).
ПУБЛИКАЦИИ
По материалам диссертации опубликовано 6 печатных работ, в том числе 1 статья в центральном медицинском периодическом издании.
ОБЪЕМ И СТРУКТУРА ДИССЕРТАЦИИ
Диссертация изложена на 146 страницах машинописного текста, состоит из введения, 4 глав, заключения, выводов и практических рекомендаций. Список литературы включает 98 отечественных и 103 иностранных источников, иллюстрирован 59 рисунками, 2 диаграммами и документирован 6 таблицами.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
В основу исследования положены материалы наблюдений за 39 больными с синдромом внутрипеченочной и подпеченочной портальной гипертензии, имевших в анамнезе кровотечение из варикозно-расширенных вен пищевода. Пациенты находились на обследовании и лечении в 1997-2005 гг. в Научно-исследовательском институте гастроэнтерологии СибГМУ.
Возраст пациентов составлял от 22 до 69 лет (в среднем 52 года). Мужчин было 16 (41,0%), женщин 23 (59,0%) (таб. 1). У 32 больных портальная гипертензия была обусловлена циррозом печени, у 6 – тромбозом вен портальной системы и у одной – аномалией развития системы воротной вены.
Таблица 1
Распределение больных по возрасту и полу
| Возраст, лет | Мужчины | Женщины | Всего |
| 21-40 | - | 1 | 1(2,6%) |
| 41-60 | 11 | 15 | 26(66,7%) |
| 61-75 | 5 | 7 | 12 (30,7%) |
| 76-90 | - | - | - |
| Итого | 16 (41,0%) | 23 (59,0%) | 39 (100,0%) |
В анамнезе у 36 (92,3%) пациентов имелись от одного до трех эпизодов кровотечений из варикозных вен пищевода. Кровотечения отсутствовали у 3 больных, у них проводилась первичная профилактика геморрагии.
В соответствии с критериями Сhild-Pugh функциональное состояние печени у 34 пациентов было компенсированным (группа А), у 5 – субкомпенсированным (группа В).
У 3 (7,7%) пациентов операция выполнена в экстренном порядке в связи с продолжающимся пищеводным кровотечением и отсутствием эффекта от консервативной гемостатической терапии. Еще 5 (12,8%) пациентов были оперированы в срочном порядке. У 19 (48,7%) пациентов операции выполнены после предварительного стационарного лечения в гастроэнтерологическом отделении и амбулаторного лечения, у 12 (30,7%) хирургическое вмешательство проведено в период от 2 до 4 недель с момента госпитализации по поводу кровотечения из расширенных вен пищевода.
Для выявления основных патогенетических факторов способствующих развитию рецидивов из варикозно-расширенных вен пищевода пациентам до операции были проведено комплексное обследование, которое выявило следующее.
При эндоскопической эзофагогастроскопии портальная гипертензивная гастропатия легкой степени выявлена у 5 (12,8%) больных, тяжелой – у 4 (10,3%).
У всех больных отчетливо определялось варикозное расширение вен пищевода: II степени – у 11 (28,2%), III – у 20 (51,3%), IV – у 8 (20,5%) пациентов. В связи продолжающимся пищеводным кровотечением и с отсутствием положительного эффекта от консервативных методов лечения 3 пациентам было выполнено оперативное вмешательство экстренном порядке. Еще 3 пациента с варикозным расширением вен пищевода IV степени и 2 пациента с III степенью были прооперированы в срочном порядке в первые 3 суток после выявления варикозно-расширеных вен. Эзофагита не было у 6 (15,4%) пациентов, катаральный эзофагит легкой и средней степени выявлен у 24 (61,5%) больных, эрозивный эзофагит – у 9 (23,1%). Причиной эзофагита у 16 (41%) пациентов являлась недостаточность кардии и заброс желудочного содержимого в пищевод.
При эндоскопической ультрасонографии у 39 пациентов незначительная степень риска выявлена у 5 (12,8%), умеренная степень – у 19 (48,7%) и высокая – у 15 (38,5%).
При трансабдоминальном ультразвуковом исследовании сосудистый рисунок паренхимы печени претерпевает значительные изменения — на периферии органа печеночные вены мелкого и среднего калибра не визуализируются, достаточно четко видны лишь как бы «обрубленные» магистральные стволы печеночных вен, значительно ухудшается визуализация ветвей воротной вены в области субсегментарных отделов. При развитии синдрома портальной гипертензии отмечается увеличение диаметра внепеченочной части воротной вены свыше 12-14 мм, это зафиксировано при обследовании 36 (92,3%) пациентов, селезеночной вены свыше 6-7 мм – у 34 (87,2%) пациентов. Порто-кавальные коллатерали в воротах печени и эпигастрии зафиксированы в 20 (51,3%) случаях обследования, в воротах селезенки в 27 (69,2%), по контуру стенок желудка в 14 (35,9%) случаях. У некоторых пациентов была возможна визуализация дополнительных кровеносных сосудов по контуру абдоминального отдела пищевода. Этот прямой ультразвуковой признак варикозного расширения вен пищевода и опасность возможного кровотечения из этого отдела желудочно-кишечной трубки, был зафиксирован у 22 (56,4%) пациентов. Иногда выявление порто-кавальных коллатералей является одним из решающих признаков, говорящих в пользу цирроза печени при исключении других причин портальной гипертензии. В качестве дополнительных признаков учитывается также наличие асцита и спленомегалии. Увеличение размеров селезенки сопровождало 34 (87,1%) случая диагностики цирроза печени. Трансабдоминальное ультразвуковое исследование пациентов с циррозом печени, варикозным расширением вен пищевода на дооперационном этапе является одним из основных в диагностике данной патологии и определении хирургически опасных зон поражения желудочно-кишечного тракта.
Необходимо отметить, что при выявлении варикозного расширения вен пищевода и желудка прогнозирование риска развития пищеводно-желудочного кровотечения является неотъемлемой частью эндоскопического исследования, так как от этого зависит необходимость выбора профилактических мероприятий.
Одним из главных факторов агрессии, повреждающих слизистую оболочку и повышающих риск кровотечения из варикозно-расширенных вен, является желудочный сок. Наличие повышенной кислотопродукции в сочетании с забросом желудочного содержимого в пищевод (гастроэзофагеальным рефлюксом) существенно повышают риск пищеводно-желудочного кровотечения уже при варикозном расширении II степени.
Исходная повышенная кислотность у 45,4% обследованных больных и снижение факторов кислотоустойчивости у 72,7% требуют выполнения у этой группы пациентов оперативного вмешательства, направленного на снижение кислотопродукции. Наличие гастроэзофагеального рефлюкса у 72,7% пациентов требует ремодулирования кардии для улучшения эффективности оперативного лечения.
Исходя из результатов комплексного обследования больных были разработаны показания к выполнению предложенной операции азигопортального разобщения как в экстренном, так и в плановом порядке. Единственным показанием к выполнению операции азигопортального разобщения в экстренном и срочном порядке явилось продолжающееся кровотечение из варикозно-расширенных вен пищевода при неэффективности консервативной гемостатической терапии. Плановая операция азигопортального разобщения показана в случаях: наличие пищеводного кровотечения в анамнезе; умеренное расширение вен пищевода – II степени с истончением стенки вены и слизистой над ней менее 0,5 мм и наличием ангиоэктазий; выраженное расширение вен пищевода – III и IV степени - с истончением стенки вены и слизистой над ней менее 0,7 мм и наличием ангиоэктазий; расширение вен пищевода любой степени с признаками эзофагита средней и тяжелой степени; стабильное состояние и компенсации печеночных функций (группа А по Child-Pugh).
В зависимости от степени риска, определяемой при эндоскопической ультрасонографии – умеренной (толщина стенки вены и слизистой 0,5-0,69 мм) или высокой (толщина слоя менее 0,5 мм) – определялась срочность выполнения вмешательства.
Поэтому операции направленные на снижения риска повторных кровотечений должны устранять выявленные нарушения, разобщать венозные коллатерали между пищеводом и желудка, снижать кислотность желудочного сока, предупреждать развитие гастроэзофагеального рефлюкса.
Способ заключался в следующем. Проводилась верхне-срединная лапаротомия. Выполнялась селективная проксимальная ваготомия с мобилизацией забрюшинной части кардии и дна желудка и перевязкой 2-3 коротких желудочных сосудов и ветвей левых желудочных артерии и вены. Абдоминальный отдел пищевода мобилизовался на протяжении 5-6 см выше кардиального жома с выделением, перевязкой и пересечением всех коллатералей.
На малую и большую кривизну кардиального отдела желудка накладывались швы-держалки. Скальпелем рассекалась серозно-мышечную оболочку желудка до подслизистого слоя. Линия разреза проходила ниже кардиального жома, отступя 1,5 см по малой кривизне и 2,5 см по большой кривизне. Варикозные вены, отчетливо дифференцируемые в подслизистом слое желудка, прошивались отдельными узловыми Z-образными атравматическими швами без проникновения в просвет органа.
Далее осуществлялся прием разворота желудка. Скальпелем продолжался разрез серозно-мышечных оболочек на желудке циркулярно до полного замыкания. При этом края разреза расходились на 10-12 мм. Аналогичным образом прошивались варикозно измененные вены.
Выполнялась циркулярная миотомия на пищеводе отступя вверх от кардиального жома на 1,5 см по малой и на 2,5 см по большой кривизне. Варикозные вены подслизистого слоя прошивались, не нарушая целостность стенки пищевода.
На подслизистую основу желудка накладывались 4-6 гофрирующих кетгутовых швов с целью приведения просвета желудка в соответствие просвету пищевода (рис. 1).
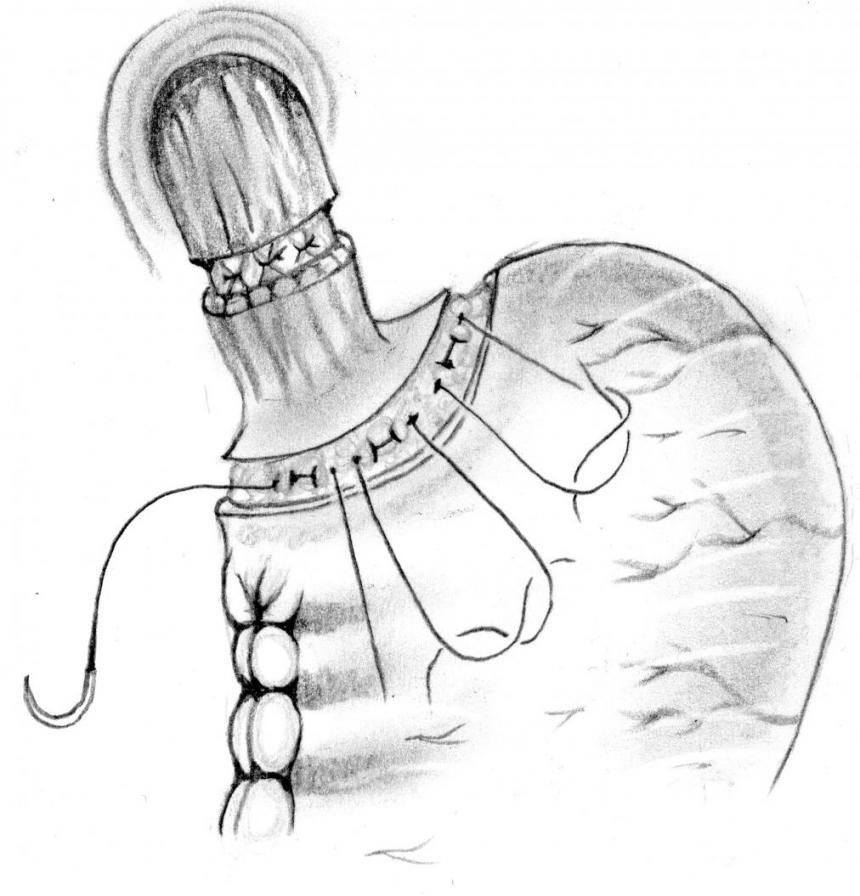
Рис. 1. Наложение гофрирующих швов на подслизистый слой желудка.
На заднюю стенку пищевода и желудка накладывались 5 одиночных швов: от верхнего края рассеченной мышечной оболочки пищевода к нижнему краю рассеченной серозно-мышечной оболочки желудка. Лигатуры завязывались поочередно. Разворачивался желудок в обратном направлении. Сшивалась передняя поверхность аналогичным образом.
Таким образом, в просвете проксимального отдела желудка образовывалась подвижная складка в виде клапана. Складка представляла собой циркулярную серозно-мышечную дубликатуру в виде скошенного цилиндра высотой 1,5 см по малой кривизне и 2,5 см по большой кривизне желудка, окруженную со всех сторон слизистой оболочкой (рис. 2).
В проксимальный отдел тощей кишки трансназально устанавливают зонд для энтерального питания, а в желудок – зонд для его декомпрессии. Операцию дополняли оментогепатопексией, заключающейся в нанесении с помощью электрокоагуляции линейных продольных и поперечных воздействий на переднюю поверхность печени глубиной до 2 мм, подведении и фиксации в этой области большого сальника.

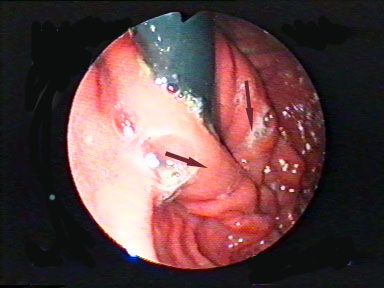
а. б.
Рис. 2. Арефлюксный клапан: а. – схематическое изображение, б. – эндофотограмма.
Рассечение мышечного слоя пищевода и серозно-мышечной оболочки желудка до подслизистого слоя было необходимо для выделения всех варикозных вен пищевода и желудка, они становились видимыми глазу и не прошивались вслепую. Прошивание узловыми атравматичными швами тонкостенных вен без проникновения в просвет органа предотвращало развитие кровотечения и инфицирование зоны формирования клапана. Моделирование клапана в виде скошенного цилиндра являлось оптимальным для предотвращения заброса желудочного содержимого в пищевод.
Обязательным условием в лечении больных с высоким и умеренным риском кровотечения являлось назначение неселективных -адреноблокаторов (анаприлин) и/или пролонгированных нитратов перед операцией с целью снижения портального давления. В послеоперационном периоде проводился мониторинг состояния больного с выполнением эндоскопии и ультрасонографии через 2 мес, а затем 1 раз в полгода, что позволяло своевременно определить возможное рецидивирование варикозных вен и осуществить их эрадикацию введением склерозантов эндоскопическим способом.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
В послеоперационном периоде осложнений, связанных с технической стороной выполняемой операции не отмечено. Всего в раннем послеоперационном периоде осложнения были зафиксированы у 9 (23,1%) пациентов. На первое место вышли осложнения, связанные с печеночной патологией: нарастание печеночной недостаточности (асцит, повышение уровня трансаминаз) – у 7 (17,9%) пациентов, печеночная энцефалопатия легкой степени у 3 (7,7%) пациентов. Из числа прочих осложнений наблюдались: обострение тромбофлебита вен нижних конечностей у 2 (5,1%) пациентов и пристеночный тромбоз воротной вены у 1 (2,6%) пациента. Все осложнения были успешно купированы с помощью консервативной терапии в сроки от 2 до 4 недель после операции.
Клиническое течение раннего послеоперационного периода ни в одном случае не было осложнено наличием дисфагии ни на грубую, ни на жидкую пищу. При эндоскопическом исследовании у всех пациентов выявлено уменьшение диаметра просвета вены в два и более раза уже в первую неделю после операции, к исходу второй недели спавшиеся вены выявлялись у 29 (74,4%) пациентов. При исследовании вен пищевода с помощью ультразвукового датчика – UM-3 с частотой 20 МГц отмечалось уменьшение диаметра вен в подслизистом слое пищевода в средней трети до 3,9±0,2 мм, в нижней трети пищевода – 4,4±0,15 мм. Спавшиеся вены с запустевшим просветом отмечены у 27(69,2%) пациентов. Толщина подслизисто-слизистого слоя над спавшейся веной достигала 1,1±0,1 мм. При исследовании зоны клапана области верхней и средней трети клапана дифференцировка между слоями инвагинационного клапана была снижена за счет отека, определялся отек слизистой и подслизистой основ. В нижней трети клапана в области формирования дубликатуры мышечного слоя определялись 13 слоев тканей.
При рентгенологическом исследовании в ближайшие сроки после операции просвет пищевода был умеренно дилатирован у 9 (23,1%) больных, у 23 (60,0%) из них прослеживалась поверхностная перистальтика. Проходимость пищеводно-желудочного перехода была удовлетворительной, контраст поступал в желудок малыми порциями, при этом отмечалось раскрытие клапана до 10-12 мм в диаметре, после прохождения контраста последний смыкался. У всех пациентов в области дна желудка имелся газовый пузырь, на фоне которого отчетливо выявлялся клапан, в положении Тренделенбурга гастроэзофагеальный рефлюкс отсутствовал.
При трансабдоминальном УЗИ у всех обследованных пациентов в ранние сроки после оперативного вмешательства отмечался отек без дополнительных жидкостных прослоек по наружной границе пищевода, что указывало на состоятельность сформированного соустья. Ультразвуковые признаки отека мягких тканей полностью купировались через 2-3 месяца после операции. Во всех случаях после операции регистрировался острый угол Гиса. При ультрасонографии клапана его удалось визуализировать в 81,2% случаях обследования.
Клиническое течение отдаленного послеоперационного периода ни в одном случае не было осложнено наличием дисфагии ни на грубую, ни на жидкую пищу. Из 39 больных, перенесших азигопортальное разобщение, в сроки до 5 лет после операции умерло 3 (7,7%) пациента от прогрессирования печеночной недостаточности. У 32 обследованных в сроки от 1 до 8 лет больных отсутствовали рецидивы пищеводных кровотечений. Наблюдаемые у 3 (9,4%) пациентов транзиторный асцит и у 2 (6,3%) пациентов резистентная к терапии энцефалопатия явились следствием прогрессирования хронической печеночной недостаточности. В отдаленные сроки после операции эндоскопическое исследование показало отсутствие эзофагита у 26 (81,3%) больных. У 6 (18,7%) определялась гиперемия в нижней трети пищевода с развитием новых гастроэзофагеальных коллатералей, что потребовало проведения сеансов эндоскопической склерооблитерации вен. Слизистая желудка была незначительно гиперемирована, с участками атрофии. Створки клапана у всех больных были сомкнуты, при введении воздуха отмечалось его раскрытие до 15-18 мм, воспалительно-дистрофических изменений в области клапана не отмечалось.
В отдаленные сроки после операции эндоскопическая ультрасонография выполнена 32 больным. При этом определялась равномерно девятислойная стенка пищевода, у остальных 6 (18,7%) пациентов наряду с облитерированными венами были выявлены единичные венозные стволы с расширением просвета до 5,9±0,5; толщина подслизисто-слизистого слоя над веной в области пищевода 0,8±0,1 мм. В области эзофагокардиального перехода толщина подслизисто-слизистого слоя над спавшейся веной достигала 1,2±0,2 мм. В области инвагинационного клапана при зондировании эхоскопом с частотой 20Мгц определялись 13 слоев тканей: 2 слоя слизистая оболочка пищевода, 3-й слой подслизистый, 4-й и 6-й мышечные слои с межмышечной прослойкой (5), 7-й соединительно-тканная прослойка, 8-й и 10-й мышечные слои с межмышечной (9) прослойкой, 11-й подслизистый слой, 12-13-й слизистая оболочка желудка. Толщина внутреннего мышечного слоя составляла 2,6±0,1 мм; толщина наружного мышечного слоя – 2,6±0,1 мм, общая толщина инвагинационного клапана составляла 8,4±0,2 мм.
Результаты контрольного рентгенологического исследования 27 больных в сроки от 1 года до 8 лет после операции показали, что пищеводно-желудочный переход у пациентов был свободно проходим, перистальтировал, раскрывался до 15-16 мм - у 15 (55,6%), до 17-18 мм – 12 (44,6%) больных, смыкался полностью. В положении Тренделенбурга отмечалась хорошая арефлюксная функция клапана, активная перистальтика, порционное поступление бариевой взвеси в желудок. Гастроэзофагеальный рефлюкс отсутствовал.
При трансабдоминальном УЗИ в отдаленные сроки после оперативного вмешательства удалось визуализировать клапан в 81,2% случаях обследования. Контур клапана имел довольно четкие границы, форма в ультразвуковом изображении напоминала «бутон цветка», протяженность складок клапана составила в среднем 12±2 мм, была средней эхогенности без дополнительных включений.
Динамика ультразвуковой картины проявлений собственно цирроза печени у пациентов после операции зафиксировала относительно меньшее, по сравнению с дооперационным периодом, количество случаев выраженной портальной гипертензии – оно снизилось до 84,4% по сравнению с 94,4% в дооперационном периоде.
Изучение секреторной и моторной функции желудка после выполнения азигопортального разобщения показало повышению базального уровня рН желудочного сока на 1,2±0,5, отсутствие дискординации моторной зоны антродуоденальной зоны, отсутствие дуоденогастральных рефлюксов, что способствовало профилактике развития эрозивно-язвенных повреждений слизистой желудка и пищевода и снижало риск кровотечения в послеоперационном периоде.
Конечной целью любых научных разработок в области медицины сегодня следует считать достижение более эффективной жизни пациентов наряду с сохранением ими работоспособности и хорошего самочувствия, т.е. приемлемого уровня качества жизни [Крылов Н.Н., 1996; Wilhelmsen I., 1995; Wood-Dauphinee-S 1996; The WHOQOL Group,1996].
В нашем исследовании было изучено качество жизни с помощью универсального опросника SF-36 в группах пациентов через 1,5 – 3 года после операции азигопортального разобщения, по сравнению с группой без оперативного лечения показало возрастание этого показателя.
Способ азигопортального разобщения, как функционально обоснованная операция, повышал уровень качества жизни больных, как в раннем, так и в отдаленном послеоперационном периоде.
Таким образом, предложенная операция азигопортального разобщения для профилактики рецидивов кровотечения у больных с варикозным расширением вен пищевода показала свою эффективность в ближайшие и отдаленные сроки после операции. У пациентов отсутствовали рецидивы кровотечения, повысилось качество жизни.
ВЫВОДЫ
- Разработан и внедрен в клинику новый способ разобщения кровотока в системах воротной и непарной вен для профилактики кровотечения из варикозно-расширенных вен пищевода.
- Основными факторами способствующими возникновению рецидивов кровотечения из вен пищевода являются: венозные коллатерали между пищеводом и желудком, повышенная кислотность желудочного сока, гастроэзофагеальный рефлюкс.
- Показанием к выполнению операции азигопортального разобщения в экстренном и срочном порядке является продолжающееся кровотечение из варикозно-расширенных вен пищевода при неэффективности консервативной гемостатической терапии. Плановая операция азигопортального разобщения показана в случаях: наличие пищеводного кровотечения в анамнезе; умеренное расширение вен пищевода – II степени с истончением стенки вены и слизистой над ней менее 0,5 мм и наличием ангиоэктазий; выраженное расширение вен пищевода – III и IV степени - с истончением стенки вены и слизистой над ней менее 0,7 мм и наличием ангиоэктазий; расширение вен пищевода любой степени с признаками эзофагита средней и тяжелой степени; стабильное состояние и компенсации печеночных функций.
- Выполнение селективной проксимальной ваготомии, формирование полноценного запирательного механизма эзофагокардиального перехода предотвращают желудочно-пищеводный рефлюкс с повреждающим действием на слизистую пищевода и уменьшает вероятность рецидива кровотечения.
- Применение способа азигопортального разобщения позволяет прерывать венозные коллатерали между пищеводом и желудком, исключает развитие рефлюкс-эзофагита в отдаленном послеоперационном периоде, что способствует профилактике повторных кровотечений из вен пищевода.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. Определение риска развития рецидива кровотечения из варикозно-расширенных вен пищевода, от которого зависит выбор лечебно-профилактических мероприятий, возможно при эндоскопическом исследовании, особенном при эндоскопической ультрасонографии и является обязательными для данной категории больных.
2. У больных с варикозным расширением вен пищевода определяется исходная повышенная кислотность у 45,4% и снижение факторов кислотоустойчивости - у 72,7%, что требует выполнения оперативного вмешательства, направленного на снижение кислотопродукции. Наличие гастроэзофагеального рефлюкса у 72,7% пациентов требует ремодулирования кардии для улучшения эффективности оперативного лечения.
3. Трансабдоминальное ультразвуковое сканирование в отдаленные сроки после оперативного вмешательства позволяет визуализировать клапан в 81,2% случаях обследования. Контур клапана имеет довольно четкие границы, форма в ультразвуковом изображении напоминает «бутон цветка», протяженность складок клапана составляет в среднем 12±2 мм, средней эхогенности без дополнительных включений.
4. Способ азигопортального разобщения, как функционально обоснованная операция повышает уровень качества жизни больных, как в раннем, так и в отдаленном послеоперационном периоде.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
- Жерлова, Т.Г. Кислотопродуцирующая функция оперированного желудка / Т.Г. Жерлова // Оперированный желудок: анатомия и функция по данным инструментальных методов исследования / под ред. Жерлова Г.К. – Новосибирск, год. – Гл. 6. – С. 206-223.
- Жерлова, Т.Г. Предупреждение рецидивов кровотечения из варикозно расширенных вен пищевода / Т.Г. Жерлова, Д.В. Зыков, С.Б. Бутуханов // Материалы 2 научно-практической конференции, посвященной памяти А.Ф. Родина «Актуальные вопросы клинической медицины» (Северск). – Томск, 2006. – С. 200-202.
- Жерлова, Т.Г. Профилактика рефлюкс-эзофагита при выполнении азигопортального разобщения у пациентов с варикозным расширением вен пищевода / Т.Г. Жерлова, Д.В. Зыков // Материалы 2 научно-практической конференции, посвященной памяти А.Ф. Родина «Актуальные вопросы клинической медицины» (Северск). – Томск, 2006. – С.197-199.
- Жерлова, Т.Г. Функциональное состояние пищеводно-кардиального перехода после азигопортального разобщения у пациентов с варикозным расширением вен пищевода / Т.Г. Жерлова // Материалы XI Всероссийской научно-практической конференции «Молодые ученые в медицине» (Казань). – Казань, 2006. – С. 230-231.
- Жерлова, Т.Г. Функциональные аспекты модифицированной операции азигопортального разобщения у пациентов с варикозным расширением вен пищевода / Т.Г. Жерлова, Д.В. Зыков, А.В. Карпович // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. – 2006. – №1. – С. 9.
- Оптимизация прогноза и хирургической профилактики кровотечений из варикозно-расширенных вен пищевода / Г.К. Жерлов, Н.С. Рудая, А.П. Кошевой и др. // Хирургия. – 2006. – №7 (принята в печать).
- Профилактика пищеводных кровотечений при портальной гипертензии / Т.Г. Жерлова, А.П. Кошевой, Г.К. Жерлов, С.Б. Бутуханов // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. – 2006. – №1. – С. 12
ПАТЕНТЫ И ИЗОБРЕТЕНИЯ
Жерлов Г.К., Зыков Д.В., Кошевой А.П. и др. Способ предупреждения повторных кровотечений из варикозно-расширенных вен пищевода и желудка у больных циррозом печени и портальной гипертензией. Патент РФ №2188592, бюл. №25, 2002.
Список сокращений
АД — артериальное давление
АлАТ — аланинаминотрансфераза
АсАТ — аспартатаминотрансфераза
ВРВ — варикозно-расширенные вены
КЖ – качество жизни
ММК – мигрирующий моторный комплекс
ОЦК — объем циркулирующей крови
ДПК — двенадцатиперстная кишка
ПГ — портальная гипертензия
ПН — печеночная недостаточность
ПТИ — протромбиновый индекс
ПЭ — печеночная энцефалопатия
СКТ — спиральная компьютерная томография
ФПП — функциональная проба печени
ХГ — хронический гепатит
ЦП — цирроз печени
ЭГДС — эзофагогастродуоденоскопия
ЭУС — эндоскопическая ультрасонография
Hb — гемоглобин
Ht — гематокрит

