Особенности обработки культи главного бронха при расширенной и комбинированной пневмонэктомии
На правах рукописи
МАХКАМОВ
АБДУАЛИ СУЛАЙМОНОВИЧ
ОСОБЕННОСТИ ОБРАБОТКИ КУЛЬТИ ГЛАВНОГО БРОНХА
ПРИ РАСШИРЕННОЙ И КОМБИНИРОВАННОЙ
ПНЕВМОНЭКТОМИИ
14.00.27 - хирургия
Автореферат
диссертации на соискание ученой степени
кандидата медицинских наук
Санкт-Петербург, 2006
Работа выполнена в Государственном образовательном учреждении дополнительного профессионального образования «Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию ».
Научный руководители:
доктор медицинских наук
профессор Тарасов Виктор Алексеевич
Официальные оппоненты:
чл.- кор. РАМН,
доктор медицинских наук
профессор Симбирцев Семен Александрович
доктор медицинских наук
профессор Гриценко Владимир Викторович
Ведущая организация – Государственное учреждение « Санкт – Петербургский научно – исследовательский институт скорой помощи им. И.И. Джанелидзе Комитета по здравоохранению Правительства Санкт-Петербурга»
Защита диссертации состоится «___» _________2006 г.в __часов
на заседании диссертационного совета Д-208.089.02 при Государственном
образовательном учреждении дополнительного профессионального
образования «Санкт-Петербургская медицинская академия последипломного
образования Федерального агентства по здравоохранению и социальному
развитию» (191015,Санкт-Петербург,ул.Кирочная,д.41).
С диссертацией можно ознакомиться в фундаментальной библиотеке Государственного образовательном учреждении дополнительного профессионального образования « Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию» (191015,Санкт-Петербург, Заневский пр., д. 1/82).
Автореферат разослан «___» _________2006 года
Ученый секретарь диссертационного совета
доктор медицинских наук, доцент Г.Н. Горбунов
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность проблемы. Рак легкого (РЛ) в настоящее время является одной из наиболее частых и наиболее летальных злокачественных опухолей человека в России, Европе и Северной Америке [Зубовский Г.А., Хрисанфов С.А., 2003; Перельман М.И., 2005; Datta D., Lahiri B., 2003; Fuentes R. et al., 2006; Knippel S. L. et al., 2001; Li W. W. et al., 2004; Licker M. et al., 2002; Onder G. et al., 2004; Simon C. J., Dupuy D. E., 2005].
Более 75% случаев РЛ составляет немелкоклеточный рак легкого (НМРЛ), отличающийся сравнительно низкой чувствительностью к консервативным методам лечения [Гиоргадзе Д.М., 1989; Давыдов М.И. и соавт.,1996; Тарасов В.А и соавт., 1996; Arbit E. et al., 1995; Bolliger, C. T.-2003; Burke, J. R.-2003; Filippou D et al., 1997; Ryan G.F. et al., 1995].
Не менее чем у 75 – 80% пациентов НМРЛ выявляется на этапе распространенности [Березкин Д.П., 1985; Бисенков Л.Н. и соавт., 1998, 2006; Зубовский Г.А., Хрисанфов С.А., 2003; Christensen E.D. et al., 1997], причем удельный вес распространенных форм среди впервые выявленных больных в динамике продолжает возрастать возрастает [Мерабишвили В.М., 1996; Перельман М.И., 2005].
Наиболее эффективным методом лечения НМРЛ остается радикальное хирургическое вмешательство, так как существующие сегодня альтернативные методы лечения не могут по своей эффективности сравниться с хирургическим методом [Гиоргадзе Д.М., 1989; Давыдов М.И. и соавт.,1996; Тарасов В.А и соавт., 1996; Arbit E. et al., 1995; Baliko Z,. Sarosi V., 2005; Bolliger C. T. et al., 2005; Knippel S. L., 2001; Licker M. et al., 2002]. При распространенных формах НМРЛ для достижения хирургического радикализма становится необходимой расширенно-комбинированная пневмонэктомия (РКПЭ).
Одним из наиболее летальных и инвалидизирующих осложнений РКПЭ является несостоятельность культи главного бронха, приводящая к бронхоплевральному свищу (БПС) и постпневмонэктомической эмпиеме плевры (ППЭП) [Deschamps C. et al., 2001; Gharagozloo F. et al., 1998; Regnard J.F. et al., 2000; Schneiter D. et al., 2001]. Частота БПС и ППЭП, снизившаяся в 1970-х – 1980-х годах, в настоящее время вновь проявляет тенденцию к возрастанию [de Perrot M. et al., 1999; Joo J.B.et al., 2001; Sirbu H. et al., 2001; Yena S.et al., 2006] в связи с расширением показаний к хирургическому лечению больных распространенным НМРЛ [Dartevelle P., 1997; Dienemann H. et al., 2005], который в силу, прежде всего, особенностей РКПЭ относят к главным факторам риска БПС [Чичеватов Д.А. и соавт., 2004, 2005; Algar F.J. et al., 2001; Asamura H. et al., 1992; DeschampsC. et al., 2001; Ng C. S. et al., 2005; Sato M. et al., 1989; Sonobe M. et al., 2000; Yena S. et al., 2006]. В настоящее время частота БПС и ППЭП после пневмонэктомий (ПЭ) по поводу НМРЛ достигает 8,0 – 12,4% [Joo J.B. et al., 2001; Yena S. et al., 2006], а летальность при этом осложнении – 33,3 – 66,7% [Javadpour H. et al., 2003; Sirbu H. et al., 2001].
Для решения задачи расширения операбельности больных распространенным немелкоклеточным раком легкого необходим поиск путей снижения летальности и числа осложнений, связанных с расширенной и комбинированной пневмонэктомии, в том числе одного из наиболее летальных и инвалидизирующих осложнений – бронхоплевральный свищ с постпневмонэктомической эмпиемы плевры.
Цель исследования. Снижение частоты несостоятельности культи главного бронха, бронхоплевральный свищ и постпневмонэктомической эмпиемы плевры после расширенной и комбинированной пневмонэктомии у больных распространенным немелкоклеточным раком легкого.
Задачи исследования
- Определить способ шва культи главного бронха, обеспечивающего наибольшую механическую прочность.
- Разработать простую и надежную технику реваскуляризации культи главного бронха.
- Разработать собственную модификацию способа обработки культи главного бронха на основе существующих способов.
- Оценить эффективность и безопасность разработанной модификации способа обработки культи главного бронха в клинических условиях.
Научная новизна исследования. Разработана и обоснована топографо-анатомическими исследованиями новая техника формирования васкуляризированного лоскута перикарда. Разработана новая модификация способа обработки культи главного бронха при пневмонэктомии (ПЭ). Подтверждена статистическими исследованиями в клинических условиях с научной доказательностью IV уровня эффективность и безопасность применения новой модификации способа обработки культи главного бронха при расширенной и комбинированной пневмонэктомии.
Практическая значимость результатов. Предложен модифицированный способ обработки культи главного бронха для расширенной и комбинированной пневмонэктомии, выполняемых по поводу распространенного немелкоклеточного рака легкого. Показана возможность снижения частоты несостоятельности культи главного бронха при расширенной и комбинированной пневмонэктомии по поводу распространенного немелкоклеточного рака легкого, что способствует расширению операбельности соответствующего контингента больных. Способ рекомендован для применения в практике хирургической онкологии при научной доказательности рекомендации, соответствующей категории Е. Предложены абсолютные и относительные противопоказания к применению новой модификации способа обработки культи главного бронха.
Основные положения, выносимые на защиту
- Наибольшую механическую прочность культи главного бронха из наиболее распространенных и технически несложных способов ее ушивания обеспечивает модифицированный ручной шов Overholt.
- Лоскут перикарда, сформированный в соответствии с предложенной нами методикой, сохраняет состоятельность своего сосудистого русла после его перемещения и фиксации к культе главного бронха.
- Сочетание ушивания культи главного бронха модифицированным ручным швом Overholt с реваскуляризацией культи путем дополнительного укрытия лоскутом перикарда на сосудистой ножке статистически достоверно снижает частоту несостоятельности культи главного бронха, бронхоплевральный свищ с постпневмонэктомической эмпиемы плевры после расширенной и комбинированной пневмонэктомии по поводу распространенного немелкоклеточного рака легкого.
Апробация диссертации. Основные положения диссертационной работы изложены на заседании кафедры торакальной хирургии ГОУ ДПО СПб МАПО (2006 г.), проблемной комиссии “Хирургия и смежные специальности” ГОУ ДПО СПб МАПО (2006 г.), на научно-практической конференции молодых ученых “Актуальные вопросы клинической и экспериментальной медицины” (Санкт-Петербург, 2003 г.).
Личное участие автора в проведении исследования. Участие автора в исследовании состояло: в личном проведении топографо-анатомических исследований; в выполнении диагностических и лечебных мероприятий у больных распространенными формами немелкоклеточного рака легкого; в участии в выполнении хирургических вмешательств у больных распространенными формами немелкоклеточного рака легкого; в выполнении статистической обработки и сравнительном анализе полученных данных.
Реализация результатов исследования. Полученные результаты внедрены в практическую деятельность кафедры торакальной хирургии ГОУ ДПО СПб МАПО, отделения торакальной хирургии городской клинической больницы № 26 г. Санкт-Петербурга, используются в учебном процессе - при проведении лекций и практических занятий со слушателями на кафедре торакальной хирургии ГОУ ДПО СПб МАПО.
Публикации. По теме и материалам диссертации опубликованы 3 печатные работы, в том числе журнальная статья – 1, тезисов в сборниках - 2.
Структура и объем. Диссертация изложена на 116 страницах машинописного текста, состоит из введения, трех глав, заключения, выводов, практических рекомендаций и списка литературы. Текст диссертации иллюстрирован 13 таблицами, 5 диаграммами, 28 рисунками и фотографиями. Библиографический указатель включает 131 источник, из них 26 отечественных и 105 зарубежных.
Работа выполнена в соответствии с планом НИР кафедры торакальной хирургии ГОУ ДПО СПб МАПО "Сочетанные и комбинированные операции при раке легкого" (№ государственной регистрации 01.9.50.005232).
СОДЕРЖАНИЕ РАБОТЫ
Настоящая работа состоит из двух основных частей: анатомо-топографической и клинической, связанных единой целью – снизить риск несостоятельности культи главного бронха после расширенной и комбинированной пневмонэктомии у больных распространенным немелкоклеточным раком легкого.
Топографо-анатомическое исследование
В целях оптимизации условий заживления культи главного бронха после РКПЭ у больных распространенным немелкоклеточным раком легкого, характеризующихся повышенным риском несостоятельности культи бронха, нами была разработана собственная модификация способа Overholt, включающая в себя: а) погружение мембранозной части, наиболее уязвимой для несостоятельности, в просвет культи бронха; б) герметичное закрытие культи бронха меньшим количеством швов, что в меньшей степени нарушает циркуляцию; в) реваскуляризацию культи бронха лоскутом перикарда на сосудистой ножке. Техника состоит в следующем:
А) Шов культи бронха. При резекции бронха мы формируем короткую культю (длиной не более 5 мм). Мембранозную часть стенки культи главного бронха инвагинируем в ее просвет одним атравматическим швом через переднюю стенку культи главного бронха, середину мембранозной порции стенки культи и снова через переднюю стенку (рис. 1, а). После этого культю бронха по ее длиннику ушиваем 2 -3 атравматическими швами через все слои (рис. 1, б), сохраняя концы нитей несрезанными.


Б) Реваскуляризация культи бронха. Обязательным компонентом закрытия культи главного бронха по способу Overholt в предложенной нами модификации является дополнительное укрытие культи, сформированной согласно вышеприведенному описанию, несвободным васкуляризированным лоскутом перикарда.рис.2.
В целях доказательного обоснования применения модифицированного способа Overholt для закрытия культи главного бронха в клинике мы выполнили: а) сравнительное количественное исследование механической прочности шва культи бронха при использовании двух наиболее распространенных в клинической практике способов: аппаратного механического шва и шва по Sweet, а также при использовании модифицированного способа Overholt; б) качественное исследование
сохранности кровоснабжения лоскута перикарда, формируемого для дополнительного укрытия культи главного бронха.

Рис.2. Схема формирования U- образного лоскута из перикарда,
кровоснабжаемого ветвью перикардиодиафрагмальной артерии.
Герметичность культи главного бронха была измерена методом пневмопрессии на 30 трупах. В 10 случаях культю правого главного бронха обрабатывали механическим швом, в 10 – по методу Sweet, в 10 – модифицированным способом Overholt. Трахею интубировали эндотрахеальной трубкой, герметизировали раздуванием ее манжетки, присоединяли к эндотрахеальной трубке систему нагнетания воздуха с манометром, пережимали левый главный бронх, заполняли плевральную полость водой и постепенно повышали давление в культе правого главного бронха до появления пузырьков воздуха из линии шва бронха. В этот момент регистрировали давление по манометру. Результаты измерения механической прочности культи главного бронха приведены в таблице 1.
Таблица 1.
Механическая прочность культи главного бронха,
измеренная методом пневмопрессии.
| Способ обработки | n | Максимальное давление, мм.рт.ст |
| Модифицированный способ Overholt | 10 | 470±5 |
| Способ Sweet | 10 | 300±5 |
| Аппаратный шов | 10 | 350±5 |
Статистическую обработку выполняли на персональном компьютере с помощью пакета программ статистического анализа «Satistica 5.0». Статистическую оценку результатов сравнения количественных данных (результаты измерения прочности культи главного бронха методом пневмопрессии) производили способом отрицания нулевой гипотезы, с помощью комплекса непараметрических критериев, используемых системой «Satistica». Максимальное давление в культе главного бронха после обработки модифицированным способом Overholt, было достоверно выше, чем при обработке по способу Sweet (p<0,01), и недостоверно выше, чем в случае обработки сшивающим аппаратом (p>0,05). Максимальное давление, которое выдерживает культя главного бронха, обработанная аппаратным швом, достоверно выше, чем при обработке по способу Sweet (p<0,05) и недостоверно ниже, чем в случае обработки модифицированным способом Overholt (p>0,05).
Кровоснабжение перикардиального лоскута изучено на 18 трупах. В целях сохранения артериального кровоснабжения из системы внутренней грудной артерии лоскут перикарда формировали следующим образом. Между диафрагмальным нервом и питающей перикард перикардиодиафрагмальной артерией, на расстоянии не менее 1 см от последней, стенку перикарда рассекали продольно сверху вниз на протяжении 8 см. Достигнув уровня 6-го по счету видимого крупного разветвления ветви перикардиодиафрагмальной артерии, перикард рассекали кпереди, перпендикулярно первому разрезу, на протяжении 4 см, и далее снизу вверх до уровня передне-медиальной стенки ушка левого предсердия (рисунок 2). На 10 трупах лоскут перикарда был сформирован из его правой стенки, на 8 трупах – из левой. Вершину лоскута перикарда перемещали к правому или левому, соответственно, главному бронху. Перикардиодиафрагмальную артерию в основании лоскута инъецировали раствором метиленового синего с целью визуализации распределения красителя в артериальном русле лоскута.
Во всех 18 лоскутах после их перемещения к культе главного бронха мы наблюдали равномерное распределение красителя как в центре, так и по краям лоскута, что сочли показателем состоятельности кровоснабжения лоскута, сохраняющейся после выкраивания и ротации лоскута.
Таким образом, топографо-анатомические исследования показали, что наибольшую механическую прочность культи бронха из всех испытанных способов обеспечивает модифицированный шов Overholt, а лоскут перикарда, формируемый по разработанной нами методике, способен сохранять кровоснабжение и, следовательно, может быть использован для реваскуляризации культи бронха.
РЕЗУЛЬТАТЫ КЛИНИЧЕСКИХ ИССЛЕДОВАНИЙ
Материал и методы. В клиническое исследование были включены 158 больных (127 мужчин и 31 женщина) в возрасте от 34 до 82 лет (средний возраст - 58,5 ± 8,3 года), которым в период с 1994 по 2004 гг. были выполнены РКПЭ по поводу местно-распространенного НМРЛ IIIа – IV стадий (Т3-4N1-3M0-1) с обработкой культи главного бронха механическим швом или модифицированным способом Overholt. Окончательное стадирование больных приведено в таблице 2.
Таблица 2.
Стадирование больных распространенным
немелкоклеточным раком легкого.
| СТАДИЯ | TNM | Число больных | %% |
| IIIВ | T4N1M0 | 14 | 8,9% |
| T4N2M0 | 81 | 51,3% | |
| T4N3M0 | 37 | 23,4% | |
| ИТОГО | 132 | 83,5% | |
| IV | T4N1M1 | 3 | 1,9% |
| T4N2M1 | 14 | 8,9% | |
| T4N3M1 | 9 | 5,7% | |
| ИТОГО | 26 | 16,5% | |
| ВСЕГО | 158 | 100,0% |
В 112 (71%) наблюдениях выявлена инвазия опухолью 1 соседнего органа или анатомической структуры, в 46 (29%) – двух и более органов или структур. Частота инвазии органов и структур грудной клетки, определенная по данным КТ, приведена в таблице 3.
Таблица 3.
Частота инвазии органов и структур грудной клетки при
местно-распространенном немелкоклеточным раком легкого.
| Орган / структура | Число наблюдений | %% |
| Перикард | 67 | 42,4 |
| Плевра | 57 | 36,1 |
| Грудная стенка | 44 | 27,8 |
| Плечеголовные вены | 12 | 7,6 |
| Верхняя полая вена | 9 | 5,7 |
| Предсердия | 9 | 5,7 |
| Пищевод | 6 | 3,8 |
| Грудные позвонки | 5 | 3,2 |
| Грудная аорта | 4 | 2,5 |
| Подключичные сосуды | 4 | 2,5 |
| Плечевое сплетение | 4 | 2,5 |
У 147 (93%) больных при поступлении имели место серьезные, в ряде случаев угрожавшие жизни осложнения, обусловленные первичной опухолью. Характер, количество и частота этих осложнений приведены в таблице 4.
Таблица 4.
Осложнения распространенного немелкоклеточного рака легкого.
| Осложнение | Число больных | %% |
| Легочное кровотечение | 16 | 10,1% |
| Обструктивный пневмонит | 63 | 39,9% |
| Синдром компрессии средостения, в том числе: | 24 | 15,2% |
| обструкция трахеи и/или обоих главных бронхов | 9 | 5,7% |
| синдром верхней полой вены | 12 | 7,6% |
| дисфагия | 3 | 1,9% |
| Дыхательная недостаточность | 14 | 8,9% |
| Абсцесс легкого | 28 | 17,7% |
| Пиопневмоторакс | 4 | 2,5% |
| Эмпиема плевры | 11 | 7,0% |
Состояние большинства больных (141 случай – 89%) было отягощено сопутствующими хроническими заболеваниями.
Все больные были оперированы по радикальному плану сотрудниками кафедры торакальной хирургии Санкт-Петербургской Медицинской Академии последипломного образования.
В зависимости от способа обработки культи главного бронха пациенты были разделены на 2 группы. Группу М составили 102 больных, оперированных в период с 1994 по 2001 гг., у которых культя главного бронха была обработана механическим швом. В группу О вошли 56 пациентов, оперированных в период с 2001 по 2004 гг., у которых культя главного бронха была обработана модифицированным нами способом Overholt. Было произведено сравнительное исследование этих групп по следующим признакам:
- возрастной и половой состав;
- дооперационные, интраоперационные и послеоперационные факторы риска БПС;
- летальность и частота осложнений раннего послеоперационного периода.
Статистическую обработку выполняли на персональном компьютере с помощью пакета программ статистического анализа «Satistica 5.0».
Статистическую оценку результатов сравнения количественных (возраст больных сравниваемых групп), качественных и номинативных данных (пол, фактор риска несостоятельности культи главного бронха, послеоперационная летальность, частота осложнений) производили способом отрицания нулевой гипотезы, с помощью комплекса непараметрических критериев, используемых системой «Satistica»: Xu2 Пирсона; Xu2 классический (метод максимального правдоподобия); Xu2 с поправкой Йетса; точный критерий Фишера. Были получены статистически описанные исследования параметров в сравнительных группах, а также определен уровень достоверности при сравнении:
- Частот несостоятельности культи главного бронха при различных
способах ее обработки. - Ближайших результатов (летальности и частоты осложнений) при
различных способах обработки культи главного бронха.
При сравнении исследуемых групп по перечисленным факторам на достоверность различий по комплексу был использован непараметрический критерий «не установлено» (р>0,05), соответствие которому позволяло считать группы сопоставимыми.
Таблица 5.
Летальность и частота осложнений в группах
аппаратом (М) и модифицированным способом (О).
| Группа М | Группа О | p | |||
| Число больных | %% | Число больных | %% | ||
| Послеоперационная летальность | 29 | 28,4 | 15 | 26,8 | >0,05 |
| Частота осложнений | 73 | 71,6 | 37 | 66,1 | >0,05 |
Результаты. Общая послеоперационная летальность у исследованных больных составила 27,8% (44 больных), а частота осложнений – 69,6% (144 осложнения у 110 пациентов). Соответствующие показатели для групп М и О приведены в таблице 5.
Структура осложнений и причин летальных исходов в группах М и О приведена на диаграммах 1 и 2. Средний возраст больных (± стандартное отклонение) в группе М составил 57,6±8,8 года, в группе О – 60,2±7,5 года (p>0,05). Соотношение мужчин и женщин среди пациентов группы М составило 85/17, в группе О – 42/14 (p>0,05). Таким образом, исследуемые группы были однородны по возрасту и полу.
Таблица 6.
Сравнительный анализ групп М и О.
| Признак | Группа М | Группа О | p | ||
| число | %% | число | %% | ||
| ДООПЕРАЦИОННЫЕ ФАКТОРЫ РИСКА БПС | |||||
| Стадия IIIb | 87 | 85,3% | 45 | 80,4% | >0,05 |
| Стадия IV | 15 | 14,7% | 11 | 19,6% | >0,05 |
| N2 | 57 | 55,9% | 38 | 67,9% | >0,05 |
| N3 | 26 | 25,5% | 20 | 35,7% | >0,05 |
| Частота осложнений: | |||||
| всего | 95 | 93,1% | 52 | 92,9% | >0,05 |
| воспалительного характера | 68 | 66,7% | 38 | 67,9% | >0,05 |
| компрессионного характера | 15 | 14,7% | 9 | 16,1% | >0,05 |
| Анемия | 22 | 21,6% | 10 | 17,9% | >0,05 |
| Сахарный диабет | 10 | 9,8% | 6 | 10,7% | >0,05 |
| Хронические обструктивные заболевания легких | 18 | 17,6% | 10 | 17,9% | >0,05 |
| Курение | 83 | 81,4% | 41 | 73,2% | >0,05 |
| Ипсилатеральная торакотомия в прошлом | 9 | 8,8% | 3 | 5,4% | >0,05 |
| Системная химиотерапия | 51 | 50,0% | 25 | 44,6% | >0,05 |
| Лучевая терапия (СОД > 59 Грей) | 0 | 0,0% | 1 | 1,8% | <0,05 |
| ИНТРАОПЕРАЦИОННЫЕ ФАКТОРЫ РИСКА БПС | |||||
| Правосторонняя ПЭ | 54 | 52,9% | 33 | 58,9% | >0,05 |
| Нерадикальная операция (R1-2) | 7 | 6,9% | 3 | 5,4% | >0,05 |
| ПОСЛЕОПЕРАЦИОННЫЕ ФАКТОРЫ РИСКА БПС | |||||
| Частота осложнений воспалительного характера | 49 | 48,0% | 26 | 46,4% | >0,05 |
| Трахеостомии | 12 | 11,8% | 3 | 5,4% | >0,05 |
| Лечебные бронхоскопии, количество на 1 пациента | 0,4 | - | 0,7 | - | >0,05 |
| ИВЛ > 1 суток | 18 | 17,6% | 9 | 16,1% | >0,05 |
| Несостоятельность культи главного бронха с образованием БПС | 9 | 8,8% | 1 | 1,8% | <0,05 |
Частота дооперационных, интраоперационных и послеоперационных факторов риска БПС, описанных в литературе, для групп М и О, а также статистическая достоверность различий этих показателей в двух группах приведены в таблице 6.
Таким образом, статистически достоверных различий между группами М и О по полу, возрасту, стадии заболевания, а также ни по одному из общепризнанных дооперационных, интраоперационных и ранних послеоперационных факторов риска БПС, описанных в литературе, не было.
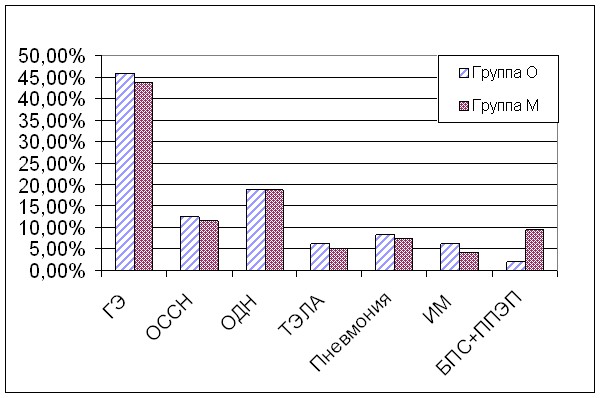
Диаграмма 1. Структура послеоперационных осложнений в группах М иО.
ГЭ – гиперэкссудация в постпневмонэктомической полости плевры;
ОССН – острая сердечно – сосудистая недостаточность;
ОДН – острая дыхательная недостаточность;
ТЭЛА – тромбоэмболия легочной артерии;
ИМ – инфаркт миокарда.
Исключение составляет 1 пациент группы О, перенесший до операции лучевую терапию в суммарной общей дозе более 59 Грей; в группе М таких больных не было.
Итак, единственными значимыми различиями из всех факторов риска БПС в исследуемых группах были предоперационная лучевая терапия и способ обработки культи главного бронха. В то же время, частота несостоятельности культи главного бронха в группе О оказалась достоверно ниже, чем в группе М.
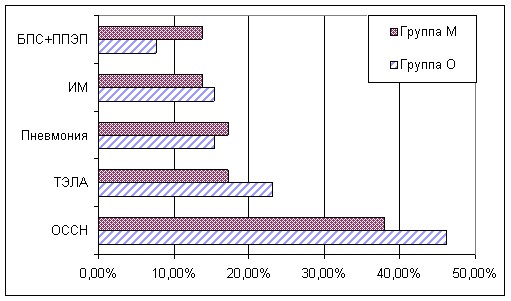
Диаграмма 2.Структура послеоперационной летальности в группах М и О.
ОССН – острая сердечно – сосудистая недостаточность;
ТЭЛА – тромбоэмболия легочной артерии;
ИМ – инфаркт миокарда.
Таким образом, сравниваемые группы исследования являются однородными по возрасту, полу и всем основным факторам риска БПС, а следовательно, сопоставимыми. При оценке первичной конечной точки исследования-частоты БПС последняя составила в группе механического шва культи бронха 8,8% (9случаев на 102 пациента), в группе О -1.8% (1 наблюдение на 56 больных). Достоверно меньшее число случаев несостоятельности культи главного бронха, БПС и ППЭП в группе О дает основание счесть предложенную нами модификацию способа обработки культи главного бронха по Overholt эффективной. Отсутствие статистически достоверной разницы между показателями послеоперационной летальности и частоты осложнений в сравниваемых группах указывает на то, что обработка культи главного бронха по Overholt в нашей модификации не связана с дополнительным риском и, таким образом, сама по себе безопасна. Отсутствие статистически значимого снижения летальности и частоты осложнений в группе М не противоречит выводам о целесообразности применения нашей модификации способа Overholt, ибо низкая частота и низкая же степень влияния БПС на летальность и частоту осложнений у этого контингента больных не позволяет добиться статистически достоверного улучшения. Тем не менее, мы считаем необходимым подчеркнуть статистически недостоверную тенденцию к снижению того и другого показателей в группе О.
Кроме того, мы считаем необходимым подчеркнуть следующее. Единственный в группе О случай несостоятельности культи главного бронха с последующим развитием БПС и ППЭП произошел у единственного пациента этой группы, перенесшего в прошлом лучевую терапию в СОД, превышавшей 56 Грей, что рассматривается в литературе как серьезнейший фактор риска БПС. В группе М таких пациентов не было.
Тем не менее, в соответствии с дизайном исследования и международной классификацией уровней и категорий научной доказательности, мы должны отнести доказательность сделанных нами выводов к уровню IV, а доказательность практических рекомендаций, сформулированных нами на основании этих выводов, - к категории Е.
ВЫВОДЫ
- Модифицированный способ ушивания культи главного бронха по Overholt после пневмонэктомии обеспечивает наибольшую механическую прочность культи главного бронха по сравнению с механическим швом и швом Sweet.
- Лоскут перикарда, сформированный с сохранением питающей ветви перикардио-диафрагмальной артерии, сохраняет состоятельность своего сосудистого русла после перемещения и фиксации к культе главного бронха.
- Сочетание модифицированного ручного шва культи главного бронха по Overholt с дополнительным укрытием ее васкуляризированным лоскутом перикарда при расширенном и комбинированном пневмонэктомии у больных распространенным немелкоклеточным раком легкого достоверно снижает частоту несостоятельности культи главного бронха, бронхоплевральный свищ и постпневмонэктомический эмпиемы плевры (IV уровень научной доказательности).
- Для больных распространенным немелкоклеточным раком легкого, перенесших лучевую терапию в суммарной общей дозе более 59 Грей, необходима разработка и применение более надежных способов обработки культи главного бронха для расширенной и комбинированной пневмонэктомии.
- Модифицированный ручной шов по Overholt с дополнительным укрытием культи лоскутом перикарда на сосудистой ножке недостаточен для предупреждения несостоятельности культи главного бронха после расширенной и комбинированной пневмонэктомии у больных, перенесших лучевую терапию в суммарной общей дозе более 59 Грей.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
- Оптимальным способом обработки культи главного бронха при расширенной и комбинированной пневмонэктомии по поводу распространенного немелкоклеточного рака легкого является модифицированный ручной шов по Overholt с дополнительным укрытием культи лоскутом перикарда на сосудистой ножке (категория научной доказательности рекомендации – Е).
- При необходимости внутриперикардиальной обработки сосудов легкого перикардиотомию целесообразно выполнять с расчетом использования ее для дальнейшего формирования лоскута перикарда на сосудистой ножке для укрытия культи главного бронха.
- При необходимости обширной резекции перикарда в ходе расширенной и комбинированной пневмонэктомии по поводу распространенного немелкоклеточным рака легкого дополнительное укрытие культи главного бронха перикардом противопоказано. В этих случаях показано использование лоскута большого сальника на сосудистой ножке.
Список работ, опубликованных по теме диссертации
- Махкамов А.С. Непосредственные результаты обработки культи главного бронха модифицированным способом Overholt при расширенных и комбинированных пневмонэктомиях по поводу распространенного рака легкого / А.С.Махкамов, В.А.Тарасов // Сборник тезисов научно-практической конференции молодых ученых “Актуальные вопросы клинической и экспериментальной медицины”. - СПб, 2006. - С. 86 - 88.
- Тарасов В.А. Особенности обработки культи главного бронха при расширенной и комбинированной пневмонэктомии / В.А.Тарасов, А.С.Махкамов, Е.С.Побегалов // Сборник тезисов научно-практической конференции молодых ученых “Актуальные вопросы клинической и экспериментальной медицины”. - СПб, 2006. - С. 96 - 97.
- Тарасов В.А. Особенности обработки культи главного бронха при расширенной и комбинированной пневмонэктомии / В.А.Тарасов, А.С.Махкамов, Ю.К.Шаров, Г.М.Бояркин, Е.С.Побегалов // Вопросы онкологии. – 2006. – Т. 52, №5. - С. 556 - 559.

