Взаимосвязь экстрасистолий и тахиаритмий и показателей внутрисердечной, центральной гемодинамики у больных постинфарктным кардиосклерозом в сочетании с митральной недостаточностью 14.0 1.0 5 – карди
На правах рукописи
Кузьменко Оксана Сергеевна
«ВЗАИМОСВЯЗЬ ЭКСТРАСИСТОЛИЙ И ТАХИАРИТМИЙ И ПОКАЗАТЕЛЕЙ ВНУТРИСЕРДЕЧНОЙ, ЦЕНТРАЛЬНОЙ ГЕМОДИНАМИКИ У БОЛЬНЫХ ПОСТИНФАРКТНЫМ КАРДИОСКЛЕРОЗОМ В СОЧЕТАНИИ С МИТРАЛЬНОЙ НЕДОСТАТОЧНОСТЬЮ»
14.01.05 – кардиология
АВТОРЕФЕРАТ
диссертации на соискание учёной степени
кандидата медицинских наук
МОСКВА - 2010
Работа выполнена в Государственном образовательном учреждении высшего профессионального образования «Российский государственный медицинский университет Федерального агентства по здравоохранению и социальному развитию»
Научный руководитель:
Заслуженный деятель наук РФ,
доктор медицинских наук,
профессор Люсов Виктор Алексеевич
Официальные оппоненты:
доктор медицинских наук, профессор Струтынский Андрей Владиславович
доктор медицинских наук, профессор Бокарев Игорь Николаевич
Ведущая организация:
ГОУ ВПО Московский государственный медико-стоматологический университет Росздрава
Защита состоится «25» октября 2010 года в 14.00 часов на заседании диссертационного совета Д 208.072.08 при ГОУ ВПО РГМУ Росздрава по адресу: 117997, Москва, ул. Островитянова, д.1.
С диссертацией можно ознакомиться в библиотеке ГОУ ВПО РГМУ Росздрава, по адресу: 117997, Москва, ул. Островитянова, д.1.
Автореферат разослан « 29 » июня 2010 г.
Учёный секретарь диссертационного совета
Доктор медицинских наук, профессор А.К.Рылова
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность проблемы
В настоящее время Россия занимает ведущее место в инвалидизации и смертности населения от сердечно-сосудистых заболеваний, по сравнению со странами Европы. В структуре общей летальности смерть от инфаркта миокарда по данным 2009 года составляет 32,2%. Масштабные действия по профилактике и лечению многих заболеваний привели к значительному росту средней продолжительности жизни населения и, следовательно, к большей распространённости сердечно-сосудистой патологии (Iung, 2003). Учитывая снижение внутрибольничной летальности от острого инфаркта миокарда, увеличивается количество пациентов с сердечной недостаточностью.
Проблема постинфарктного ремоделирования миокарда левого желудочка, ведущей причины развития хронической сердечной недостаточности у 40% больных, становится всё более актуальной. Высокая распространённость данного заболевания играет одну из основных ролей в смертности от сердечно-сосудистых причин.
Важное значение имеет развитие в 50% случаев в постинфарктном периоде ишемической митральной недостаточности, влияющей на показатели внутрисердечной, центральной гемодинамики и электрическую стабильность миокарда, а так же участие ее в формировании хронической сердечной недостаточности (Amigoni, 2007).
Доказано, что немалый вклад в неблагоприятное течение постинфарктного периода вносят нарушения ритма сердца, встречающихся в 80-90% случаев. Отмечена связь аритмий с развитием хронической сердечной недостаточности, кардиомегалии, увеличивающих риск внезапной смерти и частоту госпитализаций.
Таким образом, проблема изучения таких осложнений инфаркта миокарда как хронической сердечной недостаточности и нарушений ритма сердца, их зависимости от степени митральной недостаточности, а так же исследование изменений гемодинамики у больных, перенесших инфаркт миокарда, актуальна, что послужило причиной проведения данной работы.
Цель исследования
Определить взаимосвязь нарушений ритма сердца по типу экстрасистолий и тахиаритмий и систоло-диастолической функции миокарда левого желудочка у больных постинфарктным кардиосклерозом в сочетании с недостаточностью митрального клапана.
Задачи исследования
1) оценить выраженность клинических проявлений у больных постинфарктным кардиосклерозом и митральной недостаточностью, в зависимости от наличия нарушений ритма сердца
2) сравнить показатели артериального давления, частоты сердечных сокращений у больных, перенесших инфаркт миокарда в сочетании с митральной недостаточностью с нарушениями ритма сердца и без нарушений ритма
3) исследовать систоло-диастолическую функцию миокарда левого желудочка у больных постинфарктным кардиосклерозом и недостаточностью митрального клапана в сочетании с нарушениями ритма сердца (по типу экстрасистолий и тахиаритмий) и без аритмии с помощью ЭХО-КГ и допплеровского исследований
4) изучить структуру нарушений ритма сердца и особенность их регистраций в зависимости от времени суток у больных постинфарктным кардиосклерозом и митральной недостаточностью с помощью суточного холтеровского мониторирования ЭКГ, выявить жизнеугрожающие нарушения ритма
Научная новизна
Впервые оценена совокупность показателей, характеризующих влияние степени тяжести митральной недостаточности на состояние больных постинфарктным кардиосклерозом, а именно: на клинические проявления заболевания (тяжесть функционального класса стенокардии напряжения и хронической сердечной недостаточности), артериальное давление, нарушения ритма сердца, эхокардиографические и допплерэхокардиографические показатели диастолической и систолической функции сердца.
Показано, что у пациентов с ишемической митральной недостаточностью и нарушениями ритма сердца отмечается достоверное снижение фракции выброса и показателей артериального давления, увеличение объемов левого желудочка в систолу и диастолу, развитие диастолической дисфункции левого желудочка 2 и 3 типов (псевдонормальный и рестриктивный) и желудочковых нарушений ритма сердца преимущественно по типу желудочковых экстрасистолий высоких градаций, в прямой зависимости от степени выраженности митральной недостаточности. Так же выявляется увеличение тяжести функционального класса стенокардии напряжения и сердечной недостаточности у больных, перенесших инфаркт миокарда в сочетании с митральной недостаточностью и нарушениями ритма сердца.
Практическая значимость работы
Полученные данные позволяют рекомендовать проведение пациентам, перенесшим инфаркт миокарда допплер-эхокардиографии вне зависимости от состояния систолической функции миокарда левого желудочка, для ранней диагностики митральной недостаточности, адекватной оценки диастолической функции и выбора оптимальной терапии. А так же проведение холтеровского мониторирования ЭКГ больным с умеренно выраженной и тяжелой степенью ишемической митральной недостаточности с целью выявления и своевременного лечения аритмий.
Основные положения, выносимые на защиту
Развитие ишемической митральной недостаточности в постинфарктном периоде оказывает негативное влияние на показатели внутрисердечной и центральной гемодинамики, в результате чего увеличиваются конечно-систолический и конечно-диастолический объемы, нарастает тяжесть митральной недостаточности, присоединяются симптомы хронической сердечной недостаточности. Выявлено, что у больных с начальной функциональной дисфункцией митрального клапана без нарушений ритма сердца клинические проявления сердечной недостаточности обусловлены нарушением диастолической функции миокарда левого желудочка. У пациентов, страдающих постинфарктным кардиосклерозом в сочетании с умеренно выраженной и тяжелой степенью недостаточности митрального клапана, отмечается присоединение нарушения насосной функции сердца, что обусловлено включением дезадаптивных процессов ремоделирования миокарда левого желудочка, нарастание тяжести диастолической дисфункции миокарда левого желудочка, возрастание риска развития желудочковых нарушений ритма сердца. Присоединение в постинфарктном периоде и увеличение степени тяжести недостаточности митрального клапана существенно влияет на течение ИБС (постинфарктного кардиосклероза и связанного с ним хронической сердечной недостаточности и аритмий).
Внедрение результатов работы в практику
Основные положения диссертационной работы внедрены и используются в работе 2-го отделения неотложной кардиологии с блоком кардиореанимации, 22-го терапевтического отделения ГКБ №15 им. О.М. Филатова г. Москвы. Результаты исследования используются в учебном процессе на кафедре госпитальной терапии №1 лечебного факультета РГМУ. По теме диссертации опубликованы: статьи в рецензируемом ВАК издании и в сборнике материалов XVII Российского национального конгресса «Человек и лекарство 2010».
Апробация работы
Основные результаты исследования доложены на совместной конференции сотрудников кафедры госпитальной терапии №1 и сотрудников 15 городской клинической больницы им. О.М. Филатова г. Москвы 25 мая 2010 г. Результаты исследования опубликованы в 2 печатных работах.
Объём и структура диссертации
Диссертационная работа представлена на 97 страницах и состоит из введения, обзора литературы, глав: материал и методы исследования, результаты собственных исследований, обсуждение, - выводов, практических рекомендаций, иллюстрирована 5 таблицами, 18 рисунками, клиническими примерами. Список испоьзованной литературы содержит ссылки на работы 72 отечественных и 104 зарубежных авторов.
МАТЕРИАЛ И МЕТОДЫ ИССЛЕДОВАНИЯ
Всего было скринировано 112 пациентов мужского пола, из них было выделено 70 с постинфарктным кардиосклерозом и наличием митральной недостаточности различной степени тяжести в возрасте от 44 до 85 лет (средний возраст-63 года). Из них 33(47%) пациента с митральной регургитацией (МР) I степени, 27(39%) – с МР II степени, 10(14%) – с МР III степени. Пациенты с митральной регургитацией IV степени за период исследования не регистрировались. Диагноз постинфарктного кардиосклероза и недостаточности митрального клапана ставился на основании анамнеза, ЭКГ исследования, ЭХО-КГ и допплер-эхокардиографического исследования.
Стенокардия напряжения в анамнезе отмечалась у 58 больных, признаки застойной сердечной недостаточности (по NYHA) выявлены у всех пациентов, из них у 14(20%) больных - I ФК, у 45(64%) – II ФК, у 11(16%) – III ФК. 52 пациента перенесли 1 инфаркт миокарда, а 18 – 2 и более инфарктов миокарда. По локализации рубцовые изменения диагностированы: по передней стенке левого желудочка – 49(70%) пациентов, заднедиафрагмальный (нижний) – 9(13%), задне-боковой (задний) – 12(17%). По глубине поражения миокарда крупноочаговый (Q-образующий) инфаркт миокарда регистрировался у 46 пациентов, мелкоочаговый (не Q-образующий) – у 24 пациентов (табл. 1).
Из сопутствующей патологии все больные страдали артериальной гипертензией: 37 пациентов (53%) имели артериальную гипертензию II степени и 33 пациента (47%) - III степени. Артериальная гипертензия I степени у пациентов в двух группах не выявлялась. Заболевания почек отмечались у 33 больных, заболевания органов респираторной системы – у 42 больных, заболевания органов желудочно-кишечного тракта – у 25. Аневризма левого желудочка выявлена у 3 пациентов, дислипидемия – у 4 на фоне включения в терапию статинов.
Критериями исключения из исследования явились: отсутствие согласия пациента на участие в исследовании, наличие сахарного диабета 1 типа, дисфункции щитовидной железы, электролитные нарушения, наличие хронической сердечной недостаточности 4 ФК по NYHA, искусственного водителя ритма сердца, постоянная форма мерцательной аритмии, AV- блокада II – III ст., протезированные клапаны.
Всем больным при отсутствии противопоказаний проводилась терапия, рекомендуемая Европейским Обществом Кардиологии и Всероссийским Научным Обществом Кардиологов для лечения ИБС и хронической сердечной недостаточности (ингибиторы АПФ, b- блокаторы, дезагреганты, по показаниям – нитраты, диуретики, сердечные гликозиды, статины) (Российские рекомендации ВНОК, 2007).
Таблица 1. Характеристика исследуемых больных
| Показатели | больные, перенесшие инфаркт миокарда в сочетании с митральной недостаточностью | ВСЕГО кол-во больных. | |
| I группа с нарушениями ритма сердца кол-во больных | II группа без нарушений ритма сердца кол-во больных | ||
| количество | 35 | 35 | 70 |
| возраст средний (год) | 61,7±1,4 | 64±2 | 63 |
| рубцовые изменения миокарда: 1 по.локализации: - передний | 22 | 27 | 49 |
| -нижний(заднедиафрагмальный) | 3 | 6 | 9 |
| -задний(задне-боковой,-базал.) | 10 | 2 | 12 |
| 2.перенесенные ИМ-по анамнезу - 1 | 25 | 27 | 52 |
| - 2 и более | 10 | 8 | 18 |
| стенокардия | 31 | 27 | 58 |
| ХСН по NYHA (ФК): I | 4 | 10 | 14 |
| II | 23 | 22 | 45 |
| III | 8 | 3 | 11 |
Из 14 исследуемых пациентов, проходивших лечение в условиях кардиологического отделения, 6-м больным была проведена коронароангиография, по результатам которой 2-м больным выполнена коронароангиопластика, одному пациенту – аортокоронарное шунтирование, 3-м – стентирование. На фоне консервативной терапии и проведенного хирургического лечения у больных отмечалось уменьшение частоты ангинозных болей и явлений сердечной недостаточности. Все наблюдаемые пациенты были выписаны из стационара в удовлетворительном состоянии под наблюдение кардиолога.
Из общего количества исследуемых пациентов было выделено 35(50%) больных с нарушениями ритма сердца, на основании чего больные были распределены на 2 группы сопоставимые по возрасту, наличию сопутствующих заболеваний.
Исследование больных проводили с момента поступления в стационар в течение 10 дней.
Оценка клинического состояния и особенностей клинических проявлений данной патологии в 2-х группах проводилась по следующим показателям: частоты приступов стенокардии, частоты повторных инфарктов миокарда в анамнезе, тяжести застойной сердечной недостаточности.
Функциональный класс сердечной недостаточности определяли согласно критериям, предложенным Нью-Йоркской Ассоциацией сердца (NYHA).
Ручное измерение АД в рамках оценки клинического состояния пациента проводилось врачом-исследователем после 15-минутного отдыха пациента при помощи тонометра Microlife (Швейцария) трёхкратно с интервалом 2 минуты на недоминантной руке с использованием плечевой манжеты среднего размера. Далее определялось среднее арифметическое трёх измерений.
Исследование ЭКГ проводили в покое с использованием трехканального электрокардиографа Schiller (Switzerland) класса CF, версия S с регистрацией 12 стандартных отведений. Оценивали: основной ритм сердца, зоны ишемии, наличие нарушений проводимости сердца.
Мониторирование ЭКГ проводилось при помощи системы Schiller (Швейцария). Запись производилась монитором MT-100 на 2 канала MCL1 и MCL2. Анализ записи проводился автоматической системой MT-200 с последующей коррекцией артефактов и дефектов записи врачом-исследователем. Во время записи больные вели подробный дневник, где отмечали свои действия, субъективные ощущения, время приема лекарственных препаратов. Оценивали:
- количество болевых и безболевых эпизодов ишемии миокарда;
- максимальную амплитуду смещений сегмента ST, мм;
- ЧСС при смещении сегмента ST, уд/мин;
- вид и количество нарушений ритма сердца (желудочковые нарушения ритма по Лауну);
- временной интервал нарушений ритма сердца.
Эхокардиографическое исследование проводилось на аппарате General Electric pro series «Logiq 400» в двумерном и М-модальном режимах с использованием трансторакальных датчиков 3,5/2,7 МГц. Определялись такие показатели, как конечно-систолический (КСР) и диастолический (КДР) размеры левого желудочка, переднезадний размер полости левого предсердия, ударный объем (УО), фракцию выброса левого желудочка (ФВ). Конечно-систолический (КСО) и конечно-диастолический (КДО) объемы рассчитывали по формуле Тейхольца: EDV=7xDd 3 /(2,4+Dd),где Dd – соответственно конечно-диастолический размер (КДР) или конечно-систолический размер (КСР). Фракция выброса левого желудочка рассчитывалась по методу Simpson как отношение ударного объема к КДО: ФВ = (КДО-КСО)х100%/КДО.
Диастолическая функция левого желудочка (ЛЖ) изучалась у всех больных по трансмитральному кровотоку. Исследование проводилось в режиме импульсного допплера из апикального доступа в 4-х камерной позиции. Контрольный объем располагался в полости ЛЖ на уровне кончиков створок митрального клапана так, чтобы амплитуда раннего диастолического пика была максимальной.
Рассчитывались следующие допплеровские показатели диастолической функции: максимальные скорости раннего диастолического наполнения и систолы предсердия (Е,А) и их соотношения (Е/А), время раннего диастолического наполнения (ДТ) и время изоволюмического расслабления миокарда ЛЖ (IVRT). При оценке степени митральной регургитации использовалась общепринятая классификация, учитывающая соотношение площади регургитации и площади предсердия.
С целью выявления и исключения из исследования пациентов с электролитными нарушениями определяли концентрацию уровней калия и натрия в плазме крови взятой натощак из кубитальной вены исследуемого. Определение уровня калия и натрия проводили в биохимической лаборатории ГКБ 15 им. О.М. Филатова (г. Москва) на аппарате «Radelkis» Венгрия с использованием набора реагентов этой же фирмы.
При статистической обработке полученных результатов использовались стандартные методы вариационного анализа, межгрупповые различия оценивались по доверительному критерию Стьюдента. Данные считались достоверными при значении р<0,05. Статистическая обработка полученных данных проводилась с помощью статистической программы Biostat и компьютерной программы Excel.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
Из общего количества исследуемых пациентов было выделено 35(50%) больных с нарушениями ритма сердца, на основании чего больные были распределены на 2 группы сопоставимые по возрасту, наличию сопутствующих заболеваний.
Первую группу составили 35 больных с нарушениями ритма сердца в возрасте 61,7 ± 1,4 лет; из них при ЭКГ мониторировании у 19 пациентов отмечалась желудочковая экстрасистолия (у 4 – желудочковые экстрасистолы более 30 в час – II класс по Лауну, у 15 – полиморфные, политопные, парные желудочковые экстрасистолы высоких градаций – III – V класс по Лауну-Вольфу), у 10 – пароксизм мерцательной аритмии, у 6 – наджелудочковая экстрасистолия. Во время нарушений ритма сердца все пациенты I-ой группы отмечали перебои в сердце, сердцебиения с увеличением частоты сердечных сокращений, изменение цифр артериального давления.
Вторую группу составили 35 пациентов без нарушений ритма сердца, а также больные с единичными желудочковыми экстрасистолами (менее 30/час – I класс по Лауну-Вольфу) и синусовой аритмией в возрасте 64 ± 2 лет.
Госпитализация в 1 группе была у 23 больных – по поводу нарастания симптомов хронической сердечной недостаточности и стенокардических болей, у 10 – по поводу пароксизма мерцательной аритмии, у 2 – по поводу острого коронарного синдрома; во II группе поводом для госпитализации послужило нарастание болевого синдрома за грудиной и снижение толерантности к физической нагрузке. Основными жалобами обследованных пациентов были одышка и боли за грудиной при физической нагрузке, перебои в работе сердца (у больных 1 группы).
По анамнестическим данным наблюдалось увеличение частоты развития повторных инфарктов миокарда у пациентов 1 группы, по сравнению с пациентами второй группы (29% и 23% соответственно). По локализации рубцовые изменения в обеих группах регистрировались преимущественно в передней стенке, однако отмечалось увеличение, по сравнению со второй группой, процента локализации по задней стенке (28% и 6% соответственно).
Приступы стенокардии напряжения отмечались у 31(88%) пациента первой группы, характеризующиеся возникновением ангинальной боли во время физической нагрузки и во время эпизодов тахиаритмий. У 4-х (13%) больных первой группы отмечалась стенокардия напряжения I ФК по Канадской классификации, у 15 (48%) – стенокардия напряжения II ФК и у 12 (39%) – стенокардия III ФК. Во второй группе больных постинфарктным кардиосклерозом и митральной недостаточностью без
аритмии стенокардия напряжения диагностировалась у 27 (77%) пациентов, из них у 3 (11%) выявлена стенокардия напряжения I ФК, у 20 (74%) – стенокардия II ФК и у 4 (15%) – стенокардия III ФК. Больные с IV ФК стенокардии напряжения за время исследования не выявлялись.
При оценке степени тяжести хронической сердечной недостаточности у 8 (23%) пациентов первой группы, перенесших инфаркт миокарда в сочетании с митральной недостаточностью и нарушениями ритма сердца, диагностирована недостаточность кровообращения III ФК (NYHA), что в 2,7 раза превышает показатель второй группы (табл. 2).
Таблица 2. Оценка клинического течения у исследуемых больных
| Показатель | I группа больные, перенесшие инфаркт миокарда в сочетании с митральной недостаточностью с нарушениями ритма сердца (n = 35) | II группа больные, перенесшие инфаркт миокарда в сочетании с митральной недостаточностью без аритмии (n = 35) |
| Стенокардия напряжения I ФК II ФК III ФК | 31 4 15 12* | 27 3 20 4 |
| повторный ИМ | 10 | 8 |
| ХСН по NYHA: I ФК | 4 | 10 |
| II ФК | 23 | 22 |
| III ФК | 8 | 3 |
* - р1-2< 0,05 Примечание: ХСН – хроническая сердечная недостаточность, ФК –функциональный класс.
Выраженность клинических проявлений хронической сердечной недостаточности зависит от типа нарушения диастолической функции (Беленков Ю.Н., 2000). Доказано, что диастолическая дисфункция часто предшествует нарушению систолической функции и может приводить к появлению хронической сердечной недостаточности даже в тех случаях, когда показатели центральной гемодинамики не изменены (Терещенко С.Н., 2002).
Анализ полученных нами результатов допплер-исследования позволил заключить, что у пациентов с ишемической митральной недостаточностью и аритмиями сердца в 54% случаев развиваются тяжелые типы диастолической дисфункции (псевдонормальный и рестриктивный), в то время как у больных второй группы без нарушений ритма сердца эти типы дисфункции составили лишь 14% (р<0,05) (рис. 1).

Примечание: ДД – диастолическая дисфункция: 1 тип – замедленная релаксация, 2 тип - псевдонормальный, 3 тип – рестриктивный
При изучении показателей спектра трансмитрального диастолического потока у больных I группы отмечается достоверное увеличение отношений максимальных скоростей раннего и позднего диастолического наполнения (Е/А) до 1,84±0,2 (р<0,001), и статистически значимое снижение времени изоволюмического расслабления (IVRT) и времени замедления раннего диастолического наполнения (DТ) до 70,03±3,8 и 168,2±7,0 соответственно (р<0,001) по сравнению с пациентами второй группы (табл.3).
Важно отметить, что у больных II группы без нарушений ритма сердца при неизмененных показателях сократительной функции и отсутствии дилатации левого желудочка выявляются начальные изменения диастолической функции, сопровождающиеся клиникой ХСН II функционального класса и снижением толерантности к физической нагрузке, что не противоречит данным литературы (Терещенко С.Н., 2002).
Таблица 3. Характеристика показателей диастолической функции у пациентов в двух группах
| Показатели / Группа | I группа больные постинфарктным кардиосклерозом с митральной недостаточностью и нарушениями ритма n=35 | II группа больные постинфарктным кардиосклерозом с митральной недостаточностью без нарушений ритма n=35 |
| E/A | 1,84±0,2 * | 1,16±0,09 |
| IVRT, мс. | 70,03±3,8 * | 103,9±4,5 |
| DT, мс. | 168,2±7,0 * | 239,9±9,9 |
*р<0,001
Примечание: Е/А – отношение макс. скоростей раннего и позднего диастолического наполнения; IVRT-время изоволюмического расслабления ЛЖ; DT-время замедления раннего диастолического наполнения.
В ряде исследований была выявлена прямая зависимость между величиной коэффициента Е/А и тяжестью митральной недостаточности (Amigoni, 2007; Hillis, 2005). По результатам нашего исследования установлена прямая пропорциональная связь между тяжестью митральной регургитации и типом диастолической дисфункции. Так из 35 пациентов I группы у 25 диагностирована митральная недостаточность умеренно выраженной и тяжелой степени, сопровождающаяся у 19 (54%) больных развитием псевдонормального и рестриктивного типов нарушения диастолической функции (рис.2).

Примечание: ДД – диастолическая дисфункция: 1тип- замедленной релаксации, 2 тип – псевдонормальный, 3 тип- рестриктивный; степень митральной регургитации оценивалась по площади струи регургитации: I степень- начальная дисфункция митрального клапана (площадь струи до 4 см2), II и III степень – умеренно выраженная и тяжелая дисфункция (площадь струи от 4 до 10 см2).
Во II группе больных преимущественно встречалась митральная регургитация 1 степени (66%).
Увеличение тяжести митральной регургитации у пациентов I группы, перенесших инфаркт миокарда с нарушениями ритма сердца, по сравнению с пациентами второй группы, можно объяснить тем, что при задненижней локализации инфаркта миокарда с вовлечением заднемедиальных групп мышц развивается митральная недостаточность более тяжелой степени тяжести, чем при иной локализации зоны инфаркта (Столяров В.А., 2002).
Уровень артериального давления (АД), по данным В.Ю. Мареева (1999), у пациентов с незначительно выраженной митральной регургитацией практически не отличается от нормы. Важную роль в поддержании АД играет повышение общего периферического сосудистого сопротивления (ОПСС), отмечаемый у всех пациентов с недостаточностью митрального клапана.
При измерении уровня артериального давления отмечается достоверное снижение цифр АД до 129±2,6/79±1,32 мм.рт.ст. у больных 1 группы с нарушениями ритма сердца, по сравнению с больными второй группы, где уровень АД составил 154±2,9/92,5±1,6 мм.рт.ст. (р<0,001). Это объясняется тем, что у пациентов первой группы процесс ремоделирования миокарда левого желудочка носит дезадаптивный характер, в результате которого увеличиваются конечно-диастолический/конечно-систолический объемы, нарастает тяжесть митральной недостаточности, присоединяется нарушение систолической функции миокарда левого желудочка.
При оценке систолической функции у пациентов I группы с нарушениями ритма сердца отмечается достоверное увеличение конечно-систолического до 82,4±6,1 мл. и конечно-диастолического до 154,7±7 мл. объемов в сравнении с пациентами второй группы, где КДО и КСО не отличались от нормы (КДО 129,1±3,2 мл; КСО 59,1±1,9 мл) (табл. 4).
Таблица 4. Сравнительная характеристика показателей внутрисердечной гемодинамики у пациентов в двух группах.
| Показатели/Группы | I группа больные постинфарктным кардиосклерозом с митральной недостаточностью и нарушениями ритма n=35 бол. | II группа больные постинфарктным кардиосклерозом с митральной недостаточностью без аритмии n=35 бол. | Р |
| ЛП,см. | 4,2±0,08 | 4,0±0,03 | 0,09 |
| КДО,мл. | 154,7±7 | 129,1±3,2 | 0,002 |
| КСО,мл. | 82,4±6,1 | 59,1±1,9 | 0,001 |
| ФВ,%. | 48±1,8 | 53,8±0,8 | 0,006 |
| УО,мл. | 72,2±2,9 | 69,9±1,8 | 0,52 |
Примечание: ЛП- левое предсердие, КДО – конечно-диастолический объем, КСО- конечно-систолический объем, ФВ- фракция выброса, УО – ударный объем.
Еще в 1963 году Braunwald и Ross высказали предположение, что повышение конечно - диастолического объема левого желудочка у больных хронической сердечной недостаточностью во время приступа стенокардии может быть обусловлено изменениями диастолических свойств миокарда независимо от его сократительной функции (Braunwald, 1963). При анализе показателя фракции выброса левого желудочка, выявлено статистически значимое снижение в I группе пациентов по сравнению с пациентами без нарушений ритма сердца (48±1,8% и 53,8±0,8% соответственно).
Отсутствие систолической дисфункции у пациентов с ишемической митральной недостаточностью без нарушений ритма сердца (II группа) объясняется наличием легкой степени митральной недостаточности, при которой существенного увеличения размеров конечно-диастолического объема не наблюдалось.
В последние два десятилетия XX-го века увеличился интерес к важности связи частоты сердечных сокращений (ЧСС) и смертности у пациентов с ишемической болезнью сердца. По данным многофакторного анализа общей смертности, включающего такие показатели, как возраст, вредные привычки, индекс массы тела, общий холестерин, наличие ИБС и др., установили, что при ЧСС более 80 уд/мин риск внезапной смерти увеличивается на 30% для мужчин и женщин (Оганов Р.Г., 2007). При коррекции всех включенных в анализ факторов сохраняется прямая зависимость между частотой пульса и общей смертностью (чем выше ЧСС, тем выше смертность, при р<0,0001). В исследовании BEAUTIFUL (2008) также установлена связь ЧСС и ИБС (The BEAUTIFUL Study., 2008).
По полученным нами результатам значимых изменений средних значений частоты сердечных сокращений за сутки выявлено не было. Однако обращает на себя внимание, из 10 пациентов первой группы с пароксизмальной формой мерцательной аритмии у 6 больных во время физической нагрузки регистрировались приступы тахисистолической формы мерцания предсердий со средней ЧСС 116,9 ± 3,9 уд/мин и средней продолжительностью 6 часов. Все пациенты отмечали нарастание одышки и стенокардических болей.
По данным исследования 2002 года установлено, что увеличение конечно-диастолического объема левого желудочка до 182±3,28 мл является компенсаторным – это позволяет поддерживать удовлетворительными фракцию выброса и ударный объем за счет механизма Франка-Старлинга (Белов Ю.В., 2002). В нашем исследовании у больных I группы с ишемической митральной недостаточностью и нарушениями ритма сердца увеличение конечно-диастолического объема (КДО) сопровождается уменьшением фракции выброса, что носит дезадаптивный характер и способствует развитию аномальной ригидности миокарда, снижению коронарного резерва, нарастанию симптомов сердечной недостаточности (Бокерия Л.А.,2002). На уменьшение сердечного выброса симпатическая нервная система отвечает высвобождением катехоламинов, которые увеличивают частоту сердечного ритма, артериальное давление и сократимость миокарда, а также активируют ренин-ангиотензин-альдостеронувую систему. Высокий уровень катехоламинов может вызывать миокардиальные некрозы и аритмии, что особенно важно, поскольку около 50% смерти пациентов с сердечной недостаточностью связывают с развитием тахиаритмий (Беленков Ю.Н., 2000). Таким образом, низкая фракция выброса потенцирует развитие аритмий сердца.
Нарушения ритма и проводимости являются частыми осложнениями ишемической болезни сердца. Данная патология значительно отягощает течение заболевания, определяет прогноз и нередко приводит к смерти пациентов. В современной науке приведено достаточное количество результатов об отрицательном влиянии нарушений ритма сердца на состояние центральной гемодинамики у пациентов, перенесших инфаркт миокарда (Джанашия П.Х., 2001; Сетынь Т.В., 2007; Шульман В.А., 2005).
По данным проведенных ранее исследований у пациентов, перенесших инфаркт миокарда и у больных с изолированным поражением митрального клапана, отмечались аритмии по типу фибрилляций предсердий (Лунева Е.Б., 2007). Однако большим фактором риска внезапной сердечной смерти являются желудочковые экстрасистолы высоких градаций по Лауну-Вольфу, сопровождающиеся гемодинамическими нарушениями.
В структуре нарушений ритма сердца у пациентов, перенесших инфаркт миокарда в сочетании с ишемической митральной недостаточностью по данным Холтеровского мониторирования ЭКГ, у 19 (54%) пациентов регистрировались желудочковые нарушения ритма (из них у 15 больных желудочковая экстрасистолия высоких градаций по Лауну-Вольфу), у 10 (28%) – пароксизмы мерцательной аритмии продолжительностью от 3- минут до 12 часов, у 6 (17%) – наджелудочковая экстрасистолия по типу бигемении и тригемении преимущественно в ночные и ранние утренние часы (рис.3).
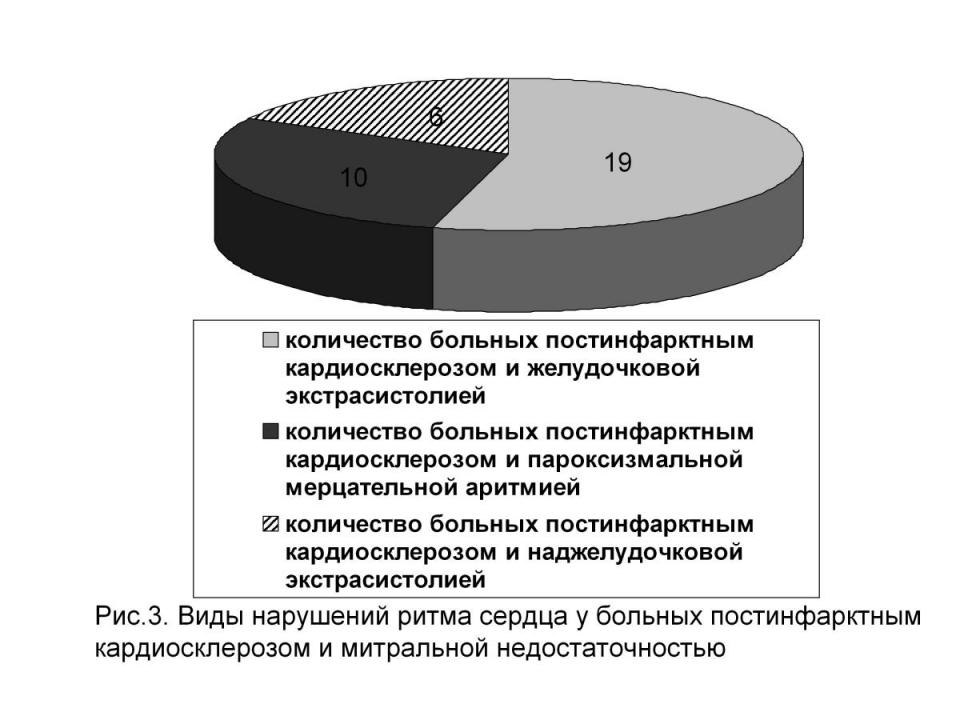
В настоящее время не исключается, что частые и длительные эпизоды ишемии, приводящие к «оглушению» миокарда, могут вызывать дегенеративные изменения в кардиомиоцитах и гибель клеток через механизм апоптоза с последующим образованием рубца. У пациентов с постинфарктной дисфункцией левый желудочек представлен участками жизнеспособного миокарда и рубцовой тканью, что представляет собой электрофизиологическую негомогенность сердечной мышцы и является предпосылкой для развития желудочковых аритмий (Люсов В.А., 2002).
Таким образом, развитие аритмий у пациентов, перенесших инфаркт миокарда связано не только с электрофизиологической негомогенностью сердечной мышцы, но и является следствием нарушения сократительной способности миокарда, которая, в свою очередь, формируется в результате активации процессов дезадаптации ремоделирования миокарда левого желудочка и развития диастолической дисфункции.
Важно отметить, что среди пациентов 1 группы с умеренно выраженной и тяжелой степенью МР (n=25) регистрируются нарушения ритма сердца: в 64% (16) случаев желудочковая экстрасистолия, в 24% (6) - пароксизмальная мерцательная аритмия, в 12% (3) - наджелудочковая экстрасистолия (рис.4).

Примечание: МР – митральная регургитация, степень митральной регургитации оценивалась по площади струи регургитации: I степени – начальная дисфункция митрального клапана, II+ III степени – умеренно выраженная и тяжелая дисфункция митрального клапана.
Также выявлено, что увеличение тяжести митральной регургитации и, как следствия, диастолической дисфункции у пациентов, перенесших инфаркт миокарда, потенцирует риск развития желудочковой экстрасистолии высоких градаций, а также повышает частоту развития пароксизмов мерцания предсердий. Так из 19 больных желудочковой экстрасистолией у 11 пациентов с умеренно выраженной и тяжелой степенью (II+III) ишемической митральной регургитации с наличием диастолической дисфункцией 2 и 3типов регистрировались желудочковые экстрасистолы высоких градаций по Лауну-Вольфу (III-V класс – политопные, полиморфные, парные) (рис.5).
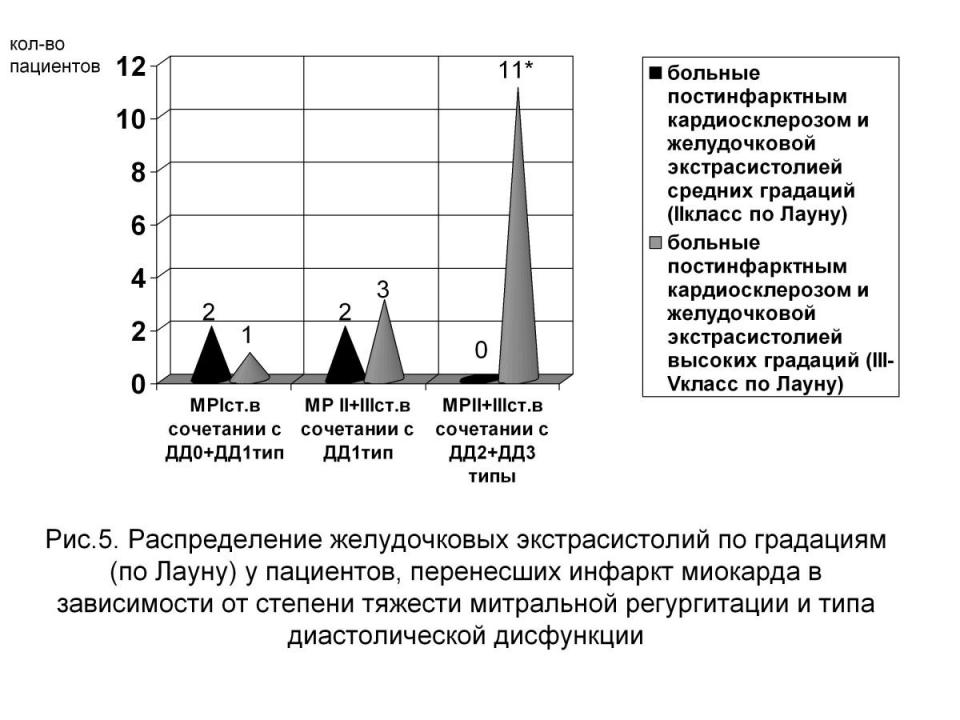 Примечание: МР – митральная регургитация: I степень – начальная дисфункция митрального клапана, II+ III степень – умеренно выраженная и тяжелая дисфункция митрального клапана. ДД - диастолическая дисфункция: ДД0 – нет диастолической дисфункции, ДД1 тип – замедленная релаксация, ДД2+ДД3 типы – псевдонормальный и рестриктивный.
Примечание: МР – митральная регургитация: I степень – начальная дисфункция митрального клапана, II+ III степень – умеренно выраженная и тяжелая дисфункция митрального клапана. ДД - диастолическая дисфункция: ДД0 – нет диастолической дисфункции, ДД1 тип – замедленная релаксация, ДД2+ДД3 типы – псевдонормальный и рестриктивный.
Анализ данных в группах позволил установить, что больные постинфарктным кардиосклерозом с наличием митральной недостаточности и нарушениями ритма сердца (I группа) отличались более тяжелым течением ИБС. У пациентов данной группы отмечались значительные изменения систолической и диастолической функции миокарда левого желудочка, тяжелый тип митральной недостаточности, желудочковые нарушения ритма сердца с нарушением показателей центральной гемодинамики.
Проведенное нами исследование показало, что ведение пациентов с постинфарктным кардиосклерозом и ишемической митральной недостаточностью должно сопровождаться ранней диагностикой диастолической дисфункции методом определения трансмитрального диастолического потока для подбора оптимальной своевременной терапии не зависимо от степени выраженности систолической дисфункции. Прогноз у больных ишемической болезнью сердца, у которых имеется диастолическая дисфункция, более неблагоприятный, что делает актуальной проблему ранней диагностики и ее медикаментозной коррекции (Vahanian, 2007).
Таким образом, в работе получены достаточно характерные данные о негативном влиянии присоединения ишемической митральной недостаточности в отдаленном постинфарктном периоде на функционирование сердечно-сосудистой системы у больных ИБС, а именно на процессы внутрисердечной и центральной гемодинамики.
Нарушения гемодинамики выражаются в тенденции к снижению показателей АД, увеличению функционального класса хронической сердечной недостаточности и стенокардии напряжения, а так же к возрастанию риска развития аритмий сердца и внезапной аритмогенной смерти.
Выводы
1. У больных постинфарктным кардиосклерозом в сочетании с ишемической митральной недостаточностью и нарушениями ритма сердца в клиническом течении заболевания чаще встречается III ФК стенокардии напряжения и хронической сердечной недостаточности (по NYHA).
2. У больных с аритмиями сердца отмечается уменьшение средних цифр АД до 129/79 мм.рт.ст., по сравнению с пациентами, перенесших инфаркт миокарда без нарушений ритма сердца, где уровень АД составил 154/92,5 мм.рт.ст. (р<0,001).
3. У больных постинфарктным кардиосклерозом в сочетании с ишемической митральной недостаточностью и нарушениями ритма сердца регистрируются в 54% случаев тяжелые типы диастолической дисфункции (псевдонормальный и рестриктивный), выявлено существенное изменение показателей внутрисердечной гемодинамики: увеличение конечно-систолического и конечно-диастолического объемов до 82,4 мл. и 154,7 мл. соответственно, снижение ФВ ЛЖ до 48%.
4. У пациентов с ишемической митральной недостаточностью без нарушений ритма сердца 74% составляет нарушение диастолической функции по типу замедленной релаксации ЛЖ, при этом изменений показателей систолической функции выявлено не было.
5. У 64% больных постинфарктным кардиосклерозом в сочетании с митральной регургитацией II и III степени имеет место увеличение частоты желудочковой экстрасистолии преимущественно в ночные и ранние утренние часы по результатам суточного мониторирования ЭКГ, 24% составили пароксизмы мерцания предсердий, 12% - наджелудочковая экстрасистолия.
Практические рекомендации
1. Высокая частота развития диастолической дисфункции у пациентов, перенесших инфаркт миокарда, позволяет рекомендовать проведение допплер-эхокардиографии всем больным постинфарктным кардиосклерозом вне зависимости от показателей систолической функции миокарда ЛЖ, с целью верификации степени тяжести митральной недостаточности и ранней диагностики хронической сердечной недостаточности.
2. Больным с ишемической митральной недостаточностью II и III степени тяжести желательно проводить холтеровское мониторирование ЭКГ с целью раннего выявления аритмий, своевременного назначения оптимальной терапии и улучшения прогноза у данных пациентов.
СПИСОК НАУЧНЫХ РАБОТ ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
- Волов Н.А., Кузьменко О.С. Взаимосвязь нарушений ритма сердца и показателей внутрисердечной и центральной гемодинамики у больных постинфарктным кардиосклерозом и митральной недостаточностью. Российский кардиологический журнал, 2010,
№ 2, с. 5-9
- Люсов В.А., Волов Н.А., Кузьменко О.С., Гаева Д.Б. Показатели гемодинамики у больных постинфарктным кардиосклерозом в сочетании с митральной недостаточностью и нарушениями ритма сердца. Сборник материалов XVII Российского национального конгресса «Человек и лекарство 2010», с. 174

