Дифференциальная диагностика уретрита, обусловленного инфекциями, передаваемыми половым путем, с помощью современных методов амплификации нуклеиновых кислот.
На правах рукописи
Ширшова Екатерина Владимировна
Дифференциальная диагностика уретрита, обусловленного инфекциями, передаваемыми половым путем, с помощью современных методов амплификации нуклеиновых кислот.
14.00.11 - кожные и венерические болезни
АВТОРЕФЕРАТ
диссертации на соискание ученой степени
кандидата медицинских наук
Москва – 2007
Работа выполнена в ГОУ ВПО Московская Медицинская Академия
им. И.М. Сеченова Росздрава
Научные руководители:
доктор медицинских наук, профессор Кисина Вера Ивановна
кандидат биологических наук Гущин Александр Евгеньевич
Официальные оппоненты:
Доктор медицинских наук, профессор
ГОУ ВПО ММА им. И.М.Сеченова
Росздрава Халдин Алексей Анатольевич
Доктор медицинских наук, профессор
ГОУ ВПО РУДН Тищенко Андрей Леонидович
Ведущая организация:
ГОУ ВПО Московский государственный медико-стоматологический университет Росздрава
Защита состоится «____»_________________2007 г. в «____» часов на заседании Диссертационного Совета Д.208.040.10 при Московской Медицинской Академии имени И.М.Сеченова (119992, Москва, Трубецкая ул., д.8, стр. 2).
С диссертацией можно ознакомиться в библиотеке ММА им. И.М.Сеченова
(117998, Москва, Нахимовский проспект, д. 49).
Автореферат разослан «___»___________________________2007 г.
Ученый секретарь
Диссертационного Совета,
Доктор медицинских наук, профессор Эрдес Светлана Ильинична
Актуальность проблемы
Уретрит – воспалительное заболевание слизистой оболочки уретры, чаще всего возникающее в результате инфицирования различными микроорганизмами и вирусами [Иванов О.Л. и соавт., 2004; Horner P.J., 2001; Bradshaw C.S. et.al., 2006; Nogales M.C. et al., 2007]. Классическая клиническая картина уретрита сопровождается дизурией и выделениями из мочеиспускательного канала и развивается у 40-50% больных. Около 20% пациентов имеют незначительные симптомы заболевания, снижающие мотивацию к своевременному обращению к специалистам и, как следствие, хронизацию инфекционного процесса. Прогрессирование заболевания может приводить к развитию осложнений (орхит, везикулит, эпидидимит, простатит), в ряде случаев заканчивающихся бесплодием, что и определяет важную медико-социальную значимость данной проблемы [Чеботарев В.В., 1997; Молочков В.А., 2006; Paavonen J., 1999; Krieger JN, Riley DE., 2004; Miller KE., 2006]. Помимо субъективных проявлений, сопровождающихся выделениями из уретры, объективным критерием уретрита служит увеличение (более 5 в поле зрения) количества полиморфноядерных лейкоцитов (ПМЯЛ) при микроскопическом исследовании клинического материала из уретры [Horner P.J., 2001].
В зависимости от наличия или отсутствия N.gonorrhoeae уретрит принято делить на гонококковый (ГУ), и негонококковый (НГУ). На долю НГУ у мужчин приходится до 65% случаев воспалительных заболеваний мочеполовой системы. За развитием НГУ довольно часто стоят инфекции, вызванные C.trachomatis, M.genitalium, T.vaginalis, HSV 1,2, которые относятся к группе инфекций, передаваемых половым путем (ИППП), а также инфекции, вызванные условно-патогенными микроорганизмами - Ureaplasma urealyticum, Ureaplasma parvum, G.vaginalis и др. [Taylor-Robinson D., 1997; Cook R.L. et al., 2005; Bradshaw C.S., 2006; Yoshida T. et al, 2007, Krieger J.N. et al., 1995]. От 30 до 50% случаев уретрита протекает в виде ассоциированных инфекций. [Козлова В.И., 1997; Tio T.T., 1990; Heying W., 2001; Хандсфилд Х., 2004]. Этиологические агенты уретрита относятся к разным таксономическим группам и чувствительны к разным фармакологическим классам препаратов. Поскольку клиническая картина НГУ не имеет специфических признаков, на основании которых можно установить этиологию инфекции, то ключевым звеном, определяющим тактику ведения пациентов является лабораторная идентификации инфекционных агентов.
В нашей стране для выявления N.gonorrhoeae и T.vaginalis используются преимущественно микроскопические и гораздо реже бактериологические методы, для идентификации C.trachomatis – метод прямой иммунофлуоресценции (ПИФ), а диагностика других потенциальных возбудителей уретрита зачастую не проводится. При этом необходимо подчеркнуть разноплановость проведения указанных процедур лабораторного исследования, высокий уровень субъективности микроскопических и иммуно-морфологических методов, их недостаточно высокая диагностическая чувствительность и специфичность. Отсутствует алгоритм верификации сомнительных или дискордантных результатов лабораторного исследования. Наконец, классические (микроскопические, бактериологические) методы диагностики не позволяют выявлять недавно установленные этиологические агенты уретрита, такие как Mycoplasma genitalium. [Савичева А.М., 2007; Дмитриев Г.А., 2004; Jensen J.S., 2004; Nusbaum M. R.H., 2004; Bally F, 2006; Walter Gbelin H., 2006].
Современные зарубежные протоколы ведения пациентов с гонококковой и хламидийной инфекцией включают наряду с классическими методами – методы, основанные на амплификации нуклеиновых кислот (МАНК) микроорганизмов и вирусов, которые обладают высокой чувствительностью, специфичностью, быстротой выполнения исследования, унифицированным протоколом лабораторного анализа и объективностью интерпретации полученных результатов. В нашей стране среди МАНК наиболее широкое распространение получил метод ПЦР, направленный на выявление ДНК возбудителей. В последние годы появление технологии флуоресцентно-меченных зондов позволило разработать ПЦР-тесты нового поколения с детекцией и анализом результатов в режиме реального времени («ПЦР в реальном времени»), а также принципиально новые методы, направленные на выявление РНК возбудителей, такие как реакция транскрипционной амплификации «НАСБА в реальном времени». Использование двух независимых амплификационных методов дает возможность наиболее объективно устанавливать этиологию инфекции и, в конечном счете, выбрать наиболее эффективную тактику терапии. В нашей стране для диагностики уретрита МАНК пока не регламентированы нормативными документами, требуя дальнейшего тщательного изучения всех аспектов их применения и интеграции в алгоритм клинико-лабораторного обследования.
Необходимость объективной оценки эффективности использования современных молекулярно-биологических методов, направленных на идентификацию широкого спектра инфекционных агентов в рамках алгоритма ведения пациентов с уретритом, обуславливает актуальность, научную новизну и практическую значимость настоящего исследования.
Цель исследования
Обоснование целесообразности включения современных методов амплификации нуклеиновых кислот в алгоритм ведения мужчин больных уретритом.
Задачи исследования
- Изучить факторы риска, способствующие распространению ИППП в современных условиях, и их связь с развитием уретрита у мужчин.
- Сопоставить результаты выявления возбудителей ИППП - N.gonorrhoeae, C.trachomatis, T.vaginalis, M.genitalium методом ПЦР с результатами выявления этих возбудителей альтернативным методом амплификации нуклеиновых кислот - НАСБА.
- Сравнить эффективность установления этиологии уретрита у мужчин при использовании рутинных лабораторных методов, используемых в лечебно-профилактических учреждениях дермато-венерологического профиля, и современных методов амплификации нуклеиновых кислот.
- Оценить этиологическую структуру, прогностическое значение и спектр клинических проявлений уретрита у мужчин в современных условиях.
- Оценить прогностическое значение результатов лабораторной диагностики ИППП методами амплификации нуклеиновых кислот на основании анализа результатов этиотропной терапии уретрита у мужчин.
Научная новизна
На основании проведенного исследования установлены факторы риска, способствующие распространению ИППП в современных условиях, и их связь с развитием уретрита у мужчин.
Впервые был использован объективный метод оценки наличия инфекционных агентов на основании результатов двух независимых технологий амплификации нуклеиновых кислот – ПЦР «в реальном времени» и НАСБА «в реальном времени». В основе использованных технологий - различные принципы амплификации, направленные на выявление разных генетических мишеней и типов нуклеиновых кислот, что обеспечивает объективность идентификации возбудителя.
Впервые проведено сравнение и оценка эффективности лабораторного исследования рутинными методами, используемыми в лечебно-профилактических учреждениях дермато-венерологического профиля, в сравнении с современными молекулярно-биологическими технологиями.
Впервые получены объективные данные, доказывающие целесообразность включения МАНК в современные алгоритмы ведения мужчин больных уретритом.
На основании анализа результатов этиотропной терапии уретрита у мужчин впервые доказано прогностическое значение лабораторной диагностики ИППП методами амплификации нуклеиновых кислот.
Практическая значимость
Включение в алгоритм лабораторного обследования современных высоко чувствительных и специфичных методов амплификации нуклеиновых кислот позволит увеличить эффективность и результативность лабораторного обследования при уретрите у мужчин, за счет увеличения спектра выявляемых возбудителей, снижения количества инвазивных процедур при получении клинического материала, сокращения времени проведения исследования. Разработан современный алгоритм ведения мужчин больных уретритом, обеспечивающий высокую эффективность терапии.
Положения, выносимые на защиту:
- Выявлены факторы риска, способствующие распространению возбудителей ИППП: раннее начало половой жизни, промискуитет, особенности сексуального поведения, не использование средств индивидуальной защиты.
- Не определены патогномоничные признаки клинического течения гонококкового и негонококкового уретрита у мужчин, что обусловливает необходимость идентификации этиологического агента воспалительного процесса с помощью лабораторных методов исследования.
- Современные методы амплификации нуклеиновых кислот – ПЦР «в реальном времени» и НАСБА «в реальном времени» обладают высокой диагностической чувствительностью и специфичностью по сравнению с традиционными методами лабораторной диагностики, позволяют идентифицировать широкий спектр возбудителей уретрита у мужчин, при минимальном количестве инвазивных манипуляций, связанных с получением клинического материала.
- Методы амплификации нуклеиновых кислот позволяют установить полиэтиологический характер уретрита у мужчин.
- Совокупность полученных результатов объективно обосновывает необходимость включения в алгоритм ведения больных уретритом современных молекулярно-биологических методов.
Внедрение в практику
Фрагмент исследований включен в разработанный Национальный стандарт «Инфекция, вызванная микоплазмой (M.genitalium, U.urealyticum, U.parvum, M.hominis)».
Апробация работы
Состоялась 05.10.2007 г., на совместной научно-врачебной конференции кафедры кожных и венерических болезней ФППОВ ММА им. И.М.Сеченова, сотрудников отделения дерматовенерологии и дерматоонкологии МОНИКИ им. М.Ф.Владимирского, кафедры дерматовенерологии ФУВ МОНИКИ им. М.Ф.Владимирского и группы по разработке методов диагностики ИППП Центра молекулярной диагностики ФГУН ЦНИИЭ Роспотребнадзора.
Положения работы изложены и обсуждены на VI Научно-практической конференции (Москва, 2006); Х Всероссийской конференции дерматовенерологов (Москва, 2006); научно-практической конференции «Актуальные вопросы дерматовенерологии и дерматоонкологии» (Москва, 2007); VII Всероссийской научно-практической конференции (Москва, 2007), II Всероссийском конгрессе дерматовенерологов (Санкт-Петербург, 2007).
Публикации
По материалам диссертации опубликовано 11 печатных работ.
Объем и структура диссертации
Диссертация изложена на 176 страницах машинописного текста, иллюстрирована 40 таблицами и 25 рисунками. Работа состоит из оглавления, введения, 5 глав, заключения, выводов, практических рекомендаций, списка литературы. Библиографический указатель включает 230 источника, из которых 63 отечественных и 167 зарубежных авторов.
СОДЕРЖАНИЕ РАБОТЫ
Материалы и методы исследования
В течение 2005-2007 гг. на базе ММА им. И.М. Сеченова и ЦНИИ эпидемиологии проведено комплексное клинико-лабораторное обследование 132 пациентов в возрасте от 18 до 61 года. Пациенты условно были разделены на две группы: основная (1) и контрольная (2). Основная группа – 101 пациент с клиническими и/или лабораторными признаками уретрита. Контрольная группа состояла из 31 мужчины, не имевших субъективных симптомов воспалительных урогенитальных заболеваний. При обследовании пациентов изучали анамнез заболевания, урологический и сексуальный анамнез (возраст начала и характер половой жизни, число половых партнеров, соблюдение личной гигиены и гигиены половой жизни, наличие урологических заболеваний и ИППП). При объективном обследовании изучали состояние органов мочеполовой системы и клиническую картину заболевания. С целью оценки состояния предстательной железы, семенных пузырьков и Куперовых желез проводили пальцевое ректальное исследование, при наличии показаний исследовали секрет простаты, проводили ультрасонографическое исследование предстательной железы на аппарате Aloka-900, с применением конвексного и линейного датчиков, трансректальное ультразвуковое сканирование и доплеровское ультразвуковое исследование - на аппарате Voluson 730 Pro (Австрия). Для топической диагностики воспалительного процесса мочеиспускательного канала проводили 2-х стаканную пробу Томпсона, осуществляли уретроскопическое исследование с помощью сухого уретроскопа УР-ВС-1.
Для оценки этиологического спектра уретрита от каждого пациента одновременно получали по 4 образца клинического материала уретры с помощью отдельных одноразовых стерильных зондов с ватным тампоном в следующем порядке:
1) для микроскопического исследования (окраска по Граму, световой микроскоп, увеличение х1000);
2) для исследования методом прямой иммунофлюоресценции на C.trachomatis (тест-система «ХлаМоноСкрин», ЗАО «НИАРМЕДИК ПЛЮС», Россия);
3) для культурального исследования на Ureaplasma spp., M.hominis (тест-система «Уреаплазма Микротест», «Микоплазма Микротест»)
4) для исследования молекулярно-биологическими методами – ПЦР (набор реагентов «ДНК-сорб-АМ», комплекты реагентов «Амплисенс») и НАСБА (тест системы с набором реагентов «РИБОТЕСТ-сорб» и «РИБОТЕСТ-NASBA») на C.trachomatis, N.gonorrhoeae, T.vaginalis, M.genitalium, Ureaplasma spp., HSV 1,2, G.vaginalis, M.hominis.
Обработка сигналов флуоресценции для ПЦР и НАСБА осуществлялась с помощью программного обеспечения пробора RotorGene 6000. После установления порога минимального значения флуоресцентного сигнала анализировались результаты амплификации клинических образцов и контролей (рис. 1).


Рис. 1. Результаты амплификации клинических образцов и положительного и отрицательного контролей ПЦР в реальном времени и НАСБА в реальном времени.
Лечение больных уретритом проводили в соответствии регламентирующими документами: Протоколом ведения больных «Гонококковая инфекция» (утвержден приказом МЗ РФ №415 от 20.08. 2003 г), Клиническими рекомендациями (2006) г., Европейскими стандартами диагностики и лечения заболеваний, передаваемых половым путем (2002 г.), Рекомендациями ВОЗ (2003).
Для статистической обработки данных применяли программы Statistica 6.0; SPSS 13,0; Biostat в среде Windows XP, также использовалось стандартное приложение Excel для Microsoft Office 2003.
Результаты собственных исследований и обсуждение
При анализе распределения больных основной группы по возрастному составу выявлено, что заболеваемость уретритом наблюдалась у молодых пациентов, находящихся в возрасте наибольшей сексуальной активности 21-25 лет (37,6%) (рис. 2).

Рис. 2. Распределение обследованных пациентов по возрастному составу.
Среди факторов риска способствующих инфицированию возбудителей ИППП, акцентировалось внимание на возрасте начала половой жизни, количестве половых партнеров, наличии случайных половых контактов, использование средств индивидуальной защиты и другие аспекты (рис. 3).
Анализ полученных данных позволил выявить достоверные отличия в сексуальном поведении пациентов основной и контрольной группы, способствующие заболеваемости ИППП: раннее начало половой жизни (до 18 лет), частая смена половых партнеров в течение жизни, случайные половые контакты, не использование барьерных методов контрацепции (презерватив), урологические заболевания, указания на ИППП в анамнезе (сифилис, гонорея, хламидиоз, трихомониаз).
Рис. 3. Факторы риска у пациентов I и II групп.
При физикальном обследовании пациентов первой группы наиболее частыми клиническими симптомами уретрита являлись уретральные выделения (75,2%), дизурия (68,3%) и такие признаки воспалительного процесса, как гиперемия (84,2%) и зуд/жжение (38,6%) в области наружного отверстия мочеиспускательного канала. У пациентов контрольной группы клинические проявления уретрита не определялись (рис. 4).
Рис. 4. Клинические проявления уретрита у пациентов I группы (n=101).
Уретральные выделения у большинства больных уретритом имели слизистый характер и отсутствовали у 24,7% обследованных мужчин I группы (рис. 5).

Рис. 5. Характер уретральных выделений у пациентов I группы (n=101).
При анализе длительности течения уретрита установлено, что 83 (82,1 %) пациента обратились к врачу в первые 2 недели заболевания; 14 (13,9%) – в течение 2-4 месяцев и 4 (4,0%) – отмечали симптомы заболевания более 4 месяцев, при этом продолжали иметь половые контакты, что имеет важное эпидемиологическое значение (рис. 6).
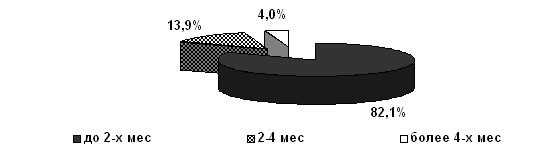
Рис. 6. Длительность течения уретрита у пациентов I группы (n=101).
Для определения характера и распространенности воспалительного процесса слизистой оболочки уретры выполнено уретроскопическое исследование 38 больным уретритом с торпидным или хроническим течением заболевания. При трансректальном ультразвуковом сканировании предстательной железы у 25 (24,8%) пациентов выявлены изменения, характерные для хронического простатита, у 8 (7,9%) отмечалось увеличение семенных пузырьков.
В результате проведенного клинико-инструментального обследования установлены различные изменения, характер и частота развития которых зависела от длительности течения уретрита (табл. 1).
Табл. 1
Зависимость выявленных изменений от длительности течения уретрита
| Выявленные изменения | Группа 1 (n=101) | p | |||||
| До 2-х мес. (n=83) | 2-4 месяца (n=14) | Более 4-х мес. (n=4) | |||||
| абс | % | абс | % | абс | % | ||
| Колликулит | 18 | 21,7 | 5 | 35,7 | 3 | 75 | <0,005 |
| Простатит | 15 | 18,1 | 7 | 50 | 3 | 75 | <0,005 |
| Везикулит -односторонний -двухсторонний | - - | - - | 3 1 | 21,4 7,1 | 2 2 | 50 50 | 0,0001 |
| Эпидидимит | - | - | 1 | 7,1 | 1 | 25 | >0,05 |
| Литреит | 2 | 2,4 | 3 | 21,4 | 2 | 50 | >0,05 |
| Морганит | 1 | 1,2 | 2 | 14,3 | 1 | 25 | >0,05 |
| Мягкий инфильтрат Переходный инфильтрат Твердый инфильтрат | 1 - - | 1,2 - - | 2 3 1 | 14,3 21,4 7,1 | - - 1 | - - 25 | <0,05 |
Далее представлены результаты сравнительной оценки эффективности установления этиологии уретрита с помощью одновременного использования рутинных лабораторных методов, применяемых в лечебно-профилактических учреждениях дерматовенерологического профиля и современных МАНК: ПЦР в реальном времени и НАСБА в реальном времени. Последние являются независимыми методами, в основе которых находятся различные принципы амплификации, типы нуклеиновых кислот, разные мишени амплификации.
При идентификации N.gonorrhoeae с помощью микроскопического и молекулярно-биологических методов, установлено совпадение результатов всех трех методов, что свидетельствует о наличии возбудителя в клиническом материале у 8 (7,9%) из 101 больных уретритом (табл. 2).
Табл. 2
Результаты идентификации N.gonorrhoeae у обследованных больных
| Методы лабораторной идентификации N.gonorrhoeae | Группа 1 (n=101) | Контрольная группа (n=31) | ||
| абс | % | абс | % | |
| ПЦР в реальном времени | 8 | 7,9 | - | - |
| НАСБА в реальном времени | 8 | 7,9 | - | - |
| Микроскопическое исследование | 8 | 7,9 | - | - |
При идентификации C.trachomatis с помощью ПИФ и МАНК (ПЦР и НАСБА) установлено значительное расхождение результатов и получение 25 неопределенных результатов при использовании метода ПИФ (табл. 3).
Табл. 3
Результаты идентификации C.trachomatis методами ПИФ и ПЦР в реальном времени
| Результаты исследования | Число обследованных пациентов I и II групп (n=132) | ||
| Положительный результат | Отрицательный результат | Неопределенный результат | |
| Только ПЦР Только ПИФ 1 Совпадение результатов ПЦР + ПИФ 1 | 24 19 8 | 36 16 64 | - 25 - |
Данное обстоятельство заставило предпринять дополнительное изучение имеющихся 30 образцов клинического материала с помощью ПИФ, но другим независимым экспертом. Оценка результатов ПЦР в реальном времени проводилась с помощью такого чувствительного и специфичного метода, как НАСБА в реальном времени, имеющего иной принцип амплификации и оценивающего наличие жизнеспособных микроорганизмов (табл. 4).
Проведенные исследования продемонстрировали наличие дискордантных данных при выявлении C.trachomatis методом ПИФ, оцененным двумя независимыми специалистами, при этом результаты ПЦР в реальном времени совпали с результатами НАСБА в реальном времени в 100% случаев, что свидетельствует о высокой степени субъективности метода ПИФ. Полученные результаты согласуются с данными литературы в том, что при использовании неамплификационных методов идентификации C.trachomatis (культуральный, ПИФ, ИФА) не выявляются от 20 до 40% больных хламидийной инфекцией [Battle T.J., 2001].
Таким образом, чувствительность и специфичность метода ПЦР в реальном времени и НАСБА в реальном времени для выявления C.trachomatis составили 100%, в то время как для ПИФ - 33,3% и 77,1% соответственно.
Табл. 4.
Сравнительные результаты выявления C.trachomatis методом ПИФ и МАНК (n=30)
| НАСБА в реальном времени | ПЦР в реальном времени | ПИФ 1 | ПИФ 2 |
| - | - | сомн | + |
| - | - | сомн | сомн |
| + | + | - | + |
| - | - | + | - |
| - | - | + | + |
| - | - | + | - |
| - | - | сомн | - |
| - | - | сомн | + |
| + | + | сомн | + |
| - | - | + | - |
| - | - | + | сомн |
| - | - | сомн | + |
| - | - | - | + |
| - | - | + | - |
| + | + | + | сомн |
| + | + | - | + |
| - | - | + | - |
| - | - | сомн | + |
| + | + | - | - |
| - | - | - | сомн |
| - | - | + | + |
| + | + | - | + |
| - | - | + | + |
| + | + | - | + |
| - | - | + | + |
| + | + | сомн | - |
| - | - | сомн | - |
| + | + | сомн | + |
| + | + | сомн | - |
| + | + | - | + |
При идентификации T.vaginalis установлено, что простейшие выявлены только с помощью МАНК у 2 (2%) из 101 больных уретритом. При микроскопическом исследовании данный возбудитель не был обнаружен. Косвенным подтверждением объективности результатов МАНК явилось обнаружение T.vaginalis у женщин-половых партнеров и эффективность этиотропного лечения больных уретритом с помощью антианаэробного препарата.
Для выявления такого труднокультивируемого микроорганизма, как M.genitalium используются только молекулярно-биологические методы [Taylor-Robinson D., 2002; Jensen J.S., 2004]. По результатам данного исследования M.genitalium выявлены у 8 (7,9%) из 101 больного уретритом и у 1 пациента контрольной группы с помощью МАНК.
В настоящее время ряд исследователей отводит важную роль U.urealyticum, как одному из частых этиологических агентов уретрита у мужчин [Молочков В.А., 2006; Yoshida T. et al., 2005]. С помощью культурального метода Ureaplasma spp. обнаружены у 14 (27,5%) из 51 больного уретритом. Методом ПЦР в реальном времени идентифицированы U.urealyticum у 13 (12,9%), U.parvum – у 14 (13,9%) больных I группы (табл. 5).
Табл. 5
Результаты выявления Ureaplasma spp. методом ПЦР в реальном времени
| Выявленные микроорганизмы | ПЦР (n=101) | Контрольная группа (n=31) | p | ||
| абс | % | абс | % | ||
| U.urealyticum | 13 | 12,9 | 2 | 6,5 | 0,5 |
| U.parvum | 14 | 13,9 | 4 | 12,9 | 0,8 |
Таким образом, ПЦР в реальном времени в отличие от культурального метода позволяет проводить видовую идентификацию Ureaplasma spp. и оценивать количественное содержание микроорганизмов, что имеет важное значение для доказательства их роли в инициировании воспалительного процесса.
Известно, что этиологическими агентами уретрита могут являться не только бактериальные, но и вирусные возбудители ИППП. С помощью МАНК вирус простого герпеса 1 (HSV 1) и/или 2-го типа (HSV 2) обнаружили у 6 (5,9%) больных уретритом, в то время как типичные герпетические высыпания имелись лишь у 3-х из 6 пациентов (табл. 6). У одного пациента с HSV 1 без герпетических высыпаний в области наружных половых органов при уретроскопическом исследовании обнаружены эрозивные элементы на слизистой оболочке уретры. Использование только рутинных методов обследования не позволило бы выявить больных герпетическим уретритом и назначить адекватную антивирусную терапию.
Таблица 6
Результаты идентификации HSV 1, HSV 2 с помощью ПЦР в реальном времени
| Лабораторные методы | Группа I (n=101) | |
| абс | % | |
| ПЦР в реальном времени | 6 | 5,9 |
С помощью ПЦР в реальном времени у 15 (14,9%) пациентов основной группы выявлены G.vaginalis, которые у 9 (8,9%) обнаруживалась в виде моноинфекции, что согласуется с данными авторов, предполагающих возможную этиологическую роль данного микроорганизма в развитии уретрита [Woolley PD et al., 1992; Razin S., 1998; Iser P. et al., 2005].
В настоящем исследовании у 7 (6,9%) пациентов I группы с уретритом выявлены M.hominis в ассоциации с другими микроорганизмами, что затрудняет оценку роли данного микроорганизма в развитии уретрита.
При анализе характера клинических проявлений уретрита в сопоставлении с выделенными микроорганизмами не было выявлено патогномоничных признаков воспалительного процесса, что подчеркивает важность использования современных лабораторных методов исследования (МАНК).
Полученные данные, при которых отмечено совпадение результатов независимых МАНК: ПЦР в реальном времени и НАСБА в реальном времени позволяют считать доказанным наличие выявленных возбудителей уретрита у обследованных больных. В основе методов лежат разные принципы амплификации, направленные на выявление разных генетических мишеней и типов нуклеиновых кислот, что обеспечивает объективность идентификации возбудителя [Воробьева Н.Е. и соавт., 2006; Johnson R.E. et al., 2002].
Применение МАНК в настоящем исследовании позволило установить этиологию воспалительного процесса у 67,9%, при использовании рутинных методов - у 25,2% больных уретритом (рис. 7).
Рис. 7. Спектр возбудителей уретрита, выявленных с помощью рутинных методов и МАНК.
Проведена оценка прогностического значения результатов лабораторной диагностики возбудителей ИППП на основании анализа эффективности этиотропной терапии уретрита.
Лечение гонококкового (8 больных) и негонококкового уретрита (74 больных) осуществляли в соответствии с регламентирующими нормативными документами. Контрольное клинико-лабораторное (по показаниям – инструментальное) обследование проводили через 1-2 и 30 дней после окончания лечения с помощью лабораторных методов, использовавшихся при установлении диагноза уретрита. Контрольное клинико-лабораторное обследование проведено 68 пациентам (с ГУ и НГУ). Эффективность лечения составила 95,6% (рис. 8)
Рис. 8. Эффективность лечения больных гонококковым и негонококковым уретритом
Следует подчеркнуть, что у 3 из 8 больных гонококковым уретритом с помощью МАНК одновременно были выделены другие возбудители воспалительного процесса (C.trachomatis, U.urealyticum), что позволило назначить адекватное лечение и предотвратить возможность развития постгонококкового уретрита. Кроме этого, использование МАНК для идентификации C.trachomatis позволило уточнить диагноз уретрита у 16 больных с ложноположительными результатами метода ПИФ. Только с помощью МАНК возможно было идентифицировать такой труднокультивируемый микроорганизм, как M.genitalium у 8 (7,9%) и T.vaginalis – у 2 (2%). Применение ПЦР в реальном времени позволило провести идентификацию видов U.urealyticum и U.parvum, что невозможно осуществить с помощью рутинных методов обследования.
Применение МАНК способствовало выявлению этиологических агентов воспалительного процесса в мочеиспускательном канале и назначению адекватной этиотропной терапии, что позволило достичь клинико-микробиологического излечения 95,6% больных уретритом, предотвратить развитие постгонококкового уретрита, других осложнений заболевания и предупредить инфицирование половых партнеров.
На основании полученных результатов разработан алгоритм ведения больных уретритом с использованием МАНК.
АЛГОРИТМ ВЕДЕНИЯ МУЖЧИН БОЛЬНЫХ УРЕТРИТОМ
Выводы
- Установлены факторы риска, способствующие распространению инфекций, передаваемых половым путем (ИППП) в современных условиях у мужчин больных уретритом в сравнении с контрольной группой: раннее начало половой жизни (70.3% и 48.4%, р<0.05), количество половых партнеров в течение жизни (68.3% и 22.6%, р<0.0001), наличие случайных половых контактов (64.4% и 25.8%, р<0.0001), не использование средств индивидуальной защиты (25,7% и 61,3%, р<0.0001), урологические заболевания (24.8% и 3.2%, р<0.01), перенесенные ИППП в анамнезе (28.7 % и 9.7%, р<0.05).
- Сопоставление результатов молекулярно-биологических методов - ПЦР в реальном времени и НАСБА в реальном времени, имеющих разный принцип амплификации, показало их полное совпадение при идентификации N.gonorrhoeae, C.trachomatis, T.vaginalis и M.genitalium, что является объективным доказательством наличия указанных инфекционных агентов в исследованном клиническом материале у мужчин больных уретритом.
- При использовании методов амплификации нуклеиновых кислот (ПЦР в реальном времени и НАСБА в реальном времени) этиологические агенты уретрита установлены у 67,9% обследованных мужчин, в то время как с помощью рутинного лабораторного исследования у 74,8% больных изучаемые возбудители не выявлены.
- Метод ПИФ при выявлении C.trachomatis продемонстрировал субъективизм в интерпретации результатов. Количество ложно-положительных результатов ПИФ в сравнении с методами амплификации нуклеиновых кислот при выявлении C.trachomatis составило 15,9%, ложно-отрицательных - 13,9% случаев.
- Установлено, что на современном этапе уретрит у мужчин имеет полиэтиологический характер, обусловленный: N.gonorrhoeae – 7,9%, C.trachomatis - 28,7%, M.genitalium - 7,9%, HSV 1,2 - 5,9%, T.vaginalis - 2,0%, U.urealyticum и U.parvum – 24,8% пациентов, G.vaginalis – 7,9%. У 29,7% обследованных указанные бактериальные и вирусные агенты не обнаружены.
- Разработан алгоритм ведения мужчин больных уретритом с использованием методов амплификации нуклеиновых кислот для идентификации этиологического агента. Данный алгоритм позволяет оптимизировать тактику терапии уретрита у мужчин, вызванного ИППП.
Практические рекомендации
- Использование метода ПИФ в рутинной практике лечебно-профилактических учреждений является нецелесообразным для выявления C.trachomatis у мужчин с уретритом.
- Высокая диагностическая чувствительность и специфичность ПЦР «в реальном времени» и НАСБА по сравнению с традиционными методами лабораторной диагностики, позволяет выявить широкий спектр возбудителей ИППП у больных уретритом и минимизировать количество инвазивных манипуляций для получения клинического материала.
- Алгоритм ведения больных уретритом должен включать современные молекулярно-биологические методы исследования для установления этиологического агента заболевания.
Список опубликованных работ
- Кисина В.И., Ширшова Е.В., Забиров К.И., Чижов С.А., Разина С.Е. Клинические синдромы, ассоциированные с генитальными микоплазмами: диагностика и лечение // Вестник дерматологии и венерологии.- 2004.- № 5.-С.16-23.
- Кисина В.И., Ширшова Е.В. Существует ли связь генитальных микоплазм с патологией органов мочеполовой системы? // Consilium medicum.- 2005.-Т. 7.- № 7.-С. 533-541.
- Кисина В.И., Ширшова Е.В., Забиров К.И., Мартазинова С.К. Современные подходы к диагностике и лечению негонококковых уретритов // Consilium medicum.- 2005.-приложение.-С. 26-30.
- Кисина В.И., Ширшова Е.В. Значение генитальных микоплазм в развитии клинических синдромов у женщин // Врач.- 2006.- № 2.-С. 6-10.
- Молочков А.В., Кисина В.И, Ширшова Е.В. Современные подходы к лечению урогенитального хламидиоза // Врач.- 2006.- № 2.-С. 11-15.
- Забиров К.И., Кисина В.И, Мусаков В.Ю., Ширшова Е.В, Трачук И.И., Самхарадзе А.Д. Cовременное состояние проблемы диагностики и лечения больных хроническим бактериальным простатитом // Consilium medicum.- 2006.-Т. 8.- № 4.-С. 30-33.
- Кисина В.И., Гущин А.Е., Ширшова Е.В. Обоснование разработки алгоритма ведения больных уретритом // Сборник тезисов 6 Научно-практической конференции ММА им. И.М.Сеченова. М., 2006.-С. 234-236.
- Ширшова Е.В., Цеслюк М.В., Кисина В.И., Гущин А.Е., Рыжих П.Г., Шипулин Г.А. Уретриты у мужчин и перспективы их диагностики // Тезисы научных работ 10 Всероссийской конференции дерматовенерологов. М., 2006.-С. 72-73.
- Прилепская В.Н., Кисина В.И., Соколовский Е.В., Савичева А.М., Гомберг М.А., Гущин А.Е., Забиров К.И., Ширшова Е.В. К вопросу о роли микоплазм в урогенитальной патологии // Гинекология.- 2007.-Т. 9.- № 1.-С. 31-37.
- Ширшова Е.В. Уретриты у мужчин: диагностика и лечение // Альманах клинической медицины.- 2007.-Т. 15.-С. 123-127.
- Гущин А.Е., Ширшова Е.В., Цеслюк М.В., Кисина В.И., Шипулин Г.А. Применение реакции транскрипционной амплификации НАСБА для верификации диагноза хламидийной инфекции, основанного на результатах ПИФ и ПЦР // Тезисы научных работ II Всероссийского конгресса дерматовенерологов. Санкт-Петербург, 2007.-С. 156.

