Чрескожная этаноловая деструкция узловых образования щитовидной железы
На правах рукописи
Когут Оксана Богдановна
Чрескожная этаноловая деструкция узловых образования щитовидной железы
14.00.27 - хирургия
АВТОРЕФЕРАТ
диссертации на соискание ученой степени
кандидата медицинских наук.
Москва 2009
Работа выполнена в Государственном образовательном учреждении высшего профессионального образования «Российский государственный медицинский университет Федерального агентства по здравоохранению и социальному развитию».
Научный руководитель:
Доктор медицинских наук, профессор Щеголев Александр Андреевич
Официальные оппоненты:
Доктор медицинских наук, профессор Кузнецов Николай Алексеевич
Доктор медицинских наук, профессор Кузеев Рашид Евгеньевич
Ведущая организация: Московский областной научно-исследовательский клинический институт им М.Ф.Владимировского
Защита состоится «9» ноября 2009 года в14.00 часов на заседании Диссертационного Совета Д 208.072.03 при Российском государственном медицинском университете по адресу: 117997, Москва, ул. Островитянова,1.
С диссертацией можно ознакомиться в библиотеке Российского государственного медицинского университета по адресу: 117997, Москва, ул. Островитянова, 1.
Автореферат разослан «7» октября 2009 года.
Ученый Секретарь диссертационного cовета
доктор медицинских наук, профессор М.Ш. Цициашвили
1. Общая характеристика работы.
- Актуальность проблемы.
На сегодняшний день узловой зоб является одним из наиболее распространенных заболеваний в мире, причем узлы в щитовидной железе (ЩЖ) выявляют у 40 % женщин и у 28 % мужчин в возрасте преимущественно старшее 45 лет (Дедов И.И., 2000; Гринева Е.Н., 2003; McCower K.D. et al.,1980; Lima N. et al., 1997). Более достоверные данные о распространенности тиреоидной патологии были получены при исследовании щитовидной железы в ходе аутопсий (Калинин А.П. с соавт., 2004; Киселева Т.П. с соавт., 2004; Papini E. et al., 1998). Так, среди пациентов, у которых клинически никакой патологии щитовидной железы выявлено не было, при аутопсии тем не менее узловые образования в ней обнаружены в 49,5% наблюдений: множественные узлы были выявлены в 37,3%, а единичные – 12,2% (Калинин А.П., 2004).
К сожалению, единой общепринятой тактики лечения узлового зоба не существует (Гринева Е.Н., 2003; Александров Ю.К. с соавт., 2005; Wang C.et al, 1997; Gastro M.R.et al,1997; Gastro M.R et al,2002; Lewis E. et al, 2002).
В настоящее время можно отчетливо проследить две явные тенденции, которые, вместе оттолкнувшись от актуальности проблемы лечения доброкачественных образований щитовидной железы в целом, постепенно расходятся все дальше друг от друга. С одной стороны, это настойчивое желание эндокринологов придерживаться максимально консервативной тактики лечения узлового зоба, которая включает динамическое наблюдение и применение препаратов левотироксина и йода (Дедов И.И.,2003; Bennedbaek F.N. et al, 1997; Walsh et al., 2007). С другой стороны, это максимально радикальный подход хирургов в связи с их «боязнью» неопластических процессов (Валдина Е.А., 1993; Романчишен А.Ф., 1994; Брейдо И.С., 1998; Charib H. et al., 1995; Charib H. et al., 1997).
К сожалению, и консервативное и хирургическое лечение имеют свои недостатки.
Супрессивная терапия препаратами левотироксина эффективна только у 10-20% пациентов, кроме того, может вызвать остеопороз и провоцировать появление сердечной патологии (Шухгалтер И.А., 1990; Bennedbaek F.N., 1997; Gelczer R.K. et al, 1998; Marchesi M. Et al, 1998).
Динамическое наблюдение по отношению к узловому коллоидному пролиферирующему зобу небольшого размера приводит к тому, что значительная часть пациентов в конечном итоге все равно обращается к хирургу с имеющимися признаками компрессии, косметическим дефектом, функциональной автономией щитовидной железы (Зурнаджъянц В.А.с соавт., 2004; Александров Ю.К с соавт., 2005; Antonelli A. Et al., 1994; Angelini F.et al., 1996). В этих случаях хирургическое вмешательство приходится выполнять у пациентов уже более старших возрастных групп с более высокой вероятностью развития осложнений со стороны сердечно-сосудистой, дыхательной и других систем организма в послеоперационном периоде (Барсуков А.Н. с соавт., 2000; Зубеев П.С. с соавт., 2004; Селиверстов О.В. с соавт., 2004; Александров Ю.К. с соавт., 2005; Verbe G. et al., 1994; Angelini F. et al., 1996; Chiovato I. et al., 1997; Cherenko S.M., 1998).
Одним из показаний к хирургическому лечению узлового зоба долгое время считался высокий риск малигнизации узлов, однако, как выясняется по мере накопления материала, злокачественными являются только 5-7% всех узловых образований (Дедов И.И. с соавт., 2000; Валетова Н.Ю. с соавт., 2004; Шулутко А.М. с соавт., 2004; Bennedbaek F.N. et al., 1998). Кроме того, существующие способы хирургической коррекции травматичны, нередко чреваты развитием грозных и стойких осложнений (Торопов Ю.Д. с соавт., 1990; Калинин А.П.,2004; Miccoli P. Et al., 1998). Учитывая все вышеизложенное, становится актуальным внедрением малоинвазивных методов лечения узлового коллоидного эутиреоидного зоба, в частности, чрескожной этаноловой деструкции (ЧЭД).
Несмотря на то, что разработкой этого метода занимаются во многих странах и регионах Российской Федерации, остаются спорными вопросы, касающих показаний к проведению ЧЭД, в частности в зависимости от первоначального размера узла, методики ее выполнения, критериев оценки эффективности лечения (Angelini F.et al., 1996; Bennedbaek F.N. et al., 1998; Gonsorcikova V. et al., 1998; Martino E. Et al., 2000; Del Prete S. et al., 2001; Fukurani N., 2002; Chu C.H. et al., 2003).
Решение этих вопросов обусловили цель работы
1.2 Цель работы:
Улучшение результатов лечения больных с узловыми формами зоба.
1.3 Задачи исследования:
1. Разработать критерии оценки эффективности чрескожной этаноловой деструкции в лечении узлового коллоидного эутиреоидного зоба.
2. Изучить результаты чрескожной этаноловой деструкции в зависимости от первоначального размера узлового образования щитовидной железы.
3. Провести сравнительный анализ осложнений чрескожной этаноловой деструкции и хирургического лечения узлового зоба.
4. Сравнить отдаленные результаты чрескожной этаноловой деструкции, хирургического лечения и динамического наблюдения больных с узловым коллоидным эутиреоидным зобом.
1.4 Научная новизна
Новым в работе явился сравнительный анализ результатов этаноловой деструкции узловых образований щитовидной железы, хирургического лечения и динамического наблюдения больных с узловым зобом.
Разработана оригинальная методика проведения ЧЭД, основанная на зависимости количества вводимого этанола от объема узла и его распространения в момент введения.
Разработаны критерии оценки эффективности чрескожной этаноловой деструкции узлового коллоидного пролиферирующего эутиреоидного зоба.
На большом клиническом материале обоснована ведущая роль ультразвукового исследования (УЗИ) и пункционной тонкоигольной аспирационной биопсии (ПТАБ) под контролем УЗИ в диагностике узлового пролиферирующего коллоидного зоба.
Впервые доказана эффективность ЧЭД у больных с узловым коллоидным пролиферирующим зобом небольшого размера (узлы диаметром менее 2,0 см).
Обоснована целесообразность проведения ЧЭД узловых образований щитовидной железы небольшого диаметра для прекращения и предупреждения дальнейшего роста узлов.
1.5 Практическая значимость результатов исследования
Результаты проведенных исследований имеют непосредственное приложение в хирургической эндокринологии, а именно к проблеме лечения доброкачественных образований щитовидной железы.
Доказано, что ЧЭД узлового зоба позволяет значительно улучшить качество жизни пациентов, у которых хирургическое лечение невозможно в связи с наличием выраженной сопутствующей патологии, а консервативной лечение неэффективно; а также пациентов с рецидивным зобом с имеющимися послеоперационными осложнениями.
Важным является то, что практическое отсутствие осложнений после ЧЭД позволяет проводить лечение в амбулаторных условиях, что, несомненно, является более благоприятным для больных и значительно снижает экономические затраты.
Предложенная тактика дифференцированного подхода к лечению доброкачественных узловых образований щитовидной железы позволяет рассматривать ЧЭД как альтернативный метод лечения исследуемой патологии.
1.6 Положения, выносимые на защиту:
1. Обследование больных с узловыми образованиями щитовидной железы обязательно должно включать УЗИ и ПТАБ под контролем УЗИ.
2. Критериями эффективности ЧЭД узлового коллоидного пролиферирующего эутиреоидного зоба являются устранение клинических его проявлений, уменьшение в размерах или отсутствие роста узла.
3. Эффективность ЧЭД зависит от первоначального размера узлового образования.
4. При выполнении ЧЭД необходимо строгое соблюдение методики:
- четкая визуализация иглы на всем протяжении;
- количество вводимого этанола зависит от первоначального размера узла и должно составлять до 30% от его объема;
- при узлах большого объема первая инъекция спирта выполняется в центральную зону образования, последующие – в периферические;
- при распространении склерозанта за пределы узла (даже если введено меньший по объему спирт) введение этанола в узел должно прекращаться.
5. Отсутствие грозных и стойких осложнений, потери трудоспособности позволяет проведение ЧЭД в амбулаторных условиях.
6. Существенным недостатком хирургического лечения являются развитие послеоперационных осложнений, послеоперационного гипотиреоза, рецидива зоба, наличие послеоперационного рубца.
7. В ходе динамического наблюдения пациентов с узловым коллоидным пролиферирующим эутиреоидным зобом в отдаленные сроки отмечено у 85,7% больных рост узлов, у 10,7% больных - компрессионный синдром, у 7,1% больных – косметический дефект, а у 1,8% больных – декомпенсированная функциональная автономия.
1.7 Внедрение результатов исследования
Основные положения и рекомендации диссертационной работы внедрены в практическую работу отделения эндокринной хирургии и отделения УЗ и функциональной диагностики ГКБ № 36 г. Москвы, используются на кафедре хирургических болезней Московского факультета РГМУ при обучении студентов, интернов и ординаторов.
1.8 Апробация работы
Основные положения диссертации доложены и обсуждены на объединенной научно-практической конференции сотрудников кафедры хирургических болезней Московского факультета РГМУ и врачей хирургических отделений и отделения ультразвуковой и функциональной диагностики ГКБ№ 36 г. Москвы (13 февраля 2009 года).
1.9 Публикации
По теме диссертации опубликовано 9 печатных работ в центральных журналах, материалах конференций.
Материалы диссертации доложены на:
1. VI научно-практической конференции поликлинических хирургов Москвы и Московской области «Проблемы амбулаторной хирургии» 2005 г., г. Москва.
2. Российском симпозиуме по хирургической эндокринологии «Современные аспекты хирургической эндокринологии» 2005 г., г. Рязань.
3. VII научно-практической конференции поликлинических хирургов Москвы и Московской области «Проблемы амбулаторной хирургии» 2006 г., г. Москва.
4. VIII научно-практической конференции поликлинических хирургов Москвы и Московской области «Проблемы амбулаторной хирургии» 2007 г., г. Москва.
5. Научно-практической конференции «Актуальные вопросы клинической и экспериментальной медицины» май 2009, г. Санкт-Петербург.
1.10 Объем и структура работы
Диссертация изложена на русском языке на 124 страницах машинописного текста и состоит из введения, 4 глав, заключения, выводов, практических рекомендаций и указателя литературы. Работа иллюстрирована 11 рисунками, 19 таблицами и 18 диаграммами. Указатель литературы включает 92 отечественных и 90 зарубежных авторов.
2. Основное содержание работы.
2.1 Характеристика больных
В основу работы легли данные клинического обследования и лечения 282 больных с узловым эутиреоидным зобом, из которых 226 больных находились на лечении в отделении эндокринной хирургии в ГКБ №36 г. Москвы и 56 больных находились на амбулаторном наблюдении в поликлинике №130 г. Москвы.
В данном исследовании критерием разделения больных на группы явился первоначальный размер узла ЩЖ. По данным подавляющего большинства исследователей (Дедов И.И. с соавт., 2000; Cooper D.S., 1995; Lippi F.et al., 1996; Fuessl H.S., 2000; Belfiore A. et al., 2001) хирургическое лечение показано пациентам с узловыми образованиями, диаметр которых составляет 2,0 см и более. Больным с узлами менее 2,0 см в диаметре показано проведение консервативного лечения или динамического наблюдения. В соответствии с этим в основу деления больных на группы был положен именно первоначальный размер узловых образований щитовидной железы, что и определяло тактику лечения.
I группа: 153 больных с узловым пролиферирующим коллоидным зобом. Наибольший диаметр узловых образований составил 2,0 см и более. Принципиально всем пациентам данной группы было показано хирургическое лечение. Однако, 32 больным (IА подгруппа) в связи с высоким риском хирургического вмешательства из-за наличия выраженной сопутствующей патологии или категорического отказа больного от хирургического лечения проводилась ЧЭД, а остальным 121 пациентам (IБ подгруппа) выполнялось хирургическое лечение.
II группа: 129 больных с узловыми образованиями щитовидной железы менее 2,0 см в диаметре, из которых 73 больным (IIА подгруппа) выполнена чрескожная этаноловая деструкция, а остальным 56 пациентам (IIБ подгруппа) проводилось динамическое наблюдение в амбулаторных условиях.
Касаясь общей характеристики, необходимо отметить, что мужчины составили 27 (9,6%) больных и женщины - 255 (90,4%) больных. Соотношение мужчин и женщин составило 1:9,4. Возраст больных варьировал от 20 до 82 лет, средний возраст составил 56,1±11,9 лет.
В данное исследование включены больные с доброкачественными узловыми образованиями щитовидной железы: 106 больных (37,6%) с узловым зобом, 89 больных (31,6%) с многоузловым зобом и 87 больных (30,8%) с рецидивным зобом. Среди пациентов с рецидивным зобом у 54 (19,1%) пациента выявлен рецидивный одноузловой зоб и у 33 (11,7%) больных – рецидивный многоузловой зоб.
По данным ультразвукового исследования гипоэхогенные узлы выявлены у 124 пациентов (44%), кисты – у 43 больных (15,2%), узлы с частичной кистозной дегенерацией - у 70 (24,8%) и изоэхогенные – у 45 (16%) пациентов.
Критериями включения пациентов в данное исследование являлись:
- Наличие узловых образований в щитовидной железе, подтвержденные или выявленные сонографическим исследованием.
- Доброкачественный характер образования (пролиферирующий коллоидный зоб), что было подтверждено цитологически при пункционной тонкоигольной аспирационной биопсии, произведенной под контролем УЗИ; а также отсутствие косвенных сонографических и клинических признаков злокачественности.
- Эутиреоидное состояние (уровень ТТГ от 0,5 до 4 мМЕ/л).
Абсолютным критерием исключения больных в данное исследование явилось подозрение на злокачественную природу узлового образования щитовидной железы.
В соответствии с целями и задачами диссертационного исследования в лечении больных с доброкачественными узловыми образованиями щитовидной железы, включенных в настоящую работу, применялись разные методы: 105 (37,2%) пациентам проводился курс ЧЭД, 121 (42,9%) пациент был оперирован и 56 (19,9%) пациентов находились на динамическом наблюдении в поликлинике.
2.2 Методы обследования
В соответствии с целями и задачами диссертационной работы в настоящем исследовании использован метод комплексной клинико-лабораторной диагностики узлового зоба, ультразвуковое исследование с помощью сканера фирмы «Mindray DP 3300» линейным датчиком частотой 7,5 МГц в В-режиме, пункционная тонкоигольная аспирационная биопсия под контролем ультразвукового исследования, по показаниям - сцинтиграфия и компьютерная томография щитовидной железы.
Методика комплексного клинико-лабораторного исследования.
К методам обследования больных с заболеваниями щитовидной железы относятся клиническое обследование и методы оценки функции и структуры ЩЖ. Клиническое обследование включало сбор жалоб, анамнез и объективных данных.
Метод оценки функционального состояния щитовидной железы. Функциональное состояние щитовидной железы оценивалось путем определения уровня ТТГ в крови чувствительным методом (система «Амерляйт»).
Методика ультразвукового исследования.
При исследовании пациент располагался на кушетке, лежа на спине с валиком, положенным под шею; голова запрокинута назад. В процессе выполнения УЗИ ЩЖ оценивали макроструктуру и анатомо-топографическое положение органа, состояние окружающих тканей. При оценке узловых образований щитовидной железы мы учитывали наличие симптомокомплекса доброкачественности новообразований, который включает в себя:
- правильная форма,
- изо-гипоэхогенная ткань,
- гидрофильная или «кистозная» граница,
- наличие кистозных полостей, кроме «периферической»,
- отсутствие гиперэхогенных включений (допустимы единичные объемные с акустической и без акустической тени: крупные кальцификаты и фиброзно-склеротические участки, характерные для длительно существующих образований),
- отсутствие васкулярных структур (допустимо наличие отдельных тонких линейных).
Объем узлового образования рассчитывался по формуле (Ильин А.А, 2001):
V=A х B х C х k, где V – объем образования,
А, В, С – размеры узла: А - ширина, В - глубина, С - длина – наибольший размер узла,
k- константа =0,52.
Методика пункционной тонкоигольной аспирационной биопсии под контролем УЗИ.
Используя метод «свободной руки», под ультразвуковым контролем выполнялась пункция узлового образования шприцом с диаметром иглы 21 G аспирационным методом. На экране ультразвукового сканера игла визуализировалась в виде гиперэхогенной линейной тени (рисунок №1).
Рисунок №1. Эхографическая визуализация иглы в полости узлового образования ЩЖ.

Если диаметр узлового образования превышал более 2 см, то забор материала проводился из трех участков. ПТАБ узловых образований ЩЖ проводилась без предварительной местной анестезии.
Сцинтиграфия щитовидной железы и компьютерная томография проводились только при загрудинном расположении зоба, когда пальпация и УЗИ щитовидной железы затруднены.
Методика проведения чрескожной этаноловой деструкции.
Непосредственно перед этанол-деструкцией выполнялось ультразвуковое исследование, при котором определялись размеры узлового образования, его локализация и глубина расположения в паренхиме ЩЖ. После визуализации узла, подлежащего деструкции, передняя поверхность шеи и датчик сканера обрабатывались 70% раствором этилового спирта. Используя метод «свободной руки», под ультразвуковым контролем выполнялась пункция узлового образования шприцом с диаметром иглы 21 G, после чего в узел вводился 96% раствор этанола. Врач ультразвуковой диагностики лоцирует узел и вводимую иглу таким образом, чтобы проводимая хирургом игла не повредила окружающие органы и в то же время была введена в заданную точку образования, подлежащего деструкции, и визуализирована на всем протяжении (игла лоцируется в виде гиперэхогенной линейной тени). Введение спирта в узел определяется на экране монитора в виде «белого облачка», заполняющее образование изнутри (рисунок №2).
Рисунок №2. Момент инстилляции этанола в узел ЩЖ.

Количество вводимого спирта нами определено экспериментально и с помощью УЗИ. Перед хирургическим вмешательством больным с солитарными узловыми образованиями рассчитывали объем узла по данным ультразвукового исследования. Затем в удаленный макропрепарат (узел) вводился 96% раствор этанола, окрашенный раствором бриллиантового зеленого. После этого отмечали распространение красителя по узлу и его распространение за переделы образования. В ходе исследования выявлено, что при объеме вводимого красителя свыше 30% от объема узла отмечалось вытекание его за пределы образования. При образованиях объемом менее 2,0 см в диаметре, как правило, происходило заполнение красителем всего узла, а при узлах большого диаметра отмечалось неравномерное «растекание» красителя в пределах узлового образования. По результатам ультразвукового исследования, проведенного в первые-вторые сутки после ЧЭД, в узле отмечалось повышение гипоэхогенности в зоне введения и распространения спирта. Эхогенность участков узла, куда «не попал» спирт (преимущественно периферические зоны образования) не менялась.
Курс лечения включал три инъекции 96% раствора этанола с интервалом в два дня. Количество вводимого спирта определялось в зависимости от объема узла и составляло до 30 % от объема узла. Если отмечалось распространение этанола за пределы контура узла (даже если введен не весь рассчитанный объем склерозанта), то введение спирта прекращалось.
Первая инъекция этанола производилась непосредственно в центральную часть узла. Это приводит к «заполнению» этанолом всего объема узла. При узлах большого объема при последующих инъекциях этанол вводился в периферические зоны образования.
Деструкция узлов с кистозной дегенерацией имела свои особенности. При узлах с частичной кистозной дегенерацией вначале выполнялась аспирация жидкостного компонента, а затем без извлечения иглы вводился этанол, объем которого определялся в зависимости от первоначального объема узла. Деструкция узлов с кистозной дегенерацией, превышающей 95%, проводилась в несколько этапов: выполнялась аспирация содержимого кистозной полости с последующим введением 96% раствора этанола в зависимости от первоначального объема узла (игла не извлекалась), затем через 30 секунд этанол удалялся путем отсасывания его шприцем. Такая методика приводит к «смыканию» стенок кистозной полости.
После проведения манипуляции на место инъекции на 2-3 мин накладывалась асептическая наклейка.
2.4 Методика оценки эффективности лечения.
Критерии оценки эффективности ЧЭД.
В соответствии с целями и задачами исследования избраны следующие критерии оценки эффективности ЧЭД:
- для больных, у которых наличие узла (узлов) в ЩЖ проявлялось клиническими симптомами (косметический дефект, компрессионный синдром), считали лечение эффективным в том случае, если уменьшение размеров узла приводило к купированию компрессионного синдрома и устранению видимой деформации шеи. Данной категории больных ЧЭД выполнялась в связи с высоким хирургическим риском (выраженная сопутствующая патология, наличие послеоперационных осложнений у ранее оперированных больных по поводу узлового зоба в виде повреждения возвратного нерва) или при категорическом отказе от операции;
- для больных, не имеющих каких-либо клинических проявлений зоба, считали лечение эффективным, если после проведения курса этаноловой деструкции за время наблюдения отсутствовал рост узла. Подавляющая часть пациентов данной категории имели образования в щитовидной железе менее 2,0 см в диаметре.
Кроме оценки эффективности ЧЭД представляет непосредственный интерес динамика изменений размеров узла, что также было прослежено и отображено в настоящей работе. Степень уменьшения узла оценивалась по классификации M.Bartos, предложенной в 1999 г: 1. Полное исчезновение узла или рубец на месте узла – хороший результат. 2. Уменьшение узла более чем на половину от первоначальных размеров – удовлетворительный результат. 3. Уменьшение размеров узла менее чем на 50% - плохой результат.
Критерии оценки результатов хирургического лечения. В качестве критериев неудовлетворительных результатов хирургического лечения рассматривали развитие ранних послеоперационных осложнений, рецидив узлообразования при обследовании в отдаленные сроки после операции, появление компрессионного синдрома и косметического дефекта. Соответственно лечение считали эффективным при отсутствии косметического дефекта, компрессионного синдрома и рецидива заболевания.
Результат амбулаторного наблюдения. При проведении динамического наблюдения за пациентами с узловым зобом результат расценивали как отрицательный в случае:
- если у больного появляются жалобы на видимую деформацию шеи и/или симптомы компрессионного синдрома в связи с ростом узла;
- если развивается тиреотоксикоз (декомпенсированная функциональная автономия щитовидной железы).
2.3. Статистическая обработка полученных данных.
Статистическая обработка материалов диссертационной работы выполнена на персональном компьютере с использованием пакетов программ Excel и Access 2006 компании Microsoft (США), для чего была создана, заполнена и обработана электронная база данных 282 пациентов, вошедших в исследование (в формате Access 2006 компании Microsoft (США)).
3. Полученные результаты.
В настоящей работе, в соответствии с задачами исследования, проведена сравнительная оценка результатов лечения пациентов подгрупп (IА и IБ и соответственно IIА и IIБ). Оценка эффективности лечения проводилась непосредственно после завершения курса лечения и в отдаленном периоде (через 6, 12, 18 и 24 месяца). Основными методами дистанционного обследования этих больных явились клинические и лабораторные данные, ультразвуковое исследование щитовидной железы.
3.1 Результаты лечения больных IА подгруппы.
В IА подгруппу включены 32 пациента с узловыми образованиями щитовидной железы с наибольшим диаметром более чем 2,0 см. В данную подгруппу включены больные с высоким хирургическим риском (тяжелая сопутствующая патология, наличие послеоперационных осложнений у больных с рецидивным зобом в виде повреждения возвратного нерва) и больные, которые категорически отказались от хирургического лечения. ЧЭД в связи с невозможностью хирургического лечения из-за наличия выраженной сопутствующей патологии выполнена 21 (65,6%) больному, 11 (34,4%) больным – в связи категорическим отказом от хирургического лечения. Компрессионный синдром среди больных IА подгруппы отмечен у 7 (21,9%) больных, косметический дефект – у 10 (31,2%) больных.
В данную подгруппу включены 21 больной с узловым зобом (65,6%), 2 больных (6,3 %) с многоузловым зобом, 6 больных (18,8 %) с рецидивным узловым зобом и 3 (9,3%) больных с рецидивным многоузловым зобом.
Среди образований, которые подверглись ЧЭД, гипоэхогенные узлы составили 15 образований (46,9 %), кисты - 4 образования (12,5 %), узлы с частичной кистозной дегенерацией - 5 (15,6 %) образований, изоэхогеннные - 8 (25 %) образований.
Наибольший диаметр узловых образований варьировал от 2,0 до 5,2 см. В зависимости от размера узловых образований щитовидной железы больные распределились следующим образом: у 21 (65,6%) больного – узлы с наибольшим диаметром от 2,0 до 3,0 см, у 9 (28,1%) больных – от 3,0 до 4,0 см и у 2 (6,3%) больных – узлы более 4 см в диаметре. Объемы узлов ЩЖ, которые подвергали ЧЭД, колебались от 1,4 мл до 51,9 мл.
Результаты прослежены непосредственно после лечения и в отдаленном периоде. Среди пациентов IА подгруппы осложнений системного характера не отмечено. В момент проведения курса этаноловой деструкции у одной больной выявлен экхимоз на передней поверхности шеи в области пункций, который самостоятельно регрессировал. Болевой синдром после проведения манипуляции был слабовыраженный (5-10 мин) и купировался самостоятельно. Только у двух больных в первый день после инъекции этанола имелся болевой синдром, который потребовал обезболивания ненаркотическим анальгетиком (кеторол 10 мг/сут per os). У одного больного выявлен транзиторный парез возвратного нерва. Подвижность голосовой связки восстановилась самостоятельно через 1 месяц после проведения курса этаноловой деструкции.
Отдаленные результаты обследования прослежены через 6, 12, 18 и 24 месяца после проведения курса ЧЭД (диаграмма №1).
Диаграмма №1. Динамика размеров узловых образований ЩЖ (IА подгруппа, n=32).

Проведенное обследование больных IА подгруппы в отдаленные сроки после ЧЭД показало, что у подавляющего большинства (90%) больных отмечено отсутствие роста узлов щитовидной железы, уменьшение размеров узлового образования, купирование компрессионного синдрома, отсутствие косметического дефекта, вызванного узловыми образованиями щитовидной железы. В ходе исследования выявлено, что характер узлового образования не оказал влияния на эффективность лечения (исключение составляли кисты и узлы с кистозной дегенерацией - во всех случаях отмечалось регрессия узла более чем на 50%). Значимыми для результатов лечения оказались размеры узлового образования: в течение всего срока наблюдения у больных с узловыми образованиями щитовидной железы диаметром от 2,0 до 4,0 см отмечена регрессия узлов. К моменту окончания срока наблюдения (24 месяца) у всех больных с узловыми образованиями от 2,0 см до 4,0 см в диаметре отмечена регрессия узлов более чем на 50%.
У двоих больных ЧЭД не привела к ожидаемому эффекту (сохранялись видимая деформация шеи и компрессионный синдром). Диаметр узлов у данных больных составил более 4,0 см.
3.2. Результаты лечения больных IБ подгруппы.
В IБ подгруппу включены 121 пациента с узловыми образованиями щитовидной железы более 2,0 см в диаметре. Все пациенты данной подгруппы оперированы по поводу узлового пролиферирующего коллоидного эутиреоидного зоба.
До лечения у 30 (24,8%) больных отмечено наличие косметического дефекта, у 29 (24%) пациентов – компрессионного синдрома и у 62 (51,2%) больных имелся узловой зоб без клинических проявлений.
Среди больных данной подгруппы одноузловой зоб выявлен у 30 больных (24,8%), у 56 пациентов (46,3%) многоузловой зоб и еще у 35 больных (28,9%) рецидивный зоб, в том числе у 10 больных (8,2%) - рецидивный узловой зоб и у 25 больных (20,7 %) - рецидивный многоузловой зоб.
Больным IБ подгруппы выполнялась субтотальная субфасциальная резекция щитовидной железы либо доли щитовидной железы в зависимости от характера патологии. В общей сложности выполнено 81 (66,9%) субтотальных субфасциальных резекций ЩЖ, 22 (18,2%) субтотальных субфасциальных резекций правой доли ЩЖ и 18 (14,9%) субтотальных субфасциальных резекций левой доли ЩЖ.
Результаты прослежены непосредственно после лечения и в отдаленном периоде через 6, 12, 18 и 24 месяца после лечения.
Первые сутки после операции больные находились под наблюдением в послеоперационной палате с отдельным медицинским постом. У больных в раннем послеоперационном периоде отмечался выраженный болевой синдром, который купировался парентеральным назначением ненаркотических анальгетиков (кеторол 30 мг/сут в/м). Продолжительность выраженного болевого синдрома составляла в среднем 3,22±0,18 дня.
Процент ранних послеоперационных осложнений в этой подгруппе составил 5,8% (таблица №1).
Таблица №1. Послеоперационные осложнения в IБ подгруппе (n=121).
| Послеоперационные осложнения | Количество больных | |
| Абсолютное | % | |
| Повреждение возвратного нерва | 2 | 1,7 |
| Кровотечения | 1 | 0,8 |
| Гипопаратиреоз | 3 | 2,5 |
| Лимфоррея | 1 | 0,8 |
| Всего | 7 | 5,8 |
К другим недостаткам хирургического лечения также можно отнести косметический дефект на передней поверхности шеи (послеоперационный рубец); длительный послеоперационный болевой синдром (3,22±0,18 дней); временная потеря нетрудоспособности до 1-1,5 месяцев; послеоперационный гипотиреоз, требующий заместительной терапии препаратами гормонов щитовидной железы в раннем послеоперационном периоде у 79,3% больных; проведение лечения только в стационарных условиях. К моменту окончания срока наблюдения (через 24 месяца с момента операции) рецидив выявлен у 8% больных, который потребовал либо повторного оперативного вмешательства (2 пациента), либо выполнения ЧЭД (2 пациента); заместительная терапия препаратами гормонов щитовидной железы проводилась у 98% больных.
3.3 Результаты лечения больных IIА подгруппы.
Во IIА подгруппу включены 73 (56,6%) пациента с узловыми образованиями щитовидной железы диаметром менее 2 см, протекающими без каких-либо клинических проявлений. Больным данной подгруппы ЧЭД выполнялась с целью прекращения дальнейшего роста узлов.
Среди больных IIА подгруппы узловой зоб выявлен у 29 больных (39,7 %), у 9 больных (12,3 %) многоузловой зоб; у 33 больных (45,3 %) рецидивный узловой зоб и у 2 (2,7 %) больных - рецидивный многоузловой зоб.
Выявлено 42 гипоэхогенных образований (57,5%), 7 образований (9,6%) кисты, 15 образований (20,5%) узлы с частичной кистозной дегенерацией, 9 (12,4%) образований – изоэхогенные.
Размеры узлов ЩЖ, которые подвергали ЧЭД, колебались от 6,8 мм до 19,9 мм в диаметре (объем от 0,1 мл до 2,3 мл).
Эффективность лечения оценена непосредственно после проведения курса ЧЭД и в отдаленном периоде.
Касаясь оценки непосредственных результатов ЧЭД, необходимо отметить, что среди пациентов этой подгруппы осложнений системного характера не отмечено. Болевой синдром после проведения манипуляции был слабовыраженный (5-10 мин) и купировался самостоятельно. У одного больного выявлен транзиторный парез возвратного нерва. Подвижность голосовой связки восстановилась самостоятельно через 1 месяц после проведения курса этаноловой деструкции.
Отдаленные результаты оценивались через 6, 12, 18 и 24 месяца после проведения курса ЧЭД (диаграмма №2).
Диаграмма №2. Динамика размеров узловых образований ЩЖ (IIА подгруппа, n=73).
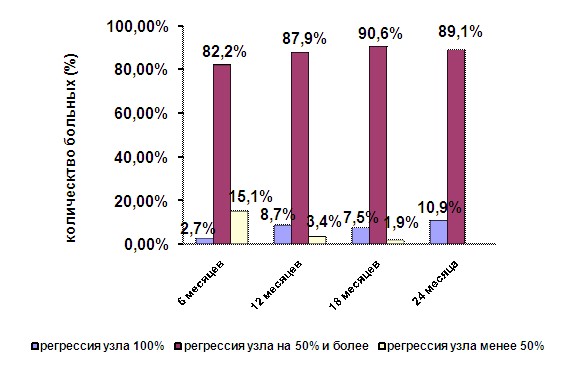
Проведенное обследование пациентов этой подгруппы в отдаленные сроки после ЧЭД показало, что у всех больных отмечено не только отсутствие роста узлов ЩЖ, но и уменьшение размеров узловых образований.
Так, через 6 месяцев после проведения ЧЭД уменьшение размеров узла на 50% и более выявлено у 84,9% больных. К моменту окончания срока наблюдения (через 24 месяца после проведения курса этаноловой деструкции) уменьшение узла более, чем на 50% отмечено у всех пациентов этой подгруппы. Необходимо подчеркнуть, что ни одному больному не потребовалось проведения заместительной терапии препаратами гормонов щитовидной железы (отсутствие гипотиреоза).
3.4 Результаты лечения больных IIБ подгруппы.
Во IIБ подгруппу включены 56 больных с узловым зобом, за которым осуществлялось динамическое наблюдение в амбулаторных условиях. У этих больных на момент начала исследования имел место нормальный гормональный фон (эутиреоз), отсутствовали жалобы на видимую деформацию шеи и симптомы компрессионного синдрома. Диаметр узловых образований щитовидной железы у всех пациентов группы не превышал 2,0 см в наибольшем измерении.
Среди больных данной подгруппы у 26 больных (46,4%) выявлен узловой зоб, у 22 больных (39,3%) многоузловой зоб, у 8 больных (14,3%) рецидивный зоб: рецидивный узловой зоб – у 7 больных (12,5%) и рецидивный многоузловой зоб - у 1 (1,8%) больного.
Во IIБ подгруппе у 25 (44,6%) больных выявлены гипоэхогенные узлы, у 14 (25%) больных – узлы с кистозной дегенерацией, у 5 (9%) больных – кисты, у 12 (21,4%) больных – изоэхогенные образования.
В соответствии с целями и задачами данного исследования результаты наблюдения прослежены через 6, 12, 18 и 24 месяца. К моменту окончания срока наблюдения (через 24 месяца с момента наблюдения) получены следующие результаты. У 2 больных (3,6%) – уменьшение размеров узла, у 4 больных (10,7%) – отсутствие роста узла. У 48 больных (85,7%) отмечен рост узловых образований: у 37 больных (66,1%) рост узла составил менее 50 %, а у 11 больных (19,6%) – более 50 %. У 2 больных выявлен быстрый рост узловых образований щитовидной железы за 6 месяцев.
Среди 11 (19,6%) больных, у которых выявлено увеличение узловых образований ЩЖ на 50% и более при сроке наблюдения 24 месяца, косметический дефект выявлен у 4 (7,1%) больных, компрессионный синдром – у 6 (10,7%) больных: двое больных были оперированы в связи с быстрым ростом узлов и развитием компрессионного синдрома, а у 4 больных хирургическое лечение представляло крайне высокий риск в связи с наличием тяжелой сопутствующей патологии. У 1 (1,8%) больного диагностирована декомпенсированная функциональная автономия (токсический зоб), что так же потребовало проведение хирургического лечения (таблица №2).
Таблица №2. Результаты обследования больных IIБ подгруппы (24 месяца, n=56).
| Признак | Количество больных | |
| Абсолютное | % | |
| Компрессионный синдром | 6 | 10,7 |
| Косметический дефект | 4 | 7,1 |
| Развитие тиреотоксикоза | 1 | 1,8 |
| Всего | 11 | 19,6 |
4.Сравнительная характеристика полученных результатов.
В соответствии с целями и задачами исследования в данной работе проведено сравнение результатов различных методов лечения больных с узловым зобом. Так, представляет интерес сравнительная оценка результатов лечения в зависимости от первоначального размера узлового образования и метода лечения, то есть больных IА и IБ подгрупп (у больных данных подгрупп имелись узловые образования ЩЖ диаметром 2,0 см и более) и IIА и IIБ подгрупп (у больных данных подгрупп имелись образования менее 2,0 см в диаметре).
Сравнение результатов лечения больных IА и IБ подгрупп проводилось по следующим критериям:
1. Радикальность лечения. Известно, что ЧЭД – метод лечения узлового зоба, который направлен как на устранение симптомов болезни (компрессионный синдром, косметический дефект), так и на прекращение роста узлов. Необходимо отметить, что у всех больных IА подгруппы после проведения курса ЧЭД отмечено отсутствие роста узлов щитовидной железы, причем у 90% больных произошло уменьшение размеров узлового образования; купирование компрессионного синдрома, устранение косметического дефекта, вызванного наличием узловых образований щитовидной железы. Важно отметить, что уже через 6 месяцев с после проведения ЧЭД уменьшение размеров узла более чем на 50% выявлено у 53,1% больных. К моменту окончания срока наблюдения (через 24 месяца после проведения курса этаноловой деструкции) уменьшение размеров узла более чем на 50% зарегистрировано у 85% пациентов IА подгруппы. В ходе исследования также выявлено, что характер узлового образования не оказал влияния на эффективность лечения (исключение составляют кисты и узлы с кистозной дегенерацией - во всех случаях также отмечалась регрессия узла более чем на 50%). Значимыми для результатов лечения оказались размеры узлового образования: в течение всего срока наблюдения у всех больных с узловыми образованиями щитовидной железы диаметром от 2,0 до 4,0 см лечение оказалось эффективным, а через 24 месяца с момента проведения ЧЭД отмечена регрессия узлов более чем на 50%. Тем не менее, у двоих больных с узлами более 4,0 см в диаметре лечение оказалось неэффективным. Образование новых узлов у больных данной группы не выявлено.
К моменту окончания срока наблюдения в IБ подгруппе (через 24 месяца с момента операции) рецидив узлообразования выявлен у 8% больных.
2. Развитие ранних осложнений. Нахождение больных IА подгруппы в послеоперационных палатах после проведения манипуляций не требовалось. Осложнений системного характера также не отмечено. Местные осложнения отмечены только у одного больного - транзиторный парез возвратного нерва. Подвижность голосовой связки восстановилась самостоятельно через 1 месяц после проведения курса этаноловой деструкции. Считаем, что данное осложнение связано с алкоголизацией возвратного нерва.
Первые сутки после операции больные находились под наблюдением в послеоперационной палате с отдельным медицинским постом. Процент ранних послеоперационных осложнений во IБ подгруппе составил 5,8%: повреждение возвратного нерва - у 3 больных (2,5%), кровотечение - 1 (0,8%), гипопаратиреоз -3 (2,5%).
3. Болевой синдром. Болевой синдром после проведения ЧЭД был слабовыраженный (от 5-10 мин до часа) и купировался самостоятельно, только у двух больных в первый день после инъекции этанола имелся болевой синдром, который потребовал обезболивания ненаркотическим анальгетиком (кеторол 10 мг/сут per os).
При хирургическом лечении у всех больных в раннем послеоперационном периоде отмечался выраженный болевой синдром, который купировался парентеральным назначением ненаркотических анальгетиков (кеторол 30 мг/сут в/м). Продолжительность выраженного болевого синдрома - от 1 до 3 суток после операции.
4. Потеря нетрудоспособности. ЧЭД не приводит к потере трудоспособности, в то время как временная потеря нетрудоспособности после хирургического лечения у большинства больных составляет 4-6 недели.
5. Гипотиреоз. После проведения ЧЭД ни одному больному не потребовалось проведения заместительной терапии препаратами гормонов щитовидной железы (уровень ТТГ оставался в пределах нормы). В раннем послеоперационном периоде 96 больным (79,3% от общего количества пациентов в данной подгруппе) назначена заместительная терапия препаратами левотироксина. К моменту окончания срока наблюдения 98% больных IБ подгруппы получали заместительную терапию.
Сравнение результатов лечения больных IIА и IIБ подгрупп проводилось по следующим критериям:
1.Динамика изменения размеров узлов ЩЖ. У всех больных, которым проводилась ЧЭД, после курса лечения в течение всего срока наблюдения отмечено не только отсутствие роста узловых образований ЩЖ, но и уменьшение их размеров. В ходе исследования также было выявлено, что процесс уменьшения узлов ЩЖ после ЧЭД длительный во времени, причем уменьшение узлового образования происходило за счет коагуляционного некроза с последующим развитием и прогрессированием фиброза на месте патологического очага (Ashcraft M.W., 1981; Freitas J.E, 2000; Belfiore A. Et al, 2001; Chu C.H., et al, 2003). Так, по данным УЗИ, в первые сутки после ЧЭД отмечалось повышение гипоэхогенности, размытость контуров, увеличение размеров узлового образования, что зависело от степени выраженности асептического воспаления. Через 6 месяцев после ЧЭД при УЗИ отмечалось появление гиперэхогенных включений (кальцинатов), уменьшение размеров узла, что зависело от степени выраженности фиброза. Эти изменения регистрировались и в более поздние сроки обследования.
Необходимо отметить, что уменьшение размеров узлового образования после ЧЭД у пациентов IIА подгруппы регистрировалось в течение всего срока наблюдения (диаграмма №3).
Диаграмма № 3. Динамика объемов узлов у больных IIА и IIБ подгрупп.

Так, уже через 6 месяцев после проведения ЧЭД уменьшение размеров узла более, чем на 50%, выявлено у 84,9% больных, а к моменту окончания срока наблюдения (через 24 месяца после проведения курса этаноловой деструкции) уменьшение объема узла более, чем на 50%, достигнуто у всех больных с узловыми образованиями ЩЖ менее 2 см в диаметре.
Проведенное обследование больных IIБ подгруппы в отдаленные сроки (через 24 месяца с момента наблюдения) показало, что у 85,7% больных выявлен рост узлов ЩЖ, а 19,6% больным потребовались хирургические вмешательства.
2. Компрессионный синдром. К моменту окончания срока наблюдения после проведения ЧЭД ни у одного больного не развился компрессионный синдром. При динамическом наблюдении пациентов с узловыми образованиями ЩЖ диаметром менее 2,0 см отмечено появление компрессионного синдрома у 9,7% больных.
3. Косметический дефект. К моменту окончания срока наблюдения после ЧЭД ни у одного больного не выявлен косметический дефект. В процессе динамического наблюдения у 7,1% больных появился косметический дефект на передней поверхности шеи за счет роста узловых образований щитовидной железы.
Выводы.
1. Критериями эффективности чрескожной этаноловой деструкции узлового коллоидного эутиреоидного зоба являются уменьшение в размерах или отсутствие роста узла, купирование компрессионного синдрома и устранение косметического дефекта.
2. Через 24 месяца после проведения курса ЧЭД пролиферирующего коллоидного зоба у всех пациентов с узлами менее 4 см в диаметре отмечено достоверное уменьшение размеров узлового образования, а у 9,1% больных – его полный регресс.
3. Системные осложнения после проведения курса этаноловой деструкции отсутствуют, местные осложнения (парез возвратного нерва) отмечены у 1,9% больных.
4. После хирургического лечения узлового зоба ранние послеоперационные осложнения отмечены у 5,8% больных. Через 24 месяца после хирургического вмешательства узлового коллоидного эутиреоидного зоба заместительная терапия препаратами левотироксина потребовалась у 98% пациентов, рецидив зоба выявлен у 8% больных.
5. При амбулаторном наблюдении пациентов с узловым коллоидным эутиреоидным зобом через 24 месяца рост узловых образований отмечен у 85,7% больных, причем у 19,6% больных потребовалось хирургическое вмешательство.
Практические рекомендации.
1. Обследование больных с узловыми образованиями щитовидной железы обязательно должно включать ультразвуковое исследование и пункционную тонкоигольную аспирационную биопсию узловых образований щитовидной железы под контролем ультразвука, позволяющие определить тактику ведения данных пациентов.
2. При солитарном узловом коллоидном зобе до 4,0 см в диаметре целесообразно выполнение этаноловой деструкции, позволяющей достигнуть стойкой регрессии узлового образования и избежать хирургического вмешательства.
3. При выполнении ЧЭД узловых образований щитовидной железы необходимо строгое соблюдение методики: четкая визуализация иглы на всем протяжении; объем вводимого этанола должно составлять не более 30% от объема узла; при узлах большого объема первая инъекция спирта выполняется в центральную зону образования, последующие – в периферические; при распространении склерозанта за пределы образования введение этанола в узел должно прекращаться.
4. Противопоказанием к проведению этаноловой деструкции являются злокачественный характер образования, множественные образования (конгломераты) и размер узлов щитовидной железы более 4 см в диаметре.
Список работ, опубликованных по теме диссертации.
- Щелоков М.В., Валетова Н.Ю., Марачева М.П., Ларин А.А., Когут О.Б. Ошибки и осложнения в хирургии доброкачественных заболеваний щитовидной железы.// Современные аспекты хирургической эндокринологии. Материалы XV Российского симпозиума по хирургической эндокринологии. Рязань, 2005 г., с 364-367.
- Щеголев А.А., Щелоков М.В., Ларин А.А., Когут О.Б., Валетова Н.Ю,, Марачева М.П. Этапность ведения больных с хирургической патологией щитовидной железы.// Проблемы амбулаторной хирургии. Материалы VI научно-практической конференции поликлинических хирургов Москвы и Московской области. М.:ИКАР, 2005 г., с 203-206.
- Щеголев А.А., Щелоков М.В., Марачева М.П., Валетова Н.Ю., Ларин А.А., Когут О.Б. Осложнения хирургического лечения доброкачественных заболеваний щитовидной железы.// Проблемы амбулаторной хирургии. Материалы VI научно-практической конференции поликлинических хирургов Москвы и Московской области. М.:ИКАР, 2005 г., с 206-208.
- Щеголев А.А., Ларин А.А., Когут О.Б., Валетова Н.Ю,, Марачева М.П., Зайцева С.М., Жданова О.А. Чрескожная склерозирующая терапия этанолом в лечении узловых образований щитовидной железы.// Проблемы амбулаторной хирургии. Материалы VII научно-практической конференции поликлинических хирургов Москвы и Московской области. М.:ИКАР, 2006 г., с 398-401.
- Когут.О.Б., Щеголев А.А., Ларин А.А., Валетова Н.Ю., Марачева М.П., Коган М.А., Хитрова Е.А. Чрескожная склерозирующая терапия этанолом как альтернативный метод лечения узловых образований щитовидной железы.// Проблемы амбулаторной хирургии. Материалы VIII научно-практической конференции поликлинических хирургов Москвы и Московской области. М.:ИКАР, 2007 г., с 256-258.
- Джаппуев М.М., Щеголев А.А., Марущак Е.А., Когут О.Б., Аллахвердиева Г.К. Применение кеторола в послеоперационном периоде у хирургических больных.// Врач, № 4, 2008 г., с. 40-42.
- Когут О.Б., Ларин А.А., Щеголев А.А. Новые технологии в лечении узлового зоба у пациентов пожилого и старческого возраста.// Клиническая геронтология: научно-практический журнал, №4, 2008 г., с. 22-25.
- Щеголев А.А., Ларин А.А., Когут О.Б., Коган М.А., Хитрова Е.Н. Малоинвазивная хирургия щитовидной железы.// Лечебное дело, № 2, 2008 г., с. 49-52.
- Щеголев А.А., Ларин А.А., Когут О.Б. Чрескожная этаноловая деструкция солитарных узловых образований щитовидной железы. //Актуальные вопросы клинической и экспериментальной медицины. Май 2009, с 132-133.

