Психическое здоровье женщин с гинекологической патологией (клинико-патогенетический, социально-психологический и реабилитационный аспекты)
На правах рукописи
Насырова
Регина Фаритовна
ПСИХИЧЕСКОЕ ЗДОРОВЬЕ ЖЕНЩИН С ГИНЕКОЛОГИЧЕСКОЙ ПАТОЛОГИЕЙ (КЛИНИКО-ПАТОГЕНЕТИЧЕСКИЙ, СОЦИАЛЬНО-ПСИХОЛОГИЧЕСКИЙ И РЕАБИЛИТАЦИОННЫЙ АСПЕКТЫ)
14.01.06 – психиатрия
14.03.03 – патологическая физиология
АВТОРЕФЕРАТ
диссертации на соискание ученой степени
доктора медицинских наук
Томск-2012
Работа выполнена в Федеральном бюджетном государственном учреждении «Научно-исследовательский институт психического здоровья» Сибирского отделения Российской академии медицинских наук и ГБОУ ВПО «Сибирский государственный медицинский университет» Минздравсоцразвития России
Научные консультанты: доктор медицинских наук, профессор Куприянова Ирина Евгеньевна
доктор медицинских наук, профессор,
академик РАМН, Заслуженный деятель науки РФ Новицкий Вячеслав Викторович
Официальные оппоненты:
| Профессор, доктор медицинских наук | Рыбалко Михаил Иванович |
| ГОУ ВПО «Алтайский государственный медицинский университет» Минздравсоцразвития России (Барнаул) | |
| доктор медицинских наук, профессор, член-корреспондент РАМН, Заслуженный деятель науки РФ | Александровский Юрий Анатольевич |
| ФГБУ ГНЦ социальной и судебной психиатрии им. В.П. Сербского Росдзрава (г. Москва) | |
| Профессор, доктор медицинских наук | Агафонов Владимир Иванович |
| ФГБУ «НИИ фармакологии» СО РАМН (Томск) |
Ведущая организация: Федеральное государственное бюджетное учреждение «Санкт-Петербургский научно-исследовательский психоневрологический институт им. В.М. Бехтерева» Министерства здравоохранения и социального развития Российской Федерации
Защита состоится марта 2012 года в часов на заседании совета по защите докторских и кандидатских диссертаций Д 001.030.01 при Федеральном бюджетном государственном учреждении «Научно-исследовательский институт психического здоровья» Сибирского отделения Российской академии медицинских наук по адресу: 634014, г. Томск, ул. Алеутская, 4.
С диссертацией можно ознакомиться в библиотеке ФГБУ «НИИПЗ» СО РАМН.
Автореферат разослан 2012 г.
Ученый секретарь совета по защите
докторских и кандидатских
диссертаций Д 001.030.01
кандидат медицинских наук О. Э. Перчаткина
ВВЕДЕНИЕ
Актуальность исследования В настоящее время одним из приоритетных направлений деятельности российского здравоохранения становится повышение уровня репродуктивного здоровья женщин путем разработки и усовершенствования профилактических и терапевтических стратегий в лечении гинекологических заболеваний. Среди соматических заболеваний, сопровождающихся психическими нарушениями, гинекологическая патология занимает значимые позиции [Смулевич А.Б. и соавт., 1999; Незнанов Н.Г., Щеглова И.Ю., 2004; Chandra P. S., Ranjan S., 2007; Rauchfuss M. et al., 2006; Uguz F. et al., 2010; Lin H.L. et al., 2011; Sahingoz M. et al., 2011]. Важность проблемы пограничных психических расстройств при гинекологических заболеваниях обусловлена возрастанием числа женщин с данной патологией, утяжелением течения и числа осложнений болезней репродуктивной системы [Хритинин Д.Ф. и соавт., 2008; Upkong D., Orji E., 2006; Sbaragli C. et al., 2008; Khawaja M. et al., 2009; Noorbala A.A. et al., 2009]. Сочетание гинекологической и психической патологии ухудшает клинический и социальный прогнозы каждой из них [Prasad J. et al., 2003; Leeners B. et al., 2006; Weidner K. et al., 2006; Siedentopf F., 2009; Teede H. et al., 2010].
В результате стресс-индуцированных перестроек нервной, эндокринной и иммунной систем возникает генерализованное влияние психопатологических проявлений на физиологический гомеостаз всего организма женщины и особенно ее репродуктивной системы. Психические нарушения у женщин репродуктивного возраста с гинекологической патологией трудны в изучении ввиду их структурного многообразия, а также подверженности внешним влияниям и внутренним циклическим предиспозициям. Социально-экономические факторы оказываются весьма актуальными на фоне биологически обусловленного паттерна снижения резистентности к стрессорным факторам, повышенной чувствительности к минимальным психотравмирующим воздействиям [Положий Б.С. и соавт., 1993; Семке В.Я., 1999, 2003, 2005; Шевчик Н.В. и соавт., 2002; Давыдов Д.М., Лаврова Т.Н., 2004; Шпорт С.В., 2007; Reed S.C. et al., 2008; Ossewaarde L. et al., 2010; Zukov I. et al., 2010].
Сказанное дает основание утверждать, что актуальность изучения пограничных психических расстройств у женщин репродуктивного возраста с гинекологической патологией на современном этапе развития медико-биологической науки очевидна. Несмотря на имеющиеся в настоящее время исследования, посвященные изучению психических нарушений при гинекологических заболеваниях [Gallinelli A et al., 2000; Черниченко И.И., Губин В.А., 2005; Акимова А.В., 2006; Lal M., 2009; Poian C. et al., 2009; Sepulcri Rde P., do Amaral V.F., 2009; Taran F.A. et al., 2009; Abu-Saad Huijer H., 2010], отсутствует целостное представление как об этиологии, так и о патогенезе, клинической структуре пограничных психических расстройств при гинекологических заболеваниях. Отмечается существенный недостаток исследований, посвященных сравнительному анализу психических расстройств у женщин с различными видами патологии репродуктивной системы.
Наиболее сложным является понимание механизмов формирования психических нарушений у гинекологических больных. Недостаточно изучен вклад психологических факторов в патогенез данных нарушений. Открытым остается вопрос о механизмах, посредством которых особенности психической сферы реализуются в формировании клинической картины гинекологического заболевания, что препятствует разработке высокоэффективных комплексных программ терапии и профилактики гинекологических заболеваний. При рассмотрении патогенетических механизмов пограничных психических расстройств у женщин репродуктивного возраста с гинекологической патологией следует принимать во внимание, что на современном этапе развития медико-биологической науки накопилось большое количество исследований, демонстрирующих, что нервная, иммунная и эндокринная системы являются составными частями общей системы адаптации [Гольдберг Е.Д. и соавт., 1996; Вартанян М.Е., 1999; Ader R. et al., 1999; Крыжановский Г.Н., 2000; Семке В.Я. и соавт., 2003; Александровский Ю.А., 2004, 2008; Иванова С.А., 2006; Узбеков М.Г., 2008; Ветлугина Т.П. и соавт., 2010]. Психическая адаптация является результатом целостной самоуправляемой системы, функционирование которой определяется не просто совокупностью деятельности подсистем, а образованием в результате их взаимодействия новых интегративных качеств, не присущих подсистемам в отдельности [Александровский Ю.А., Чехонин В.П., 2005]. Практически не изучены психонейроиммунные взаимоотношения при сочетании психических и гинекологических нарушений. В связи с этим особую актуальность приобретают обоснование интегративного подхода к терапии гинекологических больных с психическими нарушениями, создание эффективных лечебно-реабилитационных психофармакологических и психотерапевтических программ.
Цель исследования установить частоту, структуру, клинические особенности и механизмы формирования пограничных психических расстройств у женщин репродуктивного возраста с гинекологической патологией, обосновать и разработать программы лечебно-реабилитационных мероприятий.
Задачи исследования:
- Изучить клиническую структуру пограничных психических расстройств при гинекологической патологии.
- Провести сравнительный анализ частоты формирования и структуры психических расстройств при гинекологических заболеваниях воспалительного, пролиферативного и нейроэндокринного генеза.
- Исследовать роль конституционально-биологических, психогенных и социальных факторов в патогенезе психических нарушений у женщин с патологией репродуктивной системы.
- Оценить влияние психологических факторов и реакции на болезнь на формирование и течение пограничных психических расстройств, качество жизни гинекологических больных.
- Выявить особенности психонейроиммунных взаимоотношений у женщин с патологией репродуктивной системы, сочетанной с пограничными психическими расстройствами.
- Установить механизмы формирования психических нарушений при гинекологической патологии.
- Разработать программу лечебно-реабилитационных мероприятий для женщин с ассоциированными психическими и гинекологическими нарушениями.
Положения, выносимые на защиту:
- При гинекологических заболеваниях выявляется высокая распространенность психических нарушений донозологического уровня и клинически очерченных расстройств, структура которых имеет взаимосвязь с особенностями патологического процесса в репродуктивной системе.
- Психические нарушения у гинекологических больных представлены, преимущественно, в форме расстройств невротического и аффективного регистра.
- Личностные особенности женщин с патологией репродуктивной системы оказывают значительное влияние на психическое состояние, внутреннюю картину болезни и качество жизни.
- Значительная роль в патогенезе психических нарушений при заболеваниях репродуктивной системы принадлежит вегетативной дисфункции, иммунному и гормональному дисбалансу.
- Лечебно-реабилитационные программы необходимо проводить на основании мультиаксиальной оценки актуального состояния гинекологических больных с психическими нарушениями и должны быть ориентированы на патогенетическую коррекцию психонейроиммунноэндокринных нарушений.
Научная новизна
Проведенное на репрезентативном клиническом материале (700 гинекологических больных) комплексное (клинико-психопатологическое, психологическое, иммунологическое, нейрофизиологическое и гормональное) исследование позволило получить новые данные о клинической структуре пограничных психических расстройств, о механизмах их формирования, а также об уровне качества жизни у женщин с патологией репродуктивной системы. Дана сравнительная характеристика психических нарушений при различных гинекологических заболеваниях.
Показана роль соматических (длительность и выраженность патологии репродуктивной системы, выраженность болевых проявлений, осложненность акушерско-гинекологического анамнеза, отягощенность экстрагенитальной патологией), социогенных (нарушение семейного и профессионального функционирования), психологических (личностные характеристики и особенности реакции на болезнь) и психогенных факторов в развитии психических нарушений при гинекологической патологии. Установлены механизмы формирования психических нарушений при заболеваниях репродуктивной системы. Полученные данные, регистрирующие различия в деятельности вегетативной, эндокринной и иммунной систем в зависимости от наличия психической патологии у гинекологических больных, демонстрируют, что отклонения в системе нейроиммунноэндокринной регуляции являются единым патогенетическим механизмом развития психических расстройств и гинекологических нарушений.
Результаты настоящего исследования послужили основой для разработки междисциплинарного подхода к терапии женщин с патологией репродуктивной системы, ассоциированной с психическими нарушениями. Изученные взаимосвязи изменения деятельности систем адаптации с выраженностью клинических проявлений психических нарушений позволили выделить 3 группы гинекологических больных в зависимости от типа течения психических нарушений. С учетом выделенных групп разработаны дифференцированные лечебно-коррекционые программы. Высокая эффективность предложенной реабилитационной модели, оцениваемой по улучшению состояния женщины в целом и психического и гинекологического статусов в частности, обеспечивается ранней выявляемостью психических нарушений и многопрофильностью оказания специализированной помощи данному контингенту больных.
Внедрение результатов исследования в практику Результаты диссертационной работы используются в практической деятельности лечебно-профилактических учреждений: Межведомственном научно-практическом центре психического здоровья ФГБУ «НИИПЗ» СО РАМН; в гинекологическом отделении ОГУЗ Томской областной клинической больницы; в центре планирования семьи и репродукции ОГУЗ Томской областной клинической больницы; в Городском центре планирования семьи и репродукции МБЛПУ «Межвузовская больница» (Томск); в МБЛПУ «Родильный дом им. Н.И. Семашко» (Томск).
Основные положения и выводы диссертационной работы используются в лекциях по патологической физиологии (разделы «Патофизиология высшей нервной деятельности») для студентов лечебного и педиатрического факультетов, а также в лекционных курсах по гинекологии и психиатрии (раздел «Психические расстройства при соматических заболеваниях») для студентов лечебного и педиатрического факультетов ГБОУ ВПО «Сибирский государственный медицинский университет» Минздравсоцразвития России. В лекциях для аспирантов, клинических ординаторов и интернов, а также в программах последипломного образования по психиатрии, акушерству и гинекологии для практикующих врачей-психиатров и акушеров-гинекологов ФГБУ НИИПЗ СО РАМН и ГБОУ ВПО «Сибирский государственный медицинский университет» Минздравсоцразвития России.
Практическая значимость работы
Разработан междисциплинарный подход к комплексной реабилитации женщин с заболеваниями репродуктивной системы, ассоциированными с пограничными психическими расстройствами, предусматривающий оценку совокупности гинекологических, психических, психологических, социальных, вегетативных, иммунных и гормональных факторов, что позволяет своевременно диагностировать данные нарушения с последующим определением адекватной интегративной терапевтической тактики. Полученные данные фундаментального и клинического характера раскрывают новые аспекты формирования психических нарушений при гинекологических заболеваниях, обосновывают необходимость проведения у гинекологических больных комплексной патогенетической терапии, направленной на коррекцию психонейроиммунных параметров. Клинико-динамическая оценка эффективности терапевтических программ при коморбидных гинекологических и психических нарушениях в сочетании с определением вегетативного, иммунного и гормонального статуса обеспечивают оптимизацию реабилитационных мероприятий. Разработанная модель комплексной реабилитации, апробированные программы психофармакологической и психотерапевтической помощи существенно повышают эффективность лечения и качество жизни гинекологических больных.
Апробация работы
Основные результаты диссертации были представлены и обсуждены на XIII научной отчетной сессии ГУ НИИ психического здоровья ТНЦ СО РАМН, посвященной 100-летию О.В. Кербикова «Актуальные вопросы психиатрии и наркологии» (Томск, 2007); Всероссийской конференции с международным участием «Конструирование человека» (Томск, 2008); Международной конференции «Человек, мозг, тело» (Москва, 2008); XIV научной отчетной сессии НИИ психического здоровья СО РАМН «Актуальные вопросы психиатрии и наркологии» (Томск, 2009); 2-ой региональной научно-практической конференции «Клинико-биологические проблемы охраны психического здоровья материнства и детства» (Томск, 2009); I Всероссийском конгрессе молодых ученых в области медицины и биологии (Москва, 2009); конгрессе Всемирной федерации психического здоровья (Congress of the World Federation for Mental Health, Athens, Greece, 2009); Всемирном конгрессе по культуральной психиатрии (The second World congress of cultural psychiatry «Cultural brain and living societies», Norcia, Italy, 2009); научно-практической конференции «Онтогенетические аспекты психического здоровья населения» (Омск, Томск, 2010); Межрегиональной научно-практической конференции «Клиническая персонология в медицинской и социальной практике» (Томск, 2010); VI Байкальской межрегиональной конференции «Психосоматические и соматоформные расстройства» (Иркутск, 2010); 4-м Всемирном конгрессе по психическому здоровью женщин (4th World Congress of Women’s Mental Health, Madrid, Spain, 2011); 10-м Всемирном конгрессе по биологической психиатрии (10th Wold Congress of Biological Psychiatry, Prague, Czech republic, 2011).
Работа выполнена при финансовой поддержке Совета по грантам при Президенте Российской Федерации для государственной поддержки молодых российских ученых (№ гранта МК-3743.2008.7).
Публикации По теме диссертации опубликовано 56 работ, в том числе 15 статей в центральных рецензируемых журналах, рекомендованных ВАК РФ, получено 2 патента на изобретение.
Структура и объем диссертации Диссертация изложена на 497 страницах машинописного текста и состоит из введения, шести глав, заключения, выводов, списка используемой литературы и приложения. Работа иллюстрирована 26 рисунками и 95 таблицами. Библиографический указатель включает 646 источников, из них 160 отечественных и 486 иностранных.
МАТЕРИАЛ И МЕТОДЫ ИССЛЕДОВАНИЯ
В настоящей работе проведено клинико-психопатологическое обследование 700 пациенток (в возрасте от 18 до 45 лет, средний возраст – 32,1±2,7 лет) с гинекологической патологией. Исследование проводилось в гинекологическом отделении ОГУЗ Томской областной клинической больницы; в центре планирования семьи и репродукции ОГУЗ Томской областной клинической больницы; в Городском центре планирования семьи и репродукции МБЛПУ «Межвузовская больница» (Томск); в МБЛПУ «Родильный дом им. Н.И. Семашко» (Томск) с 2006 по 2011 гг. Исследование проводилось в соответствии с требованиями Хельсинкской декларации Всемирной медицинской ассоциации об этических принципах проведения медицинских исследований с участием людей в качестве субъектов (2000).
Исследуемая группа пациенток с патологией репродуктивной системы формировалась в соответствии с принятыми критериями включения и исключения. Критерии включения: женщины в репродуктивном возрасте, проходившие лечение в стационаре или амбулаторных условиях в гинекологических лечебных учреждениях с патологией репродуктивной системы и давшие письменное информированное согласие на проведение клинико-лабораторного исследования: (острые (МКБ-10 – N70.0) (114 женщин; 16,28%) и хронические (N70.1) (106; 15,14%) воспалительные заболевания органов малого таза; миома матки (D25.0) (70; 10,00%); эндометриоз (N80.0) (100; 14,29%); функциональные кисты яичников и гиперпластические процессы эндометрия (N83.0; N83.1; N84.0; N85.0) (80; 11,43%); синдром поликистозных яичников (E28.2) (90; 12,86%); первичная дисменорея (N94.4) (140; 20,00%)). Использовались критерии МКБ-10 рубрик невротических, связанных со стрессом и соматоформных расстройств (F40 – F48); аффективных расстройств, преимущественно депрессивного спектра (F32 – F38); расстройств личности и поведения в зрелом возрасте (F60 – F61), а также поведенческих синдромов, связанных с физиологическими нарушениями и физическими факторами (F50 – F59).
Критерии исключения:
- наличие у гинекологических больных острых или тяжелых хронических, декомпенсированных или нестабильных соматических заболеваний (любые заболевания или состояния, которые угрожают жизни больной или ухудшают прогноз);
- беременные или кормящие женщины;
- операции на органах малого таза, злокачественные заболевания;
- наличие признаков тяжелых психических расстройств: органического поражения центральной нервной системы (рубрики F00 – F09 по МКБ-10); шизофрении, шизотипического расстройства (F20 – F29); умственной отсталости (F70 – F79); психических и поведенческих нарушений вследствие употребления психоактивных веществ (F10 – F19).
Распределение пациенток по возрастным периодам осуществлялась согласно классификации Э. Коуэна, а также классификации Всемирной организации здравоохранения (ВОЗ). Согласно первой классификации, обследованных в возрасте от 18-23 лет («юность») было 326 женщин (46,57%); 24-30 лет («взросление») – 168 (24%); 30-35 лет («переходный возраст») – 90 (12,85%); 36-45 лет («зрелость») – 116 (16,58%). Соответственно распределение пациенток по классификации ВОЗ было следующим: в возрасте 18-23 лет (ранний репродуктивный период) – 326 женщин (46,57%); 24-35 лет (репродуктивный период) – 258 (36,85%); 36-45 лет (поздний репродуктивный период) – 116 (16,58%).
Выявление и классификация психических расстройств при гинекологических заболеваниях проводились на основании клинико-диагностических критериев, изложенных в международной классификации болезней, руководствах, глоссариях психопатологических синдромов и состояний [Бухановский А.О. и соавт., 2003; Жмуров В.А., 2002; Фролов Б.С., Пашковский В.Э., 2004]. В соответствии с поставленными задачами исследования психическое состояние больных определялось по диагностическим критериям МКБ-10.
Базисным методологическим принципом исследования служил комплексный клинико-биологический метод изучения психических нарушений при гинекологических заболеваниях. Женщины с патологией репродуктивной системы, включенные в исследование, были обследованы клиническо-психопатологическим, психологическим, нейрофизиологическим, гормональным и иммунологическим методами исследования.
Для выявления преобладающей симптоматики у больных с пограничными психическими расстройствами был использован симптоматический опросник Е. Александровича (Карвасарский Б.Д., 1998).
В процессе психологической диагностики применялись стандартизированные методики: методика «Индекс жизненного стиля» разработана R. Plutchik el al. (1979), модифицированная Е.Б. Клубовой (1991, 1994), которая позволяла выявлять восемь типов психологической защиты; методика изучения копинг-поведения (E. Hein, 1988), включающей три шкалы, которые содержат стратегии преодоления трудностей в поведенческой, когнитивной и эмоциональной сферах; Торонтская алекситимическая шкала (TAS-26) (G.J. Taylor и соавт. (1985)); опросник для определения уровня агрессии Басса-Дарки (BDHI) (1957); полоролевой опросник С. Бем (1977, 1984); опросник реагирования на болезнь (Response to illness questionnaire — RIQ) [Pritchard M., 1981].
Показатели качества жизни гинекологических больных оценивали на основании анкетирования по пяти основным категориям: физическому и психическому состоянию; социальному, ролевому и сексуальному функционированию, применяемом в гинекологии [Кулаков В.И. и соавт., 1999]. Также использовалась шкала «Роза качества жизни» [Гундаров И.А., 1995].
Оценка состояния вегетативной нервной системы осуществлялась в соответствии с рекомендациями Центра патологии вегетативной нервной системы (Вейн А.М., 1998). Изучение структуры и выраженности вегетативных нарушений проводили с использованием анкеты, предложенной Центром вегетативной патологии (Вейн А.М., 1991): «Вопросник для выявления признаков вегетативных изменений» и «Схемы исследования для выявления признаков вегетативных нарушений».
Изучение модулирующего влияния вегетативной и центральной нервной систем, гуморальных и рефлекторных воздействий на ритм сердца проводили в состоянии покоя и при выполнении экспериментально-клинических проб на основании спектрального и временного анализа вариабельности сердечного ритма (ВРС) [Баевский Р.М., Иванов Г.Г., 2000; Вейн А.М., 2000] с помощью компьютерной программы «Поли-Спектр-Ритм», удовлетворяющей «Международным стандартам» в соответствии с рекомендациями Европейского общества кардиологов и Северо-Американского общества по электростимуляции и электрофизиологии (1996), на аппарате «ВНС-Микро» (Нейрософт, г. Иваново). Оценивались показатели временного и спектрального анализа. Спектральный анализ проводился по методу быстрого преобразования Фурье.
Материалом исследования являлась венозная кровь обследованных лиц, взятая утором натощак. Кровь стабилизировали гепарином (25 Ед/мл). Определение количества лимфоцитов крови проводили стандартными гематологическими методами [Козинец Г.И., Макаров В.А., 1997]. Мононуклеары выделяли по методу Дж. Натвиг и соавт. (1980). Для получения супернатантов выделенные мононуклеары ресуспендировали в полной питательной среде, стандартизировали количество клеток в суспензии до 2,0106/мл. Для стимуляции секреторных способностей лимфоцитов в пробы вносили фитогемагглютинин (ФГА) («Difco», Германия) с дальнейшей инкубацией клеточной суспензии [Хаитов Р.М. и соавт., 1995].
Иммунофенотипирование лимфоцитов крови по CD- маркерам (CD3, CD4, CD8, CD16, CD25, CD72, CD95) проводили иммуноцитохимическим методом [Тотолян А.Н. и соавт., 2002]. Результаты выражали в процентных и абсолютных значениях.
Определение спонтанного и ФГА-стимулированного уровней интерферона- (IFN), интерлейкинов (IL-1, IL-2 и IL-4) в супернатантах проводили с использованием твердофазного иммуноферментного «сэндвичевого» метода [Clark R., 1981] по инструкциям, предлагаемым производителями тест-систем («Procon», Россия). Учет результатов иммуноферментного анализа производили с помощью фотометра для микропланшетов «Multiscan EX» («ThermoLabSystems», Финляндия). Концентрацию цитокинов вычисляли по калибровочной кривой. Данные выражали в пг/мл.
Гормональное исследование проводилось в раннюю фолликулярную фазу (5-7 день менструального цикла). Определение концентрации фолликулостимулирующего (ФСГ), лютеинизирующего (ЛГ), адренокортикотропного (АКТГ) гормонов, пролактина, тестостерона, эстродиола, прогестерона, кортизола, 17-гидроксипрогестерона (17-ОН), дегидроэпиандростерон-сульфат (ДГЭАС) осуществлялось с использованием твердофазного иммуноферментного анализа (ИФА), который включает иммунную реакцию антиген-антитело по «сендвич»-принципу и ферментативную реакцию, приводящую к изменению окраски раствора хромогена в зависимости от концентрации гормонов. Процедуру выполнения иммуноферментного анализа проводили по инструкциям, предлагаемым производителями тест-систем («АлкорБио», Россия).
Эффективность проводимой терапии, наряду с регистрацией клинических признаков редукции психических нарушений, оценивались по параметру «улучшение состояния» шкалы общего клинического впечатления CGI [Guy W., 1987], шкале определения реактивной и личностной тревожности Спилбергера-Ханина (1976); шкале депрессии Гамильтона (HDRS); шкале тревоги Гамильтона (НАRS) [М. Hamilton, 1959].
Результаты исследования обрабатывали с использованием стандартного пакета программ Statistica (версия 8.0) фирмы Statsoft Inc. и пакета программ Microsoft Exсel (2007). Для всех данных проверяли гипотезу нормальности распределения (по критерию Колмогорова-Смирнова). Для каждой выборки вычисляли средневыборочные характеристики:Х – среднее арифметическое, m – стандартная ошибка среднего.
При соответствии нормальному закону распределения признака в исследуемых выборках проверку гипотезы о равенстве средних выборочных величин проводили с использованием t-критерия Стьюдента. В случае отличия распределения исследуемого показателя от нормального в большинстве случаев применялся метод логарифмической трансформации анализируемых данных. Для оценки достоверности различий выборок, не подчиняющихся критерию нормального распределения, использовали критерии Манна-Уитни и Вилкоксона. Различия считались достоверными при уровне значимости р<0,05 [Бронштейн И.Н., 1986; Боровиков В.В., 2001]. С помощью метода сравнения средних показателей (T-критерий Стьюдента) анализировалась значимость различий двух групп по среднему значению показателя. Взаимосвязь качественных признаков исследовалась с помощью метода сравнения долей (Z-преобразование Фишера) [Сидоренко Е.В., 1996]. Для выявления функциональных взаимосвязей между группами изучаемых параметров использовался корреляционный анализ. Дискриминантный анализ применялся для выявления возможности разделения групп пациенток разной нозологической принадлежности по выявляемым нарушениям в актуальном состоянии. Кластерный анализ использовался для определения качественной связи характеристик, задаваемых шкалами переменных [Лакин А.В., 1980; Бронштейн И.Н., 1986; Боровиков В.В., 2001].
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
Систематика психических расстройств у женщин
с гинекологической патологией
В результате клинико-психопатологического обследования женщин с патологией репродуктивной системы были определены уровни психического здоровья, обозначенные как состояния «без психопатологических проявлений», «донозологические нарушения» и «пограничные психические расстройства». С высоким уровнем статистической значимости (р<0,05) преобладали пациентки с пограничными психическими расстройствами (49,15%), группа гинекологических больных с донозологическими проявлениями составила 33,71% и женщины без психических нарушений - 17,14%. Одновременно два психических расстройства на момент обследования имели 12,14% женщин с патологией репродуктивной системы.
В группе пациенток, имеющих донозологические проявления, встречались как психоадаптационные, так и психодезадаптационные состояния [Семке В.Я., 1999]. Психоадаптационные состояния (ПАС) оценивались как относительно стабильные образования, соответствующие «предпатологии» при сохранности компенсаторных способностей. Клинически отдельные варианты ПАС характеризовались теми же проявлениями, что и психодезадаптационные состояния (ПДАС), но в более изолированном, нестойком и редуцированном виде («микросимптомы») и регистрировались у 14,00% обследованных. ПДАС определялись как относительно стабильные симптомокомплексы, соответствующие регистру пограничных расстройств, но клинически менее выраженные. ПДАС выявлялись в актуальном состоянии у 19,71% пациенток.
Астенический вариант ПАС-ПДАС был представлен двумя подтипами: с преобладанием физической слабости и с преобладанием психической слабости. Первый вариант ПАС определялся у 3,29% женщин и характеризовался превалированием пониженного физического тонуса после привычного вида деятельности и нарушением сна, возникали на короткий срок и быстро редуцировались. Выраженная слабость в рамках ПДАС, которая была диагностирована у 5,28%, требовала пролонгированного периода восстановления сил и характеризовалась присоединением непродолжительных вегетативных дисфункций и гипотимных реакций. Показатель выявляемости астенического ПАС с психической слабостью, характеризующегося преходящими, кратковременными ухудшениями интеллектуальной продуктивности, оказался на уровне 4,00%. Обследованные отмечали снижение памяти, способности к концентрации и адекватному переключению внимания. Частота данного варианта ПДАС, отличающегося укорочением «светлых» промежутков, составила 3,86%. Данные женщины предъявляли жалобы на головокружение, изменение продолжительности сна, затрудненное пробуждение, раздражительность, неустойчивость настроения, метеочувствительность.
Дистимический вариант на этапе ПАС, выявлялся у 4,14% женщин и характеризовался психоэмоциональными сдвигами в виде чувства внутренней напряженности, беспокойства, переживания дискомфорта и неудовлетворенности, неопределенной тревоги. У 4,57% обследованных выявлено ПДАС с преобладанием кратковременной эмоциональной неустойчивости - в текущем состоянии регистрировались раздражительность с повышенной истощаемостью, чувство беспокойства и переживаниями психического дискомфорта, легкое возникновение дисфорических вспышек с недовольством и озлобленностью.
Психовегетативный вариант ПАС был диагностирован у 2,57% пациенток на основании наличия у них фрагментарных вегетативных нарушений. Дезадаптационный уровень, проявляющийся вегетативным дисбалансом в нескольких системах организма с эмоциональными отклонениями в виде гипотимических и тревожно-фобических реакций, был зарегистрирован у 3,00% обследованных.
В соответствии с диагностическими критериями МКБ-10 диагностированные у гинекологических больных психические расстройства включали четыре группы: аффективные, преимущественно депрессивного спектра (F3) выявлены у 13,00%; невротические, связанные со стрессом и соматоформные расстройства (F4) - у 31,43% обследованных женщин; поведенческие синдромы, связанные с физиологическими нарушениями и физическими факторами (F5) – у 14,43% и расстройства личности и поведения в зрелом возрасте (F6) – у 2,71%.
Распределение по нозологиям внутри каждого регистра было следующим. В группу с аффективными расстройствами вошли пациентки с депрессивным эпизодом легкой степени (F32.0; 4,00%), средней степени (F32.1; 2,14%) и тяжелой степени (F32.1; 0,43%); рекуррентным аффективным расстройством (F33; 3,57%) и устойчивым аффективным расстройством (F33; 2,86%).
Невротические, связанные со стрессом и соматоформные расстройства (F4) были диагностированы у 31,44% женщин. Из группы фобических расстройств (F40) были выявлены агорофобия (F40.0) - у 0,72% обследованных; социальные фобии (F40.1) - у 0,71%; специфические (изолированные) фобии (F40.2) - у 1,14% и другие фобические тревожные расстройства (F40.8) – у 0,86%. Другие тревожные расстройства (F41) зарегистрированы у 3,43% обследованных женщин и были представлены паническим расстройством (F41.0), которое было диагностировано у 0,71%; генерализованным тревожным расстройством (F41.1) - у 1,14%, а также смешанным тревожным и депрессивным расстройством (F41.2) - 1,57%.
Доля обсессивно-компульсивных расстройств (F42) в структуре психических нарушений составила 3,71% и включала следующие нозологические формы: преимущественно навязчивые мысли или размышления (F42.0) диагностированы у 0,85% обследованных, преимущественно компульсивное действие (F41.1) - у 1,00% и смешанные навязчивые мысли и действия (F42.2) - у 1,86%.
Реакция на тяжелый стресс и нарушения адаптации (F43) выявлена у 6,29% обследованных женщин. Острая реакция на стресс» (F43.0) было диагностировано у 0,43% женщин; посттравматическое стрессовое расстройство (F43.1) - у 0,71%.
Расстройство приспособительных реакций (F43.2) установлено в 2,71% случаев. При этом кратковременная депрессивная реакция, обусловленная расстройством адаптации (F43.20) выявлена у 0,86% женщин, пролонгированная депрессивная реакция в рамках данной нозологии (F43.21) – у 0,71% пациенток; смешанная тревожная и депрессивная реакция, обусловленная расстройством приспособительных реакций (F43.22) - у 1,14% обследованных. Другие реакции на тяжелый стресс (F43.8) регистрировались у 2,43% женщин.
Диссоциативные (конверсионные) расстройства (F44) выявлены у 3,29% обследованных женщин с гинекологическими заболеваниями. Соматоформные расстройства (F45) диагностированы у 6,43% женщин с патологией репродуктивной системы. Нозологическая характеристика данных нарушений у изучаемого контингента женщин была следующей: соматизированное расстройство (F45.0) зарегистрированы у 0,57% обследованных; недифференцированное соматоформное расстройство (F45.1) - у 0,71%; ипохондрическое расстройство (F45.2) – у 0,86%; соматоформная дисфункция вегетативной нервной системы (F45.3) - у 2,00%; устойчивое соматоформное болевое расстройство (F45.4) - у 1,86% и другие соматоформные расстройства (F45.8) - у 0,43%. Психические нарушения у 4,86% обследованных, соответствовали диагностическим критериям неврастении (F48.0).
Поведенческие синдромы, связанные с физиологическими нарушениями и физическими факторами (F5) установлены у 14,43% женщин. Выявленные психические нарушения из раздела «Расстройство приема пищи» (F50; 7,85%) включали нервную анорексию (F50.0) - у 0,86% пациенток; атипичную нервную анорексию (F50.1) - у 1,57%; нервную булимию (F50.2) – у 2,43% и атипичную нервную булимию (F50.3) - у 3,00%. Из рубрики «Расстройство сна неорганической этиологии» (F51; 6,57%) диагностированы инсомния неорганической этиологии (F51.0) в 4,14% случаев; гиперсомния неорганической этиологии (F51.1) - у 0,71% гинекологических больных и расстройства режима сна и бодрствования неорганической этиологии (F51.2) - у 1,71%.
Расстройства рубрики F6 МКБ-10 зарегистрированы у 2,71% обследованных. Смешанные и другие расстройства личности (F61) выявлены у 0,29% гинекологических больных, специфические расстройства личности (F60) – у 2,43%, которые были представлены типами: эмоционально неустойчивым (F60.3) - у 0,71% женщин с патологией репродуктивной системы; истерическим (F60.4) - у 0,57%; ананкастным (F60.5) - у 0,57%; тревожным (F60.6) - у 0,43%) и зависимой личности (F60.7) - у 0,14%.
Сравнительный анализ психических расстройств при отдельных формах гинекологической патологии
Сравнительный клинический анализ психических нарушений при отдельных гинекологических заболеваниях показал, что наряду с общими закономерностями распространенности психических нарушений установлены некоторые особенности. Значимо большая доля (р<0,05) женщин без психических нарушений была выявлена в когорте больных, страдающих острой и хронической воспалительной патологией репродуктивной системы (27,19% и 20,75% соответственно), по сравнению с нейроэндокринными (СПКЯ - 11,11% и первичная дисменорея - 16,45%), а также с такими пролиферативными заболеваниями как миома матки и эндометриоз (8,58% и 13,75% соответственно). Для группы пациенток с эндометриозом данные изменения носили характер тенденции.
При исследовании распределения распространенности донозологических состояний установлено преобладание (р<0,05) данных нарушений при миоме матки (45,71%), чем при гиперпластических процессах эндометрия (22,50%) и острых ВЗОМТ (27,19%). Детальное изучение частоты распределения отдельных форм экстранозологических проявлений выявило, что ПАС в актуальном психическом состоянии доминировали в группе женщин, страдающих миомой матки (22,86%), затем следовала когорта обследуемых с хроническими и острыми воспалительными заболеваниями репродуктивной системы (17,94% и 22,86% соответственно). При этом доля пациенток с миомой матки, имеющих в актуальном состоянии проявления ПАС, значимо преобладала (р<0,05) над таковой у обследованных с первичной дисменореей и гиперпластическими процессами эндометрия (10,71% и 7,50% соответственно). Иное распределение регистрировалось при определении встречаемости ПДАС. Наибольший процент выявляемости экстранозологических проявлений имели пациентки с первичной дисменореей - 27,13%, что оказалось значимо больше (р<0,05), чем у обследованных, страдающих гиперпластическими процессами эндометрия и острыми ВЗОМТ (15,00% и 13,17% соответственно).
Пограничные психические расстройства чаще (р<0,05) диагностировались у пациенток, страдающих гиперпластическими процессами эндометрия - 63,75%, по сравнению с женщинами с миомой матки (45,71%) и первичной дисменореей (45,71%), а также острыми (43,85%) и хроническими гинекологическими заболеваниями воспалительного генеза (44,34%). Наибольшая доля 28,75% психических расстройств аффективного регистра (F3) была определена в группе женщин с гиперпластическими процессами эндометрия, а также с СПКЯ (21,11%), что значимо превышало (р<0,05) аналогичный показатель в когорте пациенток, страдающих первичной дисменореей (8,57%), миомой матки (8,57%) и эндометриозом (9,00%), а также с воспалительной патологией репродуктивной системы (острые – 11,40% и хронические - 7,55%).
Психические нарушения невротического спектра (F4) чаще (р<0,05) встречались у контингента больных, имеющих пролиферативную патологию репродуктивной системы: миому матки - 35,71%, эндометриоз - 39,00% и гиперпластические процессы эндометрия - 36,25%, чем в более молодой когорте больных, страдающих острыми ВЗОМТ - 24,56% и первичной дисменореей - 26,43%.
Установлены взаимозависимости выявляемости депрессивного (=49,466; р<0,01) и ипохондрического синдромов (=36,630; р<0,05) с нозологической принадлежностью, имеющейся у пациенток гинекологической патологии. Среди обследуемых больных с хроническими ВЗОМТ, эндометриозом и гиперпластическими процессами эндометрия ипохондрический синдром в актуальном психическом состоянии был зарегистрирован у 27,36%; 23,00% и 28,75% больных соответственно, что значительно (р<0,05) превосходило долю женщин с СПКЯ (15,79%) и первичной дисменореей (7,86%). Установлено, что ипохондрические проявления значимо сопряжены (R=0,173; p<0,05) с принадлежностью пациенток к определенной возрастной категории (R=0,173; p<0,05) и степенью стрессовой нагрузки, испытываемой женщиной по шкале стрессоустойчивости (R=0,257; p<0,05).
Наибольшая доля женщин (р<0,05) с депрессивными проявлениями была зарегистрирована среди пациенток с пролиферативными гинекологическими заболеваниями - гиперпластическими процессами эндометрия (55,00%) и эндометриозом (41,00%), а также в группе патологий репродуктивной системы нейроэндокринного генеза: СПКЯ (52,22%) и первичная дисменорея (41,42%). Данные показатели оказались значимо выше (р<0,05), чем в когорте женщин с острыми и хроническими ВЗОМТ (28,07% и 19,81% соответственно). Среди больных с миомой матки было значимо меньше (р<0,05) пациенток с депрессивным синдромом в текущем состоянии (35,71%) по сравнению с больными с гиперпластическими процессами эндометрия и СПКЯ, вместе с тем рассматриваемый показатель оказался выше, по сравнению с таковым у женщин с хроническими ВЗОМТ.
Тревожный синдром в близких пропорциях (р>0,05) был представлен во всех изучаемых группах и регистрировался на уровне от 34,28% у пациенток с первичной дисменореей до 47,50% у женщин, страдающих гиперпластическими процессами эндометрия. Частота встречаемости астенического синдрома различалась в зависимости от имеющейся у женщин репродуктивной патологии (=35,370; р<0,05). У пациенток с гиперпластическими процессами эндометрия (42,22%) выявляемость данных психопатологических проявлений была выше (р<0,05), чем у женщин с другими гинекологическими заболеваниями. Анализ представленности деперсонализационно-дереализационных проявлений зарегистрировал различную степень распространенности (=37,512; р<0,05) данного синдрома в зависимости от вида патологии репродуктивной системы. В группах с острыми (23,68%) и хроническими (25,47%) ВЗОМТ значимо выше (р<0,05) удельный вес пациенток с данным психопатологическим синдромом в актуальном состоянии по сравнению с женщинами с миомой матки (6,25%), СПКЯ (11,11%) и эндометриозом (13,00%).
При типологической структуризации пространства психических нарушений пограничного регистра путем факторизации матриц полученных индивидуальных данных на основе параметров опросника Александровича Е. у женщин с патологией репродуктивной системы методом главных компонент с последующим Varimax-вращением выявлено 3 фактора: «тревожно-астенический», «сексуально-ипохондрический» и «депрессивно-диссомнический».
При кластеризации данных факторов установлено, что образуется два кластера, которые имеют различные компоненты для каждой патогенетической группы гинекологических заболеваний: для воспалительной патологии репродуктивной системы базисный кластер сформирован «тревожно-астеническим» и «сексуально-ипохондрическим» факторами; для гинекологических заболеваний пролиферативного генеза - «депрессивно-диссомническим» и «сексуально-ипохондрическим» факторами; для нейроэндокринного генеза - «депрессивно-диссомническим» и «тревожно-астеническим» факторами.
Зарегистрированы значимо более высокие показатели «сексуально-ипохондрического» фактора (p<0,05) у женщин с воспалительными и пролиферативными гинекологическими заболеваниями по сравнению с пациентками, имеющими патологию репродуктивной системы нейроэндокринного генеза. При этом низкие значения (p<0,05) «тревожно-астенического» фактора отличали группу больных с острыми и хроническими ВЗОМТ от женщин, страдающих заболеваниями органов репродуктивной системы пролиферативного и нейроэндокринного генеза.
Установлены более высокие значения «депрессивно-диссомнического» фактора (p<0,05) в актуальном психическом состоянии больных, отметивших связь возникновения имеющегося у них гинекологического заболевания с пережитыми стрессовыми ситуациями, по сравнению с пациентками, не выявлявших такой закономерности. При рассмотрении возрастного аспекта обращало на себя внимание, что женщины раннего репродуктивного возраста (от 18 до 23 лет) имели более низкие показатели (p<0,05) «тревожно-астенического» и «сексуально-ипохондрического» факторов, по сравнению с пациентками, относящихся к позднему репродуктивному возрасту (от 36 до 45 лет). Выявлены положительные корреляционные связи показателя «тревожно-астенического» фактора с возрастом пациенток, включенных в исследование (r=0,118; p<0,05). У женщин с патологией репродуктивной системы были зарегистрированы положительные корреляционные взаимосвязи (r=0,156; p<0,01) параметров «депрессивно-диссомнического» фактора с показателями выраженности вегетативных изменений по опроснику Вейна А.М., что демонстрирует тесную патогенетическую связь развития аффективных расстройств и вегетативных нарушений.
Социально-психологические факторы формирования психических нарушений у женщин с гинекологической патологией
Структурное изучение степени стрссоустойчивости продемонстрировало, что степень стрессового прессинга варьировала с высоким уровнем значимости (=48,919; р<0,001) у представительниц различных нозологических когорт. Проанализировав средние значения по группам выраженности стрессогенности жизненных событий у гинекологических больных в течение последнего на момент обследования годового периода было выявлено, что самый критический показатель, соответствующий пороговой степени сопротивляемости к стрессу, имели пациентки с хроническими ВЗОМТ (260,00±29,83 балла), в меньшей степени, страдающие гиперпластическими процессами эндометрия и миомой матки (238,62±27,25 балла и 217,12±24,14 балла соответственно). Остальные изучаемые группы имели средний балл, попадающий в диапазон значений высокой стрессоустойчивости.
Минимальная степень стрессовой нагрузки зарегистрирована у женщин наиболее «молодых» нозологических групп: 66,67% пациенток с острыми ВЗОМТ и 69,28% с первичной дисменореей, что значимо (р<0,01) превышало таковую у других когорт больных. Наибольшую долю пациенток с пороговой степенью стрессоустойчивости составили обследованные с установленным диагнозом миомы матки и СПКЯ (44,28% и 42,22% соответственно). Практически аналогичная пропорция пациенток с данным уровнем стрессового прессинга выявлялась в группах женщин, страдающих гиперплазией эндометрия, эндометриозом и хроническими ВЗОМТ (35,00%, 34,00% и 30,01% соответственно). Высокая доля женщин с критической степенью стрессовой нагрузки, способной выступать в качестве триггерного момента срыва адаптационных механизмов, регистрировалась в группах со следующими нозологиями: хронические ВЗОМТ (40,57%), гиперпластические процессы эндометрия (36,25%) и миома матки (30,00%). 1/4 часть больных с острыми ВЗОМТ имела низкий порог стрессоустойчивости, что демонстрирует высокую напряженность приспособительных резервов организма. В когорте больных, испытывающих интенсивное воздействие неблагоприятных средовых факторов, представленность женщин с эндометриозом, СПКЯ и первичной дисменореей (14,00%, 11,11% и 8,57% соответственно) была минимальной (р<0,05).
На возникновение психических расстройств у женщин с патологией репродуктивной значительное влияние оказывали психотравмирующие факторы. У 79,14% обследуемых выявлялось сочетанное действие нескольких психогенных источников. Наиболее значимыми являлись семейные (58,71%) и производственные (50,14%) проблемы; 45,65% расценивали гинекологическую патологию как значимый психотравмирующий агент. На долю тяжелых стрессовых ситуаций, носящих острый характер, приходилось 19,23% всех случаев, протрагированные психические травмы средней степени выраженности имели место у 42,00% женщин. Одним из ключевых психотравмирующих факторов у большинства больных являлось наличие заболевания репродуктивной системы. Существенно выше данный показатель был у женщин с миомой матки, хроническими ВЗОМТ и гиперпластическими процессами эндометрия (67,14%, 62,26% и 57,50% соответственно). Значительная часть обследованных пациенток имели достаточно высокую трудовую активность, поэтому патология репродуктивной системы существенным образом отражалось на их работоспособности, социальной адаптации и качестве жизни.
Напряженность психологических защит у пациенток с гинекологическими заболеваниями характеризовалась большей напряженностью (р<0,05) по сравнению с защитами здоровых женщин. Зарегистрировано повышение актуализации (р<0,05) таких форм как «реактивное образование» у гинекологических больных; «регрессия» в группе пациенток с гиперпластическими процессами эндометрия и первичной дисменореей; «компенсация» - у когорты больных с патологией репродуктивной системы нейроэндокринного генеза; «проекция» - у больных с гиперпластическими процессами эндометрия; «замещение» - у пациенток с острыми и хроническими ВЗОМТ и гиперпластическими процессами эндометрия; «интеллектуализация» - у пациенток с хроническими ВЗОМТ, миомой матки и гиперпластическими процессами эндометрия.
Анализ предпочитаемых копинг-стратегий в поведенческой сфере позволил установить преобладание (р<0,05) у гинекологических больных по сравнению со здоровыми женщинами таких неадаптивных стратегий как «отступление» у пациенток с острыми ВЗОМТ (40,35%), СПКЯ (46,43%) и первичной дисменореей (41,12%); «активное избегание» – у пациенток с миомой матки (45,45%), эндометриозом (38,64%), с хроническими ВЗОМТ (41,17%) и СПКЯ (42,87%). Установлено преобладание (р<0,05) таких неадаптивных когнитивных стратегий совладания с трудностями как «диссимуляция» у гинекологических больных всех групп; «игнорирование» – у пациенток с хроническими ВЗОМТ (30,88%), миомой матки (31,82%) и первичной дисменореей (29,91%); «смирение» – у пациенток с СПКЯ (30,36%), с гиперпластическими процессами эндометрия (37,93%), с острыми (28,07%) и хроническими (23,53%) ВЗОМТ. Стратегии эмоционального реагирования характеризовались значимым повышением (р<0,05) актуализации таких неадаптивных форм как «самообвинение» у пациенток с гиперпластическими процессами эндометрия (43,10%) и СПКЯ (42,86%); «агрессивность» - с СПКЯ (32,14%), миомой матки (27,27%) и гиперпластические процессы эндометрия (25,86%).
В результате настоящего исследования было выявлено преобладание следующих видов агрессивных реакций: выявлен высокий (р<0,05) индекс враждебности по шкале BDHI; установлено доминирование скрытых форм агрессивного поведения – чувство вины и обиды. Выраженность чувства обиды по шкале BDHI было взаимосвязано с уровнем стрессогенных событий, испытываемых женщиной (r=0,36 при р<0,05) уровнем тревоги по шкале HARS (r=0,40 при р<0,05), личностной тревожности по шкале Спилбергера-Ханина (r=0,57 при р<0,001) и алекситимии по шкале TAS-26 (r=0,45 при р<0,01). Степень выраженности чувства вины также коррелировало с уровнем тревоги по шкале HARS (r=0,48 при р<0,01), личностной тревожности по шкале Спилбергера-Ханина (r=0,44 при р<0,01), чувством обиды по шкале BDHI (r=0,41 при р<0,05), выраженностью вегетативных нарушений по опроснику А.М. Вейна (r=0,35 при р<0,05). При проведении корреляционного анализа было зарегистрировано, что агрессивная реакция в виде подозрительности была взаимосвязана с проявлением раздражения, обиды и вербальной агрессией по шкале BDHI (r=0,44 при р<0,01, r=0,48 при р<0,01 и r=0,55 при р<0,001 соответственно), уровнем алекситимии по шкале TAS-26 (r=0,51 при р<0,01).
У пациенток с патологией репродуктивной системы был установлен высокий (р<0,05) индекс враждебности. Зарегистрированы положительные связи индекса враждебности с выраженностью тревоги по шкале HARS (r=0,41 при р<0,05), вегетативных нарушений по опроснику Вейна А.М. (1993) (r=0,47 при р<0,01), личностной тревожностью по шкале Спилбергера-Ханина (r=0,49 при р<0,01), уровнем алекситимии по шкале TAS-26 (r=0,47 при р<0,01), а также отрицательные связи с субъективной оценкой качества жизни удовлетворенности здоровьем (r=-0,39 при р<0,05) и духовными потребностями (r=-0,46 при р<0,01).
При исследовании уровня алекситимии у гинекологических больных с использованием шкалы TAS-26 были выделены 3 группы пациенток в зависимости от количества набранных ими баллов: 1 группа, обозначенные как «неалекситимические»; 2 группа – «промежуточные» и 3 группа – «алекситимические». При изучении взаимозависимости показателей с использованием критерия были получены данные, демонстрирующие связи нозологической структурой гинекологического заболевания с уровнем алекситимии (=10,152; р<0,05). Наибольший удельный вес женщин с алекситимическими проявлениями был зарегистрирован в когорте больных с воспалительными заболеваниями (острые ВЗОМТ – 33,33% и хронические ВЗОМТ – 41,43%), а также с гиперпластическими процессами эндометрия (28,13%). При этом наименьшую долю с выраженным алекситимическим радикалом составляли пациентки, страдающие эндометриозом и первичной дисменореей (13,64% и 13,64% соответственно).
При рассмотрении актуального психического состояния пациенток в зависимости от уровня алекситимии было установлено, что гинекологические больные с высоким уровнем алекситимии имели значимо (р<0,05) более выраженные депрессивные (оцениваемые по шкале HDRS), тревожные (по шкале HARS) и вегетативные (по опроснику выявления вегетативных изменений Вейна А.М.) нарушения, по сравнению с таковым у пациенток неалекситимической (р<0,01) и промежуточной (р<0,05) групп. У алекситимических гинекологических больных была также зарегистрирована существенно повышенная (р<0,05) напряженность таких психологических защит как «замещение», «проекция», «регрессия» и «вытеснение», по сравнению с параметрами у неалекситимичных пациенток.
Для выделения минимального количества независимых типов реакций в дальнейшем была проведена типологическая структуризация пространства внутренней картины болезни путем факторизации матриц полученных индивидуальных данных на основе параметров психометрической оценки по опроснику реагирования на болезнь (RIQ) [Pritchard M., 1983] у женщин с патологией репродуктивной системы методом главных компонент с последующим Varimax-вращением. Факторный анализ полученных данных продемонстрировал, что для наиболее адекватной интерпретации результатов исследования принято 5-ти факторное решение: 1 фактор - «обеспокоенность собственным состоянием», 2 - «собственная ответственность за возникновение болезни», 3 - «потребность в осведомленности о болезни», 4 - «стремление избежать болезни» и 5 - «обвинения окружения в болезни».
При кластерном анализе полученных факторов внутренней картины болезни в контексте патогенетических механизмов формирования гинекологических заболеваний установлено, что образуется два кластера. Базовый кластер у женщин с ВЗОМТ образа болезни был представлен факторами «обеспокоенность собственным состоянием», «стремление избежать болезни», «собственная ответственность за возникновение болезни» и «потребность в осведомленности о болезни»; с пролиферативной патологией - «собственная ответственность за возникновение болезни» и «стремление избежать болезни»; с патологией репродуктивной системы нейроэндокринного генеза - «стремление избежать болезни», «обвинения окружения в болезни» и «обеспокоенность собственным состоянием».
Женщины с воспалительными и пролиферативными гинекологическими заболеваниями имели значимо более низкие показатели фактора «собственная ответственность за возникновение болезни»(p<0,05), по сравнению с пациентками, имеющими патологию репродуктивной системы нейроэндокринного генеза. Низкие значения (p<0,05) фактора «потребность в осведомленности о болезни» отличали больных с острыми и хроническими ВЗОМТ от женщин, страдающих патологией репродуктивной системы нейроэндокринного генеза, при этом обратные значимые тенденции (p<0,05) регистрировались при сравнении данных когорт относительно фактора «обвинения окружения в болезни».
Установлены более высокие значения (p<0,05) таких факторов как «обеспокоенность собственным состоянием» и «собственная ответственность за возникновение болезни» во внутренней картине болезни у пациенток с гинекологической патологией, испытывавших минимальные стрессорные нагрузки, по сравнению с гинекологическими больными с критической степенью стрессовой нагрузки, способной выступать в качестве триггерного момента срыва адаптационных механизмов. Вклад фактора «обвинения окружения в болезни» был значимо (p<0,01) больше у женщин, испытывающих интенсивное воздействие неблагоприятных средовых факторов, в отличие от пациенток с низкой стрессоустойчивостью.
Пациентки раннего репродуктивного возраста, по систематике ВОЗ, имели более высокие (p<0,01) значения фактора «собственная ответственность за возникновение болезни», по сравнению с таковым у гинекологических больных позднего репродуктивного возраста. Значение фактора внутренней картины болезни «обвинения окружения в болезни» был значимо ниже (p<0,05) у пациенток с возрастными характеристиками, попадающими в диапазон 36-45 лет при сопоставлении с таковыми у женщин с патологией репродуктивной системы в возрасте от 18 до 23 лет.
Данные корреляционного анализа зарегистрировали отрицательные связи у обследованных фактора «обеспокоенность собственным состоянием» с напряженностью таких психологических защит как «регрессия» (r=-0,281; p<0,0001), «проекция» (r=-0,283; p<0,0001), «замещение» (r=-0,156; p<0,0001) и «реактивное образование» (r=-0,216; p<0,001), а также интегральным показателем напряженности всех защит (r=-0,330; p<0,001). Аналогичные зависимости были выявлены между данным фактором внутренней картины болезни и проявлениями агрессии по шкале BDHI в виде чувства обиды (r=-0,3159; p<0,0001), чувства вины (r=-0,425; p<0,001), раздражительности (r=-0,208; p<0,01) и подозрительности (r=-0,251; p<0,0001), а также показателем неосознаваемых агрессивных реакций, характеризуемых индексом враждебности (r=-0,349; p<0,0001).
Отрицательные корреляционные взаимодействия были установлены между компонентом индивидуального образа гинекологического заболевания «обеспокоенность собственным состоянием» и выраженностью тревожных (r=-0,429; p<0,0001) и депрессивных (r=-0,325; p<0,0001) проявлений, вегетативных нарушений (r=-0,307; p<0,0001), уровнем реактивной (r=-0,416; p<0,0001) и личностной (r=-0,239; p<0,001) тревожности. Зафиксированы аналогичные взаимосвязи рассматриваемого фактора внутренней картины болезни с такими показателями качества жизни гинекологических больных как «физическая активность» (r=-0,341; p<0,001); «психическое состояние» (r=-0,384; p<0,001); «социальное» (r=-0,320; p<0,001), «ролевое» (r=-0,374; p<0,001) и «сексуальное функционирование» (r=-0,246; p<0,01). У пациенток с патологией репродуктивной системы фактор «обвинения окружения в болезни» был взаимосвязан с возрастом (r=0,246; p<0,001), степенью стрессовой нагрузки (r=0,260; p<0,001) по шкале стрессоустойчивости и уровнем алекситимии (r=0,165; p<0,05). При этом были выявлены отрицательные корреляционные ассоциации между выраженностью алекситимических черт и фактором «обеспокоенность собственным состоянием» (r=-0,348; p<0,001).
Таким образом, формирование психических нарушений при гинекологической патологии обусловлено амплификацией влияний соматогенных (длительность и выраженность патологии репродуктивной системы, интенсивность и продолжительность болевых проявлений, осложненность акушерско-гинекологического анамнеза, отягощенность сопутствующей экстрагенитальной патологией), социогенных (нарушение семейного и профессионального функционирования), психогенных (высокий уровень стрессорного прессинга) и психологических факторов (личностные особенности и внутренняя картина болезни). Воздействие имеет кумулятивный характер, наслоение приводит к значительному возрастанию их патогенного воздействия, следствием которого является формирование или утяжеление имеющихся у гинекологических больных психических нарушений.
Качество жизни женщин с гинекологической патологией
Показатели «качества жизни» пациенток оценивали на основании анализа специального анкетирования по пяти основным категориям: физическому состоянию, психическому состоянию, социальному функционированию, ролевому и сексуальному функционированию, применяемом в гинекологии [Кулаков В.И. и соавт., 1999]. Установлено, что гинекологические больные имеют низкие показатели качества жизни, ассоциированные с выраженностью психопатологических нарушений. Анализ полученных данных продемонстрировал неоднородность оценки вышеперечисленных критериев качества жизни в группах пациенток, сформированных по патогенетическому механизму развития патологии репродуктивной системы (рис. 1). В наибольшей степени уязвимыми являются психическая, физическая и социальная составляющие качества жизни, в меньшей степени ухудшаются ролевое и сексуальное функционирование.

Примечание: здесь и далее в рис. 2
* - достоверность различий по сравнению с аналогичным показателем у пациенток с воспалительной гинекологической патологией;
** - у пациенток с пролиферативной гинекологической патологией;
*** - у пациенток с нейроэндокринной гинекологической патологией.
Рисунок 1. Показатели качества жизни [Кулаков В.И. и соавт., 1999] у женщин с патологией репродуктивной системы (баллы).

Рисунок 2. «Роза качества жизни» (И.А. Гундарова (1995)) у женщин с патологией репродуктивной системы (баллы).
При изучении субъективной оценки гинекологическими больными различных нозологических групп критериев качества жизни по шкале И.А. Гундарова (1995) были выявлены следующие особенности (рис. 2). Установлены отрицательные корреляции между субъективной оценкой удовлетворенности женщиной критерием «душевный покой» и степенью стрессового прессинга (r=-0,36; р<0,05), выраженностью вегетативных нарушений (r=-0,42; р<0,05), уровнем тревоги (r=-0,53; р<0,001) и депрессии (по шкале HDRS) (r=-0,35; р<0,05). Установлены также отрицательные корреляции между удовлетворенностью сексуальной жизнью и возрастными характеристиками (r=-0,58; р<0,001) изучаемой когорты больных.
Оценка критерия «здоровье» находилась в обратной зависимости у обследованных пациенток от выраженности такой составляющей агрессии как «чувство вины» (r=-0,41; р<0,05), кроме того, от уровня тревоги (r=-0,49; р<0,01) и, в частности, ее психического и вегетативного компонентов (r=-0,43; р<0,01 и r=-0,50; р<0,01 соответственно), а также реактивной тревожности (r=-0,39; р<0,05). На субъективную оценку удовлетворенности такой дефиниции качества жизни как «духовные потребности» оказывали негативное влияние выраженность психического элемента тревоги (r=-0,39; р<0,05), а также уровень подозрительности и враждебности (r=-0,43; р<0,05 и r=-0,45; р<0,01 соответственно).
Проведенный корреляционный анализ критериев качества жизни пяти основных категорий: физическое состояние, психическое состояние, социальное функционирование, ролевое, сексуальное функционирование [Кулаков В.И. и соавт., 1999] и количественных показателей выраженности психопатологических проявлений пограничного регистра, полученных с помощью симптоматического опросника Александровича Е., а также выраженности вегетативных нарушений, установленных с использованием опросника, предложенного Центром вегетативной патологии [Вейн А.М., 1991], выявил значимые корреляционные (р<0,001) взаимосвязи между изучаемыми параметрами у гинекологических больных. Данные результаты демонстрируют высокую диагностическую значимость скринингового характера рассматриваемого инструмента определения параметров качества жизни при выявлении донозологических состояний и пограничных психических расстройств у пациенток с патологией репродуктивной системы в гинекологических службах.
ПАТОГЕНЕТИЧЕСКИЕ АСПЕКТЫ ФОРМИРОВАНИЯ ПСИХИЧЕСКИХ НАРУШЕНИЙ ПРИ ГИНЕКОЛОГИЧЕСКОЙ ПАТОЛОГИИ
В качестве основной концепции комплексного подхода изучения психического здоровья женщин с гинекологической патологией была использована парадигма психонейроиммунных взаимодействий. С целью оптимального выбора гинекологических нозологий, которые могли служить моделями для изучения патогенетических аспектов психических нарушений при заболеваниях репродуктивной системы был проведен многофакторный дискриминантный анализ. Далее, принимая во внимание значимость нейроиммунных нарушений в патогенезе гинекологического заболевания, были выбраны в качестве моделей 2 нозологии: эндометриоз, относящийся к группе пролиферативных гинекологических заболеваний, и СПКЯ, принадлежащий к патологии репродуктивной системы нейроэндокринного генеза. При изучении психонейроиммуноэндокринных параметров при эндометриозе и СПКЯ были выделены 3 группы: 1. Основную группу составили пациентки с пролиферативными (эндометриоз) или нейроэндокринными (СПКЯ) гинекологическими заболеваниями, имеющими психические нарушения аффективного спектра (депрессивный эпизод (F32.0, F32.1), рекуррентное депрессивное расстройство (F33.0, F33.1), а также расстройство адаптации с депрессивными проявлениями (F43.20, F43.21, F43.22)). 2. группа сравнения - в которую входили пациентки с пролиферативными (эндометриоз) или нейроэндокринными (СПКЯ) гинекологическими заболеваниями без психических нарушений. 3. контрольная группа включала практически здоровых женщин без психических и гинекологических нарушений.
Состояние вегетативной регуляции у пациенток с коморбидной гинекологической и психической патологией
По результатам оценки вегетативных изменений и вегетативных нарушений по опроснику Центра вегетативной патологии [Вейн А.М., 1991] у женщин с гинекологической патологии, было установлено, что частота вегетативной дисфункции высока. При изучении взаимозависимости показателей с использованием критерия были получены данные, демонстрирующие связи нозологической структуры гинекологического заболевания с выраженностью вегетативных нарушений по опроснику Вейна А.М. (=17,05; р<0,017). При проведении обработки полученных показателей с помощью критерия Фишера оказалось, что наибольшая доля пациенток с синдромом вегетативной дистонии была зарегистрирована у больных с миомой матки - 92,86%, далее следовали женщины с гиперпластическими процессами эндометрия, эндометриозом, острыми и хроническими ВЗОМТ (89,58%, 81,82%, 85,19% и 84,21% соответственно). В близких пропорциях было представлено распределение пациенток с клинически выраженными вегетативными дисфункциями у женщин с нейроэндокринной гинекологической патологией (СПКЯ – 75,00% и первичная дисменорея – 79,46%).
При сопоставлении средних значений вегетативных нарушений по опроснику Вейна А.М. (1991) зарегистрировано, что величины данного показателя у больных с хроническими ВЗОМТ, миомой матки и гиперпластическими процессами эндометрия (33,60±2,56; 38,95±2,89 и 33,54±2,03 баллов соответственно) значимо (р<0,05) превышали таковую у женщин, страдающих нейроэндокринной гинекологической патологией (СПКЯ – 24,63±2,59 баллов и первичная дисменорея – 25,27±1,20 баллов). У больных с острыми ВЗОМТ и эндометриозом величина этого показателя соответствовала 29,87±2,09 баллам и 30,00±2,37 баллам соответственно.
Анализ вариабельности ритма сердца продемонстрировал, что общая мощность спектра ритма (ТР) в покое у гинекологических больных достоверно (р<0,05) уменьшалась, по сравнению с таковой у здоровых женщин репродуктивного возраста (2897,85±192,53 мс). Установлено значимое (р<0,05) снижение показателя ТР у женщин с коморбидной аффективной и гинекологической патологией (1721,87±102,83 мс), по сравнению с таковым у пациенток с гинекологическими заболеваниями без психических нарушений (1170,31±91,79 мс). Временные показатели, отражающие общую вариабельность ритма (SDNN, CV) и влияния парасимпатического отдела ВНС (RMSSD), в группе гинекологических больных с аффективными расстройствами (26,24±2,13 мс, 3,64±0,13%, 28,31±0,85 мс соответственно) были значимо (р<0,05) ниже аналогичных значений у женщин с патологией репродуктивной системы без психических нарушений (39,38±2,31 мс, 5,28±0,14%, 34,97±1,71 мс соответственно) при (51,35±2,21 мс, 7,01±0,43%, 45,64±1,92 мс соответственно) у здоровых женщин.
Дизрегуляция симпатического отдела ВНС у гинекологических больных с тревожно-депрессивными расстройствами проявлялась в значимом (р<0,05) снижении фоновой абсолютной мощности низкочастотных колебаний (338,35±21,63 мс) при увеличении относительных значений LF-волн (28,73±1,04%), по сравнению как с контрольными показателями (608,92±39,78 мс, 19,82±1,07%), так и с соответствующими показателями у женщин с патологией репродуктивной системы без психических нарушений (432,67±31,88 мс, 23,21±0,81%). Дисфункцию парасимпатического отдела ВНС демонстрировало существенное (р<0,05) снижение относительного вклада высокочастотных колебаний в общий спектр и абсолютных значений HF-волн при сочетании гинекологических и психических нарушений (27,43±1,68%, 484,72±31,82 мс), при сопоставлении с соответствующими параметрами в контрольной группе (46,29±3,02%, 1342,01±90,36 мс) и группе сравнения (32,27±2,09%, 764,09±50,31 мс). При изучении симпатико-парасимпатических взаимоотношений было выявлено, что показатель LF/HF при коморбидности гинекологических и психических нарушений (0,75±0,03) значимо (р<0,05) превышал таковой как у пациенток с патологией репродуктивной системы без психических нарушений (0,62±0,03), так и у здоровых женщин (0,43±0,02), что демонстрирует относительную симпатикотонию.
Показатели спектрального и временного анализа вариабельности ритма сердца, полученного при проведении активной ортостатической пробы, зарегистрировали изменения, аналогичные фоновым параметрам у пациенток с коморбидной психической и гинекологической патологией, что демонстрирует сниженный уровень вегетативного обеспечения физической деятельности. Результаты вегетативного теста в активной ортостатической пробе продемонстрировали у женщин с сочетанием гинекологических нарушений и аффективных расстройств снижение (р<0,05) коэффициента К30/15 (1,02±0,02), отражающего реактивность парасимпатического отдела ВНС, при сопоставлении с таковым у пациенток группы сравнения (1,13±0,03) и у здоровых женщин (1,49±0,03), что отражает существенное снижение адаптационного потенциала у женщин при наличии в актуальном состоянии коморбидной аффективной и гинекологической патологии.
Таким образом, у женщин с сочетанными психическими и гинекологическими нарушениями состояние регуляции модуляции сердечного ритма характеризовалось снижением уровня вагальных при увеличении симпатических и гуморально-метаболических влияний, что демонстрирует усиление активации центрального контура и рост симпатических воздействий. Выявленные признаки относительного доминирования симпатического отдела ВНС свидетельствуют о значительном напряжения регуляторных систем и критическом состоянии адаптационных механизмов.
Иммунологическая и гормональная характеристика пациенток с коморбидной гинекологической и психической патологией
Результаты исследования продемонстрировали выраженные иммунные и гормональные сдвиги, имеющиеся у женщин с эндометриозом, коморбидным с аффективными расстройствами, отличающиеся от таковых у гинекологических больных без психических нарушений. Данные изменения характеризовались изменением баланса иммуноцитов в направлении Th2-пути. Было выявлено повышение содержания CD4+-клеток и снижение численности CD8+-лимфоцитов крови.





Рисунок 3. А - содержание гормонов в сыворотке крови; Б - продукция ключевых иммунорегуляторных цитокинов мононуклеарными клетками крови;
В - субпопуляционный состав лимфоцитов крови у пациенток с эндометриозом, сочетанным с аффективными расстройствами
Примечание: * - достоверность различий по сравнению со здоровыми женщинами,
** - пациентками с эндометриозом.




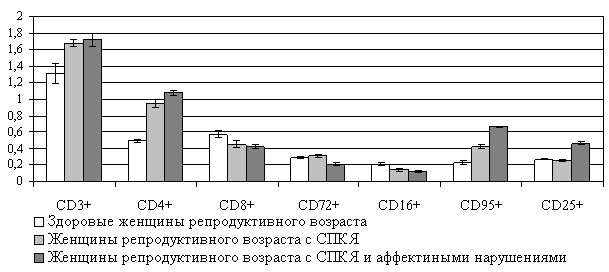
Рисунок 4. А - содержание гормонов в сыворотке крови; Б - продукция ключевых иммунорегуляторных цитокинов мононуклеарными клетками крови;
В - субпопуляционный состав лимфоцитов крови у пациенток с синдромом поликистозных яичников, сочетанным с аффективными расстройствами
Примечание: * - достоверность различий по сравнению со здоровыми женщинами,
** - пациентками с синдромом поликистозных яичников.

Рисунок 5. Механизм формирования психических нарушений при патологии репродуктивной системы (за основу схемы взята общая модель психонейроиммунных взаимоимодействий N.L. McnCain et al. (2005))
Установлено увеличение численности CD72+- и снижение содержания CD16+- лимфоцитарных клеток в крови, а также уменьшение чувствительности лимфоцитов к проапоптогенным сигналам (рис. 3В). Определен дисбаланс продукции цитокинов с про- (IL-1, IL-2, IFN) и противовоспалительными (IL-4) свойствами (рис. 3Б). У больных с коморбидной пролиферативной гинекологической и аффективной патологией, по сравнению с пациентками без психических нарушений, выявлялась большая напряженность в функционировании эндокринной системы, проявляющаяся изменением уровней гормонов гипофизарно-надпочечниково-яичниковой системы: повышение уровня ФСГ, ЛГ, пролактина, эстрадиола, АКТГ, кортизола, тестостерона и ДГЭАС при снижении концентрации прогестерона и 17-ОН в сыворотке крови (рис. 3А).
Установлены иммунные и эндокринные изменения у пациенток с сочетанными СПКЯ и аффективными расстройствами, отличающиеся от таковых у гинекологических больных без психических нарушений. Зарегистрирована поляризация иммунного ответа в направлении Th2-пути. Иммунные сдвиги, выявленные в Т-клеточном звене, проявлялись изменением, как общей численности Т-лимфоцитов, так и содержания отдельных субпопуляций – CD4+- и CD8+-клеток и, соответственно, увеличением иммунорегуляторного индекса. Проведенное исследование установило снижение числа лимфоцитов с фенотипом CD72+ и CD16+. Выявлено уменьшение численности лимфоцитов, несущих маркер активации CD25 и Fas-антиген (рис. 4В). Установлено изменение спонтанной и стимулированной продукции цитокинов с про- (IL-1, IL-2, IFN) и противовоспалительным (IL-4) потенциалом (рис. 4Б). При сравнении уровней гормонов у больных с СПКЯ были получены данные, свидетельствующие о существенном изменении функционального состояния гипофизарно-надпочечниково-яичниковой системы у женщин с СПКЯ, коморбидным с аффективной патологией, по сравнению с таковой у пациенток без психических нарушений. У пациенток с СПКЯ, ассоциированным с тревожно-депрессивными расстройствами, выявлено снижение содержания ФСГ, эстрадиола, прогестерона при повышении уровня ЛГ, пролактина, 17-ОН, тестостерона, ДГЭАС, АКТГ и кортизола в сыворотке крови (рис. 4А). Данные результаты свидетельствуют о дисбалансе систем иммунной и эндокринной регуляции. Полученные результаты, регистрирующие различия в деятельности эндокринной и иммунной систем в зависимости от наличия психической патологии, демонстрируют, что отклонения в системе нейроиммунноэндокринной регуляции являются единым патогенетическим механизмом формирования психических расстройств и нарушений репродуктивной системы.
Таким образом, установленные иммунные, вегетативные и эндокринные изменения, предрасполагающие и ко- факторами, личностные особенности пациенток с сочетанными гинекологическими и пограничными психическими расстройствами, позволяют установить механизмы формирования психических нарушений при патологии репродуктивной системы (рис. 5). Психонейроиммуноэндокринные факторы, включающие изменения субпопуляционного состава лимфоцитов крови, спонтанной и стимулированной in vitro продукции про- (IL-1, IL-2, IFN) и противовоспалительных (IL-4) цитокинов; функционального состояния гипофизарно-надпочечниково-яичниковой системы при взаимодействии с психологическими и социальными факторами являются звеньями единого патогенетического механизма формирования психических расстройств и нарушений репродуктивной системы.
Выявленные изменения у пациенток с коморбидными гинекологическими и психическими нарушениями обеспечивают включение адаптационно-компенсаторных механизмов организма, направленных на сохранение гомеостаза, имеющего определенную специфичность в зависимости от патогенетического варианта развития патологии репродуктивной системы, показанные при дальнейшем проведении дискриминантного анализа. Результаты данных приспособительных процессов влекут за собой изменение психического и физического состояния, и, соответственно, качества жизни гинекологических больных. Установленные психонейроиммуноэндокринные факторы, задействованные в патогенезе развития психических нарушений при заболеваниях репродуктивной системы, оказывают взаимовлияние по принципу «порочного круга».
Интегративная модель реабилитации женщин с гинекологическими заболеваниями, сочетанными с психическими нарушениями
Установленные в настоящем исследовании факторы, участвующие в формировании психических нарушений при гинекологической патологии (рис. 6), явились паттерном для разработки междисциплинарного подхода к терапии женщин с гинекологическими заболеваниями, ассоциированными с психическими нарушениями. Высокая эффективность предложенной реабилитационной модели, оцениваемой по улучшению состояния женщины в целом и психического и гинекологического статусов в частности, обеспечивается ранней выявляемостью психических нарушений и многопрофильностью оказания специализированной помощи данному контингенту больных. Результаты внедрения программ комплексной реабилитации, позволили снизить число госпитализаций в гинекологический стационар женщин с сочетанными психическими нарушениями и заболеваниями репродуктивной системы на 31% и повысить их качество жизни.
Разработка лечебно-реабилитационных программ проводилась с учетом мультиаксиальной оценки актуального состояния гинекологических больных и была ориентирована на патогенетическую коррекцию психонейроиммунноэндокринных нарушений, детерминирующих механизм формирования психических нарушений при гинекологической патологии:
1 ось – актуальное психическое состояние с выделением синдромального кластера;
2 ось – актуальное соматическое (гинекологическое) состояние;
3 ось – личностно-психологические особенности;
4 ось – социально-демографические факторы;
5 ось – состояние систем адаптации (ВНС, иммунной и эндокринной).



Рисунок 6. Факторы, участвующие в формировании психических нарушений при гинекологической патологии.
Комплексный подход к лечению психических расстройств у женщин, страдающих гинекологическими заболеваниями, должен ориентироваться на все 5 осей; что обуславливает терапевтическое воздействие на каждое звено развития болезни. Выявлено, что определенное состояние 2-ой, 3-ей, 4-ой и 5-ой осей, может являться патогенетическими факторами в отношении формирования психических нарушений у гинекологических больных.
В связи с этим были выделены факторы риска развития психических расстройств и утяжеления их течения у гинекологических больных для каждой оси актуального статуса женщины, которые в дальнейшем служили маркерами для определения необходимости, вида, объема и эффективности реабилитационных мероприятий:
для 2-ой оси – длительность и выраженность патологии репродуктивной системы, интенсивность и продолжительность болевых проявлений, осложненность акушерско-гинекологического анамнеза, отягощенность сопутствующей экстрагенитальной патологией;
для 3-ей оси – высокий уровень алекситимии, реактивной и личностной тревожности, агрессии, низкая степень адаптивности используемых копинг-стратегий, повышенная напряженность психологических защит, неадекватная реакция на болезнь;
для 4-ой оси – высокая степень стрессового прессинга, нарушение семейного и профессионального функционирования;
для 5-ой оси – нарушение психонейроиммуноэндокринных взаимодействий: избыточная активация симпатико-адреналовой системы, уменьшение активности парасимпатической регуляции; нарушение Т- и В-клеточного звена, реакций неспецифической цитотоксичности, дисбаланс выработки про- и противовоспалительных цитокинов, снижение цитокинпродуцирующего потенциала мононуклеарных клеток крови; дисфункция гипофизарно-надпочечниково-яичниковой системы.
Учет состояния всех вышеперечисленных осей актуального статуса женщины определяет дифференцированную направленность патогенетических лечебно-реабилитационных мероприятий. Для решения практической задачи клинического прогнозирования развития и исхода заболевания, для усовершенствования диагностики, профилактической и терапевтической стратегий в настоящем исследовании установлены закономерности изменения маркеров развития психических нарушений при гинекологических заболеваниях, которые могут быть расшифрованы как вероятные предикторы течения пограничных состояний. В соответствии с целью настоящего исследования изученные взаимосвязи изменения деятельности систем адаптации с выраженностью клинических проявлений психических расстройств позволили выделить 3 группы гинекологических больных в зависимости от типа течения психических нарушений:
1 группа – с благоприятным течением – донозологические психические нарушения - благоприятное течение гинекологической патологии, высокая стрессоустойчивость, минимальные изменения психонейроиммуноэндокринных параметров;
2 группа – с умеренно-прогредиентным течением – пограничные психические расстройства легкой степени - относительно благоприятное течение заболеваний репродуктивной системы, пороговая стрессоустойчивость, незначительные иммунные, эндокринные и вегетативные дисфункции;
3 группа – с неблагоприятным течением – пограничные психические расстройства средней и тяжелой степени - осложненное течение гинекологического заболевания, низкая стрессоустойчивость, выраженные нарушения психонейроиммуноэндокринных взаимодействий.
Модель комплексной реабилитации пациенток с гинекологическими и психическими нарушениями представлена на рисунке 7.
 Рисунок 7. Модель комплексной реабилитации пациенток с гинекологическими и психическими нарушениями.
Рисунок 7. Модель комплексной реабилитации пациенток с гинекологическими и психическими нарушениями.
С учетом выделенных групп проводились дифференцированные лечебно-коррекционые программы:
для 1-ой группы – психогигиеническая, консультативно-диагностическая, психокоррекционная;
для 2-ой группы - психогигиеническая, консультативно-диагностическая, терапевтическая (психотерапевтическая и вегетостабилизирующая);
для 3-ей группы - психогигиеническая, консультативно-диагностическая, терапевтическая (психофармакологическая и психотерапевтическая).
Лечебно-коррекционные программы включали следующие мероприятия:
1. Психогигиенические – проведение образовательных программ для женщин с заболеваниями репродуктивной системы.
2. Консультативно-диагностические – современное выявление гинекологических больных с психическими расстройствами, а также пациенток с риском развития нарушений психического здоровья, обеспечение доступности психиатрической и медико-психологической помощи.
3. Психокоррекционные – проведение психокоррекционной работы как части комплексной системы лечебных воздействий у женщин, страдающих коморбидной гинекологической и психической патологией.
4. Терапевтические – проведение адекватного психофармакологического и психотерапевтического лечения сочетанных гинекологических и психических нарушений.
5. Организационно-методические – создание центров профилактики и реабилитации пограничных состояний в системе гинекологических служб; проведение специализации акушеров-гинекологов по пограничной психиатрии.
Таким образом, оптимизация медицинской помощи женщинам с сочетанной гинекологической и психической патологией должна реализовываться в рамках комплексной программы. Междисциплинарный подход к реабилитации данных пациенток, предусматривающий мультиаксиальную оценку состояния женщин с гинекологической патологией, позволяет своевременно диагностировать психические нарушения нарушения с последующим определением и проведением адекватной комплексной терапевтической тактики. Интегративная модель терапевтического процесса представлена лечебными, образовательным и психопрофилактическим направлениями, осуществляемыми на всех этапах реабилитационного процесса (стационарном и амбулаторно-поликилиническом).
ВЫВОДЫ
- В результате клинико-психопатологического обследования 700 женщин с гинекологической патологией выявлено, что 49,15% пациенток имеют пограничные психические расстройства: невротические, связанные со стрессом и соматоформные расстройства (F4) - 31,44%, аффективные (F3) - 13,00%, поведенческие синдромы, связанные с физиологическими нарушениями и физическими факторами (F5) – 14,43%, расстройства зрелой личности и поведения у взрослых (F6) - 2,71%. Одновременно два психических расстройства имели 12,14% женщин с патологией репродуктивной системы.
- У 33,71% обследованных выявлены нарушения донозологического уровня: в 14,00% случаев установлены психоадаптационные и в 19,71% – психодезадаптационные состояния (с преобладанием астенического варианта).
- Пограничные психические расстройств с наибольшей частотой диагностируются у женщин с гиперпластическими процессами эндометрия (63,7%), донозологические состояния психических нарушений - с миомой матки (45,7%).
- Частота и характер психических расстройств у женщин с гинекологическими заболеваниями зависит от вида патологии репродуктивной системы. При этом ипохондрический синдром в актуальном психическом состоянии определяется у 27,4% больных с хроническими воспалительными заболеваниями органов малого таза, у 23,0% пациенток с эндометриозом и у 28,7% больных с гиперпластическими процессами эндометрия; депрессивные проявления более характерны для женщин с гиперпластическими процессами эндометрия (55,0%) и эндометриозом (41,0%); астенический синдром наиболее типичен для пациенток с гиперпластическими процессами эндометрия (42,2%). Среди женщин с острыми (23,7%) и хроническими (25,5%) воспалительными заболеваниями органов малого таза преобладают пациентки с деперсонализационно-дереализационными проявлениями.
- При типологической структуризации пространства психических нарушений пограничного регистра путем факторизации матриц у женщин с патологией репродуктивной системы методом главных компонент с последующим Varimax-вращением выявлено 3 фактора: «тревожно-астенический», «сексуально-ипохондрический» и «депрессивно-диссомнический».
5.1. При гинекологических заболеваниях воспалительного генеза в большей степени выражены тревожные и ипохондрические нарушения; при патологии репродуктивной системы пролиферативного генеза – депрессивные и ипохондрические проявления; при гинекологических заболеваниях нейроэндокринного генеза – депрессивные и тревожные нарушения.
5.2. Пациентки с воспалительными и пролиферативными гинекологическими заболеваниями имеют значимо более высокие показатели «сексуально-ипохондрического» фактора; с пролиферативной и нейроэндокринной патологией репродуктивной системы – «тревожно-астенического» фактора.
5.3. Высокие значения «депрессивно-диссомнического» фактора характерны для актуального психического состояния больных, отметивших связь возникновения имеющегося у них гинекологическое заболевание с пережитыми стрессовыми ситуациями; «тревожно-астенического» и «сексуально-ипохондрического» факторов - для пациенток позднего репродуктивного возраста.
5.4. Установлены положительные взаимосвязи показателя «тревожно-астенического» фактора с возрастом гинекологических больных; параметров «депрессивно-диссомнического» фактора с выраженностью вегетативных изменений.
- У женщин с патологией репродуктивной системы изменения психологической сферы сопряжены со специфическими состояниями адаптивно-защитного комплекса и особенностями внутренней картины болезни.
6.1. Для женщин с патологией репродуктивной системы характерно специфическое изменение адаптивно-защитного комплекса, проявляющееся в повышении напряженности психических защит и сужением спектра копинг-стратегий с выраженным преобладанием дезадаптивных вариантов.
6.2. Для гинекологических больных характерен высокий уровень алекситимии и скрытые формы пассивного агрессивного поведения – чувство вины и обиды.
6.3. Характерным компонентом внутренней картины болезни у гинекологических больных являются факторы: «обеспокоенность собственным состоянием» и «стремление избежать болезни». В качестве специфичных компонентов внутренней картины болезни у женщин с заболеваниями репродуктивной системы воспалительного генеза выступают «собственная ответственность за возникновение болезни» и «потребность в осведомленности о болезни»; нейроэндокринного генеза - «обвинения окружения в болезни».
7. Женщины с патологией репродуктивной системы имеют низкие субъективные показатели качества жизни. В наибольшей степени уязвимыми являются психическая, физическая и социальная составляющие качества жизни, в меньшей степени ухудшаются ролевое и сексуальное функционирование.
8. Одним из ведущих звеньев в патогенезе психических нарушений при гинекологической патологии является вегетативная дисфункция и иммунно-гормональный дисбаланс, характеризующийся:
8.1. снижением уровня парасимпатических при увеличении степени симпатических и гуморально-метаболических влияний.
8.2. изменением субпопуляционного состава лимфоцитов крови, снижением количества CD8+- и NK-клеток, дисбалансом про- (IL-1, IL-2, IFN) и противовоспалительных (IL-4) цитокинов, снижением цитокинпродуцирующего потенциала мононуклеарных клеток в условиях стимуляции in vitro, изменением численности CD25+- и CD95+-лимфоцитов.
8.3. повышением уровня фолликулостимулирующего гормона, лютеинизирующего гормона, пролактина, эстрадиола, адренокортикотропного гормона, кортизола, тестостерона и дегидроэпиандростерон-сульфата при снижении концентрации прогестерона, 17-оксипрогестерона в сыворотке крови у пациенток с эндометриозом, коморбидным с аффективными нарушениями; снижением содержания фолликулостимулирующего гормона, эстрадиола, прогестерона при повышении уровня лютеинизирующего гормона, пролактина, 17-оксипрогестерона, тестостерона, дегидроэпиандростерон-сульфата, адренокортикотропного гормона и кортизола в сыворотке крови у женщин с синдромом поликистозных яичников, ассоциированным с тревожно-депрессивными расстройствами.
9. Формирование психических расстройств при гинекологической патологии имеет многофакторный характер: 1 фактор - соматогенный (длительность и выраженность патологии репродуктивной системы, интенсивность и продолжительность болевых проявлений, осложненность акушерско-гинекологического анамнеза, отягощенность сопутствующей экстрагенитальной патологией); 2 - социогенный (нарушение семейного и профессионального функционирования), 3 - психогенный (высокий уровень стрессорного прессинга) и 4 - психологический (личностные характеристики и особенности реакции на болезнь).
10. Разработанные дифференцированные лечебно-реабилитационные программы основываются на мультиаксиальной оценке актуального состояния гинекологических больных и ориентированы на патогенетическую коррекцию психонейроиммунноэндокринных нарушений. Результаты их внедрения позволили снизить число госпитализаций в гинекологический стационар женщин с сочетанными психическими нарушениями и заболеваниями репродуктивной системы на 31% и повысить качество их жизни.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
- Результаты исследования являются паттерном для усовершенствования диагностики, профилактической, терапевтической и реабилитационной стратегий, проводимых у гинекологических больных с психическими нарушениями.
- Лечебно-реабилитационные программы необходимо проводить с учетом мультиаксиальной оценки актуального состояния гинекологических больных: 1 ось – актуальное психическое состояние с выделением синдромального кластера; 2 ось – актуальное соматическое (гинекологическое) состояние; 3 ось – личностно-психологические особенности; 4 ось – социально-демографические факторы; 5 ось – состояние систем адаптации (иммунной, эндокринной и вегетативной нервной систем).
- Учет состояния всех вышеперечисленных осей актуального статуса женщины должен определять дифференцированную направленность патогенетических лечебно-реабилитационных мероприятий. Терапевтические стратегии должны быть ориентированы на патогенетическую коррекцию психонейроиммунноэндокринных нарушений.
- Изученные взаимосвязи изменения деятельности систем адаптации с выраженностью клинических проявлений психических расстройств позволили выделить 3 группы гинекологических больных в зависимости от типа течения психических нарушений: 1– с благоприятным течением; 2 – умеренно-прогредиентным; 3 – с неблагоприятным течением. С учетом выделенных групп можно рекомендовать проведение дифференцированных лечебно-коррекционных программ: для 1-ой группы – психокоррекционная; для 2-ой группы - психотерапевтическая и вегетостабилизирующая; для 3-ей группы - психофармакологическая и психотерапевтическая.
- Применение дифференцированных терапевтических мероприятий способствует оптимизации комплексной реабилитации пациенток с гинекологической патологией сочетанной с психическими нарушениями.
- Высокоэффективной для оказания медицинской помощи гинекологическим больным с психической патологией является модель взаимодействия специалистов разного профиля (психиатр, гинеколог, психотерапевт, клинический психолог, невролог-вегетолог, физиотерапевт).
- Разработанная структура психопрофилактического центра, осуществляющего психогигиеническую, консультативно-диагностическую, организационно-методическую, терапевтическую и психокоррекционную деятельность, является перспективной для медицинских учреждений гинекологического профиля.
- Для реализации системного подхода в диагностике и лечении сочетанной гинекологической и психической патологии, повышения качества оказываемой медицинской помощи необходимо проведение специализации акушеров-гинекологов по пограничной психиатрии, а также создание образовательных программ для женщин с заболеваниями репродуктивной системы.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
- Гинекологическая патология как реализация аутоагрессии / И.Е. Куприянова, Р.Ф. Насырова // Материалы межрегиональной научно-практической «Агрессия и психическое здоровье населения Сибири». – Томск, Новосибирск, 2006. - С. 30-31.
- Методологические подходы к изучению пограничных нервно-психических расстройств у женщин с гинекологическими заболеваниями / Р.Ф. Насырова // Материалы межрегиональной научно-практической конференции «Вопросы охраны психического здоровья, обеспечения доступности и качества оказания психиатрической помощи». - Барнаул, 2007. - С. 288-290.
- Актуальные проблемы исследования пограничных нервно-психических расстройств у женщин репродуктивного возраста с гинекологической патологией / Р.Ф. Насырова // Материалы научно-практической конференции с международным участием «Психическое здоровье населения Дальнего Востока. Третьи Яцковские чтения». – Томск, 2007. - С. 177-179.
- Психосоматические аспекты патогенеза миомы матки / Р.Ф. Насырова // Материалы межрегиональной научно-практической конференции «Состояние психического здоровья населения Восточной Сибири». – Томск, Чита. - 2007. – С. 164-166.
- Клинико-биологическая интеграция в исследовании пограничных нервно-психических расстройств у женщин репродуктивного возраста с акушерской и гинекологической патологией / Р.Ф. Насырова // Материалы XIII научной отчетной сессии ГУ НИИ психического здоровья ТНЦ СО РАМН, посвященной 100-летию О.В. Кербикова «Актуальные вопросы психиатрии и наркологии». - Томск, 2007. - С. 66-68.
- Тревожно-депрессивные расстройства и качество жизни у женщин с острым аднекситом / Р.Ф. Насырова, Л.А. Агаркова // Материалы региональной научно-практической конференции «Клинико-биологические проблемы охраны психического здоровья материнства и детства». - Томск, 2007. – С. 103-107.
- Вегетативный статус женщин с тревожно-депрессивными расстройствами в гинекологической практике / Р.Ф. Насырова // Материалы II Всероссийская конференция с международным участием «Современные проблемы биологической психиатрии и наркологии». - Томск, 2008. - С. 160-161.
- Социально-психологические факторы в генезе пограничных нервно-психической патологии у гинекологических больных / Р.Ф. Насырова // Сборник трудов Всероссийской конференции с международным участием «Конструирование человека». – Т. 1, ч. 2.- Томск, 2008. – С. 293–296.
- Взаимосвязь соматопсихических и психосоматических отношений у женщин с гинекологической патологией / Р.Ф. Насырова // Сборник тезисов региональной конференции молодых ученых и специалистов «Современные проблемы психических и соматических расстройств: грани соприкосновения». – Томск, 2008. – С. 45–47.
- Социально-психологические аспекты становления пограничных психических расстройств у женщин с гинекологической патологией / Р.Ф. Насырова // Тезисы докладов Российской научно-практической конференции с международным участием «Современные социально-психологические проблемы психиатрии и наркологии». – Томск, Красноярск, 2008. – С. 95–96.
- Актуальное психическое состояние женщин в гинекологическом стационаре / Р.Ф. Насырова, Л.С. Сотникова, И.Е. Куприянова // Материалы IV съезда акушеров-гинекологов России. – Москва, 2008. – С. 429-430.
- Психологические характеристики женщин с гинекологической патологией / Р.Ф. Насырова, Л.С. Сотникова, И.Е. Куприянова // Материалы IV съезда акушеров-гинекологов России. – Москва, 2008. – 429.
- Психопатологические характеристики женщин с гинекологическими заболеваниями, представляющих группу риска по развитию онкологической патологии / Р.Ф. Насырова, И.С. Карауш // Сибирский вестник психиатрии и наркологии. – 2008. - № 3 (50). – С. 27–28.
- Психические особенности женщин с гинекологической патологией / Р.Ф. Насырова // Тезисы докладов межрегиональной научно-практической конференции «Актуальные вопросы психиатрии и наркологии в XXI веке». – Новосибирск, 2008. – С.75-76.
- Тревога в контексте психосоматических соотношений у женщин с гинекологической патологией / Р.Ф. Насырова // Академический журнал Западной Сибири. - № 3, 2008. – Материалы межрегиональной конференции «Вопросы психиатрии, психосоматической медицины, наркологии и психотерапии в охране здоровья» – С.22-23.
- Level of mental health in women with gynecological pathology // R. Nasyrova // eska a slovenska Psychiatrie. Journal of Czech and Slovak Сzech republic. XIV World Congress of Psychiatry 20-25 September 2008, Prague. Abstracts. – S. 2. – V. 104. - P. 1436.
- Роль нервно-психических нарушений в механизмах развития миомы матки / Р.Ф. Насырова, Л.С. Сотникова // Материалы научно-практической конференции «Современные аспекты этиопатогенеза и лечения лейомиомы матки». – Томск, 2009. – С. 19-21.
- Психические расстройства у женщин репродуктивного возраста с дисфункциональными маточными кровотечениями / Р.Ф. Насырова, И.Е. Куприянова, Л.С. Сотникова // Сибирский вестник психиатрии и наркологии. – 2009. - № 2 (53). - С.80-82.
- Тревожные и депрессивные расстройства у женщин с патологией репродуктивной системы / Р.Ф. Насырова, И.Е. Куприянова, Л.С. Сотникова // Сибирский вестник психиатрии и наркологии. – 2009. - № 4 (55). – С. 44-46.
- Применение Фенотропила в терапии тревожных расстройств у женщин репродуктивного возраста с острыми воспалительными заболеваниями органов малого таза / Р.Ф. Насырова, Л.С. Сотникова // Сборник материалов XVI Российского национального конгресса (тезисы докладов) «Человек и лекарство». – Москва. – 2009. – С. 362-363.
- Формирование психических расстройств у работающих женщин с заболеваниями репродуктивной сферы / Р.Ф. Насырова, Л.С. Сотникова // Тезисы докладов конференции «Охрана психического здоровья работающего населения России» - Томск, Кемерово. – 2009. – С. 174-177.
- Патофизиологическое направление в изучении психических нарушений у женщин с заболеваниями репродуктивной системы / Р.Ф. Насырова, Л.С. Сотникова // Тезисы докладов международной научно-практической конференции «Психическое здоровье населения – межведомственный подход». – Новокузнецк. – 2009. - С. 125-129.
- Особенности психотерапевтической работы в комплексной терапии женщин с бесплодием / Л.Н. Авдеенок, Р.Ф. Насырова, Л.С. Сотникова // Сибирский вестник психиатрии и наркологии. – 2009. - №5 (56). – С. 74-77.
- Социально-психологическое влияние как фактор развития психических расстройств у женщин в бесплодном браке / Р.Ф. Насырова, Л.С. Сотникова, Л.Н. Авдеенок // Тезисы докладов Межрегиональной научно-практической конференции «Психическое здоровье семьи в современном мире». – Томск, 2009. – С. 89-92.
- Онтогенетические особенности структуры психических расстройств при нарушении менструального цикла / Р.Ф. Насырова, Л.С. Сотникова // Материалы XIV научной отчетной сессии НИИ психического здоровья СО РАМН «Актуальные вопросы психиатрии и наркологии» – Томск, 2009. – Выпуск 14. - С. 71-73.
- Психические и вегетативные нарушения при эндометриозе у женщин репродуктивного возраста / Р.Ф. Насырова, Л.С. Сотникова, Н.Г. Жукова, В.В. Новицкий // Тезисы докладов 2-ой региональной научно-практической конференции «Клинико-биологические проблемы охраны психического здоровья материнства и детства». – Томск, 2009. - С. 57-60.
- Immune disturbances in women with reproductive system pathology comorbid with anxiety-depressive disorders / R. Nasyrova, V. Novitsky, L. Sotnikova, N. Baystrucova, A. Berezhnoy // Final program of the World Congress of the World Federation for Mental Health. – Athens, Greece, 2009. – P. 24.
- Mental health and quality of life of women with reproductive system disease / R. Nasyrova, I. Kupriyanova, V. Novitsky, L. Sotnikova // Final program of the World Congress of the World Federation for Mental Health. – Athens, Greece, 2009. – P. 84.
- Сердечно-сосудистые нарушения в структуре вегетативных дисфункций при патологии репродуктивной системы / Р.Ф. Насырова, Л.С. Сотникова, И.Е. Куприянова // Сибирский медицинский журнал. – 2009. - №4. – С. 109.
- Состояние вегетативной регуляции при эндометриозе у женщин репродуктивного возраста с тревожно-депрессивными расстройствами / Р.Ф. Насырова, Л.С. Сотникова, В.В. Новицкий, Н.Г. Жукова, А.Н. Байков, Г.В. Кривощекова // Бюллетень сибирской медицины. – 2009. – Том 8, № 3. – С. 58-63.
- Формирование психических расстройств при дисменорее в раннем репродуктивном возрасте / Р.Ф. Насырова, Л.С. Сотникова // Бюллетень сибирской медицины. – 2009. – Том 8, №4. – С. 47-51.
- Состояние основных звеньев гомеостаза при нарушении менструального цикла в пубертате / Л.С. Сотникова, А.М. Дыгай, В.В. Новицкий, Е.В. Белобородова, Т.Ф. Агранович // Бюллетень сибирской медицины. – 2009. – Том 8, №4 (2). – С. 92-95.
- Psychoneuroimmunology aspect of gynecological pathology / R. Nasyrova // Abstracts of the 9th Wold Congress of Biological Psychiatry. – Paris, France, 2009. - P. 439.
- Изучение эффективности и безопасности препарата Фенотропил в дозе 100-200 мг в сутки в коррекции психонейроиммунных нарушений у женщин репродуктивного возраста с острыми воспалительными заболеваниями органов малого таза / Р.Ф. Насырова // Сборник научных трудов I Всероссийского конгресс молодых ученых в области медицины и биологии. – Москва, 2009. - С. 158-164.
- State of mental health and personality features of women at reproductive age with gynecological pathology in Slavic population / R.F. Nasyrova, I.E. Kupriyanova, L.S. Sotnikova // World Cultural Psychiatry Research Revies. – 2009. – S. 1. – P. 191-237.
- Современное состояние проблемы изучения психического здоровья женщин с патологией репродуктивной системы / Р.Ф. Насырова // Сибирский вестник психиатрии и наркологии. – 2010. - №1 (58). – С. 52-55.
- Тревожно-депрессивные расстройства у женщин с гинекологической патологией, коморбидной с сердечно-сосудистыми нарушениями / Р.Ф. Насырова, Л.С. Сотникова, И.Е. Куприянова // Тезисы докладов Региональной междисциплинарной научно-практической конференции «Тревожно-депрессивные расстройства у больных сердечно-сосудистыми заболеваниями в онтогенетическом аспекте». – Томск, 2010. – с. 61-63.
- Формирование психических расстройств у женщин с патологией репродуктивной системы / Р.Ф. Насырова, Л.С. Сотникова // Тезисы докладов научно-практической конференции «Онтогенетические аспекты психического здоровья населения». – Омск, Томск, 2010. – C. 143-145.
- Динамика психических и вегетативных нарушений при острых воспалительных заболеваниях органов малого таза / Р.Ф. Насырова, Л.С. Сотникова, О.С. Уточкина, Л.Л. Девятьярова // Сборник статей по материалам XI конгресса молодых ученых и специалистов «Науки о человеке». – Томск, 2010. - C. 41-42.
- Состояние иммунитета при пролиферативных гинекологических заболеваниях, коморбидных с тревожно-депрессивными расстройствами / Р.Ф. Насырова, Л.С. Сотникова, Н.В. Байструкова, Г.В. Кривощекова, Т.И. Кондрашова, Ю.В. Бацула // Сборник статей по материалам XI конгресса молодых ученых и специалистов «Науки о человеке». – Томск, 2010. - C. 42-43.
- Применение фенотропила в коррекции вегетативных нарушений у женщин с острыми воспалительными заболеваниями органов малого таза, имеющих тревожно-депрессивную симптоматику / Р.Ф. Насырова, Л.С. Сотникова, Н.Г. Жукова // Сборник материалов XVII российского национального конгресса «Человек и лекарство». – Москва, 2010. – C. 197.
- Личностные особенности пациенток с гинекологической нейроэндокринной патологией / Р.Ф. Насырова, Л.С. Сотникова, М.С. Неткач, Е.Н. Савиных, Т.Ф. Агранович, А.И. Бережной, Н.М. Усынина // Сборник статей по материалам XI конгресса молодых ученых и специалистов «Науки о человеке». – Томск, 2010. - C. 42-43.
- Психопатологические и личностные особенности женщин с пролиферативными нарушениями репродуктивной системы / Р.Ф. Насырова, Л.С. Сотникова // Тезисы докладов II региональной конференции молодых ученых и специалистов. – Томск, 2010. – С. 75-78.
- Индивидуально-психологические факторы в генезе репродуктивной патологии / Р.Ф. Насырова, И.Е. Куприянова, Л.С. Сотникова, М.С. Неткач, Г.В. Кривощекова, О.С. Уточкина // Тезисы докладов Межрегиональной научно-практической конференции «Клиническая персонология в медицинской и социальной практике». – Томск, 2010. – C. 120-123.
- Mental health of women at reproductive age with dysmenorrhea / R.F. Nasyrova // WPA Regional Meeting materials «Traditions and Innovations in Psychiatry». – Russia, St Petersburg, 2010. – P. 433-434.
- Нозологическая структура психических расстройств у женщин с пролиферативной патологией репродуктивной системы / Р.Ф. Насырова, Л.С. Сотникова, Г.В. Кривощекова, Г.В. Байструкова // Сборник материалов VI Байкальской межрегиональной конференции «Психосоматические и соматоформные расстройства». – Иркутск, 2010. - C. 12.
- Междисциплинарный подход к реабилитации женщин с гинекологическими заболеваниями, ассоциированными с непсихотическими психическими расстройствами / Р.Ф. Насырова, Л.С. Сотникова, И.Е. Куприянова, В.А. Семке // Сибирский вестник психиатрии и наркологии. – 2010. - №6 (58). – С. 56-59.
- Клинико-реабилитационные аспекты психических нарушений при пролиферативной гинекологической патологии / Р.Ф. Насырова, Л.С. Сотникова // Вестник НГУ. Серия: биология, клиническая медицина. – 2011. - №1 (9). – С. 129-133.
- Level of mental health of women with oligodysmenorrhea // 4th World Congress on Women’s Mental Health. - Poster Session “Women and psychiatric disorders». - Madrid, Spain, 2011. – Poster Session “Women and psychiatric disorders».
- Психическое здоровье и качество жизни женщин с олигоменореей / Р.Ф. Насырова, Л.С. Сотникова, Е.Н. Савиных, И.Е. Куприянова, В.Я. Семке // Сибирский медицинский журнал. – 2011. - №1 (26). – С. 102-105.
- Субпопуляционный состав лимфоцитов периферической крови при синдроме поликистозных яичников у женщин с нарушениями аффективного спектра / Р.Ф. Насырова, Л.С. Сотникова, М.С. Неткач, А.И. Бережной, В.В. Новицкий, В.Я. Семке, А.Н. Байков, И.О. Наследникова // Бюллетень СО РАМН. – 2011. - №2 (31). – С. 127-132.
- Психические непсихотические расстройства у женщин репродуктивного возраста с миомой матки / Р.Ф. Насырова // Фундаментальные исследования. – 2011. - №5. – С. 135-140.
- Особенности стиля психологической защиты у пациенток с миомой матки / Р.Ф. Насырова, И.Я. Стоянова, Л.С. Сотникова, И.Е. Куприянова // Сибирский вестник психиатрии и наркологии. – 2011. - №4 (67). – С. 86-89.
- Психоиммунные взаимодействия при эндометриозе у женщин репродуктивного возраста / Р.Ф. Насырова, Л.С. Сотникова, Н.В. Байструкова, Г.В. Кривощекова, В.В. Новицкий, И.Е. Куприянова, В.Я. Семке, И.О. Наследникова, А.Н. Байков // Бюллетень экспериментальной биологии и медицины. – 2011. - №7, Т. 152. – С. 100-105.
- Уровень психического здоровья женщин репродуктивного возраста с миомой матки / Р.Ф. Насырова, Л.С. Сотникова // Материалы XV научной отчетной сессии НИИ психического здоровья СО РАМН. – Томск, 2011. - С. 68-70.
- Интегративная модель реабилитации гинекологических больных с коморбидными пограничными психическими расстройствами / Р.Ф. Насырова, Л.С. Сотникова // Современные технологии психиатрического и наркологического сервиса под научной редакцией академика РАМН В.Я. Семке. - Том 4. - Томск Изд-во «Иван Федоров» – 2011. - С. 61-64.
- Патент (ru) Способ лечения эндометриоза у женщин с тревожно-депрессивными расстройствами (получено решение о выдачи патента РФ 12.01.2011) / Р.Ф. Насырова, Л.С. Сотникова, В.Я. Семке, В.В. Новицкий, Н.Г. Жукова, И.Е. Куприянова // ФГУ ФИПС №2009149008/15, заявл. 28.12.2009.
- Патент (ru) Способ лечения синдрома поликистозных яичников у женщин с аффективными и вегетативными расстройствами (получено решение о выдачи патента РФ 8.11.2011) / Р.Ф. Насырова, Л.С. Сотникова, М.С. Неткач, В.Я. Семке, В.В. Новицкий, Н.Г. Жукова, И.Е. Куприянова, А.Н. Байков // ФГУ ФИПС №2010121707/15, заявл. 27.05.2010.
СПИСОК ИСПОЛЬЗОВАННЫХ СОКРАЩЕНИЙ
| АКТГ | адренокортикотропный гормон |
| ВЗОМТ | воспалительные заболевания органов малого таза |
| ВНС | вегетативная нервная система |
| ДЭГАС | дегидроэпиандростерона сульфат |
| ИФА | иммуноферментный анализ |
| ЛГ | лютеинизирующий гормон |
| 17-ОН | 17-оксипрогестерон |
| ПАС | психоадаптационные состояния |
| ПДАС | психодезадаптационные состояния |
| СПКЯ | синдром поликистозных яичников |
| ФГА | фитогемагглютинин |
| ФСГ | фолликулостимулирующий гормон |
| ЦНС | центральная нервная система |
| BDHI | опросник определения уровня агрессии Басса-Дарки |
| CD | кластер дифференцировки |
| HARS | шкала тревоги Гамильтона |
| HDRS | шкала депрессии Гамильтона |
| HF | высокочастотные колебания |
| HPA | гипоталамо-гипофизарно-надпочечниковая ось |
| IL | интерлейкин |
| IFN | интерферон |
| LF | низкочастотные колебания |
| NK | натуральный киллер |
| RIQ | опросник реагирования на болезнь |
| TAS | Торонтская алекситимическая шкала |
| Th | Т-хелпер |
| TP | общая мощность частот |
| VLF | колебания очень низкой частоты |

