Применение анализа состояния вегетативной нервной системы в диагностике, прогнозировании течения и определении тактики лечения острого аппендицита
На правах рукописи
Шабалин Роман Васильевич
Применение анализа состояния вегетативной нервной системы в диагностике, прогнозировании течения и определении тактики лечения острого аппендицита
14.00.27 - хирургия
Автореферат
диссертации на соискание учёной степени
кандидата медицинских наук
Воронеж - 2008
Работа выполнена в Государственном образовательном учреждении высшего профессионального образования «Воронежская государственная медицинская академия Н.Н.Бурденко федерального агентства по здравоохранению и социальному развитию»
Научный руководитель:
Доктор медицинских наук, профессор Черных Александр Васильевич
Официальные оппоненты:
Доктор медицинских наук, профессор Жданов Александр Иванович
Кандидат медицинских наук Музальков Владимир Александрович
Ведущая организация:
Государственное образовательное учреждение высшего профессионального
образования «Курский государственный медицинский университет
федерального агентства по здравоохранению и социальному развитию»
Защита состоится «___» ____________2008года в «____» часов на заседании диссертационного совета Д 208.009.01 при Государственном образовательном учреждении высшего профессионального образования «Воронежская государственная медицинская академия имени Н.Н.Бурденко федерального агентства по здравоохранению и социальному развитию» по адресу: 394036, Россия, г.Воронеж, ул. Студенческая, 10.
С диссертацией можно ознакомиться в библиотеке Государственного
образовательного учреждения высшего профессионального образования
«Воронежская государственная медицинская академия им. Н.Н.Бурденко федерального агентства по здравоохранению и социальному развитию».
Автореферат разослан «____»____________2008 г.
Ученый секретарь
диссертационного совета _____________________ А.А. Глухов
Актуальность темы.
Острое воспаление червеобразного отростка - одно из наиболее часто встречающихся в хирургической практике заболеваний. По данным И.А. Роткова (1988), заболеваемость острым аппендицитом находится на уровне 2-6 человек на 1000 населения. При этом число больных острым аппендицитом в хирургических стационарах общего профиля составляет до 20-30% всех пациентов, а количество аппендэктомий по отношению к другим неотложным операциям достигает 28%. Диагностические ошибки при этом заболевании встречаются в 12-31% случаев, а осложнения - в 4,2 - 32,6% случаев (Осипов А.П., 1992; Гринберг А.А., 1998; Акжигитов Г.Н., 2000; Nana A.M.et al.,2007; Tanaka S. Et al.,2007). По данным целого ряда авторов (Кочнева О.С., 1988; Роткова И.Л., 1988; Комарова Н.В., 1993; Гринберга А.А. и соавт. 1988) одним из самых серьёзных осложнений острого аппендицита является аппендикулярный перитонит, который является самым распространённым среди всех перитонитов и диагностируется в 50-55% случаев (Шалимов А.А., 1990). Летальность при тяжёлых формах аппендикулярного перитонита и в настоящее время остаётся в пределах 3,5-5% (Никоненко А.С., 1984; Мазурик М.Ф., 1990). По данным F.Gotz (1990), Ю.И. Галингера (1993), А.Г.Кригера (1997), количество необоснованных аппендэктомий достигает 20 - 40%. Исследования Ю.Г. Кудинского (1998) показали, что в 80,8% случаев при гистологическом исследовании удалённого червеобразного отростка не выявляется острых воспалительных явлений, а в 51,7% вообще не определяется каких-либо признаков воспаления. В.И.Колесов (1972), В.И.Русаков (1978), В.И.Нечипорук (1982), N.Graff (2003) и другие авторы считают, что ни один из существующих в настоящее время лабораторных методов диагностики не отражает в полной мере характера происходящих патоморфологических изменений в червеобразном отростке, и, следовательно, не может служить достаточным основанием для установления показаний к хирургическому лечению больных. Кроме того, было установлено, что отдаленные результаты аппендэктомий при остром катаральном аппендиците даже хуже, чем при его деструктивных формах, что определяется большим числом послеоперационных осложнений (Ф.Г.Кулачек и соавт. 1998; Г.Н. Акжигитов 2000). Это, по мнению авторов, требует пересмотра тактики в отношении острого катарального аппендицита в пользу консервативного лечения при условии точной диагностики данной патоморфологической формы. Таким образом, разработка диагностических критериев, позволяющих перед операцией достоверно определить степень деструктивных изменений в червеобразном отростке, является важной задачей современной хирургии.
Исходя из предположения, что деструктивные изменения червеобразного отростка могут оказывать влияние на систему функциональной регуляции организма человека (ответственной за которую является вегетативная нервная система), представляется интересным изучить её изменения у больных с различными формами острого аппендицита с помощью анализа вариации сердечного ритма (ВСР).
Цель исследования.
Улучшение результатов лечения больных острым аппендицитом путём применения математического анализа вариации сердечного ритма для предоперационной диагностики степени деструктивных изменений червеобразного отростка, аппендикулярного перитонита, прогнозирования течения данного заболевания и определения тактики лечения.
Задачи исследования.
- Изучить влияние вегетативного статуса пациента на течение острого аппендицита.
- Разработать и внедрить в клиническую практику способ предоперационной диагностики степени морфологических изменений в червеобразном отростке, основанный на определении показателей ВСР.
- Разработать и внедрить в клиническую практику способ диагностики аппендикулярного перитонита, основанный на определении показателей ВСР.
- Оценить достоверность классических клинико-лабораторных показателей, применяемых в диагностике острого аппендицита, в сравнении с показателями ВСР.
- Оценить эффективность клинического применения анализа ВСР в диагностике острого аппендицита.
Научная новизна.
Разработаны новые неинвазивные методы диагностики аппендикулярного перитонита (22.05.2008 принято решение ФИПС о выдаче патента «Способ диагностики аппендикулярного перитонита» по заявке RU 2007113097 от 09.04.2007) и глубины морфологических изменений в червеобразном отростке, основанные на результатах анализа ВСР.
Впервые выявлено влияние исходного состояния вегетативного статуса пациента на течение острого аппендицита.
Изучена зависимость диагностической ценности классических клинико-морфологических показателей острого аппендицита от степени деструктивных изменений червеобразного отростка.
Получены ранее неизвестные данные о влиянии фазы менструального цикла на интерпретацию результатов анализа ВСР при проведении активной ортостатической пробы.
Предложен новый алгоритм обследования больных с подозрением на острый аппендицит, включающий применение в качестве диагностического критерия показатели анализа ВСР.
Практическое значение работы.
Определение вегетативного статуса здоровых лиц при диспансерном обследовании позволяет заблаговременно определить тактику их амбулаторного ведения при появлении абдоминальных болей.
Разработанные неинвазивные, доступные способы диагностики аппендикулярного перитонита и степени деструктивных изменений в червеобразном отростке у больных острым аппендицитом могут быть использованы на разных этапах предоперационной диагностики острого аппендицита.
Включение анализа ВСР в диагностический алгоритм при остром аппендиците позволяет повысить точность дооперационной диагностики, сократить число диагностических лапароскопий и необоснованных аппендэктомий, назначить адекватную антибиотикотерапию в предоперационном периоде. Это в свою очередь ведёт к уменьшению числа послеоперационных осложнений, количества койко-дней стационарного лечения, а также снижению расходов, связанных с повторными операциями, перевязками, длительными и интенсивными курсами послеоперационной терапии.
Выявленные закономерности в изменениях показателей ВСР у женщин репродуктивного возраста в различные фазы менструального цикла необходимы для правильной интерпретации кардиоинтервалограмм.
Положения, выносимые на защиту:
- Исходное состояние вегетативного статуса оказывает влияние на течение острого аппендицита.
- У больных острым аппендицитом деструктивные изменения в червеобразном отростке вызывают выраженные изменения показателей ВСР, соизмеримые с глубиной морфологических изменений в червеобразном отростке.
- Развитие аппендикулярного перитонита сопровождается выраженным изменением в генерации вазомоторных волн ВСР, проявляющееся в снижении их мощности при проведении ортостатической пробы.
- При определении степени деструктивных изменений в червеобразном отростке наиболее значимыми среди классических клинико-лабораторные показателей острого аппендицита являются показатели температуры тела, количества лейкоцитов периферической крови, симптомы Ровзинга и Ситковского.
Структура и объём работы.
Диссертация изложена на 133 страницах, состоит из введения, обзора литературы, описания материалов и методов исследований, собственных исследований, обсуждения результатов, выводов, практических рекомендаций и указателя литературы, содержащего 152 отечественных и 125 зарубежных источников. Работа иллюстрирована 21 таблицей и 9 рисунками.
Место выполнения работы.
Работа выполнена на кафедре оперативной хирургии и топографической анатомии (заведующий – д.м.н., профессор А.В.Черных) Воронежской Государственной Медицинской Академии им. Н.Н.Бурденко (ректор –д.м.н. профессор И.Э. Есауленко) и на базе эндоскопического отделения №1 (заведующий – к.м.н. А.В.Горлунов) Городской Клинической Больницы Скорой Медицинской Помощи Городского Округа г.Воронеж №10 (главный врач – д.м.н., профессор Е.А. Назаренко).
Клинические наблюдения и методы исследования.
В процессе выполнения работы с использованием метода математического анализа ВСР было обследовано 74 человека, в том числе 33 мужского пола и 41 женского. Из них:
- в основную группу вошли 50 больных острым аппендицитом, которым в последующем производилась операция лапароскопической аппендэктомии; - 5 пациентов вошли в группу псевдоаппендицитов, объединившую лиц, у которых диагноз острого аппендицита был снят (больные с острым мезаденитом, кишечной коликой и язвенной болезнью ДПК в стадии обострения);
-19 здоровых лиц, отобранных с учётом равномерного распределения по типу вегетативной регуляции, полу и возрасту.
При поступлении всем пациентам проводилось традиционное клинико-инструментальное обследование, включающее изучение жалоб и анамнеза, объективный осмотр с определением аппендикулярных симптомов (Филатова, Ровзинга, Ситковского, Бартомье–Михельсона, Образцова), перитонеальных симптомов (Щёткина – Блюмберга, Менделя),определение количества лейкоцитов периферической крови, измерение температуры тела. Больным женского пола для исключения острой гинекологической патологии назначался осмотр гинеколога. Пациентам, у которых по результатам обследования диагноз острого аппендицита был снят, в дальнейшем проводилась консервативная терапия согласно установленному диагнозу.
Всем больным с подтверждённым диагнозом острого аппендицита не позднее 3 часов от времени поступления была произведена операция лапароскопической аппендэктомии. На основании клинико-морфологических данных, полученных после гистологического исследования червеобразного отростка, среди больных были выделены 3 подгруппы, имеющие равномерное распределение по полу и возрасту. В первую подгруппу вошли пациенты с острым катаральным аппендицитом, во вторую подгруппу – больные с острым флегмонозным аппендицитом, в третью подгруппу – больные с острым гангренозным аппендицитом. Распределение больных острым аппендицитом в зависимости от формы аппендикулярного перитонита производилось на основании классификации В.С.Савельева (2000).
Кроме традиционных методов обследования, был использован метод ВСР по Р.М. Баевскому. Запись кардиоинтервалограмм (КИГ) производилась на аппаратном кардиокомплексе «КАД-03» (производство г. Тверь) во 2 стандартном отведении. Перед началом исследования в течение 5-10 минут пациент в положении лёжа адаптировался к окружающим условиям. После этого проводилась запись ЭКГ в течении 5 минут в положении лежа – «исходная запись», и далее, в течение 5 минут в положении стоя – «повторная запись» (активная ортостатическая проба). Перерыв между исходной записью и повторной составлял 1 минуту, в течение которой пациент находился в положении стоя. Больным острым аппендицитом запись КИГ производилась трижды: непосредственно перед операцией, в раннем послеоперационном периоде (на 5-6 сутки после операции) и в отдалённом послеоперационном периоде (не менее 1 года после операции). Пациентам с клиникой болезней, симулировавших острый аппендицит, анализ ВСР проводился однократно - при поступлении. Здоровым лицам мужского пола запись КИГ производилась однократно, а всем наблюдаемым женщинам запись производилась дважды: на 2 сутки менструального цикла (период менструации) и на 7 сутки менструального цикла (2-3 сутки после окончания менструации), когда исключались гормональные изменения в организме, отражающиеся на КИГ (Прохорович Е.А., Ткачева О.Н., Адаменко А.Н., 2006).
По полученным результатам проводился анализ сердечного ритма с использованием статистического, геометрического и спектрального методов анализа динамических рядов кардиоинтервалов (Баевский Р.М.,1984). Все расчёты производились с использованием электронного программного обеспечения, разработанного и сертифицированного научно-производственным объединением ООО «ДНК и к» г.Тверь (программный пакет приложений к кардиокомплексу «КАД-03»).
Кроме того, был проведён анализ результатов лечения ещё 486 пациентов, госпитализированных в хирургическое отделение с диагнозом острый аппендицит в период с 2003 по 2008 год и имевших традиционное клинико - диагностическое обследование (без анализа ВСР).
Статистический анализ полученных данных проводился с использованием корреляционного анализа, метода определения достоверности средних значений на основании критерия Стьюдента для зависимых и не зависимых выборок, метода регрессионного анализа, статистического критерия, основанного на нормальном распределении Лапласа (16), статистического метода Хи-квадрата Пирсона при помощи пакета программ “ Statistica”-версия 7.
Результаты собственных исследований.
С целью изучения влияния ВНС на развитие и течение острого аппендицита было отобрано и обследовано 50 больных, имевших равномерное распределение по полу и возрасту. Среди них по клинико-морфологическим данным, полученным после гистологического исследования удалённого во время операции червеобразного отростка, были выделены: подгруппа больных острым катаральным аппендицитом (13 пациентов), подгруппа больных острым флегмонозным аппендицитом (27 пациентов) и подгруппа больных острым гангренозным аппендицитом (10 пациентов). Всем им с целью определения динамики вегетативного статуса в положении лёжа трижды производилась запись КИГ: непосредственно перед операцией, в раннем послеоперационном периоде, в отдалённом послеоперационном периоде. Оценка состояния вегетативного статуса исследуемых лиц производилась на основании критериев, предложенных Баевским Р.М. (1984).
С учётом полученных данных лица с преобладанием парасимпатической
нервной системы были объединены в группу парасимпатотоников, лица с преобладанием симпатической нервной системы - в группу симпатотоников, а с вегетативным гомеостазом - в группу нормотоников. При анализе полученных результатов среди больных острым катаральным аппендицитом было установлено выраженное преобладание парасимпатотоников. Влияние парасимпатической нервной системы у них несколько снижалось в раннем послеоперационном периоде и восстанавливалось в отдалённом послеоперационном периоде. Среди больных острым гангренозным аппендицитом, напротив, отмечалось выраженное преобладание симпатотоников, которое несколько снижалось в раннем и отдалённом послеоперационном периодах. Аналогичное, но менее выраженное преобладание симпатотоников было зафиксировано и среди больных острым флегмонозным аппендицитом (рис.1).
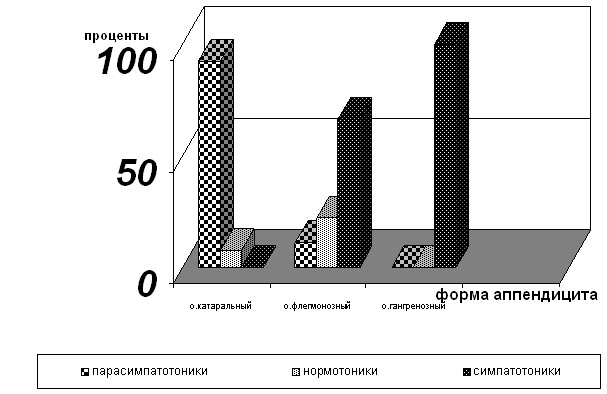
Рис.1. Соотношение лиц с различным вегетативным статусом среди больных острым аппендицитом в предоперационном периоде наблюдения.
Для оценки уровня зависимости между степенью деструктивных изменений в червеобразном отростке и преобладанием влияния одного из отделов ВНС был также использован статистический метод Хи-квадрата Пирсона. По результатам проведённого анализа установлена достоверная связь между низкой выраженность деструктивных изменений в червеобразном отростке и преобладанием в вегетативном статусе парасимпатической нервной системы, а также, соответственно, между выраженными деструктивными изменениями в червеобразном отростке и преобладанием в вегетативном статусе симпатической нервной системы. Такая зависимость прослеживается у пациентов и перед операцией, и в раннем послеоперационном периоде (5-6 сутки после операции), и в отдалённом послеоперационном периоде, не менее 1 года после перенесенной операции (рассматривалась связь с формой ранее перенесенного острого аппендицита) (p<0,05). Некоторое снижение уровня зависимости в раннем послеоперационном периоде у пациентов с низкой степенью деструктивных изменений в червеобразном отростке может быть обусловлено влиянием операционной травмы, а среди больных деструктивными формами острого аппендицита - уменьшением влияния воспалительного экссудата брюшной полости.
С целью изучения возможности использования метода ВСР в дооперационной диагностике степени деструктивных изменений в червеобразном отростке было обследовано 50 больных острым аппендицитом, составивших основную группу и 19 здоровых лиц.
Анализ полученных в предоперационном периоде данных выявил статистически достоверные отличия между средними значениями показателей DX, SDNN, RMSSD, рNN50 у пациентов с различными формами острого аппендицита (табл.1). При исследовании было установлено, что по мере нарастания деструктивных изменений в червеобразном отростке наблюдается увеличение значений показателей ИН, ВПР, ИВР, ПАПР и снижение показателей DX, SDNN, RMSSD, рNN50. При этом показатели больных острым катаральным аппендицитом достоверно отличались от показателей больных деструктивными формами острого аппендицита, но не имели достоверных отличий с группой здоровых лиц.
Таблица 1
Сравнительная характеристика средних показателей ВСР у здоровых лиц и больных с различными формами острого аппендицита (M±m)
| Показатели ВСР | Здоровые лица | О.катаральный аппендицит | О.флегмонозный аппендицит | О.гангренозный аппендицит |
| Группа | 1 | 2 | 3 | 4 |
| DX (мс) | 304,37±19,76 | 343±43,71 | 204,86±18,21 | 151,78±12,69 |
| SDNN(мс) | 50,37±2,87 | 55,46±4,95 | 34,25±3,37 | 24,44±2,54 |
| RMSSD(мс) | 44,89±5,72 | 60,00±7,28 | 26,82±3,79 | 15,89±2,06 |
| рNN50 (%) | 22,05±4,86 | 31,77±5,35 | 7,18±2,01 | 1,00±0,37 |
| ИН ( у.е.) 80-140 | 93,58±10,73 | 85,15±12,35 | 291,64±64,47* | 445,00±136,40* |
| ИВР( у.е) 35-145 | 149,84±14,30 | 137,69±18,47 | 381,79±72,12* | 506,89±127,39* |
| ВПР( у.е.) 4-6 | 4,32±0,35 | 4,15±0,44 | 9,21±1,36* | 12,44±2,58* |
| ПАПР (у.е.) 15-50 | 50,79±4,02 | 49,00±4,14 | 80,21±5,70* | 108,44±14,33* |
Примечание:
1.-достоверность отличий показателей 2,3,4 групп при р<0,05, за исключением показателей отмеченных знаком *.
2.-достоверность отличий показателей 1группы от3 и 4 групп при р<0,05.
3.- достоверность отличий показателей 1 и 2 групп при р>0,05.
С целью определения возможности контроля за состоянием больного после лапароскопической аппендэктомии по показателям ВСР, были сопоставлены результаты обследования тех же больных перед операцией, в раннем послеоперационном и отдалённом периодах. Анализ полученных данных выявил отсутствие статистически достоверных отличий между значениями показателей ВСР в предоперационном и раннем послеоперационном периоде. В тоже время выявлены достоверные отличия при сравнении их с аналогичными показателями, полученными в отдалённом послеоперационном периоде. Таким образом, эти результаты указывают на невозможность использования указанных показателей ВСР для контроля за состоянием пациента в раннем послеоперационном периоде.
С целью изучения значимости классических клинико-лабораторных показателей острого аппендицита в дооперационном определении степени деструктивных изменений в червеобразном отростке были проанализированы результаты традиционного клинико-лабораторного обследования 50 больных с острым аппендицитом. У всех обследованных больных в 100% случаев определялся положительный симптом Филатова (табл. 2). Для симптомов Ровзинга и Ситковского количество сомнительных и отрицательных результатов прогрессивно увеличивалось с уменьшением степени деструктивных изменений в червеобразном отростке. При анализе температуры тела и количества лейкоцитов периферической крови у больных с различными формами острого аппендицита установлено прогрессивное увеличение значений данных показателей по мере роста деструктивных изменений в червеобразном отростке. Результативность же симптомов Филатова, Бартомье-Михельсона и Образцова не имела достоверных отличий у больных с различными формами острого аппендицита.
Таблица 2
Достоверность отличий диагностических показателей у больных
с различными формами острого аппендицита
| показатель | Катаральный /флегмонозный | Катаральный /гангренозный | Флегмонозный / гангренозный |
| Температура тела. | |||
| лейкоцитов крови | - | ||
| С-м Ровзинга. | |||
| С-м Ситковского. | - | ||
| С-м Филатова | - | - | - |
| С-м Бартомье-Михельсона. | - | - | - |
| С-м Образцова. | - | - | - |
| С-м Менделя | |||
| С-м Щёткина-Блюмберга | - |
Примечание: - достоверность при р<0,05.
Таким образом, наиболее информативными в плане дооперационной диагностики степени деструктивных изменений червеобразного отростка являются показатели температура тела, количества лейкоцитов периферической крови и показатели ВСР (особенно DX, SDNN, RMSSD, рNN50).
С целью изучения возможности использования метода ВСР в диагностике аппендикулярного перитонита, были проанализированы результаты предоперационного ВСР - обследования с активной ортостатической пробой 19 здоровых лиц и 50 больных острым аппендицитом, у 27 из которых во время проведения операции был установлен диагноз аппендикулярного перитонита.
В процессе обработки полученных результатов было установлено, что показатели ВСР полученные в положении лёжа и в положении стоя (запись при выполнении активной ортостатической пробы), представляют зависимые выборки. В связи с этим в исследовании был использован анализ результатов их математической разницы (динамики). Для данного показателя, полученного при при вычитании LF% (мощность вазомоторных волн) ритмограммы в положении стоя из LF% исходной записи и названного нами показателем ортостатической пробы (ПОП), была выявлена достоверная зависимость с наличием у больных аппендикулярного перитонита (р<0,05). Установлено, что в предоперационном периоде у больных с острым аппендицитом без аппендикулярного перитонита при ортостатической пробе отмечается выраженное увеличение мощности вазомоторных волн, что приводит к отрицательному значению ПОП (табл.3). У больных же с острым аппендицитом, осложнённым аппендикулярным перитонитом, при изменении положения тела из положения лёжа в положение стоя отмечается выраженное снижение мощности вазомоторных волн, что определяется как положительное значение ПОП.
Таблица 3
Динамика показателей ПОП у больных острым аппендицитом с
аппендикулярным перитонитом и без перитонита (M±m)
| Сроки наблюдения | без перитонита | с аппендикулярным перитонитом |
| ПОП перед операцией | -15,5±2,1* | 14±2,4* |
| ПОП на 5-6 сутки после операции | 1,6±3,1 | 0,5±3,3 |
| ПОП в отдалённый период | -9,8±2,6 | -17,5±2,9 |
Примечание: * - достоверность отличий показателей при р<0,05.
В раннем послеоперационном периоде наблюдается сближение показателей ПОП во всех группах больных, что может быть связанно с влиянием операционной травмы и стиханием явлений перитонита. У всех пациентов, обследованных через 1 год после перенесенной операции, определено выраженное увеличение процентной доли мощности вазомоторных волн при ортостатической пробе, т.е. наличие отрицательных значений ПОП (p>0,05).
При проведении ортостатической пробы у здоровых лиц было установлено увеличение процентной доли мощности вазомоторных волн, т.е. отрицательные значения ПОП (-17,3±2,5), которые не имели достоверных отличий от предоперационных показателей ПОП у больных острым аппендицитом без аппендикулярного перитонита, но достоверно отличались от аналогичных показателей у больных острым аппендицитом, осложненным аппендикулярным перитонитом (р<0,05).
С целью проверки полученных данных о значении ПОП в диагностике аппендикулярного перитонита был также использован метод регрессионного анализа. В результате, была подтверждена высокая степень зависимости предоперационного значения ПОП у больных острым аппендицитом от наличия у них аппендикулярного перитонита (99,6%). При обследовании пациентов на 5-6 сутки после операции и в отдалённом послеоперационном периоде отмечается отсутствие этой зависимости.
Для сравнительного анализа точности дооперационного прогнозирования аппендикулярного перитонита на основании использования традиционных симптомов перитонита и методом анализа ВСР был произведён выборочный статистический эксперимент. Диагностика перитонита у 50 больных острым аппендицитом производилась на основании определения симптомов Щёткина – Блюмберга, Менделя и по значениям ПОП. Окончательный диагноз устанавливался в ходе операции. В результате были определены относительные частоты ошибочного прогнозирования. Сравнение наблюдаемых относительных частот с использованием статистического критерия, основанного на нормальном распределении Лапласа N(0,1), показало, что метод диагностики аппендикулярного перитонита, основанный на значениях ПОП, даёт статистически значимое снижение вероятности ошибочного прогноза относительно симптомов Щёткина – Блюмберга и Менделя. Уровень значимости такого вывода не превосходит р=0,05.
Для определения уровня специфичности показателя ПОП в диагностике аппендикулярного перитонита был произведён корреляционный анализ между показателем ПОП и степенью распространённости аппендикулярного перитонита, клинико-морфологической формой острого аппендицита, видом возбудителя, полученного при бактериологическом посеве выпота из брюшной полости. Во всех случаях было определено отсутствие достоверной корреляционной зависимости (р>0,05),что свидетельствует о высокой специфичности показателя ПОП в рамках проводимого обследования, однако предложенный метод не предназначен для диагностики перитонита в раннем послеоперационном периоде, когда наблюдаемые изменения мощности вазомоторных волн (LF%) могут быть связаны с влиянием операционной травмы.
С целью изучения влияния менструации на состояние функциональной регуляции в организме женщины были проанализированы результаты анализа ВСР у здоровых женщин на 2 сутки менструального цикла (период менструации) и на 7 сутки менструального цикла (2-3 сутки после окончания менструации). В обследуемую группу было включено 10 здоровых женщин репродуктивного возраста - от 16 до 45 лет. Всем им пятиминутные записи КИГ производились в положении лежа – «исходная запись», и в положении стоя – «ортостатическая проба», т.е. определялся ПОП.
При сравнении полученных данных было установлено, что у женщин в положении лёжа в период менструации, в отличие от постменструального периода, наблюдается достоверное снижение средних значений показателей Мода(с), mRR(mc), HRVtr, VLF(мс) и увеличение AMo%, ПАПР(у.е.), а в положении стоя отмечается снижение показателей Мода(с), LF(n), LF(%) и увеличение показателей ПАПР(у.е.), HF(n). При проведении ортостатической пробы у женщин в период менструации выявлено снижение процентной доли мощности вазомоторных волн т.е. положительное значение ПОП (12,9±2,9), аналогичное результатам обследования в предоперационном периоде больных с аппендикулярным перитонитом. У женщин же после окончания менструации при ортостатической пробе отмечается выраженное увеличение процентной доли вазомоторных волн, т.е. отрицательные значения ПОП (-7,5±3,2). Таким образом, предложенный способ диагностики аппендикулярного перитонита не достоверен у женщин в период менструации. Для других показателей ВСР при ортостатической пробе подобных зависимостей не установлено (p>0,05).
Сравнительная оценка результатов применения метода анализа ВСР в диагностике острого аппендицита была проведена на основании изучения результатов лечения 2-х групп больных, госпитализированных в хирургическое отделение МУЗ ГО г.Воронеж ГКБСМП №10 с клиникой острого аппендицита. Критериями оценки являлись данные гистологического исследования удалённого червеобразного отростка, результаты диагностической лапароскопии и число больных, у которых в процессе дооперационного обследования диагноз острого аппендицита был исключён. В основную группу пациентов вошли 55 больных, в диагностике которых, помимо традиционного клинико-лабораторного обследования, использовался метод ВСР, а в контрольную группу вошли 486 пациентов с традиционным клинико-лабораторным обследованием.
По результатам проведённого исследования установлено, что из 55 пациентов основной группы у 50 (91%) больных, на основании комплексного анализа данных ВСР и классического клинико-лабораторного обследования, было принято решение о проведении оперативного лечения. Далее им на этапе диагностической лапароскопии был подтверждён диагноз острого аппендицита и произведена лапароскопическая аппендэктомия. По результатам гистологического исследования червеобразного отростка больные распределились следующим образом: 13 (26%) - с острым катаральным аппендицитом, 27 (54%) - с острым флегмонозным аппендицитом и 10 (20%) - с острым гангренозным аппендицитом. Случаев вторично или хронически изменённых червеобразных отростков в основной группе больных не выявлено.
Оставшиеся 5 (9,1%) пациентов, по результатам комплексной оценки, были объединены в подгруппу - другая патология. Основанием для этого послужило сочетание неубедительных клинико-лабораторных признаков острого аппендицита с нормальными значениями показателей DX, SDNN, RMSSD, рNN50, ИН, ВПР, ИВР, ПАПР, отрицательным значением ПОП, преобладанием парасимпатического звена вегетативной нервной системы. Всем им было продолжено динамическое наблюдение, в течение которого состояние больных на фоне внутримышечного введения спазмолитиков улучшилось. В дальнейшем у каждого из этих пациентов в процессе дополнительного обследования был установлен клинический диагноз с назначением соответствующей консервативной терапии (2 больных с острым мезаденитом, 2- кишечной коликой и 1- с язвенной болезнью ДПК в стадии обострения).
В контрольной группе были проанализированы результаты лечения 486 (100%) пациентов, которым было проведено только стандартное диагностическое обследование (без анализа ВСР). По его результатам у 19 (3,9%) пациентов диагноз острого аппендицита был снят и проводилось только консервативное лечение. Оставшимся 467 (96,1%) пациентам, на основании выполненого обследования, было проведено оперативное лечение, по результатам которого на этапе диагностической лапароскопии ещё у 15 (3,1%) пациентов была исключена острая хирургическая патология органов брюшной полости (в том числе острый аппендицит) и назначена консервативная терапия. У 103 (21,2%) пациентов во время операции был установлен диагноз, не связанный с острым аппендицитом, но потребовавший расширения оперативного вмешательства (апоплексия яичника, опухоль толстой кишки, перекрут сальникового отростка толстой кишки, панкреонекроз и др.). У оставшихся 349 (71,8%) больных с диагнозом острого аппендицита была выполнена лапароскопическая аппендэктомия. По результатам гистологического исследования червеобразного отростка пациенты распределились следующим образом: 193 (55,3%) - с острым флегмонозным аппендицитом, 73 (20,9%) - с острым гангренозным аппендицитом, 76 (21,8%) - с острым катаральным аппендицитом, 7 (2%) - с вторично изменённым или хронически изменённым червеобразным отростком.
Следовательно, у 22 (4,5%) пациентов (от общего числа поступивших), в диагностике которых не использовался анализ ВСР, имела место гипердиагностика. В их число вошли 7 пациентов с вторично изменённым или хронически изменённым червеобразным отростком и 15 пациентов, у которых диагноз острой хирургической патологии органов брюшной полости (в том числе острый аппендицит) был снят после проведения диагностической лапароскопии.
Оценивая результаты данного исследования можно сделать вывод о том, что среди пациентов, у которых в процессе обследования использовался анализ ВСР, диагноз острого аппендицита на дооперационном этапе был исключён в 9.1% случаев, в то время как у пациентов с традиционным клинико–лабораторным обследованием - лишь в 3.9% случаев, а ещё в 4,5% случаев диагноз острого аппендицита был снят только после первого этапа оперативного лечения (рис.2).

Рис.2. Соотношение количества выявленных пациентов без признаков воспаления червеобразного отростка на различных этапах диагностики.
Таким образом, использование анализа ВСР у больных с подозрением на острый аппендицит позволяет повысить точность дооперационной диагностики, что в свою очередь приводит к уменьшению количества диагностических лапароскопий и необоснованных аппендэктомий.
Выводы.
- У лиц с преобладанием (в состоянии покоя) парасимпатической нервной системы при развитии острого аппендицита можно прогнозировать менее выраженные деструктивные изменения в червеобразном отростке, т.е. более вероятно развитие острого катарального аппендицита, в то время как у лиц с доминированием симпатической нервной системы отмечается преобладание деструктивных форм острого аппендицита – острого флегмонозного или гангренозного аппендицита. В раннем послеоперационном периоде у больных с острым аппендицитом изменения в состоянии вегетативного статуса зависят от степени деструктивных изменений в червеобразном отростке и выраженности перитонеальных явлений. После аппендэктомии по поводу острого катарального аппендицита происходит усиление активности СНС, что связано с влиянием операционной травмы, а при деструктивных формах острого аппендицита, осложнённых аппендикулярным перитонитом, отмечается усиление активности ПСНС, связанное с уменьшением влияния воспалительного экссудата после санации брюшной полости.
- У больных острым аппендицитом в предоперационном периоде снижение показателей DX, SDNN, RMSSD, рNN50 и увеличение показателей ИН, ВПР, ИВР, ПАПР (т.е. повышение активности симпатического отдела вегетативной нервной системы, централизация управления сердечным ритмом) свидетельствует о наличии выраженных деструктивных изменений в червеобразном отростке, характерных для острого флегмонозного и гангренозного аппендицита. У пациентов с острым катаральным аппендицитом указанные показатели ВСР не отличаются от показателей здоровых лиц. Наиболее информативными показателями, отражающими степень деструктивных изменений в червеобразном отростке, являются показатели DX, SDNN, RMSSD, рNN50.
- Предложенный способ диагностики аппендикулярного перитонита, основанный на математическом анализе ВСР в период проведения активной ортостатической пробы, т.е. с расчётом ПОП - является эффективным, доступным и надёжным. Положительное значение ПОП (снижение мощности медленных волн 1-го порядка) у больных с острым аппендицитом свидетельствует о наличии у них аппендикулярного перитонита; отрицательное значение ПОП (увеличение мощности медленных волн 1-го порядка) указывает на отсутствие аппендикулярного перитонита. Достоверность предложенного метода диагностики аппендикулярного перитонита выше, чем при использовании классических симптомов раздражения брюшины. Предложенный способ диагностики аппендикулярного перитонита не достоверен у женщин в период менструации, так как положительные значения ПОП у них аналогичны результатам обследования больных острым аппендицитом, осложнённым аппендикулярным перитонитом.
- Диагностическая ценность традиционных клинико-лабораторных показателей при остром аппендиците может зависеть от степени деструктивных изменений в червеобразном отростке. Из них наиболее информативными, с точки зрения отражения степени деструктивных изменений в червеобразном отростке, являются показатели температуры тела и количества лейкоцитов периферической крови, значения которых возрастают по мере увеличения степени деструктивных процессов в червеобразном отростке. При этом традиционные клинико-лабораторные показатели являются менее информативными для диагностики степени деструктивных изменений червеобразного отростка, чем показатели ВСР.
- Комплексное использование математического анализа ВСР и традиционных клинико-лабораторных показателей в диагностике острого аппендицита позволяет улучшить результаты лечения больных острым аппендицитом за счёт повышения качества дооперационной диагностики, что в свою очередь даёт возможность снизить количество необоснованных аппендэктомий и своевременно назначить необходимое медикаментозное лечение.
Практические рекомендации:
- При диспансерном обследовании населения определение вегетативного статуса позволяет лиц с преобладанием (в состоянии покоя) СНС отнести в группу повышенного риска развития деструктивных форм острого аппендицита, с соответствующей тактикой их амбулаторного наблюдения в случае появления абдоминальных болей, включающей организацию максимально раннего осмотра хирурга с целью диагностирования острого аппендицита на начальных этапах развития.
- В алгоритм обследования больных острым аппендицитом, кроме стандартного клинико-лабораторного обследования (согласно приказу Главного Управления Здравоохранения №541 от 11.08.1987г.), рекомендуется включить анализ ВСР:
- Определение вегетативного статуса, показателей DX, SDNN, RMSSD, рNN50, ИН, ВПР, ИВР, ПАПР при положении больного лёжа.
- Расчёт показателя ПОП после проведения ортостатической пробы.
- При использовании анализа ВСР в диагностике острого аппендицита и аппендикулярного перитонита необходимо произвести запись двух 5 минутных кардиоинтервалограмм, одна из которых производится в положении лёжа, а другая в положении стоя (ортостатическая проба). При проведении ортостатической пробы, для исключения из анализа «переходного периода», перерыв между записями должен составлять 1 минуту, в течение которой пациент находится в положении стоя. У больных с выраженным болевым синдромом анализ ВСР из диагностического этапа обследования целесообразно исключить, в связи с трудностью соблюдения ими общих условий записи кардиоинтервалограмм.
- При комплексном обследовании больных с подозрением на острый аппендицит следует учитывать следующие факторы:
- Наиболее достоверными симптомами острого аппендицита являются симптомы Филатова, Бартомье-Михельсона, Образцова.
- При дооперационной диагностике формы острого аппендицита целесообразно комбинированное использование данных температуры тела, количества лейкоцитов периферической крови и показателей вегетативного статуса (DX, SDNN, RMSSD, рNN50, ИН, ВПР, ИВР, ПАПР), полученных у пациента, находящегося в положении лёжа.
- В диагностике аппендикулярного перитонита оптимальным является совместное использование классических перитонеальных симптомов и показателя ПОП, вычисленного при проведении ортостатической пробы.
- Поскольку предложенный способ диагностики аппендикулярного перитонита (по показателю ПОП) обладает большей достоверностью, чем классические перитонеальные симптомы, его особенно рекомендуется использовать на ранних стадиях развития аппендикулярного перитонита и в труднодиагностируемых случаях.
- У женщин репродуктивного возраста, поступивших с клиникой острого аппендицита, при изучении состояния регуляторных функций организма методом ВСР следует учитывать фазу менструального цикла. Изменения показателей ВСР в период менструации могут быть обусловлены нейро-гормональными изменениями в организме женщины.
- У больных с подозрением на острый аппендицит, в случае нормальных значений показателей DX, SDNN, RMSSD, рNN50, ИН, ВПР, ИВР, ПАПР, отрицательного значения ПОП, преобладания ПСНС и неубедительных лабораторных и клинических признаках острого аппендицита показано динамическое наблюдение. В противном случае больному показано проведение оперативного лечения (диагностическая лапароскопия и аппендэктомия).
- На основании использования показателей ВСР в диагностике острого аппендицита и аппендикулярного перитонита определяется интенсивность дооперационной антибиотикотерапии. При выявлении показателей ВСР, характерных для острого катарального аппендицита, в предоперационном периоде достаточно однократного применения цефалоспоринов 1-ого или 2-ого покаления (1 г цефазолина или 1,5 г цефуроксима), либо проведения короткого курса лечения данным препаратом (2-3 дозы). При наличии показателей ВСР, характерных для острого флегмонозного и гангренозного аппендицита, необходимо дополнительно вводить метронидазол в количестве 0,5 г в/в. В случае сочетания их с положительным значением ПОП следует отдавать предпочтение введению цефалоспоринов третьего поколения с препаратами метронидазолового ряда.
Список работ опубликованных по теме диссертации.
- Черных А.В. Новый способ диагностики аппендикулярного перитонита / А.В.Черных, Р.В.Шабалин // Журнал теоретической и практической медицины.–2007. – Т. 5, №4. –С. 464-468.
- Использование метода математического анализа ритма сердца в диагностике аппендикулярного перитонита / А.В.Черных, Р.В.Шабалин, Н.К.Родосская, А.В.Горлунов. // Актуальные вопросы современной медицины : cборник научных трудов. – Воронеж, 2006.– C.22.
- Горлунов А.В. Новые медицинские технологии в лечении и диагностике острого аппендицита / А.В. Горлунов, Р.В.Шабалин, Г.В.Авилов // Актуальные вопросы видеоэндоскопических вмешательств в хирургии и гинекологии: материалы межрегиональной научно-практической конференции.– Воронеж, 2002. –С. 13.
- Черных А.В. Применение математического анализа ритма сердца в диагностике аппендикулярного перитонита / А.В.Черных, Р.В.Шабалин // Вестник ВГТА. – 2008. – Т.4, №9. –С. 24-30.
- Черных А.В. Некоторые показатели функционального состояния организма у пациентов с острым аппендицитом / А.В.Черных, Р.В.Шабалин // Актуальные вопросы организации первичной специализированной медицинской помощи в условиях многопрофильного стационара и на догоспитальном этапе: материалы 2 научно-практической конференции.– Воронеж, 2008. –С. 145-148.

