Обоснование и оценка эффективности применения полиэфирных имплантатов при герниопластике послеоперационных вентральных грыж
На правах рукописи
ЗЮЛЬКИН Григорий Александрович
ОБОСНОВАНИЕ И ОЦЕНКА ЭФФЕКТИВНОСТИ ПРИМЕНЕНИЯ ПОЛИЭФИРНЫХ ИМПЛАНТАТОВ ПРИ ГЕРНИОПЛАСТИКЕ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ
Специальность 14.01.17 – Хирургия
А В Т О Р Е Ф Е Р А Т
диссертации на соискание ученой степени
кандидата медицинских наук
ПЕНЗА 2012
Работа выполнена в ФГБОУ ВПО «Пензенский государственный университет» на кафедре хирургии.
| Научный руководитель: | доктор медицинских наук, профессор ПИКСИН Иван Никифорович |
| Официальные оппоненты: | БЛУВШТЕЙН Григорий Аврамович доктор медицинских наук, профессор, ГБОУ ВПО «Саратовский государственный медицинский университет им. В. И. Разумовского» Министерства здравоохранения и социального развития Российской Федерации, заведующий кафедрой факультетской хирургии и онкологии им. С. Р. Миротворцева; ИВАЧЕВА Наталья Андреевна доктор медицинских наук, ГБОУ ДПО «Пензенский институт усовершенствования врачей» Министерства здравоохранения и социального развития Российской Федерации, профессор кафедры хирургии и эндоскопии |
| Ведущая организация: | ГБОУ ВПО «Нижегородская медицинская академия» Министерства здравоохранения и социального развития Российской Федерации |
Защита состоится «__» _____________2012 г., в ___ часов, на заседании диссертационного совета ДМ 212.186.07 в ФГБОУ ВПО «Пензенский государственный университет» по адресу: 440026, г. Пенза, ул. Красная, 40.
С диссертацией можно ознакомиться в библиотеке ФГБОУ ВПО «Пензенский государственный университет».
Автореферат разослан «___»________________ 2012 г.

Ученый секретарь
диссертационного совета Калмин Олег Витальевич
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность проблемы. Проблема хирургического лечения больных с послеоперационными вентральными грыжами передней брюшной стенки (ПОВГ) остается одним из наиболее актуальных
вопросов абдоминальной, реконструктивной и пластической хирургии (Ивачева Н. А., Андреев В. А., Зайцева М. И., Баулин А. В., 2000; Жебровский В. В., 2002; Егиев В. Н., 2006; Чукардин А. В., 2009;
Васильев М. Н., 2011; Rath A. M., 2000). По литературным данным, такие грыжи развиваются после 2–15 % всех лапаротомий (Тимошин А. Д. и соавт., 2003). Результаты хирургического лечения послеоперационных вентральных грыж часто неудовлетворительны из-за высокой частоты рецидивов, достигающих 15,2–45,2 % (Тоскин К. Д., Жебровский В. В.,
1990; Черенько М. П. и соавт., 1995; Егиев В. Н., 2002; Зимин Ю. И., Чичеватов Д. А., 2010); оперативные вмешательства по их устранению составляют около 10 % от всех хирургических операций в стационаре (Жебровский В. В., 2002).
Несмотря на полученные некоторыми авторами положительные результаты лечения ПОВГ пластикой местными тканями с применением оригинальных методик, большинство исследователей сходятся во мнении о необходимости использования при лечении данного заболевания дополнительных синтетических или биологических материалов (Митрошин А. Н. и соавт., 2008; Горелов А. С., 2008; Никольский В. И.
и соавт., 2011).
Актуальность проблемы лечения вентральных грыж определяется также тем, что герниопластика местными тканями часто не удовлетворяет хирургов из-за высокой частоты рецидивов. Так, замещение грыжевого дефекта и неполноценных собственных тканей грыженосителя прочным протезом из синтетического материала уменьшает частоту рецидивирования вентральных грыж до 0–10 % и способствует полной социальной реабилитации пациента (Гогия Б. Ш. и соавт., 2002; Юрасов А. В. и соавт., 2002; Фелештинский Я. П. и соавт., 2004; Андреев А. Л. и соавт., 2005; Мошкова Т. А., 2008; Raftopoulos I., 2003), в то время как при пластике местными тканями частота рецидивов нередко превышает 40 % (Плечев В. В., 2000; Егиев А. С., 2002). Причины возникновения рецидивов различны. Наиболее часто они связаны с избыточным натяжением и прорезыванием швов при сведении краев грыжевых ворот, ранними гнойно-воспалительными раневыми осложнениями, атрофией и дряблостью мышц, истончением и дегенерацией апоневрозов и фасций и др. (Гиреев Г. И.
и соавт., 1997; Белоконев В. И., 2000).
Большая частота рецидивов после традиционных видов пластики грыж передней брюшной стенки способствовала разработке сетчатых имплантатов, которые в настоящее время применяют для лечения послеоперационных и рецидивных вентральных грыж. Как инородные ткани, имплантаты способствуют развитию слабовыраженного местного воспалительного процесса в ране. В последующем это вызывает быстрое прорастание сквозь ячейки сетки хорошо васкуляризированной соединительной ткани, по прочности равной или превосходящей прочность апоневроза (Даниленко М. В. и соавт., 1960; Дорох Н. Н. и соавт., 2004; Баулин А. А. и соавт., 2010).
Однако широкое применение современных технологий устранения грыжевого дефекта без натяжения зачастую ограничено дополнительными материальными затратами. Кроме того, возникают проблемы предотвращения эксплантации протеза при нагноении раны и реконструкции брюшной стенки при необходимой лапаротомии в зоне имплантата, проблемы лизиса пластического материала, возникновения кист, раневых сером, келоидных рубцов (Тихонова О. А., 2004;
Баулин А. В., 2011). В связи с этим актуальным остается вопрос поиска новых методик герниовентропластики, а также разработки и внедрения бюджетных отечественных сетчатых имплантатов для эффективного лечения ПОВГ. Решение данного вопроса имеет как теоретическое, так и практическое медико-социальное значение.
Цель исследования – улучшить результаты хирургического лечения больных с послеоперационными вентральными грыжами путем разработки и внедрения нового способа герниопластики полиэфирным сетчатым имплантатом.
Задачи исследования:
- Изучить в эксперименте репаративный процесс в зоне имплантации полиэфирных и полипропиленовой сеток и обосновать целесообразность применения наиболее эффективного имплантата для герниопластики.
- Разработать способ протезирования передней брюшной стенки с использованием полиэфирного имплантата.
- Изучить ближайшие результаты хирургического лечения послеоперационных вентральных грыж с применением полиэфирной сетки «Фторэкс» и полимерных имплантатов (полипропилен).
- Сравнить отдаленные результаты хирургического лечения послеоперационных вентральных грыж разработанным способом с применением полиэфирной сетки «Фторэкс» и герниопластики с использованием полипропилена.
Научная новизна. Впервые в эксперименте изучены особенности интеграции новых эндопротезов из полиэфира с полигидроксибутиратным покрытием после имплантации в брюшную стенку крыс.
На основании экспериментальных морфологических исследований доказана совместимость имплантатов из полиэфира и тканей передней брюшной стенки. Выявлено, что полиэфирный имплантат приводит
к формированию полноценной соединительной ткани в области дефекта.
Разработана новая методика комбинированной герниопластики при ПОВГ с использованием полиэфирного эндопротеза (патент РФ на изобретение № 2398526 от 25.05.2009).
Впервые в клинической практике применена новая комбинированная пластика ПОВГ, позволяющая сохранить анатомическое строение передней брюшной стенки и сформировать белую линию живота собственными тканями пациента.
Практическая значимость работы. Предложен простой в техническом исполнении способ хирургического вмешательства у больных с первичными и рецидивными ПОВГ с использованием для пластики грыжевых ворот полиэфирной сетки «Фторэкс».
В результате имплантации полиэфирной сетки «Фторэкс» удалось уменьшить воспалительную реакцию окружающих тканей, что способствовало образованию более функционально полноценной соединительной ткани.
Применение разработанной комбинированной пластики ПОВГ с формированием белой линии живота за счет собственных тканей пациента позволило решить проблему повторных операций на органах брюшной полости после протезирующей герниопластики.
Разработанный способ грыжесечения способствует повышению эффективности лечения больных с ПОВГ, что заключается в уменьшении числа послеоперационных раневых осложнений, сокращении сроков стационарного пребывания больных и снижении количества рецидивов.
Положения, выносимые на защиту:
1. Использование синтетических протезов из полиэфира, по сравнению с полипропиленовыми, сопровождается меньшей воспалительной реакцией в зоне имплантации и обеспечивает формирование функционально полноценной соединительной ткани.
2. Разработанный способ протезирования передней брюшной стенки позволяет выполнить комбинированную герниовентропластику без существенного натяжения краев дефекта, сформировать белую линию живота собственными тканями пациента и улучшить результаты лечения больных с послеоперационными вентральными грыжами.
Внедрение результатов исследования в практику. Результаты исследования внедрены в работу хирургических отделений ОКБ
им. Н. Н. Бурденко г. Пензы, городской клинической больницы № 5
г. Пензы, республиканской клинической больницы № 4 г. Саранска (Республика Мордовия). Материалы диссертационного исследования используются в учебном процессе на кафедре хирургии Медицинского института Пензенского государственного университета.
Апробация работы. Результаты работы доложены на
15-й областной научно-практической конференции памяти академика
Н. Н. Бурденко «Актуальные вопросы современной клинической медицины» (Пенза, 2006); Межрегиональной научной конференции «Актуальные проблемы медицинской науки и образования» (Пенза, 2007); 45-й Межрегиональной научно-практической конференции «Повышение качества и доступности медицинской помощи – стратегическое направление развития здравоохранения» (Ульяновск, 2010); региональной конференции «Исследования и инновационные разработки в сфере медицины и фармакологии» (Пенза, 2011); Пензенском областном научно-практическом обществе хирургов
им. С. В. Кульнева (Пенза, 2006, 2008).
Публикации. По теме диссертации опубликовано 23 научные работы, в том числе 2 в изданиях, рекомендованных ВАК РФ, получен патент РФ на изобретение № 2398526 от 25 мая 2009 г.
Объем и структура диссертации. Диссертация изложена на
109 страницах машинописного текста и состоит из введения, обзора литературы, материала и методов, двух глав собственных исследований, обсуждения результатов исследования, выводов, практических рекомендаций и списка литературы. Работа иллюстрирована 19 рисунками и 15 таблицами. Список литературы включает 191 источник, из которых 137 – отечественных и 54 – иностранных.
ОСНОВНОЕ СОДЕРЖАНИЕ РАБОТЫ
Материал и методы исследования. Для проведения экспериментальной части работы в качестве герниопротезов были выбраны следующие материалы: полиэфирная сетка с диаметром ячейки 12201340 мкм (далее – полиэфирная сетка) производства НПП «МедИнж» (г. Пенза); полиэфирная сетка с полигидроксибутиратным покрытием (далее – полиэфирная сетка с ПГБ) производства НПП «МедИнж»
(г. Пенза); полиэфирный эндопротез «Фторэкс» с фторполимерным покрытием, уменьшающим гидрофильность материала, производства фирмы «Линтекс» (г. Санкт-Петербург); полипропиленовая сетка («Линтекс», г. Санкт-Петербург).
Эксперименты проводили в соответствии с «Правилами гуманного обращения с лабораторными животными» и методическими указаниями МЗ РФ «Деонтология медико-биологического эксперимента» (1987) на
48 половозрелых самцах крыс-альбиносов породы Вистар, весом
180–200 г, в возрасте от трех месяцев до полугода. Всего проведено четыре серии экспериментальных исследований (табл. 1) на базе экспериментальной лаборатории кафедры биологии Пензенской государственной сельскохозяйственной академии.
Таблица 1
Распределение животных по сериям исследований
| № серии | Наименование серии | Дата экспериментов | Количество животных |
| 1 | Имплантация полипропиленовой сетки | 14.09.2005 19.09.2005 | 12 |
| 2 | Имплантация полиэфирной сетки | 26.12.2005 12.04.2006 | 12 |
| 3 | Имплантация полиэфирной сетки с фторполимерным покрытием «Фторэкс» | 10.01.2007 | 12 |
| 4 | Имплантация полиэфирной сетки с полигидроксибутиратным покрытием | 18.01.2007 | 12 |
Техника проведения операции: выполняли срединный продольный разрез кожи передней брюшной стенки и подлежащих тканей длиной 2 см. Тупым путем препарировали предбрюшинное пространство на участке квадратной формы с длиной стороны 1,3 см и в образовавшееся пространство помещали предварительно подготовленные имплантаты размером 11 см (полипропиленовая сетка, полиэфирная сетка, полиэфирная сетка с ПГБ, полиэфирный эндопротез «Фторэкс»). Фиксацию имплантатов к окружающим тканям не проводили. Далее осуществляли послойное восстановление рассеченных тканей непрерывным рассасывающимся швом с подкожным расположением нити. Кожу в области операционной раны обрабатывали раствором йода, мягкие ткани в окружности операционной раны инфильтрировали раствором антибиотика широкого спектра действия (цефазолин) из расчета 0,01 г на 0,1 кг веса животного. Из состояния наркотического сна крысы выходили спустя 10–15 мин после прекращения масочной подачи эфира. После операции крысы содержались в условиях вивария в просторных клетках с сетчатым дном на стандартном пищевом режиме.
Осложнений в раннем послеоперационном периоде, связанных с наркозом, не отмечено. У трех крыс (одно животное из первой группы и два – из третьей группы) в поздние сроки (30–45 дней) были отмечены простудные заболевания, две крысы (одна – из первой группы, вторая – из четвертой группы) погибли, при аутопсии диагностирована пневмония.
Для изучения отобрано 43 здоровых выживших животных.
Из эксперимента крыс выводили путем передозировки средств для наркоза в соответствии с принятой Советом Европы в 1986 г. Конвенцией по защите животных, используемых в эксперименте и других научных целях в сроки 14, 28, 90 суток и 12 месяцев с момента операции.
Гистологическому исследованию подверглись образцы тканей из фрагментов передней брюшной стенки, содержащих имплантат. По стандартной методике проводили фиксацию препаратов и заливку их в блоки. В рамках эксперимента было изготовлено 86 парафиновых блоков, с каждого из которых делали по пять срезов. Таким образом, в общей сложности было изучено 430 микропрепаратов. Окраску микропрепаратов выполняли гематоксилином и эозином. При гистологическом исследовании изучали основные морфологические параметры тканевой реакции в ответ на имплантацию полиэфирных и полипропиленовой сетки: наличие и выраженность инфильтрации, присутствие в инфильтрате различных клеточных элементов, развитие грануляционной ткани.
При проведении исследований пользовались микроскопом фирмы «Carl Zeiss» и фотографической насадкой на микроскоп «Axioskop». Морфометрические измерения проводили посредством программы «Axiovision».
Клиническое исследование выполняли на базе ПОКБ
им. Н. Н. Бурденко. В исследование были включены 147 больных с ПОВГ, поступивших в плановом порядке и находившихся на лечении в ПОКБ с 2006 по 2010 г., из них 35 (23,81 %) мужчин и 112 (76,19 %), женщин.
Все больные с ПОВГ были распределены согласно классификации
J. P. Chevrel и A. M. Rath (SWR>10 см – W2), гигантские размеры грыж (свыше 15 см – W4) отмечены у
25 пациентов (17,01 %).
Всем больным проводили комплексное клинико-лабораторное обследование. Пациентам с большими и гигантскими ПОВГ выполняли специальную предоперационную подготовку, направленную на предупреждение значительного повышения внутрибрюшного давления и его отрицательного влияния на функции дыхательной и сердечно-сосудистой систем.
В зависимости от способа операции и используемого имплантата все больные были разделены на две группы. В основную группу вошли
53 пациента, оперированные по разработанной методике с использованием полиэфирного эндопротеза «Фторэкс». Группу сравнения составили
94 пациента, оперированные по методикам «onlay», «inlay» и
В. И. Белоконева (2000) с использованием полипропиленовой сетки.
В зависимости от пола, возраста, наличия сопутствующих заболеваний, сроков возникновения и причин образования грыж, а также размеров грыжевых ворот, сравниваемые группы больных были сопоставимы (p > 0,05).
Техника выполнения оперативного вмешательства разработанным способом с использованием полиэфирного эндопротеза «Фторэкс»: оперативный доступ осуществляли путем разреза кожи над грыжевым выпячиванием и при необходимости за его пределами выше и ниже на 3–4 см. Выделяли грыжевой мешок и препарировали передние стенки влагалищ прямых мышц живота на 4–5 см от внутреннего края мышцы. После этого выполняли рассечение передних листков влагалищ прямых мышц живота на всем протяжении дефекта симметрично справа и слева, отступая от внутреннего края не менее 2,5–3 см. Провизорно проводили два ряда сквозных П-образных швов через медиальные листки рассеченных передних стенок влагалищ прямых мышц живота, после чего выполняли одномоментное сближение этих краев тракцией за проведенные лигатуры, формируя апоневротическую дубликатуру. Нити не завязывали, оставляя их в натяжении. При сближении краев дефекта и последующей тракции за нити получалось своеобразное вытяжение брюшной стенки,
в результате которого происходило обнажение прямых мышц за счет латерализации наружных листков апоневроза рассеченных передних стенок влагалищ прямых мышц живота справа и слева. Сетку-эндопротез «Фторэкс» выкраивали раздельно справа и слева по форме обнаженных прямых мышц с таким расчетом, чтобы она не перекрывала область дубликатуры. Фиксацию выкроенной сетки выполняли по краю дефекта передних листков влагалищ прямых мышц живота одиночными узловыми или непрерывными швами, а в зоне сформированной дубликатуры –
за наложенные ранее сквозные П-образные швы (рис. 1–3). Операцию завершали дренированием подкожной клетчатки по Редону, устанавливая дренажи в каудальном углу раны через дополнительные разрезы с каждой стороны.

Рис. 1. Схема проведения сквозных П-образных швов через внутренние листки рассеченных передних стенок влагалищ прямых мышц живота:
1 – правый и левый медиальные листки; 2 – правый сквозной
П-образный шов; 3 – левый сквозной П-образный шов

Рис. 2. Схема формирования дубликатуры апоневроза: 2 – правый сквозной
П-образный шов; 3 – левый сквозной П-образный шов; 4 – дубликатура апоневроза – вновь сформированная белая линия
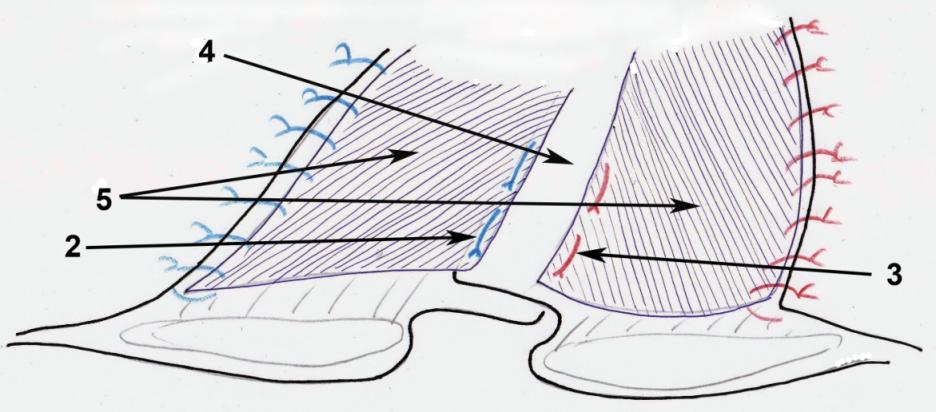
Рис. 3. Схема фиксации сетки-эндопротеза: 2 – правый сквозной
П-образный шов; 3 – левый сквозной П-образный шов;
4 – дубликатура апоневроза – вновь сформированная белая линия;
5 – правый и левый листки сетки
Статистическую обработку полученных данных выполняли с использованием пакетов прикладных программ «Statistica 6.0».
Результаты исследования. Морфологическое исследование показало, что на 14-е сутки в зоне имплантации полиэфирных сеток наблюдается умеренная нейтрофильная инфильтрация – около
100–150 клеток в поле зрения. Преобладающими клеточными элементами были лимфоциты и макрофаги по 200–300 клеток в поле зрения, что свидетельствовало о начале продуктивной фазы воспаления. В небольшом количестве имелись фибробласты (100–150 клеток в поле зрения). Вокруг сетки начинала формироваться грануляционная ткань, состоящая из молодых тонкостенных сосудов и небольшого количества коллагеновых и эластических волокон. Площадь новообразованных сосудов составила
в среднем 1648,05 ± 3,5 мкм2/мм2. В группе животных, где использовали полиэфирную сетку «Фторэкс», число нейтрофильных лейкоцитов составляло 50–100 клеток в поле зрения.
Вокруг полипропиленовой сетки на 14-е сутки после операции из клеточных элементов преобладали нейтрофильные лейкоциты 300–400
в поле зрения, клетки продуктивной фазы воспаления (лимфоциты, макрофаги, фибробласты) наблюдались в небольшом количестве
100–150 клеток в поле зрения. Вокруг сетки также начинала образовываться соединительная ткань, однако площадь новообразованных кровеносных сосудов была несколько меньше 1523,22 ± 3,2 мкм2/мм2, что свидетельствовало о менее активном развитии молодой соединительной ткани.
На 28-е сутки в зоне имплантации полиэфирных сеток наблюдали отсутствие нейтрофильных лейкоцитов, преобладающим клеточным элементом были фибробласты 400–500 клеток в поле зрения.
В небольшом количестве сохранялись макрофаги и лимфоциты
100–150 клеток в поле зрения. В зоне имплантации полиэфирной сетки «Фторэкс» количество макрофагов и лимфоцитов было несколько меньшим 50–100 клеток в поле зрения. Отмечено врастание коллагеновых волокон в структуру имплантата. Площадь новообразованных кровеносных сосудов составила 1862,25 ± 2,7 мкм2/мм2, т.е. продолжался рост грануляционной ткани, которая являлась предшественницей зрелой соединительной ткани.
Вокруг полипропиленового протеза на 28-е сутки после имплантации все еще обнаруживались нейтрофильные лейкоциты (100–200 клеток в поле зрения), характерные для экссудативной фазы воспаления. Количество фибробластов составило около 200–300 клеток в поле зрения,
а число макрофагов и лимфоцитов увеличилось до 300–400 в поле зрения. Обнаружены единичные гигантские клетки инородных тел. При этом врастания коллагеновых волокон в структуру полипропиленовой сетки не наблюдалось, но образовалось большое число волокон вокруг имплантата. То есть начала образовываться соединительнотканная капсула. Площадь сосудов в окружающих тканях составила 1589,22 ± 4,2 мкм2/мм2.
На 90-е сутки после операции вокруг полиэфирных имплантатов образовывалась зрелая соединительная ткань. Лимфоциты и макрофаги в окружающих имплантат тканях не обнаруживались. Клеточные элементы были представлены фибробластами и зрелыми фиброцитами
(500–600 клеток в поле зрения). Коллагеновые волокна окружали волокна сетки и врастали между ними.
Вокруг нитей полипропиленового имплантата на 90-е сутки после имплантации сохранялась очаговая инфильтрация лимфоцитами и макрофагами, в этих очагах обнаруживались гигантские клетки инородных тел, т.е. продолжали сохраняться признаки воспаления. В тканях, окружающих полипропиленовую сетку, регистрировали образование грубоволокнистой соединительной ткани.
В шести микропрепаратах с полипропиленовой сеткой в зоне ее расположения было отмечено утолщение и разрастание нервных волокон, которые, очевидно, были повреждены во время операции,
с формированием микроневрином.
В отдаленные сроки (12 месяцев) после имплантации различных видов полиэфирной сетки в препаратах отмечено правильное анатомо-топографическое соотношение слоев брюшной стенки, сохранность и полноценное строение мышечной ткани, относительная упорядоченность волокон соединительной ткани, врастающих в сетчатый эндопротез.
Вокруг полипропиленовых имплантатов через 12 месяцев была видна сформировавшаяся толстая грубоволокнистая фиброзная капсула. Незначительная часть коллагеновых волокон и фибробластов врастала в структуру сетки, однако часть ее волокон оставалась нефиксированной к окружающим тканям. В небольшом количестве обнаруживались макрофаги и гигантские клетки инородных тел. В зоне имплантации отмечена атрофия мышц.
Таким образом, было установлено, что при имплантации полиэфирных эндопротезов в зоне вмешательства после краткой экссудативной фазы наступала полноценная продуктивная фаза воспаления, завершающаяся образованием зрелой соединительной ткани, врастающей в структуру сетки.
При имплантации полипропиленовых сеток экссудативная фаза была более продолжительной, а пролиферативная фаза принимала хронический характер, и даже в отдаленные сроки после операции в зоне вмешательства обнаруживались воспалительные элементы. Вокруг эндопротеза формировалась грубая соединительная ткань, приводящая к деформации прилежащих структур. Включение имплантата в образовавшуюся соединительную ткань было неполноценным.
Результаты клинического исследования. Ближайшие результаты герниопластики исследовали по следующим показателям: длительность болевого синдрома; сроки нормализации температуры тела; количество отделяемого по дренажам и сроки их удаления; раневые послеоперационные осложнения (гематома, серома, нагноение раны, краевой некроз кожи, инфильтрат, протезно-кожный свищ); общие послеоперационные осложнения.
Отдаленные результаты герниопластики исследовали в сроки от одного года до пяти лет. Оценку результатов лечения осуществляли по методу В. И. Белоконева (2000).
Длительность операции у больных основной группы составила
81,32 ± 17,71 мин, продолжительность болевого синдрома –
4,87 ± 0,91 суток.
В основной группе раневые послеоперационные осложнения возникли у трех пациентов (5,66 %). У двух больных отмечено формирование сером (3,77 %). В обоих наблюдениях выраженного болевого синдрома, указывающего на возникновение серомы, не отмечали. Это осложнение было диагностировано во время перевязки при визуальном осмотре и пальпации зоны швов. Верификация этого осложнения при УЗИ позволяла не только установить локализацию, но и определить количество серозной жидкости (от 10 до 50 мл). У обоих пациентов серомы были излечены пункционным методом.
Инфильтрат в зоне операции сформировался у одного больного
(1,89 %). Возникновение инфильтрата сопровождалось усилением боли в области швов на 5-е сутки. Через двое суток после операции пальпаторно определяли плотное, болезненное образование в подкожно-жировой клетчатке в проекции периферической зоны установленного эндопротеза. При УЗИ отмечена гипоэхогенная зона без разряжения. После комплексной консервативной терапии, включающей антибиотики и физиотерапевтическое лечение, воспаление удалось купировать, дальнейший послеоперационный период протекал без особенностей. Ни
в одном случае удаления имплантатов не потребовалось. Нормализация температуры тела в послеоперационном периоде происходила на
3–7-е сутки, в среднем на 4,22 ± 0,97 сутки.
После проведенного висцеролиза, как обязательного компонента грыжесечения, парез ЖКТ, сохраняющийся более двух суток, развился у трех пациентов (5,66 %). Введение прозерина и однократной гипертонической клизмы позволило добиться восстановления моторно-эвакуаторной функции ЖКТ у всех больных.
У двух пациентов (3,77 %) развился тромбофлебит поверхностных вен голени. Больные были переведены в отделение сосудистой хирургии, где им была проведена консервативная терапия с хорошим эффектом.
Дренажи удаляли на 3–7-е сутки, в среднем на 4,08 ± 0,92 сутки, количество послеоперационных койко-дней составило 9,81 ± 1,0.
Отдаленные результаты исследовали у всех пациентов в срок от одного года до пяти лет. Хороший результат получен у 42 пациентов
(79,25 %). Удовлетворительный результат отмечен у 11 пациентов (20,75 %). Один больной (1,89 %) предъявлял жалобы на ощущение инородного тела в области послеоперационного рубца, восемь пациентов (15,09 %) беспокоили периодически возникающие боли в зоне вентропластики после физической нагрузки, двое больных (3,77 %) жаловались на дискомфорт в области оперативного вмешательства. Рецидивов выявлено не было.
Таким образом, у пациентов основной группы количество раневых послеоперационных осложнений составило 5,66 %, общих – 9,43 %.
В группе сравнения длительность операции составила 75,79 ± 20,72 мин, длительность болевого синдрома – 5,95 ± 1,33 суток.
Раневые послеоперационные осложнения возникли у 19 пациентов (20,21 %). Образование сером отмечено у восьми больных (8,51 %), инфильтрата – у пяти пациентов (5,32 %), у одной больной (1,06 %) развился краевой некроз кожи в нижней трети послеоперационной раны,
у трех пациентов выявили гематому (3,19%) и у двух больных (2,12%) – нагноение раны.
При лечении сером у пяти больных (5,32%) во время повторных пункций количество эвакуированной серозной жидкости уменьшалось
с 70 мл до 5 мл, в результате чего наступило выздоровление. Однако,
у трех пациентов (3,19 %) пункции были не эффективны. При каждой последующей манипуляции количество получаемого экссудата было или прежним (в среднем 50 мл), или увеличивалось на 10–15 %, что свидетельствовало о неэффективности пункционного метода. Поэтому через 3–5 дней такого лечения над зоной серомы снимали швы, разводили края раны и создавали оптимальные условия для постоянного пассивного дренирования образовавшейся серозной полости.
Для лечения сформировавшегося инфильтрата прибегали к консервативным мероприятиям. При нагноении послеоперационной раны выполняли вскрытие и дренирование гнойной полости. Ни в одном случае удаления имплантатов не потребовалось.
Нормализация температуры тела в послеоперационном периоде происходила на 5,78 ± 2,12 сутки.
Парез ЖКТ, сохраняющийся более двух суток, развился у семи пациентов (7,45 %) после висцеролиза, что привело к более длительной зондовой декомпрессии желудка до 4–6 суток. Введение прозерина и однократная постановка гипертонической клизмы позволили восстановить моторно-эвакуаторную функцию ЖКТ.
У трех пациентов (3,19 %), страдающих варикозным расширением вен, развился тромбофлебит поверхностных вен голени. Больные были переведены в отделение сосудистой хирургии, где им проведена консервативная терапия с хорошим эффектом.
У трех (3,19 %) больных с ХОБЛ и бронхиальной астмой потребовалось проведение продленной ИВЛ до 5–7 суток.
Несмотря на проводимую профилактику ТЭЛА, тромбоэмболия мелких ветвей легочной артерии возникла у двух пациентов (2,13 %). Проведена интенсивная терапия в условиях отделения реанимации – наступило выздоровление.
У одной больной (1,06 %) с ХОБЛ и ожирением 3-й степени на фоне проведения продленной ИВЛ развилась гипостатическая пневмония, которая разрешилась после антибактериальной, противовоспалительной терапии и физиотерапевтического лечения.
Дренажи удаляли в среднем на 5,57 ± 2,60 сутки, количество послеоперационных койко-дней составило 14,20 ± 6,14.
Отдаленные результаты исследовали у всех пациентов в срок от
одного года до пяти лет. Хороший результат получен у 65 больных (69,15 %). Удовлетворительный результат отмечен у 27 пациентов (28,72 %).
У двух больных (2,13%) возник рецидив грыжи. Результат считали неудовлетворительным.
Таким образом, у пациентов группы сравнения общее количество местных осложнений составило 20,21 %, общих – 13,83 %, выявлено
два рецидива заболевания.
С целью сравнительной оценки результатов лечения были сопоставлены местные раневые и общие послеоперационные осложнения, а также отдаленные последствия грыжесечений в основной группе больных и группе сравнения (табл. 2).
Таблица 2
Результаты лечения больных в исследуемых группах
| Показатель | Основная группа | Группа сравнения |
| Длительность операции (мин) | 81,32 ± 17,71* | 75,79 ± 20,72* |
| Сроки нормализации температуры тела (сутки) | 4,22 ± 0,97 | 5,78 ± 2,12 |
| Длительность болевого синдрома (сутки) | 4,87 ± 0,91 | 5,95 ± 1,33 |
| Сроки удаления дренажей (сутки) | 4,08 ± 0,92 | 5,57 ± 2,60 |
| Длительность стационарного лечения (койко-дни) | 9,81 ± 1,0 | 14,20 ± 6,14 |
| Раневые осложнения | 5,66 % | 20,21 % |
| Общие осложнения | 9,43 % | 13,83 % |
| Хороший результат | 79,25 % | 69,15 % |
| Удовлетворительный результат | 20,75 % | 28,72 % |
| Рецидив | – | 2,13 % |
П р и м е ч а н и е. * р > 0,05.
Исследование показало, что в основной группе больных раневые осложнения развились у трех пациентов (5,66 %), а в группе сравнения –
у 19 больных (20,21 %), что на 14,55 % меньше.
Общие осложнения в основной группе отмечены у пяти больных (9,43 %), что на 4,4 % меньше общих осложнений в группе сравнения –
13 пациентов (13,83 %).
Нормализация температуры тела при разработанном способе герниопластики происходит на 1,56 сутки быстрее, длительность болевого синдрома уменьшается на 1,08 суток.
Разработанный способ позволил уменьшить пребывание
в стационаре на 4,39 койко-дня и добиваться хороших результатов на
10,1 % чаще, чем при используемых способах герниопластики с полипропиленовой сеткой. Рецидивов при разработанном способе оперативного вмешательства не выявлено.
Выводы
- При имплантации эндопротезов из полиэфира, по сравнению с полипропиленовыми, экссудативная фаза воспаления была менее выражена, пролиферативная фаза протекала без гиперактивной клеточной реакции и завершалась формированием полноценной соединительной ткани, врастающей в структуру сетки без ее инкапсуляции.
- Предложенный способ комбинированной герниопластики позволил сохранить анатомическое строение передней брюшной стенки и сформировать полноценную белую линию живота только за счет удвоенных собственных апоневротических тканей пациента, что решает проблему срединной лапаротомии при повторных операциях после протезирующей герниопластики.
- Разработанный способ герниопластики с использованием полиэфирного эндопротеза «Фторэкс» позволил уменьшить количество общих осложнений на 4,4 %, а раневых – на 14,55 %. Нормализация температуры тела при данном способе происходит на 1,56 суток быстрее, длительность болевого синдрома сокращается на 1,08 суток.
- Использование предлагаемого способа герниопластики позволило уменьшить пребывание больных в стационаре на 4,39 койко-дня и получать хорошие отдаленные результаты лечения на 10,1 % чаще, чем при использовании методов протезирования с применением полипропиленовой сетки.
Практические рекомендации
- Полиэфирный эндопротез «Фторэкс» является материалом выбора для «ненатяжной» протезирующей герниопластики при лечении ПОВГ.
- Формирование белой линии живота при комбинированной герниопластике предпочтительнее осуществлять за счет собственных тканей пациента. Это позволяет упростить срединную лапаротомию при необходимости повторных оперативных вмешательств в зоне имплантата.
- При лечении средних, больших и гигантских ПОВГ целесообразно выполнять пластику передней брюшной стенки разработанным комбинированным способом, что позволяет минимизировать частоту послеоперационных осложнений и добиться хороших отдаленных результатов.
ОСНОВНЫЕ ПУБЛИКАЦИИ ПО ТЕМЕ ДИССЕРТАЦИИ
Статьи, опубликованные в изданиях, рекомендованных ВАК РФ
1. О лечении послеоперационных вентральных грыж / А. Н. Лембас, И. И. Тампей, В. В. Иванченко, А. В. Баулин, Г. А Зюлькин // Известия высших учебных заведений. Поволжский регион. Медицинские науки. – 2010. – № 1 (13). – С. 56–68.
2. Протезирующая герниопластика в лечении послеоперационных вентральных грыж больших размеров / А. Н. Лембас, И. И. Тампей,
В. И. Тампей, В. В. Иванченко, Е. А. Горбунова, А. В. Баулин,
Г. А. Зюлькин // Известия высших учебных заведений. Поволжский регион. Медицинские науки. – 2011. – № 2 (18). – С. 90–97.
Работы, опубликованные в других изданиях
3. Баулин, А. В. Первый опыт комбинированных герниовентропластик при рецидивных послеоперационных вентральных грыжах / А. В. Баулин, Г. А. Зюлькин, В. М. Угаров // Актуальные вопросы современной клинической медицины : материалы Областной научно-практической конференции памяти академика Н. Н. Бурденко. – Пенза, 2006. – С. 30–31.
4. Возможности и перспективы применения полиэфирной сетки в эксперименте и клинике / А. Н. Митрошин, А. В. Баулин, А. В. Нестеров, Г. А. Зюлькин, С. А. Мозеров // Актуальные проблемы медицинской науки и образования : материалы Межрегиональной научной конференции. – Пенза, 2007. – С. 154–156.
5. Результаты применения эндопротезов из полиэфира в эксперименте и клиническое их использование при герниовентропластике / А. Н. Митрошин, А. В. Баулин, А. В. Нестеров, Г. А. Зюлькин,
С. А. Мозеров, Д. В. Никишин // Известия высщих учебных заведений. Поволжский регион. Медицинские науки. – 2008. – № 1 (5). –
С. 74–86.
6. Применение эндопротезов из полиэфира в лечении послеоперационных вентральных грыж / А. В. Алленов, А-й. В. Алленов, Г. А. Зюлькин, В. И. Малышев, А. В. Баулин, Т. К. Ковалева, К. В. Ковалев // Актуальные вопросы современного практического здравоохранения : материалы XVI Межрегиональной научной конференции памяти академика Н. Н. Бурденко. – Пенза, 2008. – С. 10.
7. Материалы из полиэфира в хирургии грыж / А. Н. Митрошин,
А. В. Баулин, А. В. Нестеров, Г. А. Зюлькин, С. А. Мозеров,
Д. В. Никишин // Актуальные вопросы современного практического здравоохранения : материалы XVI межрегиональной научной конференции памяти академика Н. Н. Бурденко. – Пенза, 2008. – С. 191–192.
8. Реконструктивные комбинированные герниовентроплаcтики /
А. В. Баулин, В. А. Баулин, Г. А. Зюлькин, А. Е. Квасов, В. М. Угаров // Актуальные вопросы современного практического здравоохранения : материалы XVI Межрегиональной научной конференции памяти академика Н. Н. Бурденко. – Пенза, 2008. – С. 25–26.
9. Варианты апоневротической и комбинированной пластики послеоперационных и рецидивных срединных вентральных грыж /
А. В. Баулин, В. А. Баулин, Г. А. Зюлькин, А. Е. Квасов // Высокие технологии в медицине : материалы Международной научно-практической конференции // Медицинский Альманах. – 2008. – Спецвыпуск. –
С. 195–197.
10. Возможность применения эндопротезов из полиэфира в хирургии грыж брюшной стенки / А. Н. Митрошин, И. Н. Пиксин, А. В. Баулин,
А. В. Нестеров, Г. А. Зюлькин, С. А. Мозеров // Высокие технологии
в медицине : материалы Международной научно-практической конференции // Медицинский Альманах. – 2008. – Спецвыпуск. –
С. 198–201.
12. Полиэфирные сетки-эндопротезы в эксперименте / А. В. Баулин, А. Н. Митрошин, А. В. Нестеров, Г. А. Зюлькин, С. А. Мозеров,
Д. В. Никишин, В. А. Баулин // Герниология. – 2008. – № 3 (19). – С. 8.
13. Аллопластические герниопластики. Собственный опыт /
А. В. Баулин, А. В. Нестеров, Г. А. Зюлькин, В. А. Баулин, А. Е. Квасов // Герниология. – 2008. – № 3 (19). – С. 9.
14. Никольский, В. И. Способ апоневротической пластики при пупочных послеоперационных и рецидивных вентральных грыжах малых размеров / В. И. Никольский, А. В. Баулин, Г. А. Зюлькин // Герниология. – 2008. – № 3 (19). – С. 31.
15. Никольский, В. И. Еще раз о классификации послеоперационных грыж / В. И. Никольский, А. В. Баулин, Г. А. Зюлькин // Герниология. – 2008. – № 3 (19). – С. 32.
16. Методика сравнительной оценки клинических результатов применения синтетических материалов при пластике грыж / А. В. Баулин, А. Н. Митрошин, А. В. Нестеров, Г. А. Зюлькин // Актуальные проблемы медицинской науки и образования : материалы II Межрегиональной научной конференции. – Пенза, 2009. – С. 21–22.
17. Послеоперационные срединные вентральные грыжи как актуальная проблема герниологии / А. В. Баулин, Г. А. Зюлькин,
В. А. Баулин, А. Е. Квасов // Актуальные проблемы медицинской науки и образования : материалы II Межрегиональной научной конференции. – Пенза, 2009. – С. 23–24.
18. Некоторые аспекты хирургии грыж брюшной стенки /
А. В. Баулин, А. Н. Митрошин, В. И. Никольский, А. В. Нестеров,
Г. А. Зюлькин, В. А. Баулин, Е. В. Титова // Известия высших учебных заведений. Поволжский регион. Медицинские науки. – 2009. – № 4. –
С. 35–45.
19. Эндопротезы из полиэфира в хирургии вентральных грыж /
Г. А. Зюлькин, А. В. Баулин, А. Н. Митрошин, В. А. Баулин // Повышение качества и доступности медицинской помощи – стратегическое направление развития здравоохранения : материалы 45-й Межрегиональной научно-практической конференции. – Ульяновск, 2010. – С. 798–799.
20. Протезирующие герниопластики с применением полиэфирных эндопротезов / Г. А. Зюлькин, И. Н. Пиксин, А. Н. Митрошин,
А. В. Баулин, В. А. Баулин, Д. В. Мясников // Актуальные
проблемы современного практического здравоохранения : материалы
XVII Межрегиональной научно-практической конференции памяти академика Н. Н. Бурденко. – Пенза, 2010. – С. 131–132.
21. Варианты восстановления белой линии живота при протезирующей герниопластике / А. В. Баулин, А. Е. Квасов,
А. Н. Митрошин, А. В. Нестеров, С. А. Середин, Г. А. Зюлькин,
Д. Ю. Зиновьев, В. А. Баулин, Вл. А. Баулин, Р. Р. Ильясов // Материалы XIV Съезда Общества эндоскопических хирургов России (16–18 февраля 2011) // Альманах Института хирургии им. А. В. Вишневского. – 2011. –
Т. 6, № 1 (1). – С. 116–117.
22. Актуально ли восстановление белой линии живота при протезирующей герниопластике? / А. В. Баулин, Г. А. Зюлькин,
А. В. Нестеров, А. Н. Митрошин, В. А. Баулин, Д. В. Мясников // Материалы XI Съезда хирургов Российской Федерации. – Волгоград, 2011. – С. 37–38.
23. Зюлькин, Г. А. Экспериментальное исследование применения полиэфирного полотна для оптимизации лечения вентральных грыж /
Г. А. Зюлькин // Исследования и инновационные разработки в сфере медицины и фармакологии : материалы региональной конференции. – Пенза, 2011. – С. 63–69.
Изобретения
24. Пат. № 2398526 Российская Федерация, МПК А61В 17/00 (2006.01). Способ комбинированной герниовентропластики срединных вентральных грыж / Баулин А. В., Зюлькин Г. А., Митрошин А. Н.,
Баулин В. А. ; заявл. 25.05.2009 ; опубл. 10.09.2010, Бюл. № 25. – 6 с.
СПИСОК СОКРАЩЕНИЙ
ПОВГ – послеоперационная вентральная грыжа
ПОКБ – Пензенская областная клиническая больница
им. Н. Н. Бурденко
ПГП – полигидроксибутиратное покрытие
НПП – научно-производственное предприятие
ЖКТ – желудочно-кишечный тракт
ХОБЛ – хроническая обструктивная болезнь легких
ИВЛ – искусственная вентиляция легких
ТЭЛА – тромбоэмболия легочной артерии
УЗИ – ультразвуковое исследование
Научное издание
ЗЮЛЬКИН Григорий Александрович
ОБОСНОВАНИЕ И ОЦЕНКА ЭФФЕКТИВНОСТИ ПРИМЕНЕНИЯ ПОЛИЭФИРНЫХ ИМПЛАНТАТОВ ПРИ ГЕРНИОПЛАСТИКЕ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ
Специальность 14.01.17 – Хирургия
Редактор Ю. В. Коломиец
Технический редактор А. Г. Темникова
Компьютерная верстка А. Г. Темниковой
Распоряжение № 11/2012 от 27.02.2012.
Подписано в печать 27.02.2012. Формат 60841/16.
Усл. печ. л. 1,16. Заказ № 002031. Тираж 120.
Пенза, Красная, 40, Издательство ПГУ
Тел./факс: (8412) 56-47-33; e-mail: [email protected]

