Особенности течения раннего неонатального периода у детей, перенесших выраженную фетоплацентарную недостаточность
На правах рукописи
Лещенко Светлана Сергеевна
ОСОБЕННОСТИ ТЕЧЕНИЯ РАННЕГО НЕОНАТАЛЬНОГО ПЕРИОДА У ДЕТЕЙ, ПЕРЕНЕСШИХ ВЫРАЖЕННУЮ ФЕТОПЛАЦЕНТАРНУЮ НЕДОСТАТОЧНОСТЬ
14.00.09 – педиатрия
14.00.01- акушерство и гинекология
АВТОРЕФЕРАТ
диссертации на соискание ученой степени
кандидата медицинских наук
Воронеж 2007
Работа выполнена в Государственном образовательном учреждении высшего профессионального образования «Воронежская государственная медицинская академия имени Н.Н. Бурденко Федерального агентства по здравоохранению и социальному развитию» (ГОУ ВПО ВГМА им. Н. Н. Бурденко Росздрава)
| Научные руководители: | доктор медицинских наук, профессор Логвинова Ия Ивановна доктор медицинских наук, профессор Коротких Ирина Николаевна |
| Официальные оппоненты: | доктор медицинских наук, профессор Ситникова Валентина Пантелеевна доктор медицинских наук, профессор Летникова Людмила Ивановна |
| Ведущая организация: | ГУ Научный центр здоровья детей РАМН |
Защита состоится « 30 » мая 2007 г. в 10 часов 00 минут
на заседании Диссертационного совета Д. 208.009.02 при ГОУ ВПО
ВГМА им. Н. Н. Бурденко Росздрава по адресу: 394000, Воронеж,
ул. Студенческая, 10
С диссертацией можно ознакомиться в библиотеке ГОУ ВПО ВГМА
им. Н. Н. Бурденко Росздрава
Автореферат разослан «_____» ______________ 2007 г.
Ученый секретарь
диссертационного совета А.В. Будневский
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
АКТУАЛЬНОСТЬ.
За последние 5 лет показатели перинатальной заболеваемости и смертности в нашей стране снизились на 10,5% и 19,6% соответственно, в том числе ранняя неонатальная смертность — на 24,1%, что свидетельствует о повышении качества ведения беременности и родов, а также выхаживания новорожденных.
Несмотря на снижение показателей перинатальных потерь в РФ, уровень их в 3—3,5 раза выше, чем в экономически развитых странах (О. Г.Фролова, З. З. Токова 2005). Основными причинами перинатальной заболеваемости и причинами, непосредственно приведшими к смерти новорожденного, являются, чаще всего, внутриутробная гипоксия плода и асфиксия в родах (48,9%).
Здоровье новорожденного в значительной степени определяется его внутриутробным периодом. Гипоксия плода является следствием различных патологических процессов в системе мать-плацента-плод со значительными изменениями основных видов обмена веществ между матерью и плодом. Фетоплацентарная недостаточность (ФПН) – это клинический синдром, обусловленный морфофункциональными изменениями в плаценте и нарушениями компенсаторно-приспособительных механизмов, обеспечивающих функциональную полноценность органа (Савельева Г.М. 2000 г). Частота ФПН очень высокая, не имеет тенденции к снижению и достигает 24-46%. ФПН, с учетом огромного влияния на развитие плода, новорожденного и здоровье детей более старшего возраста, является одной из важнейших проблем не только акушерства, перинатологии, педиатрии, но и генофонда нации в целом (О.В.Васильева 2003).
В практической медицине утвердилось перинатальное направление как система мер защиты плода с целью профилактики репродуктивных потерь (Серов В.Н., 1989). Основу интранатальной охраны здоровья плода составляет правильный выбор тактики родоразрешения.
В настоящее время, с появлением новых технологий, стала доступна точная оценка кровотока в маточных артериях, в артерии пуповины, в артериальных сосудах плода. Реже встречаются работы с исследованием кровотока в спиральных артериях, терминальных ветвях артерий пуповины, в вене пуповины, венозном протоке и нижней полой вене плода. Данные различных авторов по этим вопросам противоречивы (З.М.Мусаев 1998, Б.С.Демидов, А.А. Певцова 2000, Б.И.Наумчик 2001, Э.И.Черкезова 2003). Результаты регистрации кровотока в обеих артериях пуповины найдены в единственном исследовании (М.И.Агеева, В.В.Митьков, И.А.Озерская 2002).
Работ, посвященных многокомпонентному динамическому изучению артериального и венозного кровотоков матери и плода недостаточно, что не позволяет полноценно использовать возможности допплерометрического исследования маточно-плацентарной и плодово-плацентарной гемодинамики для оценки внутриутробного состояния плода и выбора адекватной тактики родоразрешения при различных степенях тяжести фетоплацентарной недостаточности.
ЦЕЛЬЮ работы является снижение перинатальных потерь путем оптимизации способов родоразрешения у беременных с выраженной фетоплацентарной недостаточностью при использовании многокомпонентного допплерометрического исследования
ЗАДАЧИ ИССЛЕДОВАНИЯ.
- Изучить состояние новорожденных, матери которых страдали выраженной фетоплацентарной недостаточностью.
- Определить диагностическую значимость многокомпонентного допплерометрического исследования, включающего изучение кровотока в маточных артериях, обеих артериях пуповины, терминальных ветвях артерий пуповины, а также в интраабдоминальной части вены пуповины и венозном протоке плода, при выраженной фетоплацентарной недостаточности.
- Провести сравнительный анализ исходов беременностей, течения родов, патоморфологического исследования последов у беременных с выраженной фетоплацентарной недостаточностью, которым проводили общепринятую оценку антенатального состояния плода и которым дополнительно применяли многокомпонентное допплерометрическое исследование.
- Оптимизировать способы родоразрешения с учетом данных многокомпонентного допплерометрического исследования.
НАУЧНАЯ НОВИЗНА.
Использовано многокомпонентное допплерометрическое исследование, включающее дополнительно к общепринятой методике, изучение кровотока в обеих артериях пуповины, терминальных ветвях артерий пуповины, а также в интраабдоминальной части вены пуповины и венозном протоке плода для более точной оценки антенатального состояния плода при выраженной фетоплацентарной недостаточности.
Установлено отсутствие изменений допплерометрических показателей кровотока в терминальных ветвях артерий пуповины, в венозном русле плода, после проведения традиционной терапии, при выраженной фетоплацентарной недостаточности.
Найден диагностический критерий крайнего напряжения компенсаторных возможностей плода и плаценты при выраженной фетоплацентарной недостаточности.
Доказана возможность снижения числа перинатальных потерь при использовании многокомпонентного допплерометрического исследования в пренатальной оценке состояния плода у беременных с выраженной фетоплацентарной недостаточностью путем оптимизации сроков и способов родоразрешения.
НА ЗАЩИТУ ВЫНОСЯТСЯ СЛЕДУЮЩИЕ ПОЛОЖЕНИЯ:
1. Патологическое течение раннего неонатального периода имеют подавляющее большинство новорожденных, матери которых страдали выраженной фетоплацентарной недостаточностью.
2. Многокомпонентное допплерометрическое исследование, включающее изучение кровотока в обеих артериях пуповины, терминальных ветвях артерий пуповины, а также в интраабдоминальной части вены пуповины и венозном протоке плода позволяет объективизировать пренатальную оценку состояния плода при выраженной фетоплацентарной недостаточности.
3. Оценка состояния плода методом многокомпонентного допплерометрического исследования при выраженной фетоплацентарной недостаточности позволяет правильно выбрать акушерскую тактику, что способствует снижению перинатальной заболеваемости и смертности.
ДОСТОВЕРНОСТЬ И ОБОСНОВАННОСТЬ РЕЗУЛЬТАТОВ исследования обеспечена представительностью выборки, обширностью первичного материала, тщательностью его качественного и количественного анализа, системностью исследовательских процедур, применением современных методов статистической обработки информации.
ПРАКТИЧЕСКАЯ ЗНАЧИМОСТЬ.
- Разработана для практического здравоохранения методика пренатальной оценки состояния плода у беременных с выраженной фетоплацентарной недостаточностью, включающая многокомпонентное допплерометрическое исследование.
- На основании проведенного исследования установлено, что наличие патологической пульсации в вене пуповины плода при исследовании кровотока у беременных с выраженной фетоплацентарной недостаточностью прогнозирует рождение ребенка в состоянии тяжелой асфиксии.
- Метод многокомпонентного допплерометрического исследования, включающий изучение кровотока в маточных артериях, обеих артериях пуповины, терминальных ветвях артерий пуповины, а также в интраабдоминальной части вены пуповины и венозном протоке плода, определяет акушерскую тактику у беременных с выраженной фетоплацентарной недостаточностью, имеет высокую клиническую эффективность, позволяет снизить перинатальную заболеваемость, и в ряде случае, избежать перинатальной смертности.
ВНЕДРЕНИЕ
Результаты исследования и основные рекомендации, вытекающие из них, используются в практической работе родильного дома ГУЗ ВОКБ №1, родильного дома МУЗ ГО г.Воронежа «Городская клиническая больница №10», а также внедрены в учебный процесс в виде лекций и практических занятий кафедрами неонатологии и акушерства и гинекологии №1 Воронежской государственной медицинской академии им. Н.Н. Бурденко.
АПРОБАЦИЯ РАБОТЫ
Основные положения диссертации доложены и обсуждены на заседании Проблемной комиссии “Научные основы охраны здоровья женщины, матери и новорожденного” ВГМА (г. Воронеж, 2004); Ученом Совете ВГМА им Н.Н. Бурденко (г. Воронеж, 2004); заседании областного Общества акушеров-гинекологов (г. Воронеж, 2004); конференции, посвященной 70-летию Курского государственного медицинского университета (г. Курск, 2005); межрегиональной научно-практической конференции молодых ученых ВГМА с международным участием «Современные направления теоретической и практической медицины» (г. Воронеж, 2005). Диссертация обсуждена на апробационной комиссии ВГМА им. Н.Н. Бурденко 17 января 2007 года.
ПУБЛИКАЦИИ
Основные результаты диссертации опубликованы в 8 печатных работах, в том числе 1 публикация в издании, рекомендованном ВАК РФ.
СТРУКТУРА И ОБЪЕМ ДИССЕРТАЦИИ.
Материалы диссертации изложены на 146 страницах машинописного текста с 36 таблицами и 22 рисунками. Работа состоит из введения, 4 глав, выводов, практических рекомендаций, библиографического списка, включающего 269 источников, из них 134 отечественных и 135 - зарубежных авторов.
СОДЕРЖАНИЕ РАБОТЫ
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ.
В соответствии с задачами работы было изучено течение беременности и исход родов у 117 беременных с выраженной хронической фетоплацентарной недостаточностью (по данным допплерометрии), находившихся на стационарном лечении в областной акушерско-гинекологической клинике с 2003 по 2006 год, являющейся базой кафедры акушерства и гинекологии №1 (зав.каф. –д.м.н., проф. Коротких И.Н.) Воронежской государственной медицинской академии им. Н.Н. Бурденко.
Пациентки имели нарушения маточного и плодового кровотоков, относящиеся по классификации ко второй степени тяжести нарушений фетоплацентарного кровотока. У всех беременных показатели допплерометрии в артерии пуповины максимально приближались к критическим, но не достигали нулевых и отрицательных значений диастолического компонента, поэтому, для выделения степени тяжести ФПН в работе использовался термин - выраженная фетоплацентарная недостаточность.
Для определения путей снижения перинатальной патологии у детей, рожденных матерями с выраженной фетоплацентарной недостаточностью, проанализированы течение и исходы беременностей и родов, состояние новорожденных в момент рождения и течение раннего неонатального периода. Из наблюдаемых пациенток было сформировано 2 рандомизированные группы:
I группа (контрольная) - 63 пациентки с диагностированной выраженной фетоплацентарной недостаточностью (по данным допплерометрии), получавших традиционную терапию, путь родоразрешения которых был выбран с учетом общепринятого комплекса пренатального исследования.
II группа (основная) - 54 беременные с диагностированной выраженной фетоплацентарной недостаточностью (по данным допплерометрии), способ родоразрешения которых был выбран с учетом многокомпонентного допплерометрического исследования, включающего изучение кровотоков в маточных, обеих артериях пуповины, терминальных ветвях артерий пуповины, а также в интраабдоминальной части вены пуповины и венозном протоке плода.
Всем беременным произведено комплексное клиническое обследование, соответствующее современному алгоритму выявления симптомов хронической фетоплацентарной недостаточности, заключающееся в сборе акушерско-гинекологического и соматического анамнезов, детализация течения настоящей беременности, исхода предыдущих беременностей и родов и акушерском объективном исследовании. Особое внимание уделялось пренатальной оценке состояния системы мать-плацента-плод, полученной по данным эхографического, допплерометрического, кардиотокографического исследований. Все показатели оценивались в динамике.
Для оценки состояния плода и плаценты проводилось ультразвуковое допплерометрическое исследование аппаратом Aloka Pro Sound 550 SV с использованием конвексных датчиков 3,5 и 5 МГц и вагинального датчика 7 МГц (Япония) в реальном масштабе времени в третьем триместре беременности.
Производили эхографические измерения. Плацентометрия позволяла получить информацию о расположении, размерах, структуре, наличии патологических изменений (кальцинатов, кист, инфарктов, некрозов). Количество околоплодных вод оценивали визуально. Как показатель функционального состояния фетоплацентарного комплекса определялась сердечная деятельность плода, частота его сердцебиений и характер сердечного ритма.
Комплексная оценка маточно-плацентарного, плодово-плацентарного кровообращения производилась допплерометрическим исследованием кровотока в маточных артериях, а также в обеих артериях пуповины и её терминальных ветвях (артериях стволовых ворсин), в средне-мозговой артерии плода с последующим вычислением систоло-диастолического отношения (СДО), и индекса резистентности (ИР), пульсационного индекса (ПИ) по методике Стюарта Друмма (1980). Расчет проводился по формуле: СДО = А / В ИР = А – В / А ПИ = (А – В) / М; где А - максимальная систолическая скорость, В – конечная диастолическая скорость кровотока, М – средняя скорость кровотока. Степень тяжести нарушений фетоплацентарного кровотока определялась по классификации Демидова В.Н.(1997). Допплерометрическое исследование венозной гемодинамики плода дает более полную оценку состояния плода. Определяли кровоток в интраабдоминальной части вены пуповины и венозном протоке плода. Индекс венозного протока вычисляли как отношение разницы максимальных скоростей кровотока в желудочковую и предсердную систолу к максимальной скорости в желудочковую систолу, являясь, по сути, эквивалентом индекса резистентности. С целью стандартизации условий проведения исследования придерживались правил, предложенных А.Н.Стрижаковым и соавт., 1988, 1989).
Исследование антенатального состояния плода и анализ его компенсаторно-приспособительных механизмов производили при помощи кардиотокографии (КТГ). При обследовании беременных использовали общепринятую методику непрямой регистрации сердечной деятельности плода начиная с 35 недель беременности. Мониторное наблюдение за сердечной деятельностью плода в структуре антенатальной диагностики осуществлялось при помощи фетального монитора «Sonicaid Team» (Англия) с компьютерной обработкой данных. Запись производилась в течение 1 часа в месте наилучшего выслушивания сердцебиения плода на передней брюшной стенке беременной в положении лежа. Для исключения погрешности в связи с состоянием физиологического покоя («сна») плода, исследование проводилось в период его активности с 9.00 до 14.00.
Стандартизированная программа медикаментозной терапии фетоплацентарной недостаточности проводилась в соответствии с современными принципами лечения, изложенными в литературе и рекомендациями, регламентированными МЗ РФ. Однако, терапия для каждой пациентки подбиралась индивидуально в зависимости от генеза и степени тяжести ФПН и сопутствующей патологии. Традиционное лечение ФПН включало: лечение основной патологии; диету, богатую белками и витаминами; оксигенотерапию в виде гипербарической оксигенации в режиме давления 1,3 – 1,8 атм, курсами по 5 сеансов; спазмолитические и сосудорасширяющие препараты; антиагреганты; инфузионную терапию; токолитические препараты; препараты, активизирующие метаболические и биоэнергетические процессы; антиоксиданты; гепатопротекторы; для антенатальной профилактики тяжелых гипоксических повреждений ЦНС у новорожденного - актовегин. Лечение проводилось в сроки гестации 34-38 недель беременности.
Для верификации антенатального диагноза хронической фетоплацентарной недостаточности производили изучение морфологии последов в исследуемых группах. Патоморфологическое исследование плаценты и оболочек проводилось в Областной детской клинической больнице г. Воронежа. При этом проводили органометрическое изучение плацент, полученных сразу после родов, затем макроморфологическое и микроскопическое исследования структурных компонентов плаценты.
Оценивалось состояние детей при рождении, а также в первые дни жизни до выписки из родильного дома. Определяли массу и длину тела новорожденных, окружность головы и груди. При наличии задержки внутриутробного развития определяли ее форму и степень. Выраженность асфиксии новорожденных определяли согласно МКБ X пересмотра. Учитывали общее состояние новорожденных, характер крика, мышечный тонус, наличие тремора, рефлексов, признаки недоношенности, морфофункциональной незрелости. В первые дни жизни оценивали течение периода ранней адаптации, динамику веса, эпителизацию пупочной ранки и неврологический статус. Всем новорожденным проводили общий анализ крови, мочи, биохимическое исследование крови, УЗИ головного мозга с помощью аппарата Aloka Pro Sound 550 SV (Япония) в реальном масштабе времени секторным и линейным датчиками.
Статистическая обработка проводилась с помощью ЭВМ на базе процессора PENTIUM II – 300 /256 MB/HDD 4,5 GB. Цифровые данные результатов всех исследований анализировали с определением средней арифметической величины (М), среднего квадратического отклонения (m). На основании величины ошибок средних арифметических и относительных показателей вычислялся доверительный коэффициент (t) и по таблице Стъюдента определяли достоверность (Р).
РЕЗУЛЬТАТЫ СОБСТВЕННЫХ ИССЛЕДОВАНИЙ И ИХ ОБСУЖДЕНИЕ
I (контрольную) группу (КГ) составили 63 пациентки с диагностированной выраженной фетоплацентарной недостаточностью (по данным допплерометрии), получавших традиционную терапию, путь родоразрешения которых был выбран с учетом общепринятого комплекса пренатального исследования состояния плода.
Возраст пациенток колебался от 17 до 43 лет, составляя в среднем 28,82±1,4 года. Исследуемая беременность была первой у 31 (49,2%) пациентки. Первые роды предстояли 41 (65,1%) женщине.
Отягощенный акушерско-гинекологический анамнез выявлен у 48 пациенток контрольной группы, что составило 76,2%. Наиболее часто в акушерско-гинекологическом анамнезе встречались: искусственное прерывание беременности у 30,2%, бесплодие - у 7 (11, 1%), невынашивание - у 7 (11, 1%), хронические воспалительные заболевания придатков матки у 5 (7,9%), нарушения менструального цикла 6 (9,5%). Оперативное лечение по поводу кист яичников и удаления фибромиоматозных узлов матки отмечено у 3 (4,8%) пациенток. Настоящая беременность протекала на фоне фибромиомы матки и генитального эндометриоза у 3 (4,8%) женщин. 19 (30,1%) беременных имели в анамнезе самостоятельные срочные роды. Преждевременные роды отмечались в 3 (4,8%) наблюдениях. Практически каждая повторнородящая имела какие-либо осложнения во время предыдущих беременностей, родов или послеродового периода.
Отягощенный соматический анамнез был выявлен у 43 пациенток, что составило 68,2%. Наиболее часто встречались хронический пиелонефрит в 10 (15,9%) случаях; вегетососудистая дистония - в 8 (12,7%); миопия средней степени – в 8 (12,7%); врожденные пороки сердца – в 5 (7,9%) наблюдениях. Реже отмечены гипертоническая болезнь 1 степени, хронический бронхит, хронический аутоиммунный тиреоидит, гломерулонефрит, гипоталамический синдром, варикозное расширение вен нижних конечностей.
При анализе течения настоящей беременности установлено, что наиболее частыми осложнениями были: длительнотекущий сочетанный поздний гестоз 52 (82,5%) - средней степени тяжести 29 (46,1%), нефропатия III степени 19 (30,1%) и преэклампсия 4 (6,3%) случая; анемия беременных - 31 (49,2%), у 4 (6,4%) из них выявлен уровень гемоглобина ниже 80 г/л; угроза прерывания беременности, до 28 недель, в 36,5 %; пролеченная ФПН при сроке беременности 31-32 недели у 26 (41,3%); ранний токсикоз легкой и средней степени у 11 (17,4%); ОРВИ у 6 (9,6%); обострение хронических инфекций у 6 (9,6%); угрожающие преждевременные роды в 6,9% наблюдениях. В единичных случаях течение беременности осложнялось острым аппендицитом, гипотонией, обострением herpes labialis.
При оценке антенатального состояния плода определено, что все беременные имели ультразвуковые признаки ФПН. Опережение степени зрелости плаценты срока гестации выявлено у 19 (30,1%), изменение толщины плаценты отмечено у 32 (50,7%) пациенток. Нормальное количество околоплодных вод диагностировано у 6 (9,5%) беременных. Маловодие выявлено у 55 (87,3%), выраженное снижение объема околоплодных вод определялось у 12 (19,1%); многоводие отмечено у 2 (3,2%) пациенток. Ультразвуковое изображение отложений фибриноида и солей кальция в толще плацентарной ткани отмечались у 22 (34,2%), выраженные кальцификаты имелись у 4 (6,4%) беременных. Эхопозитивные включения в межворсинчатом пространстве обнаружены в 1 /5 всех УЗИ. Задержка внутриутробного развития плода (ЗВУРП) 1 и 2 степени обнаружена у 5 (7,9%) беременных. После проведенного комплекса терапии ультразвуковые признаки ФПН не имели существенных изменений.
При допплерометрическом исследовании кровотока в маточных и пуповинной артерии все беременные имели нарушения маточного и плодового кровотоков, относящиеся ко второй степени тяжести нарушений фетоплацентарного кровотока. У 63 беременных показатели допплерометрии максимально приближались к критическим, но не достигали нулевых и отрицательных значений диастолического компонента в артерии пуповины.
В результате проведенного комплекса лечения ФПН допплерометрические показатели кровотоков также соответствовали второй степени тяжести. Имелось статистически достоверное улучшение кровотока в одной маточной артерии. Для оценки адаптационно-компесаторных возможностей плода с целью прогнозирования состояния, оценивали кровоток в среднемозговой артерии плода (СМА), СДО среднемозговой артерии в среднем составило 3,72 ± 0,15.
Нарушения сердечного ритма плода по данным кардиотокографии (КТГ) умеренной степени в контрольной группе обнаружены у 39 пациенток (61,9%), выраженной степени - у 24 пациенток (38,1%). Нормальная базальная частота сердечных сокращений плода (110-150 уд/мин) отмечена у 21 (33,3%) пациентки. У 42 (66,7%) беременных были выявлены снижение амплитуды мгновенных осцилляции до 5-9 уд/мин, появление ранних децелераций, наличие участков монотонного ритма ЧСС, отсутствие акцелераций, трудно интерпретируемый тип ритма. Контрольная кардиотокография, после проведенного комплексного лечения ФПН, перед родоразрешением, выявила улучшение состояния плода: нарушения сердечного ритма начальной степени диагностированы у 7 (11,1%), умеренной степени - у 38 (60,3%), выраженной степени - у 18 (28,1%) пациенток.
Учитывая данные акушерско-гинекологического и соматического анамнезов, объективный статус, результаты общепринятого пренатального исследования в каждом конкретном случае был выработан план ведения родов.
Срочные роды произошли у 55 (87,4%) пациенток, преждевременные - в 8 (12,6%) случаях в сроке 36-37 недель беременности.
Доля планового оперативного родоразрешения в контрольной группе составила 36 случаев (57,1%). Сочетанными показаниями к плановому абдоминальному родоразрешению были: рубец на матке после кесарева сечения или консервативной миомэктомии - 5 (13,8%) случаев, возраст первородящей старше 30 лет в сочетании с отягощенным акушерским анамнезом - 6 (16,6%), неполное предлежание плаценты - 2 (5,5%), бесплодие в анамнезе - 4 (11,0%), хроническая гипоксия плода, неподдающаяся медикаментозной терапии - 5 (13,8%), длительнотекущий тяжелый поздний гестоз - 16 (44,6%), анатомически узкий таз - 3 (8,3%), рубцовые изменения шейки матки - 2 (5,5%), разрыв промежности 3 степени в анамнезе - 1 (2,7%).
27 беременным (41,9%) выработали консервативно-выжидательный план ведения родов, при этом все роды были срочными. Спонтанная родовая деятельность началась у 15 беременных, 12 пациенткам произведена амниотомия. Показаниями к индуцированным родам были сочетанными - ФПН, гестоз II половины беременности, тенденция к перенашиванию беременности, гипотрофия плода I степени. Осложнения в течение родов наблюдались у 19 (70,3%) рожениц: дородовое излитие околоплодных вод, слабость родовой деятельности, преждевременная отслойка плаценты, утяжеление течения позднего гестоза, нарастание гипоксии плода. Продолжительность родов варьировала от 4 до 13 часов, в среднем 8 ч З0 мин. Длительность безводного периода составила от 15 часов до 1 часа З0 мин, в среднем 6ч 50мин.
Роды закончились экстренным кесаревым сечением у 17 (62,9%) рожениц. Показания к неотложному родоразрешению: хроническая внутриутробная гипоксия плода, перешедшая в острую асфиксию плода - 8 случаев, упорная слабость родовой деятельности - 3, преждевременная отслойка нормально расположенной плаценты - 2, дородовое излитие околоплодных вод в сочетании с неподготовленными родовыми путями и гипотрофией плода - 2 ; утяжеление позднего гестоза - 2 наблюдения.
Осложнение после самостоятельных родов в послеродовом периоде представлено 1 (1,6%) случаем (лохиометра). Осложнения послеоперационного периода (эндометрит, гематометра и подапоневротическая гематома) зафиксированы у 3 (4,8%) пациенток. Сроки пребывания в послеродовом отделении варьировали от 6 до 15 дней, составляя в среднем 9,28±0,2 дней.
Проанализировано течение периода адаптации новорожденных и раннего неонатального периода в контрольной группе.
Родилось доношенными 55 (87,4%) детей, недоношенными – 8 (12,6%) новорожденных при сроке беременности 36-37 недель. Масса доношенных новорожденных варьировалась от 23750,0 до 3850,0грамм и составляла в среднем 3120,6±129,4. Средняя длина тела составила 51,5±0,4см. Масса недоношенных детей колебалась от 1950,0 до 2360,0грамм и составляла в среднем 2210,6±103,5. Средняя длина тела составила 46,3±0,2см. Наиболее многочисленной среди доношенных была группа новорожденных с массой тела 2500 - 2999 гр.
Анализ состояния детей при рождении выявил различные нарушения, из которых преобладала асфиксия. Состояние детей при рождении оценивалось по шкале Апгар на 1-ой минуте и через 5 мин. В большинстве случаев при рождении в контрольной группе превалировала умеренная асфиксия, в удовлетворительном состоянии родился один ребенок, среднетяжёлым расценено состояние у 56 (88,8%) новорожденных, в тяжёлой асфиксии родились 6 (9,5%) детей. Через пять минут после рождения и оказания помощи врача неонатолога или неонатолога-реаниматолога состояние детей улучшилось, но двое новорожденных все же находилось в крайне тяжелом состоянии. Ранняя неонатальная смертность составила 3,8% (2 новорожденных). Внутриутробная гипотрофия 1 и 2 степени и морфофункциональная незрелость диагностированы у 12 (19,1%) детей.
Течение раннего неонатального периода отражено в таблице №1. Перинатальное поражение ЦНС выявлено у 51 (80,9%) ребенка – у 44 (69,8%) доношенных и у 7 (11,1%) недоношенных детей: синдром гипервозбудимости определен у 16 (25,4%) доношенных новорожденных и у 4 (6,4%) недоношенных детей; гипертензионный синдром диагностирован у 15 (23,8%) доношенных и у 2 (3,2%) недоношенных; синдром угнетения - у 14 (22,2%) доношенных и у 2 (3,2%) недоношенных детей соответственно.
Таблица 1. Течение раннего неонатального периода в КГ
| Синдромы | Контрольная группа (n=63) | |||
| Недоношенные (n=8) | Доношенные (n=55) | |||
| n | % | n | % | |
| Убыль массы тела более 6% | 6 | 9,6 | 45 | 71,4 |
| Коньюгационная желтуха 1 степени 2 степени | 3 2 | 4,8 3,2 | 11 7 | 17,4 11,1 |
| Поражение ЦНС синдром гипервозбудимости гипертензионный синдром синдром угнетения | 4 2 2 | 6,4 3,2 3,2 | 16 15 14 | 25,4 23,8 22,2 |
| Геморрагический синдром | 2 | 3,2 | 4 | 6,5 |
| Перевод на 2 этап | 8 | 12,6 | 52 | 82,6 |
Несмотря на то, что средний показатель максимальной убыли массы был не высок (6,99+0,36%), только у пятой части новорожденных снижение массы тела было меньше 6%. У остальных детей этот показатель превышал 6%, причем более, чем у половины из них - был больше 8%. Среднесуточная прибавка массы тела у новорожденных определена около 17,23±1,64 гр. Несмотря на прибавку массы тела к концу раннего неонатального периода 95,8% детей не восстановили вес при рождении.
УЗИ головного мозга новорожденным контрольной группы проводилось в 100% случаев и показало наличие перивентрикулярного отека у 25 (39,7%) детей, отека сосудистых сплетений у 38 (60,3%) новорождённых и мелкоточечных кровоизлияний – у 56 (88,8%).
Для продолжения динамического наблюдения и лечения 60 (95,2%) новорождённых были переведены на 2-й этап лечения.
Подводя итоги изучения течения раннего неонатального периода в КГ констатированы высокие показатели перинатальной патологии у детей, рожденных от матерей с выраженной фетоплацентарной недостаточностью. Отмечены 2 случая ранней неонатальной смертности. По данным патолого-анатомического исследования причиной смерти явилась тяжелая гипоксия в обоих случаях.
Проводя анализ причин этой ситуации, обратили внимание, что из всего общепринятого комплекса пренатальной диагностики наиболее информативным оказалось допплерометрическое исследование, что подтверждается литературными данными. Поэтому, у подобного контингента беременных, с выраженной фетоплацентарной недостаточностью, было решено провести многокомпонентное допплерометрическое исследование и оценить влияние расширенной пренатальной диагностики на состояние новорожденных путем адекватного ведения родов.
II (основную) группу (ОГ) сформировали 54 беременные с диагностированной выраженной фетоплацентарной недостаточностью (по данным допплерометрии), способ родоразрешения которых был выбран с учетом многокомпонентного допплерометрического исследования, включающего изучение кровотоков в маточных артериях, обеих артериях пуповины, терминальных ветвях артерий пуповины, а также в интраабдоминальной части вены пуповины и венозном протоке плода.
Средний возраст составил 27,9±1,6 лет. Исследуемая беременность была первой у 25 (47,2%) женщин. Первые роды предстояли 36 (67,9%) беременным.
Отягощенный акушерско-гинекологический анамнез выявлен у 40 беременных ОГ, что составило 75,4%. Наиболее часто в акушерско-гинекологическом анамнезе встречались: искусственное прерывание беременности у 32,1%, бесплодие - у 5 (9,4%), самопроизвольное прерывание беременности в раннем сроке - у 6 (11, 3%), хронические воспалительные заболевания придатков матки у 7,6%; нарушения менструального цикла у 9,4%. Удаление фибромиоматозных узлов матки проведено у 4 (7,6%) беременных. Настоящая беременность протекала на фоне фибромиомы у 4 (7,6%) пациенток, в одном случае на фоне аномалии развития половых органов. Осложнения во время предыдущих беременностей, родов или послеродового периода имела каждая вторая пациентка.
Отягощенный соматический анамнез выявлен у 36 беременных, что составило 66,7%. Наиболее часто отмечались хронический пиелонефрит - в 9 (16,7%) наблюдениях; вегетососудистая дистония – у 7 (12,9%); миопия средней степени – у 5 (9,3%); врожденные пороки сердца – у 3 (5,6%). Реже встречались гипертоническая болезнь 1 степени, хронический бронхит, хронический аутоиммунный тиреоидит, сахарный диабет, гипоталамический синдром.
При анализе течения настоящей беременности установлено, что наиболее частыми осложнениями гестационного процесса были длительнотекущий сочетанный поздний гестоз 48 (88,9%) – гестоз средней степени тяжести наблюдался у 28 (51,9%) пациенток, нефропатия III степени – у 17 (31,4%) и преэклампсия – у 3-х (5,6%); анемия беременных - 24 (51,8%) у 3-х (5,6%)женщин было зафиксировано снижение гемоглобина ниже 80 г/л; пролеченная ФПН при сроке беременности 31-32 недели - у 22 (40,7%); угроза прерывания беременности, до 28 недель, наблюдалась в 35,1%; симптомы раннего токсикоза легкой и средней степени - у 8 (14,8%); ОРВИ - у 7 (12,9%); угрожающие преждевременные роды - у 5,6%; обострение хронических инфекций отмечено у 5 (9,2%) беременных. В единичных случаях течение беременности осложнялось гипотонией, обострением herpes labialis.
Ультразвуковое исследование диагностировало признаки ХФПН у всех беременных основной группы. Несоответствие степени зрелости плаценты сроку гестации выявлено у 16 (29,6%) беременных. Изменение толщины плаценты отмечено у 28 (51,8%) пациенток. Нормальное количество околоплодных вод диагностировано у 4-х (7,4%) беременных. Маловодие выявлено у 48 (88,8%), из них выраженное маловодие имело место в 9 (16,7%) случаях; многоводие отмечено у 1 (1,9%) беременной. Отложения солей кальция и фибриноида в толще плацентарной ткани отмечались у 18 (33,3%), выраженные кальцификаты имелись у 3-х (5,6%) беременных. Эхопозитивные включения в межворсинчатом пространстве обнаружены в 20% всех ультразвуковых исследований. У 4-х (7,4%) беременных обнаружена ЗВУРП 1 и 2 степени. Ультразвуковые признаки ФПН не претерпели кардинальных изменений после проведенного курса терапии.
При допплерометрическом исследовании все 54 беременные имели нарушения маточного и плодового кровотоков второй степени, которые определены как выраженная фетоплацентарная недостаточность.
По окончании курса терапии ФПН имелось статистически достоверное улучшение кровотока в одной маточной артерии, отмечена тенденция к улучшению показателей допплерометрии в артерии пуповины. СДО среднемозговой артерии плода соответствовало в среднем 3,69 ± 0,13.
В ОГ дополнительно каждой беременной проведено многокомпонентное допплерометрическое исследование, включающее изучение кровотоков в обеих артериях пуповины, терминальных ветвях артерий пуповины, а также в интраабдоминальной части вены пуповины и венозном протоке плода до и после лечения. Спектр СДО кровотока в артериях пуповины колебался от 2,220±0,043 до 2,818±0,091 в 1-ой артерии пуповины; от 2,340±0,045 до 3,016±0,236 во 2-ой артерии пуповины.
Структура нарушения плодово-плацентарного кровообращения в обеих артериях пуповины по данным допплерографии представлена следующими вариантами (рис.1): положительный диастолический кровоток в одной артерии, соответствующий начальной степени тяжести, и положительный

Рис. 1 Структура нарушения плодово-плацентарного кровообращения в обеих артериях пуповины в основной группе
диастолический кровоток в другой артерии, соответствующий средней степени обнаружены в 18 % наблюдений; положительный диастолический кровоток в обеих артериях, соответствующий средней степени тяжести - в 65 %; нулевой диастолическии кровоток в одной артерии и положительный диастолический кровоток в другой артерии, соответствующий средней степени тяжести - в 16% случаях.
После проведенного курса терапии не имелось статистически достоверного улучшения допплерометрических параметров кровотока в обеих артериях пуповины и в терминальных ветвях артерий пуповины Отмечена только тенденция к улучшению показателей.
Полученные данные исследования кровотока в интраабдоминальном отделе вены пуповины указывали на снижение скорости кровотока при хронической внутриутробной гипоксии плода. Средневременная скорость кровотока (Vср), см/сек в интраабдоминальном отделе вены пуповины при гипоксии составили в среднем до лечения 16,14±0,32 (р<0,001 достоверность различий с показателями при неосложненном течении беременности), после курса терапии 16,02±0,28 (р>0,05). Самые низкие значения отмечались у 2-х плодов с задержкой внутриутробного развития, когда показатель снижался до 8,9 см/сек.
Данные допплерометрии венозного протока плода представлены в таблице №2.
Как видно из представленных данных, после проведенного курса терапии ФПН, практически остаются неизменными значения кровотока в венозном русле (интраабдоминальном отделе вены пуповины и венозном протоке плода).
При анализе КТГ обнаружены нарушения сердечного ритма плода умеренной степени - у 35 (64,8%); выраженной степени - у 19 (35,2%) беременных. Нормальная базальная частота сердечных сокращений плода (110-150 уд/мин) отмечена у 17 (31,2%) беременных. У 37 (68,8%) пациенток были выявлены патологические изменения: снижение амплитуды мгновенных осцилляций до 5-9 уд/мин, появление ранних децелераций, уменьшение количества акцелераций до 3 -5 за 30 минут, наличие участков монотонного ритма ЧСС, синусоидальный ритм, отсутствие акцелераций, трудно интерпретируемый тип ритма. Контрольная кардиотокография, после проведенного комплексного лечения ФПН, выявила улучшение состояния плода. Нарушения сердечного ритма плода начальной степени диагностированы у 6 (11,2%), умеренной степени - у 31 (57,4%), выраженной степени - у 17 (31,5%) беременных.
Таблица 2. Показатели кровотока в венозном протоке плода
| Показатели допплерографии | До лечения | После лечения |
| Максимальная систолическая скорость кровотока (S), см/сек | 35,80 ± 0,20 | 38,50 ± 0,42 |
| Максимальная диастолическая скорость кровотока (D), см/сек | 32,02 ± 0,58 | 34,80 ± 0,51 |
| Минимальная скорость кровотока в течение предсердного сокращения (A), см/сек | 17,17 ± 0,48 | 16,80 ± 0,33 |
| Средневременная скорость кровотока (VСР), см/сек | 25,96 ± 0,32 | 30,68 ± 0,57 |
| Соотношение S/A | 2,18 ± 0,44 | 2,54 ± 0,73 |
| Индекс венозного протока (ИВП) | 0,471 ± 0,10 | 0,567 ± 0,07 |
| Пульсационный индекс (ПИВ) | 0,708 ± 0,18 | 0,756 ± 0,16 |
Учитывая данные акушерско-гинекологического и соматического анамнезов, объективный статус, результаты общепринятого пренатального исследования и данные многокомпонентного допплерометрического исследования, включавщего изучение кровотока в обеих артериях пуповины, терминальных ветвях артерий пуповины, а также в интраабдоминальной части вены пуповины и венозном протоке плода, в каждом конкретном случае был выработан план ведения родов.
Срочные роды зафиксированы у 48 (87,1%) пациенток основной группы, преждевременные - в 6 (12,1%) случаях в сроке 36-37 недель.
Доля планового оперативного родоразрешения в основной группе достигла 41 (75,9%) случая. Показаниями к плановому абдоминальному родоразрешению явились: рубец на матке после кесарева сечения или консервативной миомэктомии в 7 (17,1%) случаях, возраст первородящей старше 30 лет в сочетании с отягощенным акушерским анамнезом у 6 (14,6%), неполное предлежание плаценты у 2 (4,8%), снижение скорости кровотока в вене пуповины у 2 (4,8%), нулевой диастолическии кровоток выявленный во второй артерии пуповины у 9 (16,5%), хроническая гипоксия плода, неподдаюаяся медикаментозной терапии – у 6 (14,6%), длительнотекущий тяжелый поздний гестоз - у 19(46,3%), анатомически узкий таз - у 2 (4,8%), рубцовые изменения шейки матки- у 1 (2,4%).
Был выработан 13 (24,1%) беременным консервативно-выжидательный план ведения родов, все роды были срочными. У 7 беременных родовая деятельность началась спонтанно, 6 беременным роды были индуцированы путем амниотомии. Осложнения в течении родов наблюдались у 6 рожениц (46,2%): дородовое излитие околоплодных вод, слабость родовой деятельности, преждевременная отслойка плаценты, утяжеление степени тяжести позднего гестоза, усугубление гипоксии плода. Продолжительность родов варьировала от 4 до 11 часов, в среднем 8ч З0 мин. Длительность безводного периода составила от 10 часов до 2 часов 50 мин, в среднем 6ч 20 мин.
Роды закончились экстренным кесаревым сечением у 4 (30,7%) рожениц. Показаниями к экстренному абдоминальному родоразрешению были: хроническая внутриутробная гипоксия плода, перешедшая в острую асфиксию плода – 1 наблюдение, неподдающаяся консервативной терапии слабость родовой деятельности - 2, преждевременная отслойка нормально расположенной плаценты – 1 случай.
Осложнения послеродового периода составили 1 наблюдение (7,7%) (частичное расхождение швов на промежности после эпизиотомии). Осложнения послеоперационного периода (гематометра и подапоневротическая гематома) выявлены у 4 (9,7%) родильниц.
Сроки пребывания в послеродовом отделении варьировали от 6 до 12 суток, составляя в среднем 8,56±0,3 дней.
Проанализировано течение периода адаптации новорожденных и раннего неонатального периода в ОГ.
Родились доношенными 48 (87,1%) детей, недоношенными - 6 (12,1%) новорожденных при сроке гестации 36-37 недель.
Масса доношенных новорожденных варьировалась от 2410,0 до 3740,0 гр и составляла в среднем 3090,6±153,6. Средняя длина тела составила 50,3±0,4 см. Масса недоношенных детей колебалась от 1890,0 до 2290,0 гр и составляла в среднем 2150,6±98,2. Средняя длина тела составила 45,8±0,3см.
Состояние детей при рождении оценивалось по шкале Апгар. Результаты оценки по шкале Апгар на 1-ой минуте распределились следующим образом: в удовлетворительном состоянии родились 5 (9,3%) детей, в умеренной асфиксии 47 (86,9%) новорожденных. В тяжёлой асфиксии родились 2 (3,8%) новорождённых, что в 2,5 раза меньше чем в контрольной группе. Через пять минут после рождения и оказания помощи врача неонатолога не было новорожденных в тяжелой асфиксии. Внутриутробная гипотрофия 2 степени и морфофункциональная незрелость диагностированы у 9 (16,7%) детей.
Течение раннего неонатального периода представлено в таблице №3. Перинатальное поражение ЦНС выявлено у 29 (53,7%) новорожденных - 26 (48,1%) доношенных и 3 (5,6%) недоношенных: синдром гипервозбудимости определен у 9 (16,7%) доношенных новорожденных и у 1 (1,9%) недоношенных детей; гипертензионный синдром диагностирован у 9 (16,7%) доношенных и у 1 (1,9%) недоношеного; синдром угнетения - у 8 (14,8%) доношенных и у 1 (1,9%) недоношенных детей соответственно.
Таблица 3. Течение раннего неонатального периода
| Синдромы | Контрольная группа (n=54) | |||
| Недоношенные (n=6) | Доношенные (n=48) | |||
| n | % | n | % | |
| Убыль массы тела более 6% | 2 | 3,8 | 24 | 44,4 |
| Коньюгационная желтуха 1 степени 2 степени | 2 1 | 3,8 1,9 | 5 3 | 9,3 5,7 |
| Поражение ЦНС синдром гипервозбудимости гипертензионный синдром синдром угнетения | 1 1 1 | 1,9 1,9 1,9 | 9 9 8 | 16,7 16,7 14,8 |
| Геморрагический синдром | 2 | 3,8 | 2 | 3,8 |
| Перевод на 2 этап | 6 | 12,1 | 25 | 46,3 |
У 51,8% детей ОГ отмечено снижение массы тела менее 6%. У остальных новорожденных этот показатель превышал 6%, в контрольной группе только у 20% новорожденных отмечено снижение массы тела менее 6%. Среднесуточная прибавка массы тела у новорожденных определена около 25,23±1,64 гр. Несмотря на прибавку массы тела к концу раннего неонатального периода 70,3% детей не восстановили вес при рождении.
УЗИ головного мозга новорожденным основной группы проводилось в 100% случаев и показало наличие перивентрикулярного отека у 17 (31,4%) детей, отека сосудистых сплетений у 20 (37,1%) новорождённых и мелкоточечных кровоизлияний – у 23 (42,6%).
При анализе течения раннего неонатального периода у недоношенных детей в обеих группах обращает на себя внимание уменьшение в 2 раза частоты перинатального поражения ЦНС новорожденных основной группы. В контрольной группе выявлено перинатальное поражение ЦНС - у 7 (11,1%) детей, в основной группе - у 3 (5,6%) новорожденных: синдром гипервозбудимости - у 4 (6,4%) и у 1 (1,9%) соответственно; гипертензионный синдром - 2 (3,2%) у 1 (1,9%); синдром угнетения - у 2 (3,2%) и у 1 (1,9%) ребенка соответственно.
Для продолжения динамического наблюдения и лечения 31 (58,4%) ребенка были переведены на 2-й этап лечения, в контрольной группе этот показатель составил 60 новорождённых (95,2%).
Патоморфологическое исследование последа проводилось в каждом наблюдении в обеих обследуемых группах. При исследовании ворсин хориона выявили несколько преобладающих типов ворсин. Снижение количества терминальных ворсин было одинаково выражено в исследуемых группах, что свидетельствовало об отставании степени созревания плаценты от гестационного срока. В подавляющем большинстве наблюдений (93,7% и 92,6% соответственно 1 и 2 группам) отмечали варианты незрелости типа промежуточных зрелых ворсин, промежуточных незрелых ворсин, склерозированных ворсин или диссоциированного развития котиледонов, промежуточные зрелые ворсины встречались в сочетании с наличием в соседних котиледонах вышеназванных ворсин. В строме ворсин практически в половине наблюдений в 1и 2 группах 43 (68,2%) и 38 (70,3%) соответственно, диагностировали дистрофические изменения в виде увеличения количества фибрина. При изучении сосудов ворсин псевдоинфаркты обнаружены в каждом втором случае в контрольной и основной группах 33 (52,3%) и 29 (53,7%) соответствено. Псевдоинфаркты ворсин возникают вследствие первичного прекращения кровообращения в сосудах ворсин. Подобные участки выключаются из межворсинчатого кровотока и представляют собой патологическую реакцию, являясь серьезным вкладом в развитие хронической фетоплацентарной недостаточности.
Одним из морфологических критериев степени тяжести
фетоплацентарной недостаточности является выраженность
компенсаторно-приспособительных реакций в плаценте. Наиболее частым вариантом компенсаторно-приспособительных реакций было увеличение количества синцитиальных почек, которое имело место в большинстве наблюдений обеих групп (73,1% и 74,1% наблюдений соответственно группам). В большинстве наблюдений имели место выраженные компенсаторно-приспособительные реакции (68,3% и 68,4% наблюдений соответственно 1 и 2 группам). В каждом четвертом случае в обе их группах отмечали умеренную выраженность компенсаторно-приспособительных реакций. Слабо выраженные компенсаторно-приспособительные реакции были обнаружены в 6,4% и 7,6% наблюдений, соответственно, по группам.
На основании патоморфологического исследования последов в обеих группах во всех случаях была верифицирована хроническая фетоплацентарная недостаточность. Таким образом, фетоплацентарная недостаточность имела морфологический субстрат, выраженность патоморфологических изменений последов в 1 и 2 группах была одинаковой, что свидетельствовало о сопоставимости групп.
При тщательном обследовании беременных сравниваемых групп не было выявлено статистически достоверных отличий по возрасту, акушерско-гинекологическому и соматическому анамнезу, исходу предыдущих беременностей и родов, течению настоящей беременности. Обращали на себя внимание высокая частота сопутствующих экстрагенитальных заболеваний и осложнений данной беременности, что, вероятно, и послужило фоном для развития выраженной фетоплацентарной недостаточности.
Использованный многокомпонентный метод исследования позволяет повысить чувствительность доплерометрии по сравнению с общепринятой методикой исследования кровотока матери и плода. Спектр кровотока в обеих артериях пуповины отражает состояние сосудистого сопротивления микроваскулярного русла плодовой части плаценты. Поскольку кровь от плода к плаценте поступает по двум артериям пуповины, то на каждую из них приходится приблизительно 50% площади плаценты. Проведенные морфологические исследования плаценты показали, что в 30% случаев с патологическими показателями кровотока в артериях пуповины наблюдаются макро- и микроскопические инфаркты различной давности. Их объем по отношению к материнской поверхности плаценты варьировал от 8 до 20%. Как правило, морфологические изменения в плаценте с поражением микрососудов ворсин выражены только в отдельных зонах. Этим, по-видимому, и объясняются различные данные, полученные при допплерографическом исследовании обеих артерий пуповины, заключающиеся в различии численных значений СДО у одного и того же плода. Степень тяжести внутриутробного страдания плода определяется интраплацентарным кровотоком в терминальных ветвях артерии пуповины. После проведенной терапии не отмечено статистически достоверных изменений кровотока в терминальных ветвях артерий пуповины, в венозном русле плода, что четко показывает степень тяжести внутриутробного страдания плода.
Доля планового оперативного родоразрешения в КГ - 36 случев (57,1%), в ОГ с учетом данных многокомпонентного допплерометрического исследования достигла 41 случая (75,9%).
Роды закончились экстренным кесаревым сечением у 17-ти (62,9%) пациенток КГ и у 4 рожениц (30,7%) ОГ. Показаниями к неотложному родоразрешению были хроническая внутриутробная гипоксия плода, перешедшая в острую асфиксию плода в подавляющем большинстве случаев в КГ (рис.2)
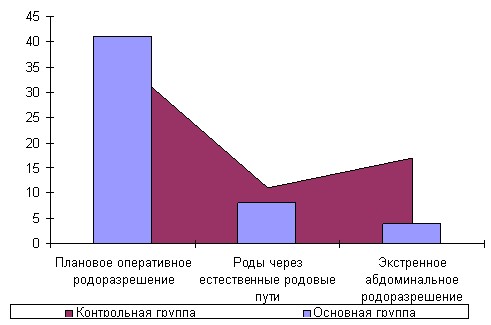
Рис.2 Родоразрешение пациенток исследуемых групп
Учитывая степень нарушения плодово-плацентарного кровообращения, можно предположить, что компенсаторные возможности плаценты обеспечивали удовлетворительное состояние плода до начала родовой деятельности при выраженной ФПН. Своевременное абдоминальное родоразрешение в ОГ позволило снизить в 2,5 раза количество детей, рожденных в состоянии тяжелой гипоксии и уменьшить в 1,5 раза число новорожденных с патологическим течением раннего неонаталъного периода.
Таким образом, использование многокомпонентного допплерометрического исследования, включающего определение кровотока в маточных артериях, обеих артериях пуповины, терминальных ветвях артерий пуповины, в интраабдоминальном отделе вены пуповины и венозном протоке плода у пациенток с выраженной фетоплацентарной недостаточностью позволяет выработать адекватную тактику родоразрешения и, тем самым, уменьшить перинатальную заболеваемость а, зачастую, избежать случаев перинатальной смертности.
ВЫВОДЫ
1. Новорожденные, матери которых страдали выраженной фетоплацентарной недостаточностью, в 10% случаев рождаются в состоянии тяжелой асфиксии и в 81% имеют патологическое течение раннего неонатального периода.
2. Методика многокомпонентного допплерометрического исследования, включающая изучение кровотока в маточных артериях, обеих артериях пуповины, терминальных ветвях артерий пуповины, а также в интраабдоминальной части вены пуповины и венозном протоке плода является высокоинформативной для оценки пренатального состояния плода при выраженной фетоплацентарной недостаточности.
3. Отсутствие достоверных изменений допплерометрических показателей после общепринятой терапии в терминальных ветвях артерии пуповины и в венозном русле свидетельствуют о крайнем напряжении компенсаторных возможностей плода. Наличие патологической пульсации в вене пуповины плода у беременных с выраженной фетоплацентарной недостаточностью прогнозирует рождение ребенка в состоянии тяжелой асфиксии.
4. Применение многокомпонентного допплерометрического исследования позволило избежать случаев перинатальной смертности, снизить в 2,5 раза количество детей, рожденных в состоянии тяжелой гипоксии и уменьшить в 1,5 раза число новорожденных с патологическим течением раннего неонаталъного периода за счет своевременного абдоминального родоразрешения.
5. Тяжесть пренатального фона, акушерская и соматическая патология, декомпенсация хронической ФПН в родах, диагностируемая многокомпонентным допплерометрическим исследованием обуславливают высокую частоту абдоминального родоразрешения у пациенток с выраженной фетоплацентарной недостаточностью.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. При оценке пренатального состояния плода следует выделять группу беременных с выраженной фетоплацентарной недостаточностью.
2. Перед родами беременным с выраженной фетоплацентарной недостаточностью рекомендуется проведение многокомпонентного допплерометрического исследования, включающего изучение кровотока в маточных артериях, обеих артериях пуповины, терминальных ветвях артерий пуповины, а также в интраабдоминальной части вены пуповины и венозном протоке плода для более точной оценки состояния плода и выбора адекватной акушерской тактики.
3. Наличие патологической пульсации в вене пуповины плода при многокомпонентном допплерометрическом исследовании следует считать прогностически неблагоприятным признаком в отношении рождения ребенка в состоянии тяжелой асфиксии и, следовательно, дополнительным показанием для абдоминального родоразрешения.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
1. Лещенко С.С. Терапия фетоплацентарной недостаточности у беременных с поздним гестозом / И.Н. Коротких, О.Ю. Черникова // Тюменский медицинский журнал. – 2004. - №2. – С.41-42.
2. Лещенко С.С. Сравнительная оценка пренатальных методов исследования при хронической фетоплацентарной недостаточности / И.Н. Коротких, Л.И. Садова // Сборник трудов к юбилейной научной конференции КГМУ сессии центрально-черноземного научного центра РАМН, посвященный 70-летию КГМУ. – Курск, 2005. – С. 348 – 349.
3. Лещенко С.С. Течение беременности и родов у пациенток с хронической фетоплацентарной недостаточностью / И.Н. Коротких, Л.И. Садова, Н.А. Старокожева // Сборник трудов к юбилейной научной конференции КГМУ сессии центрально-черноземного научного центра РАМН, посвященный 70-летию КГМУ. – Курск, 2005. – С. 357 – 358.
4. Лещенко С.С. Патоморфологическое исследование последов при фетоплацентарной недостаточности / И.Н. Коротких, Л.И. Садова, Н.И. Олиферовская, Н.А. Старокожева // Материалы Всероссийского форума Мать и дитя. – Москва. - 2005. – С. 147
5. Лещенко С.С. Пути снижения перинатальных потерь при фетоплацентарной недостаточности / Коротких И.Н., Старокожева Н.А., Верховых И.В. // Материалы Всероссийского форума Мать и дитя. – М., 2005. – С. 151
6. Лещенко С.С. Тактика родоразрешения при хронической фетоплацентарной недостаточности / И.Н. Коротких // Научно – медицинский вестник Центрального церноземья. – 2006. - № 25. – сентябрь 2006. – С. 137 - 142
7 Лещенко С.С. Перинатальные исходы при выраженной фетоплацентарной недостаточности / И.Н. Коротких, О.А. Щербинина, Л.Н. Мазуренко, Н.А. Старокожева, Л.П. Лободина // Системный анализ и управление в биомедицинских системах. – том 5, №4. – 2006. – С. 653-655
8. Лещенко С.С. Способ снижения перинатальных потерь при фетоплацентарной недостаточности: рац. предложение № 6037 от 30.06.2006: ВГМА.
Список использованных сокращений:
ЗВУРП - задержка внутриутробного развития плода
ИР - индекс резистентности
КГ - контрольная группа
КТГ - кардиотокография
ОГ - основная группа
ПИ - пульсационный индекс
СДО - систоло-диастолическоге отношение
СМА - среднемозговая артерия плода
УЗИ - ультразвуковое исследование
ЦНС - центральная нервная система
ФПН - фетоплацентарная недостаточность

