Микогенная аллергия у жителей помещений, пораженных микромицетами
На правах рукописи
Козлова Яна Игоревна
МИКОГЕННАЯ АЛЛЕРГИЯ У ЖИТЕЛЕЙ ПОМЕЩЕНИЙ,
ПОРАЖЕННЫХ МИКРОМИЦЕТАМИ
03.00.24 – микология
14.00.05 – внутренние болезни
АВТОРЕФЕРАТ
диссертации на соискание ученой степени
кандидата медицинских наук
Санкт – Петербург
2008
Работа выполнена в Государственном образовательном учреждении дополнительного профессионального образования «Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию».
Научные руководители:
доктор биологических наук Васильева Наталья Всеволодовна
доктор медицинских наук профессор Климко Николай Николаевич
Официальные оппоненты:
доктор медицинских наук профессор Пронина Елена Владимировна
доктор медицинских наук профессор Трофимов Василий Иванович
Ведущая организация:
Государственное образовательное учреждение высшего профессионального образования «Военно-медицинская академия им. С.М.Кирова»
Защита диссертации состоится « »__________2008г. в _____часов на заседании диссертационного совета Д 208.089.04 при Государственном образовательном учреждении дополнительного профессионального образования «Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию» по адресу: 191015, Санкт-Петербург, ул. Кирочная, д.41. С диссертацией можно ознакомиться в фундаментальной библиотеке ГОУ ДПО СПбМАПО (195196, Заневский проспект, 1/82).
Автореферат разослан «____»_____________2008г.
Ученый секретарь диссертационного совета
доктор медицинских наук
старший научный сотрудник А.В. Соболев
Введение
В последние годы отмечается значительный рост частоты аллергических заболеваний, от которых в ряде стран страдает от 10 до 30% населения [Хаитов Р.М. 2006]. Микромицеты являются одними из наиболее распространенных в окружающей среде источниками аллергенов, однако многие аспекты микогенной аллергии остаются изученными недостаточно [Denning D.W. et al. 2006].
Известно, что аллергенными свойствами обладают свыше 300 видов микромицетов [Simon-Nobbe B. et al. 2008]. Частота микогенной аллергии (МА) по данным различных авторов варьирует в широких пределах и может составлять от 6 до 24% среди общей популяции и 44% среди больных с атопией [Migacheva N. et al. 2000, Simon-Nobbe B. et al. 2008]. Сложность сравнительной оценки распространенности МА состоит в том, что универсальные диагностические критерии и стандартизированные грибковые аллергены отсутствуют. Вследствие этого, результаты многих исследований трудно сопоставимы, так как в них использовали различные методы диагностики и категории больных [Zureik M. et al, 2002]. В настоящее время многие исследования направлены на изучение роли грибковых аллергенов в патогенезе бронхиальной астмы [Bush R.K. et al. 2004, Hogaboam C.M. et al. 2005]. Установлено, что 20 - 25% больных бронхиальной астмой имеют сенсибилизацию к плесневым микромицетам [Mari A. et al. 2003]. Существует мнение о том, что проживание в помещениях, пораженных микромицетами, неблагоприятно для больных бронхиальной астмой, однако научные исследования, которые это подтверждают, немногочисленны, а результаты их неоднозначны [Martnez Ordaz V.A. et al. 2002, Woodcock A. et al. 2006].
Не всегда можно установить, где происходит основной контакт человека с грибковыми спорами, так как микромицеты имеют широкое распространение в окружающей среде, а грибковые аллергены относятся одновременно к группе внутрижилищных и внешних причинных факторов развития аллергических заболеваний. Результаты изучения взаимосвязи микобиоты помещений и заболеваемости жителей противоречивы. Некоторые авторы указывают, что увеличение концентрации микромицетов в воздухе жилых помещений повышает риск развития микогенной аллергии у жителей [Ibargoyen-Roteta N. et al. 2007]. Однако по данным других исследователей взаимосвязи между содержанием спор в воздухе и уровнем сенсибилизации к выявленным микромицетам не установлено [Gunnbjornsdottir M.I. et al. 2003].
Таким образом, частота, факторы риска и клинические формы микогенной аллергии у жителей помещений, пораженных микромицетами, исследованы недостаточно. Алгоритм диагностики микогенной аллергии не разработан.
Цель исследования: Изучить особенности и разработать алгоритм диагностики микогенной аллергии у жителей помещений, пораженных микромицетами.
Задачи исследования:
- определить микромицеты, наиболее часто поражающие жилые помещения в Санкт-Петербурге;
- определить частоту развития микогенной аллергии у жителей помещений, пораженных микромицетами;
- определить спектр микромицетов, наиболее часто являющихся причиной микогенной аллергии у жителей помещений с признаками плесневого поражения;
- провести анализ клинических форм микогенной аллергии у жителей помещений, пораженных микромицетами;
- разработать алгоритм диагностики микогенной аллергии у жителей помещений, пораженных микромицетами.
Научная новизна:
- Впервые изучен качественный и количественный состав микобиоты, пораженных микромицетами жилых помещений в Санкт-Петербурге. Показано, что основными контаминантами воздуха являются грибы Penicillium spp. (92,5%) и Aspergillus spp. (81,1%). В воздухе 76,5% помещений с визуальными признаками плесневого поражения концентрация микромицетов превысила 500 КОЕ/м3.
- Установлено, что проживание в помещениях с визуальными признаками плесневого поражения оказывает влияние на здоровье жителей. Частота микогенной аллергии у жителей помещений, пораженных микромицетами, составила 58,1%. Выявлена взаимосвязь между микромицетами-контаминантами воздуха жилых помещений и наличием специфических иммуноглобулинов класса Е (IgE) к грибковым аллергенам в сыворотке крови жителей.
- Изучены клинические формы микогенной аллергии у жителей помещений с визуальными признаками плесневого поражения. Бронхиальная астма выявлена у 38% больных, аллергический ринит у 34%, атопический дерматит у 24%, аллергический бронхолегочный аспергиллез (АБЛА) у 4%. Установлено, что частота бронхиальной астмы с микогенной сенсибилизацией среди больных бронхиальной астмой, проживающих в помещениях с визуальными признаками плесневого поражения, составила 59,4%.
- Выявлены особенности клинического течения бронхиальной астмы у жителей помещений с визуальными признаками плесневого поражения. Показано, что в помещениях, пораженных микромицетами, 69% составили больные персистирующей бронхиальной астмой тяжелой и средней степени тяжести.
Практическая значимость работы
- Установлено, что повышенная концентрация спор микромицетов в воздухе жилых помещений способствует развитию микогенной аллергии, основными клиническими формами которой являются бронхиальная астма, аллергический ринит, атопический дерматит и аллергический бронхолегочный аспергиллез.
- Обоснована необходимость проведения микологического обследования жилых помещений у больных с IgE-опосредованными аллергическими заболеваниями. Микологическое обследование должно включать определение качественного и количественного состава микобиоты помещений для оценки факторов риска развития микогенной аллергии у жителей.
- Разработан алгоритм диагностики микогенной аллергии для жителей помещений, пораженных микромицетами, который позволяет выявлять микогенную аллергию на ранних этапах, что способствует своевременному проведению элиминационных мероприятий для предотвращения развития тяжелых клинических форм бронхиальной астмы.
Основные положения, выносимые на защиту
- Основными микромицетами-контаминантами воздуха жилых помещений в Санкт-Петербурге являются Penicillium spp. (92,5%), Aspergillus spp. (81,1%), Cladosporium spp. (34,4%), Rhizopus spp. (34,0%), Trichoderma spp. (28,8%), Chaetomium spp. (26,9%), Mucor spp. (22,2%), Alternaria spp. (20,3%).
- Факторами риска развития микогенной аллергии у жителей с IgE-опосредованными аллергическими заболеваниями являются визуальные признаки плесневого поражения и концентрация спор микромицетов более 500 КОЕ/м3 в воздухе жилых помещений.
- Частота микогенной аллергии у жителей помещений, пораженных микромицетами, составляет 58,1%.
- Основными клиническими формами микогенной аллергии у жителей помещений, пораженных микромицетами, являются бронхиальная астма (38%), аллергический ринит (34%), атопический дерматит (24%) и аллергический бронхолегочный аспергиллез (4%).
- Для больных бронхиальной астмой, проживающих в помещениях с визуальными признаками плесневого поражения, характерно персистирующее тяжелое и средней степени тяжести течение заболевания.
Личный вклад автора в проведенное исследование. Автор самостоятельно провел аналитический обзор отечественной и зарубежной литературы по изучаемой проблеме, обследование и лечение 128 жителей помещений, пораженных микромицетами и помещений без признаков плесневого поражения, а также принимал участие в микологическом обследовании квартир. Автором выполнен статистический анализ полученных данных, сформулированы выводы и практические рекомендации.
Апробация диссертационного материала. Результаты работы были представлены и обсуждены на Научно-практической конференции «Микозы в клинической практике» (Санкт-Петербург, 2006); Заседании Ленинградского областного научного общества терапевтов (Санкт-Петербург, 2006); XVI Национальном конгрессе по болезням органов дыхания (Санкт-Петербург, 2006); Научно-практических конференциях по медицинской микологии (X, XI Кашкинские чтения) «Микозы и микоаллергозы» (Санкт-Петербург, 2007, 2008).
По материалам диссертации опубликовано 13 научных работ, в том числе 4 журнальные статьи.
Внедрение результатов исследования.
Результаты научной работы внедрены в практическую работу микологической клиники НИИ медицинской микологии им. П. Н. Кашкина, пульмонологического отделения Ленинградской областной клинической больницы, терапевтического отделения Тихвинской центральной районной больницы им. А.Ф. Калмыкова; в педагогический процесс кафедры клинической микологии, аллергологии и иммунологии и кафедры лабораторной микологии и патоморфологии микозов ГОУ ДПО СПбМАПО.
Объем и структура диссертации. Диссертационная работа изложена на 112 страницах машинописного текста и состоит из введения, обзора литературы, описания материалов и методов исследований, результатов исследований, обсуждения полученных результатов, выводов, практических рекомендаций и списка использованной литературы, содержащего 50 отечественных и 159 иностранных источников. Текст диссертации иллюстрирован 20 таблицами и 9 рисунками.
Диссертация выполнена на базе микологической клиники и консультативно-диагностического отделения НИИ медицинской микологии им. П. Н. Кашкина (директор – д.б.н. Н. В. Васильева). Микологическое обследование помещений выполнено в лаборатории «Российской коллекции патогенных грибов» заведующей лабораторией Г.А. Чилиной. Определение специфических IgE в сыворотке крови выполнено в.н.с., к.х.н. О.В. Ааком в НИЛ иммунологии и аллергологии (зав. лабораторией - к.м.н. Е.В. Фролова).
СОДЕРЖАНИЕ РАБОТЫ
Материалы и методы исследования. Обследовано 212 квартир с визуальными признаками плесневого поражения (видимые очаги разрастания микромицетов на стенах, потолке и других поверхностях) в разных районах Санкт-Петербурга. Микологическое обследование жилых помещений включало определение концентрации микромицетов в воздухе, соскобах и смывах с пораженных поверхностей и их видовую идентификацию.
Отбор проб воздуха проводили прибором ПУ-1Б (ЗАО «Химко») в объеме 100 л, не менее трех проб на 10 м2. Посев проб воздуха осуществляли на сусло-агар и Сабуро-агар с левомицетином (40 мг/л). Засеянные чашки Петри инкубировали в термостате при температуре +370С и параллельно при температуре +280С в течение 7 и 14 суток с последующим учетом количества колоний.
Смыв с пораженных микромицетами поверхностей производили стерильным ватным тампоном, помещённым в пробирку с 1 мл 0,9% водного раствора хлорида натрия, площадь смыва составляла 10 см2. Затем проводили посев смывной жидкости на питательные среды в чашках Петри. Отбор соскобов (штукатурка, краска, обои и т.д.) осуществляли в стерильные пробирки с помощью скальпеля. Материал соскобов разводили 1: 10 (1 г материала и 9 мл 0,9% водного раствора хлорида натрия), затем осуществляли посев на питательные среды в объёме 0,1 мл. Засеянные чашки инкубировали при тех же условиях, что и при исследовании проб воздуха, подсчитывали количество выросших колоний микромицетов. Идентификацию грибов проводили на основании их морфологических особенностей [Hoog de G.S. et al. 2000, Samson R.A. et al. 2002].
С целью изучения особенностей микогенной аллергии проведено углубленное клинико-аллергологическое обследование 128 жителей. Основную группу обследованных составили 86 человек, проживающих в помещениях с визуальными признаками плесневого поражения. Контрольные группы составили жители помещений без визуальных признаков плесневого поражения. В состав первой контрольной группы вошли 22 пациента с IgE-опосредованными аллергическими заболеваниями, в состав второй контрольной группы вошли 20 практически здоровых людей, не имеющих аллергических заболеваний.
На этапе клинического обследования проводили анализ анамнеза жизни и заболевания, объективный осмотр пациентов. Всем больным проводили общий клинический анализ крови, биохимическое исследование крови (билирубин, аланинаминотрансфераза, аспартатаминотрансфераза, глюкоза), общий анализ мочи, микроскопическое исследование мокроты, микроскопическое исследование мазков из носовых ходов.
Инструментальные методы обследования включали электрокардиографию, ультразвуковое исследование брюшной полости, исследование функции внешнего дыхания. Для выявления обратимости бронхиальной обструкции проводили пробу с бронхолитиком (сальбутамол). По показаниям применяли рентгенографию органов грудной клетки, придаточных пазух носа, при подозрении на аллергический бронхолегочный аспергиллез выполняли компьютерную томографию органов грудной клетки.
Аллергологическое обследование включало определение уровня общего IgE и специфических IgE к грибковым, бытовым, эпидермальным аллергенам. Уровень общего IgE в сыворотке крови определяли методом иммуноферментного анализа с помощью наборов «Полигност» (Россия). Специфические IgE к грибковым, бытовым и эпидермальным аллергенам определяли с помощью множественного аллергосорбентного теста с применением хемилюминесцентного анализа (MAST-CLA) компании «Хитачи Кемикл Диагностикс, Инк.» (США). Результат по каждому аллергену выражали в классах (от 0 до 5) и в международных единицах (МЕ/мл).
Критерием микогенной сенсибилизации считали выявление в сыворотке крови уровня специфического IgE к грибковому аллергену, соответствующего классу 1 и выше. Критерием микогенной аллергии было сочетание у больных микогенной сенсибилизации и клинических проявлений аллергических заболеваний: бронхиальной астмы, атопического дерматита, аллергического ринита и аллергического бронхолегочного аспергиллеза [Stevens D.A. et al. 2003].
Для статистического анализа полученных данных использовали программу Statistica for Windows 6.0 (StatSoft, Tulsa, Okla). В ходе исследования применяли следующие методы статистического анализа: определение числовых характеристик переменных; оценка соответствия закону нормального распределения по критерию Колмогорова-Смирнова; оценка значимости различий количественных показателей в независимых выборках по Uкритерию Манна-Уитни (Mann-Whitney U Test). Из непараметрических методов применяли критерий Хи-квадрат Пирсона (Pearson Chi-square), при его неустойчивости использовали двусторонний точный тест Фишера (Fisher exact test). Для оценки силы и направления связи между количественными показателями использовали непараметрический коэффициент корреляции Кендалла (Kendall Tau Correlations). Различие величин считали достоверным при уровне значимости p<0,05 [Реброва О.Ю. 2003, Юнкеров В.И. 2005].
Результаты исследования. Микологическое обследование с определением качественного и количественного состава воздуха проведено в 212 жилых помещениях с визуальными признаками плесневого поражения. Смывы с пораженных микромицетами поверхностей (пол, стены, потолок) дополнительно взяты в 157 (74,0%) квартирах, соскобы с пораженных поверхностей сделаны в 71 (33,4%) квартире.
Во всех помещениях с визуальными признаками плесневого поражения были выявлены грибы рода Penicillium (92,5%) и Aspergillus (81,1%). Среди грибов рода Aspergillus преобладал A. niger, который был контаминантом воздуха в 41% обследованных помещений (таблица 1).
Таблица 1
Основные микромицеты - контаминанты воздуха жилых помещений
В Санкт-Петербурге
| Микромицеты-контаминанты воздуха | Жилые помещения, пораженные микромицетами (n=212) | % |
| Penicillium spp. | 196 | 92,5 |
| Aspergillus spp. | 172 | 81,1 |
| 87 | 41,0 |
| 39 | 18,4 |
| 39 | 18,4 |
| 30 | 14,1 |
| Cladosporium spp. | 73 | 34,4 |
| Rhizopus spp. | 72 | 34,0 |
| Trichoderma spp. | 61 | 28,8 |
| Chaetomium spp. | 57 | 26,9 |
| Mucor spp. | 47 | 22,2 |
| Alternaria spp. | 43 | 20,3 |
| Fusarium spp. | 10 | 4,7 |
При изучении количественного состава воздуха выявили, что концентрация микромицетов колебалась от 10 до 35600 КОЕ/м3 и составила 810,0 [480; 2150] КОЕ/м3. Для характеристики переменных, эмпирический закон распределения которых достоверно отличается от закона нормального распределения, здесь и далее указываются медиана и процентили (25% и 75%).
В 41 (19,4%) пораженной микромицетами квартире концентрация спор была более 3000 КОЕ/м3, в 49 (23,1%) концентрация микромицетов колебалась от 1001 до 3000 КОЕ/м3, в 68 (32,0%) – от 500 до 1000 КОЕ/м3, а в 54 (25,5%) обследованных помещениях не превышала 500 КОЕ/м3 (рисунок 1).
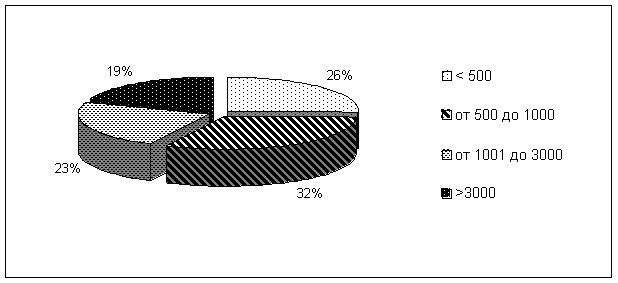
Рисунок 1. Концентрация микромицетов в воздухе жилых помещений с визуальными признаками плесневого поражения (КОЕ/м3).
Полученные результаты свидетельствуют о высокой концентрации микромицетов в воздухе помещений с визуальными признаками плесневого поражения, в 74,5% обследованных квартир этот показатель превысил 500 КОЕ/м3.
Для изучения особенностей микобиоты жилых помещений Санкт-Петербурга провели сравнительный анализ данных микологического обследования 68 жилых помещений, пораженных микромицетами, и 18 помещений без визуальных признаков плесневого поражения. Установлено, что
жилые помещения, пораженные микромицетами, достоверно чаще располагались на первых и последних этажах зданий по сравнению с жилыми помещениями без визуальных признаков плесневого поражения (72,1% vs. 38,9%, p<0,05). Качественный состав микобиоты воздуха жилых помещений, пораженных микромицетами, и жилых помещений без визуальных признаков плесневого поражения, существенно не различался. Основными контаминантами воздуха были Penicillium spp. (97% и 88,8% соответственно) и Aspergillus spp. (92,6% и 72,7% соответственно). Из грибов рода Aspergillus в воздухе обследованных жилых помещений преобладал A. niger.
Однако в помещениях с визуальными признаками плесневого поражения концентрация микромицетов в воздухе составила 730,0 [510; 1200] КОЕ/м3 и была достоверно (p<0,01) выше, чем в помещениях без визуальных признаков плесневого поражения (87,5 [55; 400]) (рисунок 2).
Рисунок 2. Концентрация микромицетов в воздухе жилых помещений с визуальными признаками плесневого поражения и без таковых
Результаты соскобов и смывов с очагов разрастания микромицетов показали, что на стенах, потолке и других поверхностях, как и в воздухе жилых помещений, преобладали грибы рода Penicillium (83,0% и 86,6% соответственно) и Aspergillus (77,4% и 75,1% соответственно). Среди грибов рода Aspergillus преобладал A. niger, который выявляли в 39,4% соскобов и в 47,7% смывов. В помещениях с визуальными признаками плесневого поражения установлена взаимосвязь между выявлением микромицетов в соскобах и смывах с очагов биодеструкции и в воздухе квартир (p < 0,01). Таким образом, наличие визуальных признаков плесневого поражения свидетельствует о повышенной концентрации спор микромицетов в воздухе жилых помещений.
Для изучения особенностей микогенной аллергии у жителей помещений, пораженных микромицетами, было обследовано 128 человек. Возраст жителей колебался в интервале от 2 до 66 лет, в среднем составил 33,8 ± 14,8 лет. В ходе исследования выделены три группы жителей. Основную группу составили 86 человек (из которых 70 человек страдали IgE-опосредованными аллергическими заболеваниями), проживающих в 68 помещениях с визуальными признаками плесневого поражения. Средний возраст жителей в группе составил 33,1±14,8 лет; мужчин – 37, женщин – 49. Первую контрольную группу составили 22 пациента с IgE-опосредованными аллергическими заболеваниями, проживающих в 18 помещениях без визуальных признаков плесневого поражения. Средний возраст больных в группе составил 36,1±15,5 лет; мужчин – 6, женщин – 16. Вторую контрольную группу составили 20 практически здоровых людей без аллергических заболеваний и проживающих в 20 помещениях без визуальных признаков поражения микромицетами. Средний возраст обследованных в группе составил 34,1±14,4. лет; мужчин – 5, женщин – 15. Достоверных различий по демографическим показателям (пол, возраст) между основной и контрольными группах не выявлено (p>0,05).
При анализе уровня общего IgE в сыворотке крови больных, проживающих в помещениях с визуальными признаками плесневого поражения (114,0 [13,0; 520,0] МЕ/мл) не выявлено статистически достоверных отличий по сравнению с больными, проживающими в помещениях без визуальных признаков плесневого поражения (112,5 [58,0; 230,0] МЕ/мл). Уровень общего IgE в сыворотке крови практически здоровых людей составил 15,0 [11,5; 22,5] МЕ/мл и был достоверно (p<0,05) ниже, чем у больных, проживающих в пораженных микромицетами помещениях, и у больных, проживающих в помещениях без признаков плесневого поражения.
Исследование позволило установить, что визуальные признаки плесневого поражения и повышенная концентрация спор микромицетов в воздухе жилых помещений являются факторами риска развития микогенной аллергии у жителей. У 50 (58,1%) жителей пораженных микромицетами помещений выявили специфические IgE к грибковым аллергенам, тогда как в контрольных группах выявили только бытовую и эпидермальную сенсибилизацию (p<0,05). Кроме того, установили достоверную корреляцию между содержанием спор Aspergillus fumigatus (Kendall Tau=0,16), Aspergillus flavus (Kendall Tau=0,17) в воздухе помещений и наличием специфических IgE к Aspergillus в сыворотке крови жителей, а также содержанием спор Mucor spp. и специфических IgE к Mucor (Kendall Tau=0,32).
Самая высокая частота микогенной сенсибилизации отмечена к Aspergillus spp. (40,7%). Частота сенсибилизации к другим микромицетам составила: к Penicillium spp. - 25,6%, к Alternaria spp. - 25,6%, к Mucor spp. - 20,9%, к Cladosporium spp. - 17,4%. При этом у жителей помещений, пораженных микромицетами, частота сенсибилизации к Aspergillus spp. (40,7%) превысила частоту сенсибилизации к домашней пыли (32,6%).
Специфические IgE к бытовым и эпидермальным аллергенам выявили у всех больных с атопией, проживающих в помещениях без визуальных признаков плесневого поражения (первая контрольная группа) а также у 30% практически здоровых людей (вторая контрольная группа). Частота сенсибилизации к домашней пыли у жителей помещений, пораженных микромицетами, была достоверно ниже, чем у жителей помещений без визуальных признаков плесневого поражения (32,6% vs. 81,8%, p<0,05). Статистически достоверных отличий частоты сенсибилизации к другим бытовым (перо подушки, таракан, Dermatophagoides pteronyssinus, Dermatophagoides farinae) и эпидермальным (шерсть собаки, шерсть кошки) аллергенам у жителей пораженных микромицетами помещений и у больных первой контрольной группы не выявлено.
Основными клиническими формами микогенной аллергии были бронхиальная астма (38%), аллергический ринит (34%), атопический дерматит (24%) и аллергический бронхолегочный аспергиллез (4%). При дальнейшем анализе аллергических заболеваний жителей помещений с визуальными признаками плесневого поражения установлено, что у больных с микогенной сенсибилизацией частота аллергического ринита и атопического дерматита была достоверно выше, чем у больных без микогенной сенсибилизации (89,5% vs. 10,5 % и 70,6% vs. 29,4% соответственно, p<0,05) (таблица 2).
Таблица 2
Аллергические заболевания у жителей помещений,
пораженных микромицетами
| Микогенная сенсибилизация | Нозологические формы аллергических заболеваний | |||
| Аллергический ринит (n=19) % | Бронхиальная астма (n=32) % | Атопический дерматит (n=17) % | АБЛА (n=2) % | |
| Наличие IgE к микромицетам | 89,5* | 59,4 | 70,6* | 100,0 |
| Отсутствие IgE к микромицетам | 10,5* | 40,6 | 29,4* | 0 |
* р<0,05
Полученные в ходе исследования результаты указывают, что повышенная концентрация спор микромицетов в воздухе жилых помещений влияет на тяжесть течения бронхиальной астмы. Бронхиальная астма (БА) выявлена у 32 больных, проживающих в помещениях с визуальными признаками плесневого поражения, среди которых отмечена высокая частота БА с микогенной сенсибилизацией (59,4%).
Статистически достоверных отличий частоты выявления БА у жителей помещений, пораженных микромицетами (45,7%) и жителей помещений без визуальных признаков плесневого поражения (36,3%) не установлено (р>0,05). Однако при дальнейшем анализе клинических проявлений БА получены достоверные отличия по степени тяжести заболевания. Частота персистирующей БА тяжелой и средней степени тяжести была достоверно выше в группе жителей помещений, пораженных микромицетами, по сравнению с больными, проживающими в помещениях без визуальных признаков плесневого поражения (69,0% vs. 25,0%, p<0,05). Среди больных персистирующей БА, проживающих в помещениях без визуальных признаков плесневого поражения, больных с легким течением заболевания было достоверно больше (75,0%, p<0,05).
При оценке результатов аллергологического обследования больных БА выявлено, что наибольшая частота сенсибилизации была к Aspergillus spp. (43,7%) и Alternaria spp. (21,8%). Сенсибилизацию к Penicillium spp. выявили у 18,7% больных, к Mucor spp. – у 15,6%, к Cladosporium spp. – у 6,2%. Кроме того, выявлены особенности микогенной сенсибилизации больных БА в зависимости от степени тяжести заболевания (таблица 3).
Таблица 3
Частота микогенной сенсибилизации у больных бронхиальной астмой
различной степени тяжести (%)
| IgE к микромицетам | Легкая персистирующая БА | Персистирующая средней тяжести БА | Тяжелая персистирующая БА |
| Alternaria spp. | 0 | 3,1* | 18,7 |
| Aspergillus spp. | 3,1 | 31,2* | 9,3 |
| Cladosporium spp. | 0 | 3,1 | 3,1 |
| Mucor spp. | 0 | 12,5 | 3,1 |
| Penicillium spp. | 0 | 12,5 | 6,2 |
* р<0,05
Частота сенсибилизации к Alternaria spp. была достоверно выше у больных тяжелой персистирующей БА по сравнению с больными персистирующей средней тяжести БА (18,7% vs. 3,1%, p<0,05). Частота сенсибилизации к Aspergillus spp. была достоверно выше (р<0,05) в группе больных персистирующей средней тяжести БА (31,2%) по сравнению с больными персистирующей легкой БА (3,1%) и персистирующей тяжелой БА (9,3%). Статистический анализ не выявил различий по частоте сенсибилизации к другим микромицетам (Cladosporium spp., Mucor spp., Penicillium spp.) у больных БА разной степени тяжести.
На основании результатов проведенного исследования разработан алгоритм диагностики микогенной аллергии у жителей помещений, пораженных микромицетами (рисунок 3).

Рисунок 3. Алгоритм диагностики микогенной аллергии у жителей помещений, пораженных микромицетами
Выводы:
- Основными микромицетами, поражающими жилые помещения в Санкт-Петербурге, являются Penicillium spp. (92,5%), Aspergillus spp. (81,1%), Cladosporium spp. (34,4%), Rhizopus spp. (34,0%), Trichoderma spp. (28,8%), Chaetomium spp. (26,9%), Mucor spp. (22,2%), Alternaria spp. (20,3%), Fusarium spp. (4,7%).
- Для жилых помещений с визуальными признаками плесневого поражения (очаги разрастания микромицетов на стенах, потолке и других поверхностях) характерна высокая концентрация спор микромицетов в воздухе, в 74,5% квартир она превышает 500 КОЕ/м3.
- Фактором риска развития микогенной аллергии у жителей является повышенная концентрация микромицетов в воздухе жилых помещений. Частота микогенной аллергии у жителей пораженных микромицетами помещений составляет 58,1%. Частота сенсибилизации к Aspergillus spp. составляет 40,7%, к Penicillium spp. - 25,6%, к Alternaria spp.- 25,6%,к Mucor spp.- 20,9%, к Cladosporium spp. -17,4%.
- Основными клиническими формами микогенной аллергии у жителей пораженных микромицетами помещений являются бронхиальная астма (38%), аллергический ринит (34%), атопический дерматит (24%), аллергический бронхолегочный аспергиллез (4%).
- Частота микогенной сенсибилизации у больных бронхиальной астмой, проживающих в помещениях с визуальными признаками плесневого поражения, составляет 59,4%. Для больных персистирующей бронхиальной астмой, проживающих в помещениях, пораженных микромицетами, характерно тяжелое и средней степени тяжести течение заболевания. Частота сенсибилизации у больных персистирующей тяжелой бронхиальной астмой к Alternaria spp. составила 18,7%, к Aspergillus spp. – 9,3%, к Penicillium spp. – 6,2%, к Cladosporium spp. – 3,1%, к Mucor spp. – 3,1%.
Практические рекомендации:
- Жителям помещений с визуальными признаками плесневого поражения, у которых есть клинические проявления аллергических заболеваний, показано обследование, включающее определение уровня общего IgE и специфических IgE к грибковым аллергенам в сыворотке крови.
- Больным с микогенной аллергией показано проведение микологического обследования жилых помещений, которое должно включать определение качественного и количественного состава микобиоты воздуха, смывов и соскобов с пораженных микромицетами поверхностей.
- При обнаружении в жилых помещениях визуальных признаков плесневого поражения или повышенной концентрации спор микромицетов в воздухе (более 500 КОЕ/м3) показано проведение элиминационных мероприятий с использованием современных биоцидов.
- Больным бронхиальной астмой, у которых выявлен высокий уровень общего IgE в сыворотке крови (более 1000 МЕ/мл), показано дополнительное обследование для проведения дифференциального диагноза с аллергическим бронхолегочным аспергиллезом.
Список работ, опубликованных по теме диссертации.
- Соболев А.В. Микозы и микогенная аллергия у больных хронической крапивницей: отягощающий или независимый фактор? / Соболев А.В., Шевяков М.А., Козлова Я.И. // Проблемы медицинской микологии. – 2002. – Т.4, № 4. – С. 19 – 22.
- Shevyakov M.A. Mycoses and mycogenic allergy in chronic urticaria / Shevyakov M.A., Sobolev A.V., Kozlova Y.I. // Trends in Medical Mycology. Abstracts of the joint meeting of the 9th Congress of the European Confederation of Medical Mycology (ECCM) and 7th Trends in Invasive Fungal Infections (TIFI), Amsterdam, Netherlands., September 28 – October 1, 2003, P. 272
- Шевяков М.А. Микогенная аллергия и микозы у больных хронической крапивницей и ангионевротическим отеком / Шевяков М.А., Соболев А.В., Козлова Я.И. // Материалы Санкт-Петербургской медицинской Ассамблеи «Врач-провизор-пациент». – СПб., 2003. – С. 90
- Аак О.В. Частота микогенной сенсибилизации, выявляемой серологическим методом, у больных аллергозами / Аак О.В., Соболев А.В., Козлова Я.И. // Материалы второго всероссийского конгресса по медицинской микологии «Успехи медицинской микологии». – М., 2004. – С. 123
- Митрофанов В.С. Плесени в доме / Митрофанов В.С., Козлова Я.И. // Проблемы медицинской микологии. – 2004. – Т.6, № 2. – С. 10 – 19.
- Козлова Я.И. Описание двух случаев инвазивного аспергиллеза, вызванного Aspergillus niger, контаминирующим жилые и производственные помещения / Козлова Я.И., Борзова Ю.В., Климко Н.Н., Васильева Н.В., Чернопятова Р.М., Самохвалова М.В., Чилина Г.А. // Проблемы медицинской микологии. – 2006.– Т.8, № 1. – С. 16 – 21.
- Козлова Я.И. Микогенная аллергия у жителей помещений, пораженных плесневыми микромицетами / Козлова Я.И., Соболев А.В., Аак О.В., Чилина Г.А., Васильева Н.В., Климко Н.Н. // Материалы научно-практической конференции «Актуальные вопросы пульмонологии и клинической аллергологии – врачу общей практики» (XI Булатовские чтения). – СПб., 2006. – С. 18 – 19.
- Соболев А.В. Особенности ранней диагностики аллергического бронхолегочного аспергиллеза / Соболев А.В., Аак О.В., Козлова Я.И. // Проблемы медицинской микологии. Материалы научно-практической конференции по медицинской микологии (IX Кашкинские чтения). – СПб., 2006.–Т8, № 2. С. 87.
- Козлова Я.И. Частота микогенной сенсибилизации у жителей помещений, пораженных плесневыми микромицетами // Проблемы медицинской микологии. Материалы научно-практической конференции по медицинской микологии (IX Кашкинские чтения). – СПб., 2006.–Т8, № 2. С.48.
- Козлова Я.И. Роль микромицетов – контаминантов жилых помещений в формировании микогенной аллергии / Козлова Я.И., Аак О.В., Чилина Г.А. // Проблемы медицинской микологии. Материалы научно-практической конференции по медицинской микологии (X Кашкинские чтения). – СПб., 2007.–Т9, № 2. С. 64.
- Kozlova Y.I. Role of high concentrations of indoor fungi in the pathogenesis of fungal allergy in St.Petersburg // 3rd Trends in Medical Mycology. 28-31 October 2007.Turin, Italy. Volume 19, Supplement n.3 October 2007. P.88
- Козлова Я.И. Особенности бронхиальной астмы у жителей помещений, пораженных микромицетами / Козлова Я.И., Аак О.В., Чилина Г.А. // Проблемы медицинской микологии. Материалы научно-практической конференции по медицинской микологии (XI Кашкинские чтения) – СПб., 2008. – Т10, № 2. С. – 51.
- Козлова Я.И Микогенная аллергия у жителей помещений, пораженных микромицетами / Козлова Я.И., Васильева Н.В., Чилина Г.А., Богомолова Т.С., Аак О.В., Климко Н.Н. // Проблемы медицинской микологии. – СПб., 2008. – Т10, № 2. С.17 – 22.
Список сокращений
АБЛА – аллергический бронхолегочный аспергиллез
БА – бронхиальная астма
КОЕ – колониеобразующая единица
IgЕ – иммуноглобулин Е
spp. – виды (грибов)
vs. – против

