Сравнительная характеристика показателей липид-транспортной системы, углеводного обмена и маркеров воспаления у пациентов с семейной комбинированной гиперлипидемией и возможности их медикаментозной ко
На правах рукописи
Голубева Оксана Александровна
Сравнительная характеристика показателей липид-транспортной системы, углеводного обмена и маркеров воспаления у пациентов с семейной комбинированной гиперлипидемией и возможности их медикаментозной коррекции
14.01.05 - Кардиология
03.01.04 - Биохимия
Автореферат
диссертации на соискание ученой степени
кандидата медицинских наук
Москва 2011
Работа выполнена в отделе клинических проблем атеросклероза и
лаборатории клинической биохимии липидного обмена
НИИ клинической кардиологии им. А.Л. Мясникова ФГУ «РКНПК» МЗ и СР РФ
Научные руководители:
доктор медицинских наук Малышев Павел Прокопьевич
доктор биологиеских наук,
профессор Творогова Мария Глебовна
Официальные оппоненты:
доктор медицинских наук,
профессор Кошечкин Владимир Анатольевич
доктор медицинских наук,
профессор Ивков Николай Николаевич
Ведущая организация: ГОУ ВПО «Московский государственный медико-стоматологический университет» МЗ и СР РФ
Защита диссертации состоится 6 октября 2011 года в 13:30 на заседании диссертационного совета Д.208.073.04 по присуждению ученой степени кандидата медицинских наук в ФГУ «Российский кардиологический научно-производственный комплекс» МЗ и СР РФ (Москва, 121552, 3-я Черепковская ул., д. 15а).
С диссертацией можно ознакомиться в библиотеке ФГУ «РКНПК» МЗ и СР РФ
Автореферат разослан «_____»_________________2011г.
Ученый секретарь
диссертационного совета
кандидат медицинских наук Полевая Татьяна Юльевна
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность проблемы
Одной из наследственных форм ГЛП с высоким риском раннего развития ИБС является семейная комбинированная гиперлипидемия. Термин «familial combined hyperlipidemia (FCH)» впервые был предложен Goldstein с соавторами в 1973 г. для характеристики наследственного нарушения липидного обмена, при котором у пробанда и его прямых родственников отмечались разные типы ГЛП [Goldstein et al 1973]. Наряду с ранним развитием ИБС, у пациентов с СКГЛ отмечена высокая частота АГ, висцерального ожирения, ИР, низкого уровня ХС ЛВП [Gaddi A et al 2007]. Частота СКГЛ в популяции, по данным разных исследователей, составляет 0,5-2%, а среди пациентов в возрасте до 60 лет с ИБС, документированной ангиографией, существенно выше – 15-20% [Kwiterovich 1993]. Несмотря на многочисленные исследования молекулярно-генетической структуры СКГЛ, точная причина развития заболевания до настоящего времени не определена, поэтому для идентификации пациентов с СКГЛ используют клинико-биохимические критерии. Однако специфические лабораторные и клинические маркёры СКГЛ до сих пор отсутствуют, что оправдывает дальнейший их поиск.
Показано, что у пациентов с СКГЛ концентрация С3 компонента комплемента в плазме натощак повышена по сравнению со здоровыми лицами того же возраста [Cianflone et al 1997; Ylitalo et al 2001]. Возможно, в патогенезе СКГЛ играет роль белок стимулирующий ацилирование ЖК, идентичный по первичной структуре фрагменту C3a-desArg 3-го компонента комплемента. Данный белок стимулирует реэтерификацию жирных кислот в триглицириды адипоцитов и фибробластов человека. Следует также учитывать, что повышение уровня С3 компонента комплемента, как белка острой фазы, у больных СКГЛ при наличии ИБС может быть обусловлено воспалительным процессом. Этот факт указывает на необходимость сопоставления уровня общепризнанного маркера сосудистого воспаления СРБ и С3 компонента комплемента у больных СКГЛ при наличии и отсутствии ИБС.
Для нормализации липидных нарушений у больных с СКГЛ в качестве препаратов первого ряда рекомендуются ингибиторы ГМГ-КоА-редуктазы – статины, которые преимущественно влияют на уровень ХС ЛНП плазмы. Тем не менее, препараты этого класса при исходно высоком уровне ТГ (IIВ, IV и V типы ГЛП) также способны существенно снижать их концентрацию, что является дополнительным преимуществом при лечении СКГЛ. Статины обладают множеством эффектов, непосредственно не связанных с липидным обменом (плейотропные эффекты). Особый интерес представляет оценка влияния терапии статинами на уровень С3 и С4 компонентов комплемента у больных с СКГЛ, что может иметь дополнительное преимущество при коррекции липидных нарушений у данной категории пациентов. Таким образом, значительная распространённость СКГЛ с высокой степенью раннего развития ИБС вследствие концентрации многих факторов риска определяет необходимость идентификации клинико-биохимических особенностей, свойственных СКГЛ, а также патогенетических подходов к её коррекции. Выявление характерных биохимических маркёров этого метаболического нарушения будет способствовать более совершенной дифференциальной диагностике и выявлению СКГЛ в клинической практике.
Цель исследования
Охарактеризовать состояние показателей липидного, углеводного обмена и маркёров воспаления у пациентов с СКГЛ и оценить возможность их коррекции с помощью диеты и ингибитора ГМГ-КоА-редуктазы ловастатина.
Задачи исследования:
1. Выявить пациентов с наследственными формами ГЛП на основании клинико-биохимических критериев, а также охарактеризовать и сравнить показатели липидного и углеводного обмена у пациентов с СКГЛ, ПГХС, больных ИБС с умеренно выраженной ГЛП и здоровых лиц.
2. Определить и сопоставить уровень маркеров воспаления (С3, С4 компонентов комплемента, СРБ) у пациентов исследуемых групп.
3. Оценить частоту нарушений углеводного обмена у больных исследуемых групп, исследовать динамику показателей липид-транспортной системы после нагрузки глюкозой в зависимости от наличия или отсутствия нарушения толерантности к глюкозе.
4. Изучить влияние гиполипидемической диеты в течение 12 недель на уровень показателей липид-транспортной системы и маркеров воспаления (С3, С4 компонентов комплемента и СРБ) у пациентов с наследственными формами ГЛП (СКГЛ и ПГХС).
5. Исследовать влияние ловастатина в дозе 20 мг в сутки в течение 12 недель на уровень показателей липид-транспортной системы и маркеров воспаления (С3, С4 компонентов комплемента и СРБ) у пациентов с наследственными формами ГЛП (СКГЛ и ПГХС).
Научная новизна.
Впервые проведена комплексная сравнительная оценка показателей липидного и углеводного обмена у больных СКГЛ и пациентов ПГХС, ИБС с умеренно выраженной ГЛП и здоровыми лицами. Показано, что характерными биохимическими особенностями липидного обмена у пациентов с СКГЛ являются повышенные уровни апоВ и НЭЖК.
Впервые проведена сравнительная оценка маркеров воспаления (С3, С4-компонентов комплемента и СРБ) у больных СКГЛ и ПГХС и обнаружено, что для СКГЛ характерны высокий уровень С3 и отсутствие связи между повышением уровня маркёров воспаления и ИБС.
Выявлено, что степень снижения НЭЖК после нагрузки глюкозой у пациентов с СКГЛ и ПГХС достоверно меньше, чем у больных с ИБС и здоровых лиц, и ещё меньше у лиц с нарушенной толерантностью к глюкозе.
Обнаружено, что у больных СКГЛ ни диета, ни лечение ловастатином в дозе 20 мг в сутки не сопровождались изменением уровня маркёров воспаления (С3, С4-компонентов комплемента и СРБ) в плазме крови, тогда как у пациентов с ПГХС и диета, и приём статина вызывали достоверное снижение СРБ на 14,1% и 16,6%, соответственно.
Практическая значимость.
В ходе исследования было показано, что для пациентов с СКГЛ характерными биохимическими особенностями являются повышение концентрации апоВ, НЭЖК и С3 компонента комплемента, которые, наряду с известными ранее изменениями липидного обмена, можно считать дополнительными диагностическими признаками заболевания. Обнаружено, что почти у половины больных с СКГЛ имеется нарушение толерантности к глюкозе, усугубляющее нарушения обмена НЭЖК, что требует коррекции углеводного обмена. Было показано, что лечение диетой и ловастатином у больных с СКГЛ оказывало гиполипидемический эффект, но не влияло на показатели изучаемых маркеров воспаления, тогда как у больных ПГХС и диета, и статины оказывали противовоспалительное действие.
Проведенное исследование показало, что больные СКГЛ требуют отдельного диагностического подхода для подбора адекватной липдкорригирующей и противовоспалительной терапии.
Внедрение в практику. Полученные данные внедрены в научную и клиническую практику отдела проблем атеросклероза Института клинической кардиологии им. А.Л. Мясникова РКНПК МЗ и СР РФ.
Апробация диссертации состоялась 24 мая 2011 г. на межотделенческой конференции НИИ клинической кардиологии им. А.Л. Мясникова ФГУ «РКНПК» МЗ и СР РФ. Диссертация рекомендована к защите.
Публикации. По теме диссертации опубликовано 6 печатных работ.
Структура и объем диссертации. Диссертация изложена на страницах печатного текста и состоит из введения, 4 глав, выводов, практических рекомендаций, списка используемой литературы, включающего работ отечественных и зарубежных авторв. Работа содержит 22 таблицы и 8 рисунков.
МАТЕРИАЛ И МЕТОДЫ ИССЛЕДОВАНИЯ
В исследование были включены больные с ИБС и ГЛП, их родственники первой степени родства, а также практически здоровые лица; все включённые в исследование были в возрасте от 20 до 75 лет. В исследование не включали больных с нестабильной стенокардией; перенесших ИМ, баллонную ангиопластику или шунтирование коронарных артерий в сроки менее 6 месяцев до начала исследования; страдающих СД; с клинически выраженным гипотиреозом; имеющих нарушение азотовыделительной функции почек с уровнем креатинина крови выше 130 мкмоль/л; холестатические заболевания печени; исходное повышение активности АСТ и АЛТ 20% от верхней границы нормы; страдающих ожирением (ИМТ>30 кг/м2); лиц, злоупотребляющих алкоголем. Из исследования исключали лиц, нарушавших протокол исследования.
Диагноз ИБС устанавливали при наличии: стенозирующего коронарного атеросклероза по данным коронаровентрикулографии; операции коронарного шунтирования или баллонной коронарной ангиопластики в анамнезе; рубцовых изменений по данным электрокардиограммы, т.е. патологического зубца Q; типичной клиники стенокардии в сочетании с положительным результатом велоэргометрической пробы. АГ диагностировали при зарегистрированном (при повторных измерениях в разные дни) уровне систолического АД 140 мм рт. ст. и/или диастолического АД 90 мм рт. ст. [ВНОК, 2004]. НТГ и СД определяли на основании критериев ВОЗ 1999 г. Для определения наследственных гиперлипидемий использовали критерии, приведённые в таблице 1.
Таблица 1.
Критерии диагностики СКГЛ и ПГХС[ATP III 2002; Gaddi et al 2007]
| Критерии диагностики | СКГЛ | ПГХС |
| Типы ГЛП у пробанда и родсевенников 1-й степени родства | IIA, IIB, IV, V | IIA |
| Уровень ХС ЛНП, ммоль/л | 2,6 | 4,9 |
| Наличие сухожильных ксантом | ||
| Семейный анамнез раннего развития ССЗ | + | + |
Диагноз основывался на двукратном определении показателей ЛТС до начала исследования. Родственников обследовали однократно. Из общего числа включённых в исследование лиц были сформированы две группы пациентов с ГЛП (СКГЛ и ПГХС, соответственно), а также две группы сравнения: одна – из больных ИБС с умеренно выраженной ГЛП (с уровнем ХС ЛНП < 4,1 ммоль/л и ТГ < 2 ммоль/л), другая – из числа практически здоровых лиц, не имеющих отягощённого семейного анамнеза в отношении ИБС и ГЛП.
Протокол исследования
Исследование включало последовательные периоды скрининга, формирования групп, диетотерапии и монотерапиии ингибитором -гидрокси, -метилглутарил-коэнзим А редуктазы ловастатином. Общая продолжительность наблюдения составила 6 месяцев (рисунок 1).

Рисунок 1. Схема исследования
Во время скрининга у обследуемых собирали анамнез, данные о заболеваниях родственников, также проводили объективный осмотр. У всех пациентов измеряли АД, проводили аускультацию сердца, легких, магистральных сосудов, определяли частоту сердечных сокращений. Антропометрическое исследование включало измерение роста, массы тела, окружности талии. Лабораторные методы исследования включали в себя определение показателей ЛТС. По данным скрининга в дальнейшее обследование было включено 118 человек. Включённым в исследование лицам проводилось дополнительное обследование (визит №1) с определением уровня апоА-I и апоВ сыворотки крови, типа ГЛП методом электрофореза липопротеидов. Для выявления скрытых нарушений углеводного обмена проводили ПТТГ. С целью дополнительной характеристики липидного обмена определяли уровни ОХС, ТГ, НЭЖК до и после нагрузки глюкозой. У всех пациентов определяли концентрации С3- и С4- компонентов комплемента и СРБ. У ряда пациентов из групп СКГЛ и ПГХС была также проведена оценка влияния гиполипидемической диеты (изолированно) и в сочетании с приёмом ловастатина на показатели ЛТС и маркёры воспаления [ATP III 2002]. Через 12 недель (визит №2) больные, давшие согласие на соблюдение гиполипидемической диеты, проходили повторное обследование, которое включало в себя антропометрическое исследование с последующим вычислением ИМТ и значения ОТ. Определяли показатели ЛТС, а также маркёры воспаления (С3, С4 компоненты комплемента и СРБ). У 30 больных (по 15 человек из групп СКГЛ и ПГХС), давших согласие на лечение статинами, была назначена гиполипидемическая терапия ловастатином в дозе 20 мг в сутки на протяжении следующих 12 недель. Для оценки побочных эффектов и безопасности проводимой гиполипидемической терапии через 4 недели (визит №3) определяли активность трансаминаз (АСТ и АЛТ), креатинкиназы, щелочной фосфатазы, уровни общего билирубина и креатинина крови, а также проводили клинический анализ крови. Критериями прекращения приёма препаратов являлись повышение активности АСТ и/или АЛТ >3 раз от верхней границы нормы, или повышение активности креатинкиназы > 5 раз от верхней границы нормы. Ни один пациент не выбыл из исследования из-за побочных эффектов ловастатина. Через 12 недель после начала терапии ловастатином проводилось заключительное обследование пациентов (визит №4) с определением показателей ЛТС, как указано выше, уровней С3 и С4 компонентов комплемента и СРБ (таблица 3). На протяжении всего исследования больные продолжали принимать антиангинальные и гипотензивные (нитраты, -адреноблокаторы, антагонисты кальция, ингибиторы ангиотензинпревращающего фермента, диуретики) препараты. Коррекции препаратов и их доз за время исследования не проводилось.
Методы исследования
Общее клиническое обследование включало в себя сбор анамнеза с учётом вредных привычек, факторов риска, диетологических привязанностей, семейного анамнеза, а также данные объективного осмотра с измерением АД, аускультацией сердца, лёгких, магистральных сосудов, измерением ЧСС. Антропометрическое исследование включало измерение роста, массы тела, ОТ.
Биохимическая часть работы была выполнена в лаборатории клинической биохимии липидного обмена (руководитель – д.м.н. профессор Титов В.Н.).
Взятие крови для лабораторных анализов производилось из локтевой вены утром, после 14-часового голодания. Содержание ХС и ТГ (в сыворотке крови) и ХС ЛВП (в супернатанте, после преципитации других классов липопротеинов смесью фосфовольфрамовой кислоты и хлористого магния) определяли ферментативным колориметрическим методом с помощью наборов фирмы «Diasys» (Германия) на биохимическом автоанализаторе «Express plus» (фирма «Сhiron/Diagnostics», Великобритания). Результаты выражали в ммоль/л. Содержание ХС ЛНП вычисляли по формуле Фридвальда. При гипертриглицеридемии более 4,5 ммоль/л, ХС ЛНП определяли после выделения ЛНП методом иммунопреципитации с использованием реактивов фирмы «Boehringer» (Германия). Определение типа ГЛП выполняли с помощью электрофореза ЛП сыворотки крови в геле агарозы с использованием пластинок «Lipogel» на системе «Paragon» фирмы «Beckman» (США) с последующей денситометрией. Определение апоА-I и апоВ проводили методом иммунотурбдиметрии, используя наборы и стандартные образцы фирмы «Roche Diagnostics» (Швейцария). Контроль качества при выполнении исследований осуществляли, используя контрольную сыворотку «Precinorm L» производства фирмы «Roche» (Германия). Определение С3 и С4 компонентов комплемента сыворотки крови проводили иммунотурбидиметрическим методом, используя наборы, стандартные и контрольные образцы фирмы «Randox» (Великобритания). Определение уровня СРБ в сыворотке крови проводили иммунотурбидиметрическим методом высокой чувствительности (hs-CRP), с использованием набора реактивов и контрольных сывороток фирмы «Roche» (Германи. Определение НЭЖК проводили ферментативным колориметрическим методом, используя наборы, стандартные и контрольные образцы фирмы «Randox»” (Великобритания). Для оценки побочных эффектов и безопасности проводимой гиполипидемической терапии определяли активность АЛТ, АСТ, креатинкиназы, уровень общего билирубина, глюкозы и креатинина в сыворотке крови общепринятыми методами на автоанализаторе «Express Plus» фирмы «Chiron/Diagnostics», Великобритания, при использовании реактивов и контрольных сывороток фирмы «Diasys».
Содержание глюкозы в крови определяли глюкозооксидазным методом с использованием набора «Glucose GOD-PAP55» (фирма «Roche») на автоанализаторе «Express Plus» (фирма «Chiron/Diagnostics», Великобритания). Пероральный тест толерантности к глюкозе проводили амбулаторно; после забора крови натощак больному давали выпить в течение 2-3 минут раствор, содержащий 75 г сухой глюкозы в 250 мл воды, повторное взятие венозной крови осуществляли через 2 часа после приема глюкозы.
Статистическая обработка данных. Полученные результаты представлены как среднее арифметическое ± стандартное отклонение. Для проведения сравнения при нормальном распределении переменных применяли параметрический метод (непарный t-тест), при отклонении от нормального – непараметрический (критерий Манна-Уитни). При оценке достоверности изменений показателей в динамике применялся критерий знаковых рангов Вилкоксона. Для всех видов анализа статистически значимыми считали значения р<0,05. Статистическая обработка результатов проводилась с помощью программы STATISTICA (Version 6.0).
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
Исследование было проведено среди пациентов, наблюдавшихся в отделе клинических проблем атеросклероза НИИ клинической кардиологии им. А.Л.Мясникова ФГУ «РКНПК» МЗ и СР РФ. В результате проведённого обследования, на основании критериев диагностики наследственной гиперлипидемии, диагноз СКГЛ был установлен у 19 больных ИБС с различными типами ГЛП и 23 их родственников (таблица 2). Таким образом, группа СКГЛ включала 42 пациента из 19 семей, с примерно равным числом лиц обоего пола. Средний возраст пациентов на момент включения в исследование составил 45 лет. Примерно у половины больных отмечалась АГ, у трети – курение. Диагноз ПГХС был установлен у 17 больных ИБС и 16 их родственников; средний возраст – 50 лет. В этой группе также было примерно равное число мужчин и женщин и равнозначное распределение факторов риска. У всех пациентов этой группы был IIА тип ГЛП.
Таблица 2.
Клинико-демографическая характеристика и показатели ЛТС исследуемых групп на момент включения в исследование
| Признаки | СКГЛ (n=42) | ПГХС (n=33) | ИБС (n=21) | Здоровые (n=22) |
| Пол: мужской | 20 (48%) | 16 (48%) | 17 (81%) | 7 (32%) |
| Пол: женский | 22 (52%) | 17 (52%) | 4 (19%) | 15 (68%) |
| Возраст | 45,4±11,2 | 50±8,1 | 53,8±9,3 | 42,6±12,5 |
| ИБС | 19 (45%) | 17 (52%) | 21 (100%) | 0 (0%) |
| АГ | 19 (45%) | 14 (42%) | 14 (67%) | 0 (0%) |
| Курение | 15 (36%) | 10 (30%) | 17 (81%) | 1 (5%) |
| ИМТ | 28,9±3,7 | 28,7±1,9 | 27,5±2,7 | 23,85±1,5 |
| ОХС, ммоль/л | 6,8±1,3* | 7,1±1,2* | 5,5±2,2 | 5,1±0,7 |
| ХС ЛНП, ммоль/л | 4,3±2,9* | 5,29±1,1* | 3,66±2,1 | 3,1±0,8 |
| ХС ЛВП, ммоль/л | 1,2±0,3* | 1,24±0,1* | 1,3±0,3 | 1,51±0,1 |
| ТГ, ммоль/л | 2,9±1,9 | 1,25±0,8^ | 1,25±0,7^ | 1±0,5^ |
| Апо А-I, г/л | 1,3±0,15* | 1,24±0,05* | 1,33±0,08* | 1,49±0,03 |
| Апо В, г/л | 1,4±0,26 | 0,98±0,09# | 0,97±0,08# | 0,88±0,05# |
*: р<0,05 по сравнению с группой здоровых
^: р<0,05 по сравнению с группой СКГЛ
#: р<0,01 по сравнению с группой СКГЛ
Известно, что для СКГЛ характерна значительная вариабельность типов ГЛП как внутри отдельно взятой семьи, так и у конкретного пациента, что является определяющим диагностическим признаком этого заболевания. В исследовании среди больных с СКГЛ распределение типов ГЛП было следующим: IIА тип ГЛП был выявлен у 33% обследованных, IIВ – в 35% случаев, IV – в 22% случаев, и V тип встречался значительно реже – всего лишь у 10% пациентов (рисунок 2).

Рисунок 2. Соотношение типов ГЛП (%) в группе СКГЛ.
Наши данные согласуются с результатами исследования авторов, впервые описавших данное заболевание в 1973 году [Goldstein et al 1973]. При обследовании больных с ГЛП, перенесших ИМ, и их родственников было обнаружено, что у 30% больных уровни ТГ и ХС повышены, а экспрессия типов ГЛП в этих семьях значительно варьирует. Примерно у 50% родственников также отмечалась ГЛП, из них у была ГХС (IIА тип), у - ГТГ (IV или V тип ГЛП) и у – обе аномалии (IIВ тип ГЛП). Goldstein с соавторами заключили, что заболевание наследуется как моногенное, хотя в настоящее время считают, что наблюдаемые закономерности его передачи указывают скорее на полигенный характер заболевания [Gaddi et al 2007]. Каков бы ни был истинный механизм наследования заболевания, оно, несомненно, является семейным и сравнительно распространённым, поскольку встречается у 0,5-2% популяции. Считается, что во всём мире около 40 млн людей страдает СКГЛ [Wiesbauer, 2009].
Концентрация апоВ в группах СКГЛ, ПГХС, ИБС и здоровых лиц
Для оценки биохимических особенностей СКГЛ показатели ЛТС этой группы пациентов были сопоставлены с таковыми у пациентов в трех группах сравнения: ПГХС, ИБС с умеренно выраженной ГЛП (с уровнем ХС ЛНП < 4,1 ммоль/л и ТГ < 2 ммоль/л) и группы здоровых людей из числа практически здоровых лиц (супругов пробандов с ГЛП), не имеющих отягощённого семейного анамнеза в отношении ИБС и ГЛП.
Больные с СКГЛ отличались от других групп существенно более высоким содержанием апоВ сыворотки крови (рисунок 3). Уровень апоВ у пациентов с СКГЛ в среднем составил 1,41 г/л, что было достоверно выше по сравнению с остальными группами. В группах больных ПГХС и ИБС уровень апоВ был практически одинаковым, но также значимо выше, чем в группе здоровых (0,98 г/л, 0,97 г/л и 0,88 г/л, соответственно).

Рисунок 3. Концентрация апоВ в группах СКГЛ, ПГХС, ИБС и здоровых лиц.
Sniderman c cоавторами были первыми, кто связал причину повышения апоВ с присутствием ЛНП, обеднённых ХС [Sniderman et al 1980]. Повышение концентрации частиц этого типа, известных как мелкие плотные ЛНП, в эпидемиологических исследованиях продемонстрировали высокую корреляцию с повышенным риском развития ИБС, а экспериментальные работы показывают, что такие частицы более подвержены окислению, чем ЛНП крупных размеров [Pauciullo et al 2008, Lpez-Ruiz et al 2009]. Концентрация мелких плотных ЛНП повышается, как только концентрация ТГ сыворотки становится > 1,5 ммоль/л, что имеет место у больных с СКГЛ, особенно с типами IIB, IV и V. Таким образом, высокий уровень апоВ является особенностью СКГЛ, хотя лежащие в основе этого молекулярные дефекты до сих пор не ясны.
НЭЖК сыворотки крови в группах СКГЛ, ПГХС, ИБС и здоровых лиц
Для дополнительной характеристики ЛТС нами определена концентрация НЭЖК.

Рисунок 4. Концентрация НЭЖК в группах СКГЛ, ПГХС, ИБС и здоровых лиц
В нашем исследовании средний уровень НЭЖК сыворотки крови натощак у пациентов с СКГЛ (1,07 ммоль/л) был достоверно выше, чем в группах ПГХС (0,71 ммоль/л), ИБС (0,55 ммоль/л) и здоровых лиц (0,56 ммоль/л), причём последние три группы не имели достоверного различия между собой (рисунок 4)Проведённый нами внутригрупповой анализ содержания НЭЖК сыворотки крови у пациентов с наследственными формами ГЛП (СКГЛ и ПГХС), в зависимости от наличия или отсутствия ИБС, показал, что если в группе ПГХС более высокий уровень НЭЖК отмечался только у больных ИБС, то в группе СКГЛ такой зависимости не было, и содержание НЭЖК было повышенным (>1 ммоль/л) как у больных с ИБС, так и без неё (рисунок 5).

Рисунок 5. Концентрация НЭЖК в группах СКГЛ и ПГХС в зависимости от наличия (+) или отсутствия (-) ИБС
Эти данные позволяют полагать, что повышение НЭЖК плазмы характерно для СКГЛ. Такое предположение подкрепляется экспериментальными данными о том, что скорость включения ЖК в глицериды жировой ткани у больных с СКГЛ вдвое ниже, чем у лиц с нормолипидемией [Teng et al 1988]. Метаболический дефект может быть связан с изменением активности БСА и/или гормон-зависимой липазы. [Carlsson et al 2000]. Кроме того, по данным литературы известно, что захвату НЭЖК периферическими клетками способствует БСА [Cabr et al 2010], который является одним из иммунологически неактивных продуктов расщепления C3 компонента комплемента [Saleh et al 1998].
Маркеры воспаления (С3, С4 компоненты комплемента и СРБ) в группах СКГЛ, ПГХС, ИБС и здоровых лиц
По данным нашего исследования уровень С3 компонента комплемента натощак в группе СКГЛ был достоверно выше, чем в остальных исследуемых группах, хотя содержание этого фактора в группах ПГХС (124 мг/дл) и больных ИБС (134 мг/дл) была существенно выше, чем в группе здоровых (102 мг/дл) (таблица 3).
Таблица 3.
Концентрации С3-, С4-компонентов комплемента и СРБ в группах СКГЛ, ПГХС, ИБС и здоровых лиц
| Маркёры воспаления | СКГЛ (n=42) | ПГХС (n=33) | ИБС (n=21) | Здоровые (n=22) |
| C3, мг/дл | 187±10,4^ | 123,9±5,0*^ | 134,1±8,35*^ | 102,3±8,1* |
| C4, мг/дл | 52,4±4,6^ | 50,4±2,9^ | 49±3,5^ | 38,2±1,8 |
| СРБ, мг/л | 3,7±0,6^ | 3,6±0,6^ | 3,5±0,5^ | 2,4±0,3 |
^: р<0,05 по сравнению с группой здоровых,
*: р<0,01 по сравнению с группой СКГЛ
Наши данные согласуются с результатами других работ о более высоком содержании С3 компонента комплемента сыворотки у больных с СКГЛ [Ylitalo et al 2001, Himbergen et al 2010]. С3, С4 компоненты комплемента и СРБ являются маркерами воспаления, но только С3 компонент комплемента, по данным литературы [Gaddi A et al 2007], повышен у лиц с СКГЛ, поэтому для исключения влияния возможного воспалительного процесса на уровень этого фактора мы определяли все три показателя.
Таблица 4.
Концентрации С3, С4 компонентов комплемента и СРБ в группах СКГЛ, ПГХС в зависимости от наличия (+) или отсутствия (-) ИБС
| Маркёры воспаления | СКГЛ | ПГХС | ||
| ИБС+ (n=19) | ИБС- (n=23) | ИБС+ (n=17) | ИБС- (n=16) | |
| С3, мг/дл | 193,4±15,9 | 179,3±12,8 | 142,1±12,3 | 106,7±11* |
| С4, мг/дл | 56,8±7,6 | 52±4,6 | 56,7±5,0 | 38,7±1,6* |
| СРБ, мг/л | 3,8±0,6 | 3,3±0,55 | 3,85±0,9 | 3,2±0,3* |
*:р<0,05
В нашей работе при анализе содержания СРБ сыворотки крови среднее значение этого показателя достоверно не отличалось между группами СКГЛ, ПГХС и ИБС (3,7 мг/л, 3,6 мг/л и 3,5 мг/л), но было значимо выше, чем в группе здоровых (2,4 мг/л). Таким образом, группы с наследственными формами ГЛП по уровню СРБ характеризовались высоким риском развития ССЗ. При проведении сравнительного анализа содержания С3, С4 компонентов комплемента и СРБ у больных с разными формами ГЛП в зависимости от наличия или отсутствия ИБС оказалось (таблица 4), что в группе ПГХС уровень всех исследуемых маркёров воспаления был достоверно выше в подгруппе больных с ИБС, тогда как в группе СКГЛ концентрация всех изучаемых нами маркёров воспаления была повышена независимо от наличия или отсутствия ИБС без достоверных отличий между подгруппами. Полученные данные свидетельствуют, что повышение уровня С3 компонента комплемента плазмы является характерной особенностью больных СКГЛ и не зависит от наличия или отсутствия ИБС, тогда как по содержанию других маркёров воспаления достоверных отличий от пациентов других групп получено не было.
Результаты ПТТГ в группах СКГЛ, ПГХС, ИБС и здоровых лиц
В результате проведения ПТТГ было обнаружено, что через 2 часа после нагрузки глюкозой уровень НЭЖК сыворотки достоверно снижался во всех исследуемых группах (рисунок 6). Однако степень снижения НЭЖК в группах СКГЛ и ПГХС (31% и 48,6%, соответственно) была существенно меньше, чем в группах ИБС и здоровых (66,1% и 70,9%, соответственно). Подобные исследования показывают, что у здоровых лиц в условиях ПТТГ уровень НЭЖК снижается на 90% [ Pihlajamaki et al 2000, de Graaf et al 2004]. Повышение уровня глюкозы служит триггером для секреции инсулина из поджелудочной железой для поддержания нормогликемии, что ведет к повышенной концентрации инсулина в плазме. В результате инсулинорезистентности снижается захват адипоцитами НЭЖК, сопровождаясь прямым их повышением в плазме. [Brouwers et al 2010]. Таким образом, повышенное поступление НЭЖК в печень можно считать одним из главных факторов, способствующих развитию дислипидемии при СКГЛ.
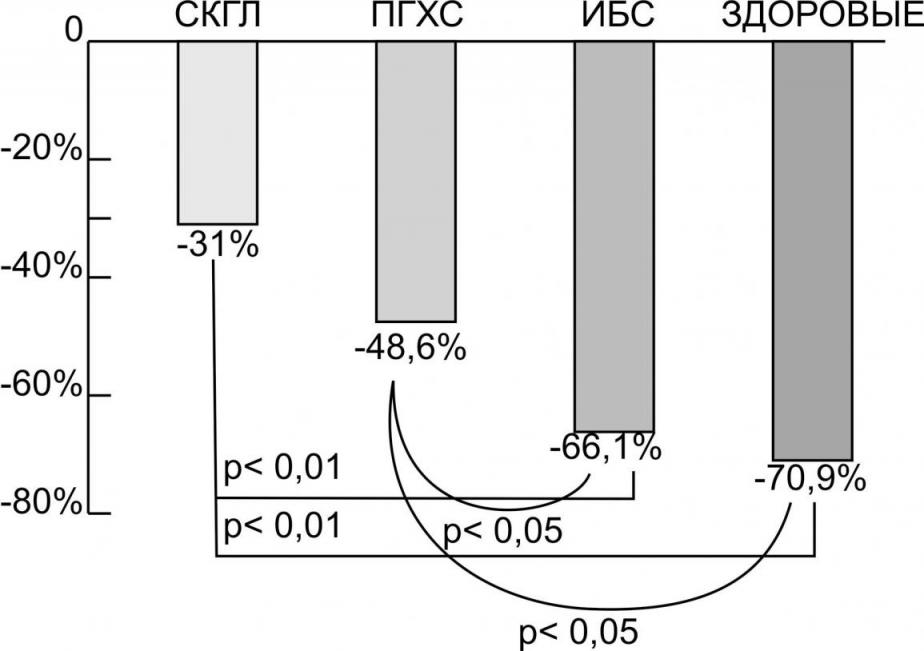
Рисунок 6. Степень снижения уровня НЭЖК (%) через 2 часа после нагрузки в группах СКГЛ, ПГХС, ИБС и здоровых лиц
Изменение ИМТ, ОТ, показателей ЛТС и маркеров воспаления (С3, С4 компонентов комплемента и СРБ) в группах СКГЛ и ПГХС через 12 недель диеты
В рамках данной работы у пациентов с СКГЛ (n=30) и ПГХС (n=17) оценивали влияние стандартной гиполипидемической диеты [ATP III, 2002] и повышения физической активности в течение 12 недель на ИМТ и ОТ, а также показатели ЛТС. У больных СКГЛ с ГТГ, ответная реакция на диету и потерю веса со стороны ТГ может составлять, в среднем, 25% со значительной вариабельностью среди различных пациентов [Gerhard et al 2004]. В нашей работе снижение ИМТ под влиянием диеты было незначительным, но статистически значимым в группе СКГЛ (2,7%), а ОТ – в группе ПГХС (1,2%) (таблица 5).
Таблица 5.
Изменение ИМТ и ОТ у больных СКГЛ и ПГХС через 12 недель диеты
| Показатели | СКГЛ (n=30) | ПГХС (n=17) | ||||
| Исходно | После диеты | % | Исходно | После диеты | % | |
| ИМТ | 29,2±0,8 | 28,4±0,7 | -2,7* | 26,6±1 | 26,4±0,98 | -0,8 |
| ОТ, см | 0,88±0,01 | 0,87±0,01 | -1,1 | 0,86±0,01 | 0,85±0,02 | -1,2* |
*: р<0,01
Таблица 6.
Изменение показателей ЛТС и концентрации глюкозы в группах СКГЛ и ПГХС через 12 недель диеты
| Показатели | СКГЛ (n=30) | ПГХС (n=17) | ||||
| Исходно | После диеты | % | Исходно | После диеты | % | |
| ОХС, ммоль/л | 7,02±0,38 | 6,83±0,29 | -2,8 | 7,39±0,31 | 6,82±0,29 | -7,6* |
| ХС ЛВП, ммоль/л | 1,24±0,07 | 1,25±0,07 | 0,8 | 1,28±0,07 | 1,26±0,08 | -1,6 |
| ХС ЛНП, ммоль/л | 4,47±0,23 | 4,31±0,21 | -3,7 | 5,29±0,28 | 4,87±0,28 | -7,9* |
| ТГ, ммоль/л | 3,19±0,73 | 2,82±0,49 | -11,7* | 1,78±0,22 | 1,63±0,24 | -8,1* |
| Апо А, г/л | 1,28±0,04 | 1,32±0,05 | 3,2 | 1,26±0,03 | 1,3±0,03 | 3,2 |
| Апо В, г/л | 1,47±0,05 | 1,43±0,03 | -2,7 | 1,01±0,05 | 1,03±0,06 | 1,9 |
| Глюкоза, ммоль/л | 5,79±0,11 | 5,34±0,13 | -7,9* | 5,13±0,17 | 5,04±0,12 | -1,75 |
*: р<0,05
Под влиянием диеты в группе СКГЛ достоверно, но незначительно снизились уровни ТГ (11,7%) и глюкозы (7,9%), в группе ПГХС – ОХС (7,6%), ТГ (8,1%) и ХС ЛНП (7,9%) (таблица 6). Было показано, что в обеих группах диетотерапия привела к снижению содержания ТГ, в большей степени – у больных с СКГЛ. Мы оценили также динамику маркеров воспаления (С3, С4 компонентов комплемента и СРБ).
Единственным значимым изменением было снижение уровня СРБ сыворотки на 14% в группе ПГХС (таблица 7). Таким образом, у пациентов с СКГЛ изменения питания не сопровождались динамикой исследуемых маркеров воспаления.
Таблица 7.
Изменение концентраций С3-, С4-компонентов комплемента и СРБ в группах СКГЛ и ПГХС через 12 недель диеты
| Показатели | СКГЛ (n=30) | ПГХС (n=17) | ||||
| Исходно | После диеты | % | Исходно | После диеты | % | |
| С3, мг/дл | 193,3±12,8 | 188,4±16,2 | -2,3 | 125,15±7,2 | 117,5±9,05 | -6,6 |
| С4, мг/дл | 59,8±8,6 | 57,1±6,1 | -4,3 | 39,8±4,3 | 39,4±2,9 | -1,2 |
| СРБ, мг/л | 3,2±0,96 | 3,03±0,6 | -5,2 | 3,65±1,1 | 3,1±0,6 | -14,1* |
*: р<0,05
Изменение показателей ЛТС и маркеров воспаления (С3, С4 компонентов комплемента и СРБ) в группах СКГЛ и ПГХС через 12 недель монотерапии ловастатином
По 15 больных из групп СКГЛ и ПГХС дали согласие на проведение медикаментозного лечения. Этим пациентам на фоне диеты был назначен ловастатин в дозе 20 мг в сутки на протяжении 12 недель. Терапия ловастатином у больных с СКГЛ сопровождалась достоверным снижением уровней ОХС, ХС ЛНП и апоВ сыворотки на 15,6%, 25,8% и 18,6%, соответственно. В группе ПГХС приём ловастатина привёл к значимому уменьшению содержания ОХС и ХС ЛНП на 17,6% и 24,5%, соответственно, а также к достоверному увеличению уровня ХС ЛВП на 9,2% (таблица 8).
Таким образом, хотя ЛНП-понижающий эффект отмечен среди пациентов обеих групп, терапия ловастатином у пациентов с СКГЛ оказывала более выраженное апоВ-понижающее влияние, а у больных ПГХС вызывала повышение уровня ХС ЛВП. Гиполипидемическая активность препарата в нашей работе была подобна результатам исследования AFCAPS/TexCAPS, в котором применение ловастатина в дозах 20-40 мг в сутки сопровождалось снижением ХС ЛНП на 25% и повышением
Таблица 8.
Изменение показателей ЛТС в группах СКГЛ и ПГХС через 12 недель монотерапии ловастатином
| Показатели | СКГЛ (n=15) | ПГХС (n=15) | ||||
| Исходно | После терапии | % | Исходно | После терапии | % | |
| ОХС, ммоль/л | 6,75±0,31 | 5,73±0,34 | -15,6* | 6,82±0,27 | 5,63±0,19 | -17,6* |
| ХС ЛВП, ммоль/л | 1,21±0,13 | 1,32±0,07 | 7,35 | 1,23±0,09 | 1,34±0,07 | 9,2* |
| ХС ЛНП, ммоль/л | 4,28±0,22 | 3,17±0,16 | -25,8* | 4,87±0,28 | 3,7±0,21 | -24,5* |
| ТГ, ммоль/л | 2,72±0,76 | 2,36±0,64 | -13,4 | 1,57±0,21 | 1,44±0,1 | -8,3 |
| Апо А-I, г/л | 1,38±0,08 | 1,39±0,05 | 0,9 | 1,29±0,04 | 1,3±0,04 | 0,8 |
| Апо В, г/л | 1,41±0,04 | 1,13±0,05 | -18,6* | 1,01±0,08 | 0,86±0,03 | -14,4 |
*:р<0,05
Таблица 9.
Изменение концентраций С3, С4 компонентов комплемента и СРБ в группах СКГЛ и ПГХС через 12 недель монотерапии ловастатином
| Показатели | СКГЛ (n=15) | ПГХС (n=15) | ||||
| Исходно | После терапии | % | Исходно | После терапии | % | |
| С3, мг/дл | 188,8±17,9 | 183,9±26,15 | -2,6 | 117,3±11,8 | 116,6±10,1 | -0,5 |
| С4, мг/дл | 54,5±5,7 | 52,9±3,7 | -2,9 | 38,9±3,4 | 38,8±3,9 | -0,2 |
| СРБ, мг/л | 2,9±2 | 2,64±0,6 | -8,6 | 2,95±0,6 | 2,47±0,35 | -16,6* |
*: р<0,05
ХС ЛВП на 6% [Downs et al 1998]. В группе СКГЛ снижение всех изучаемых маркёров воспаления было статистически недостоверным, тогда как у пациентов с ПГХС наблюдалось достоверное снижение содержания СРБ сыворотки на 16,6% (таблица 9). Halkes с соавторами при лечении больных ИБС с нормолипидемией симвастатином в дозе 80 мг в сутки получили достоверное снижение натощак и постпрандиальных уровней С3-компонента комплемента на 6% и 39%, соответственно (р<0,05) [Halkes et al 2001]. В другом исследовании, выполненном у больных СКГЛ, терапия аторвастатином в дозе 80 мг в сутки на протяжении 16 недель также достоверно снижала уровни С3 компонента комплемента натощак и после жировой нагрузки [Verseyden et al 2003].
Таким образом, можно полагать, что статины способны оказывать влияние на содержание компонентов комплемента, однако имеет значение не только поколение препарата, но и его доза.
Проведенные исследования позволили установить ряд особенностей показателей липидного и углеводного обмена у больных СКГЛ и ПГХС.В результате проведенной сравнительной оценки маркеров воспаления (С3, С4-компонентов комплемента и СРБ) было обнаружено, что для СКГЛ, в отличие от ПГХС характерен высокий уровень С3 компонента комплемента и отсутствие связи между повышением маркёров воспаления и ИБС. Выявлено, что степень снижения НЭЖК после нагрузки глюкозой у пациентов с СКГЛ и ПГХС достоверно меньше, чем у больных с ИБС и здоровых лиц. Прием ловастатина в течение 12 недель вызвал сходный ЛНП-понижающий эффект среди пациентов обеих групп, однако действие препарата у пациентов с СКГЛ оказывало более выраженное апоВ-понижающее влияние, а у больных ПГХС вызывала и повышение уровня ХС ЛВП. В ходе диетотерапии и медикаментозного лечения обнаружено, что у больных СКГЛ ни диета, ни лечение ловастатином в дозе 20 мг в сутки не сопровождались изменением уровня маркёров воспаления, тогда как у пациентов с ПГХС и диета, и приём статина вызывали достоверное снижение СРБ.
ВЫВОДЫ
1. Нарушения липид-транспортной системы у больных семейной комбинированной гиперлипидемией представлены изолированной гиперхолестеринемией (IIА тип) – в 33%, гипертриглицеридемией IV типа – в 22%, V типа в 10% случаев и смешанной гиперлипидемией (IIВ тип) – в 35%. Биохимическими особенностями можно считать увеличение уровня апоВ, неэстерифицированных жирных кислот и С3 компонента комплемента.
2. Среднее значение концентрации С3 компонента комплемента у пациентов с семейной комбинированной гиперлипидемией как при наличии, так и при отсутствии ИБС достоверно выше, чем у пациентов с полигенной гиперхолестеринемией а также больных ИБС с умеренно выраженной гиперлипидемией и здоровых лиц.
3. При проведении перорального теста толерантности к глюкозе степень снижения НЭЖК в группах с наследственными формами гиперлипидемии достоверно ниже, чем в группах больных ИБС и здоровых лиц. Статистически достоверных отличий данного показателя не выявлено как между группами семейной комбинированной гиперлипидемии (31%) и полигенной гиперхолестеринемии (48,6%), так и между больными ИБС с умеренно выраженной гиперлипидемией (66,1%) и здоровыми лицами(70,9%).
4. Под влиянием диеты в группе семейной комбинированной гиперлипдемии достоверно снизились уровни ТГ и глюкозы. В группе полигенной гиперхолестеринемии значимо уменьшилось содержание ОХС, ХС ЛНП и ТГ. Среди изучаемых маркеров воспаления достоверное снижение СРБ отмечалось только в группе полигенной гиперхолестеринемии.
5. Прием ловастатина в течение 12 недель оказал сходный ЛНП-понижающий эффект среди пациентов обеих групп, однако действие препарата у пациентов с семейной комбинированной гиперлипидемией вызвало выраженное понижение апоВ, а у больных полигенной гиперхолестеринемией - повышение уровня ХС ЛВП. Изменение уровня изучаемых маркеров воспаления было отмечено только в группе полигенной гиперхолестеринемии в виде значимого снижения содержания СРБ.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
С целью оптимизации диагностики и дифференциальной диагностики СКГЛ целесообразно включение в схему обследования пациентов определения уровней апоВ, НЭЖК и С3 компонента комплемента сыворотки.
СПИСОК ПУБЛИКАЦИЙ ПО ТЕМЕ ДИССЕРТАЦИИ:
1. Малышев П.П., Шаклунова О.А., Кухарчук В.В. Клинические проявления гомозиготной формы семейной гиперхолестеринемии // Кардиология, 2000, № 10, с.63-69.
2. Голубева О.А., Кухарчук В.В., Творогова М.Г. Определение С3, С4-компонентов комплемента и СРБ у пациентов с семейной комбинированной гиперлипидемией // Клиническая лабораторная диагностика, 2004, № 9, с. 77.
3. Голубева О. А. Клинико-биохимическая характеристика больных с семейной комбинированной гиперлипидемией // Военно-медицнский журнал. 2008, №3, с.102
4. Голубева О. А., Кухарчук В. В., Творогова М. Г. С3, С4 компоненты комплемента и С-реактивный белок у больных с наследственными нарушениями липидного обмена // Военно-медицнский журнал. 2009, №10, с.56-57.
5. Голубева О.А., Творогова М.Г., Малышев П.П. Диагностика и лечение семейной комбинированной гиперлипидеми // Атеросклероз и дислипидемии 2011,№3, с.52-54.
6. Голубева О.А., Творогова М.Г., Малышев П.П., Рожкова Т.А., Кухарчук В.В. Коррекция показателей липидного обмена и маркеров воспаления с помощью диеты и ингибитора ГМГ-КоА-редуктазы ловастатина у пациентов с разными наследственными формами гиперлипидемии // Атеросклероз и дислипидемии 2011,№4.
СПИСОК СОКРАЩЕНИЙ
АГ – артериальная гипертония
АЛТ – аланинаминотрансфераза
апо – аполипопротеин
АСТ – аспартатаминотрансфераза
БСА – белок, стимулирующий ацилирование
ВЭП – велоэргометрическая проба
гиперапоВ – гиперапобеталипопротеинемия
ГЛП – гиперлипопротеидемия
ГМГ-КоА-редуктаза – -гидрокси, -метилглутарил-коэнзим А-редуктаза
ГТГ – гипертриглицеридемия
ГХС – гиперхолестеринемия
ЖК – жирные кислоты
ИБС – ишемическая болезнь сердца
ИМ – инфаркт миокарда
ИМТ – индекс массы тела
ИР – инсулинорезистентность
ЛВП – липопротеины высокой плотности
ЛНП – липопротеины низкой плотности
ЛПЛ – липопротеинлипаза
ЛОНП – липопротеины очень низкой плотности
ЛТС – липид-транспортная система
МС – метаболический синдром
НТГ – нарушенная толерантность к глюкозе
НЭЖК – неэстерифицированные жирные кислоты
ОТ – окружность талии
ОХС – общий холестерин
ПГХС – полигенная гиперхолестеринемия
ПТТГ – пероральный тест толерантности к глюкозе
СД – сахарный диабет
СКГЛ – семейная комбинированная гиперлипидемия
СРБ – С-реактивный белок
ССЗ – сердечно-сосудистые заболевания
ТГ – триглицериды
ХМ – хиломикроны
ХС – холестерин

