Статьи. Подбор по ДКБ.
Повышенное давление газовой среды (спуск под воду) как необычный комплекс факторов, воздействующих на человека. Мясников Алексей Анатольевич, доктор медицинских наук. Доцент кафедры «Физиологии подводного плавания» Военно-медицинской академии.
Декомпрессионная болезнь. Из книги Смолин В.В., Соколов Г.М., Павлов Б.Н.. Водолазные спуски и их медицинское обеспечение.
Декомпрессионная болезнь
Профилактика декомпрессионной болезни. Мясников А.А.,доктор мед.наук, Российская Военно-медицинская академия, Санкт-Петербург
Методы повышения устойчивости организма к декомпрессионной болезни.
Организация медицинского обеспечения водолазов в РФ.
Отвечает на вопросы Мясников Алексей Анатольевич, доктор медицинских наук. Доцент кафедры «Физиологии подводного плавания» Военно-медицинской академии.
Повышенное давление газовой среды (спуск под воду) как необычный комплекс факторов, воздействующих на человека.
Мясников Алексей Анатольевич, доктор медицинских наук. Доцент кафедры «Физиологии подводного плавания» Военно-медицинской академии.
Организм человека сталкивается с факторами повышенного давления газовой и водной среды в процессе водолазных спусков и кессонных работ, в подводных домах, при плавании с аквалангом, при лечении сжатым воздухом в камерах повышенного давления и барооперационных.
В России ежегодно работают под водой или пребывают в условиях повышенного давления газовой среды несколько десятков тысяч человек. Число аквалангистов (дайверов) систематически пребывающих под водой с каждым годом увеличивается.
Характеризуя изменения жизнедеятельности человека в условиях повышенного давления газовой и водной среды, необходимо учитывать следующие факторы:
1. Величина повышенного давления (Р). Напомним, что воздух имеет массу и оказывает определенное давление, называемое атмосферным, на поверхность земли. На широте 45° на уровне моря при температуре О°С атмосферное давление составляет 760 мм рт.ст. или 1 атм. Техническая атмосфера (кгс/см2) соответствует давлению 10 метров водного столба или 735,6 мм рт.ст. Давление сверх атмосферного называют избыточным и измеряют с помощью манометров. Сумма избыточного и атмосферного давления называют абсолютным давлением. Так, при плавании на глубине 20 метров на человека будет действовать избыточное давление 2 атм. или абсолютное давление 3 атм. На каждый квадратный сантиметр нашего тела давит атмосферное давление с силой 1 кг. Так как поверхность тела взрослого человека составляет в среднем 1,5-1,8 м2, то в обычных условиях на человека воздух давит с силой, равной 15-18 тонн. Это давление не только не ощущается нами, но является нормальным фактором окружающей среды. Чем глубже погружается человек, тем большее давление действует на его тело. На глубине 20 м избыточное давление на поверхности тела составит примерно 30-36 тонн. Такое огромное давление раньше представлялось угрожающим жизни. С началом водолазных погружений (активное освоение глубин началось середины девятнадцатого века) была доказана сравнительная легкость, с которой переносилось такое давление. Это объясняется тем, что тело человека состоит на 62-65% из воды, которая практически не сжимается (на каждую атмосферу объем воды уменьшается приблизительно на 0,0004%). Однако при вертикальном положении давление воды более плотно обжимает ноги. У человека ростом 175 см величина добавочного давления на стопы по сравнению с верхней частью головы составит 0,175 кгс/см2. В ногах нарушается кровообращение из-за сдавления поверхностных кровеносных сосудов. Поэтому с физиологической точки зрения горизонтальное положение подводного пловца считается наилучшим, так как имеется практически одинаковое обжатие всех частей тела;
2. Парциальное (частичное) давление газов (рО2, рСО2, рN2). Под ним понимают долю (часть) общего давления, приходящегося на конкретный газ, входящий в газовую смесь. Парциальное давление зависит от процентного содержания газа в газовой смеси (напомним, что воздух – это естественная газовая смесь, состоящая из 78,1% азота, 20,9% кислорода, 0,9% аргона, 0,03% углекислого газа, а также водорода, гелия, неона и других индифферентных газов в очень малых количествах) и абсолютного давления, под которым находится эта смесь: р=Р•n/100, где n-процентное содержание газа в смеси по объему. Знание парциального давления того или иного газа важно потому, что физиологическое действие газа определяется не относительным процентным содержанием его в смеси, а величиной парциального давления. Например, мы уже знаем, что в атмосферном воздухе содержится около 21% кислорода. Парциальное давление его составляет 0,21 атм. Если человек будет дышать на поверхности смесью, в которой всего 5% кислорода, то он мгновенно потеряет сознание и погибнет от недостатка кислорода (это специфическое заболевание называют «кислородным голоданием»), так как рО2 будет в данном случае равно 0,05 атм. Если же человек будет вдыхать 5%-ную смесь на глубине 30 метров, где абсолютное давление равно 4 атм., он будет чувствовать себя хорошо. Ведь рО2 на глубине 30 м увеличилось в 4 раза и стало равно 0,20 атм.;
3. Быстрота повышения и понижения давления. При быстром погружении давление в воздухосодержащих полостях не успевает сравниваться с наружным давлением, что приводит к болезненным состояниям, получившим название «баротравмы уха и придаточных пазух». Реже встречается «баротравма кишечника» или «баротравма зуба». При быстром всплытии возможно развитие очень грозного заболевания «баротравмы легких».
4. Насыщение (сатурация) и рассыщение (десатурация) организма индифферентными газами. Игнорирование закономерностей процессов сатурации и десатурации приводит к развитию самой распространенной и опасной специфической патологии - «декомпрессионной болезни», которая возникает при всплытии с нарушением режима декомпрессии (встречаются случаи заболевания, возникающие при всплытии без нарушений режима декомпрессии, обусловленные низкой устойчивостью конкретного аквалангиста к декомпрессионной болезни) и характеризуется образованием газовых пузырьков в организме из-за возникающего пересыщения тканей индифферентным газом, прежде всего азотом;
5. Температура воды и дыхательной смеси. Недооценка этого фактора способствует развитию «переохлаждения». Ведь теплоемкость воды в 4 раза, а теплопроводность в 25 раз больше, чем у воздуха. Поэтому при подводном плавании (даже летом на юге!) происходит усиленная отдача тепла организмом. Значительно реже в водолазной практике наступает «перегревание» организма, связанное в основном с длительным нахождением в гидрокомбинезоне в жаркую погоду под прямыми лучами солнца;
6. Высокая влажность и плотность дыхательной смеси. (В случае применения снаряжения регенеративного типа);
7. Пониженная освещенность под водой;
8. Высокая плотность воды по сравнению с атмосферным воздухом;
9. Увеличенная, по сравнению с воздухом, скорость звука в воде;
10. Вид подводного снаряжения и качество дыхательной смеси;
11. Значительная физическая нагрузка;
12. Выраженное психо-эмоциональное напряжение. Оно вызывается необычностью окружающей водной среды, некоторым риском для здоровья и жизни при каждом спуске под воду, невозможностью обычного речевого общения с людьми, находящимися на поверхности. Временная изоляция от привычной природной и социальной среды также вызывает у водолазов и аквалангистов определенные переживания. Степень психо-эмоциональной напряженности зависит и от типа высшей нервной деятельности конкретного пловца, его опыта, особенностей данного погружения и т.д.
В физиологии подводного плавания принято выделять три периода воздействия на человека повышенного давления газовой и водной среды (спуска под воду):
- период повышения давления, компрессия, сжатие воздуха, спуск водолаза или аквалангиста на максимальную глубину погружения;
- период пребывания под максимальным давлением, «на грунте» (это не обязательно дно, а наибольшая глубина спуска), изопрессия;
- период снижения давления, декомпрессия, подъем с глубины, выход на поверхность.
Воздействие повышенного давления воздуха и искусственных газовых смесей на организм человека по-разному проявляются в каждом из этих периодов. Так, мы уже отмечали, что баротравма уха преимущественно возникает при компрессии, но может быть и при декомпрессии. А декомпрессионная болезнь возникает только при декомпрессии (отсюда и название заболевания) или уже после выхода из-под повышенного давления газовой и водной среды.
При медицинском обеспечении водолазов и аквалангистов следует учитывать не только их предстартовое состояние, но и характер работы, отдыха, питания и сна в предшествующие спускам сутки. Необходимо обращать особое внимание на динамику функций организма человека в периоде последействия повышенного давления, на сроки возвращения к исходному уровню деятельности различных органов и систем организма, другими словами, как происходит восстановление после погружения.
Современная физиология подводного плавания определяет следующие возможные специфические заболевания у людей под действием повышенного давления (гипербарии): декомпрессионная болезнь, отравление кислородом, отравление диоксидом углерода (углекислым газом, СО2) отравление оксидом углерода (СО), токсическое действие азота («азотный наркоз») и гелия («гелиевая дрожь»), острое кислородное голодание, баротравма легких, баротравма уха и придаточных пазух, барогипертензионный синдром, обжим водолаза местный и общий, переохлаждение, перегревание, утопление. Именно под таким расширенным углом зрения будет рассматриваться на страницах журнала проблема медицинского обеспечения подводных работ.
Каждое из этих заболеваний имеет свои особенности, встречается на той или иной глубине, приводит к незначительному недомоганию или к развитию хронического процесса, на длительный период ухудшающего здоровье аквалангиста. Знание каждым водолазом и аквалангистом основ физиологии и патологии подводных погружений обеспечит профилактику возможных заболеваний и сделает плавание с аквалангом не только приятным, но и безопасным.
СВЕДЕНИЯ ОБ АВТОРАХ
Мясников Анатолий Петрович, кандидат медицинских наук, врач-спецфизиолог, автор ставшей сейчас библиографической редкостью монографии «Медицинское обеспечение водолазов, аквалангистов и кессонных рабочих», издательство «Медицина», Ленинград, 1977. – 208 с. В течение 50 лет занимается проблемами гипербарической физиологии и медицины. Преподавал на кафедрах «Физиологии подводного плавания и аварийно-спасательного дела» Военно-медицинской академии и «Морской и подводной медицины» Медицинской академии последипломного образования.
Декомпрессионная болезнь.
Из книги Смолин В.В., Соколов Г.М., Павлов Б.Н.. Водолазные спуски и их медицинское обеспечение.
Определение
Под декомпрессионной болезнью понимается комплекс патологических явлений в организме, связанных с наличием свободных газовых пузырьков в крови и тканях, которые вызывают раздражение интерорецепторного аппарата нервной системы, нарушение нормального кровообращения, а иногда и прямое механическое повреждение клеток органов и тканей. Декомпрессионная болезнь возникает после предшествующего насыщения организма индифферентными газами под повышенным давлением в результате неадекватной декомпрессии и является весьма распространенным специфическим заболеванием у людей, выполняющих работу в условиях повышенного давления. Болезнь называется декомпрессионной потому, что она возникает в процессе декомпрессии, т.е. в период перехода организма из среды с повышенным давлением в среду с более низким давлением.
Историческая справка
Первое описание декомпрессионной болезни дал в 1820 г. врач Гомель, работавший в России. После выхода водолазов из воды он обнаруживал у них невралгии.
В XIX и начале XX века, когда еще не были известны причины декомпрессионной болезни, не существовало рациональных методов ее предупреждения и лечения, это заболевание имело широкое распространение среди кессонных рабочих и водолазов. Декомпрессионная болезнь проявлялась в тяжелой форме и часто заканчивалась стойкими параличами и смертью. Так, при постройке первого туннеля под Гудзоном из 50 рабочих погибло в течение года 12 человек. В 1869 г. Леруа де Мерикур наблюдал у водолазов - ловцов губок, спускающихся в скафандрах на глубины 45-54 м, заболевание, при котором наступали параплегии, паралич мочевого пузыря и глухота (из 24 водолазов 10 умерло). Американским врачом С.Эрдманом за 5 лет работ (1904-1909 гг.) было зарегистрировано 3692 случая декомпрессионной болезни у рабочих, прокладывавших туннель под рекой Восточной при использовании максимального давления 28 м вод.ст.
В XIX веке декомпрессионная болезнь являлась основным препятствием для проникновения человека на большие глубины и выполнения подводных работ. Усилия ученых в то время были направлены на раскрытие сущности профессиональных заболеваний водолазов и кессонных рабочих. До середины XIX века не было и самого названия этой болезни. В самостоятельную нозологическую единицу ее выделили в 1854 г. французские врачи Б.Поль и Т.Вателль, назвав "кессонной болезнью". В этом первом научном сообщении о декомпрессионной болезни они представили результаты наблюдения 64 кессонных рабочих, которые работали на строительстве шахт под давлением 4,25 кгс/см2 дважды в день по 4 ч. Два человека умерли, 16 тяжело заболели, а 14 имели легкую форму заболевания. Было отмечено, что заболевание возникает только после выхода из-под давления ("расплата наступает только на выходе"). На основании анализа причин болезни Б.Поль и Т.Вателль пришли к заключению, что тяжесть заболевания зависит от величины давления, продолжительности пребывания под давлением и скорости снижения давления в кессоне до атмосферного. Эмпирически ими было предложено замедлять скорость декомпрессии и впервые была высказана мысль о том, что для облегчения состояния пострадавшего его необходимо "немедленно вновь подвергнуть повышенному давлению, чтобы потом произвести разрежение очень осторожно". В 1873 г. хирург Э.Смит впервые применил лечебную рекомпрессию при декомпрессионном заболевании.
В классическом труде французского ученого Поля Бера "Атмосферное давление" (1878) был предложен термин "декомпрессионная болезнь", четко указано на газовую этиологию заболевания и предложены пути профилактики: медленный подъем водолаза или использование декомпрессионной камеры после подъема. В 1906 г. английский врач Джон Скотт Холдейн научно обосновал и составил рабочие таблицы декомпрессии, обеспечивающие достаточно безопасный подъем водолазов на поверхность, а в 1908 г. совместно с А.Бойкоттом и Г.Даманом опубликовал таблицы ступенчатой декомпрессии, регламентированные затем во всех странах, что привело к широкому развитию водолазного дела. Основная заслуга Дж.Холдейна заключается в открытии способности организма удерживать газ в состоянии пересыщения и определении степени пересыщения азотом, при котором начинают образовываться газовые пузырьки. Эти работы легли в основу всех последующих расчетов различных режимов декомпрессии.
Во второй половине XIX - начале XX века много было сделано для раскрытия этиологии, патогенеза и лечения декомпрессионной болезни отечественными учеными и врачами - преподавателями Кронштадтской водолазной школы, открытой в 1882 г. В 1853 г. Н.В.Пирогов и вслед за ним В.В.Пашутин (1887) установили феномен растворения азота в крови после введения воздуха в кровеносное русло. Много ценных наблюдений сделали русские водолазные врачи-практики П.С.Качановский (1875, 1881), Е.М.Храбростин (1888), Ф.И.Шидловский (1894) и НАЕсипов (1902). В 1886 г. были разработаны "Правила обращения с водолазными аппаратами и о технических обязанностях водолазов и правилах ухода за заболевшими водолазами при водолазных работах". В 1897 г. Н.Цунцем был предложен способ дыхания кислородом при декомпрессии, в 1909 г. Чишевский впервые применил этот способ при кессонных работах, а в 1910 г. С.В.Сакович на водолазных работах при подъеме подводной лодки "Камбала". В 1901 г. в России была создана комиссия по "выработке специальных мер для предупреждения кессонных заболеваний", которую возглавили профессора С.И.Залесский и ВАЛибов. Начиная с 20-х годов XX века большая работа по изучению воздействия на организм человека сжатого воздуха была проведена группой ученых Военно-медицинской академии под руководством академика Л.А.Орбели: Е.М.Крепсом, Б.Д.Кравчинским, С.И.Прикладовицким, С.П.Шистовским, С.М.Дионесовым, К.А.Павловским, М.П.Бресткиным, А.П.Бресткиным, Н.К.Кривошеенко, П.М.Граменицким и др. В послевоенные годы (1945-1980 гг.) изучение проблемы этиологии, патогенеза, лечения и профилактики декомпрессионной болезни проводилось учеными Военно-морской медицинской академии, Военномедицинской академии, 40-го ГосНИИ МО и других учреждений: М.И.Якобсоном, Е.Э.Германом, 3,С.Гусинским, И.ААлександровым, В.В.Смолиным, Г.Л.Зальцманом, В.И.Тюриным, И.И.Савичевым, А.Н.Бухариным, С.Д.Куманичкиным, И.А.Саповым, В.А.Аверьяновым, Б.А.Нессирио, И.П.Юнкиным, В.Я.Назаркиным, Л.Г.Медведевым, В.И.Советовым, М.П.Елинским, Л.К.Волковым и др. под руководством Постоянной комиссии по аварийно-спасательному делу, председателями которой были академики В.Н.Черниговский и Е.М.Крепе.
Этиология
Попытки понять этиологию декомпрессионной болезни содержатся уже в первых упоминаниях о заболевании.
Врач Гомель, впервые описавший симптомы болезни, предполагал, что причиной заболевания является неврастения.
Другие исследователи (Буди, 1848; Борелле, 1863; Вудворт, 1881) выдвинули теорию, согласно которой причиной декомпрессионной болезни является понижение температуры при декомпрессии, что вызывает невралгии, ревматические симптомы, парезы и параличи. Французские врачи Б.Поль и Т.Вателль (1854) для объяснения причин декомпрессионной болезни выдвинули теорию "механической конгестии", согласно которой в результате давления сжатого воздуха на кровеносные сосуды кровь устремляется во внутренние органы, особенно в органы, защищенные костной тканью (головной и спинной мозг). При этом происходит уменьшение содержания кислорода в крови, скапливающегося в других органах, образование геморрагии вследствие разрыва сосудов, появление стаза в сосудах внутренних органов с развитием их острой анемии. Впоследствии даже исследователи, которые отмечали возможность газообразования в организме при быстрой декомпрессии (П.Гоппе-Зейлер, 1857; Мерикур, 1869), оставались в плену теории механического сжатия.
В эти же годы предлагалась токсемическая теория, которая причину декомпрессионной болезни объясняла накоплением в организме СО2 вследствие снижения газообмена в легких и нарушения метаболизма тканей, находящихся под повышенным давлением.
Наряду с этими гипотезами и теориями этиологии декомпрессионной болезни существовала также теория "газовой эмболии", берущая свое начало от исследований английского физика и химика Роберта Бойля (1660), который впервые изучал влияние сжатого воздуха на организм животных и установил факт газообразования в тканях (в глазу гадюки) при быстрой декомпрессии. Аналогичное наблюдение было сделано Ван Мусшенброком в 1739 г. В 1857 г. Хоуп и независимо от него П.Гоппе-Зейлер наблюдали появление газовых пузырьков в сосудах животных, погибших после быстрой декомпрессии. В 1861 г. немецкий физик Бюккуа, исходя из закона Дальтона, указал, что причиной декомпрессионного заболевания являются газовые пузырьки, появляющиеся во время и после снижения давления. В 1869 г. Мерикур отметил возможность газообразования в организме при быстрой декомпрессии. Однако теория газовой эмболии в то время не получила широкого распространения.
Неверные представления об этиологии декомпрессионной болезни господствовали до научного обоснования теории газовой эмболии, которое было выполнено П.Бером (1878). К проблеме физиологического действия повышенного давления П.Бер приступил в 1872 г. по просьбе изобретателя скафандра О.Денейруза, который хотел выяснить причины гибели водолазов - ловцов губок в Средиземном море. Анализ П.Бера показал, что ежегодно из этих водолазов погибает около 30 человек. На основании многочисленных экспериментальных исследований на животных он установил, что декомпрессионная болезнь, независимо от формы ее проявления, возникает в результате образования в крови и тканях свободных пузырьков газа. П.Бер провел анализ газа, собранного из пузырьков, и показал, что в нем содержится 82,8-84,1 % азота, 15,2-15,9 % углекислого газа и 2,0 % кислорода. Поданным И.С.Балаховского и соавт. (1956) и Л.Д.Оловянишникова (1969), газовые пузырьки состоят на 65 % из азота, на 28,3 % из углекислого газа и на 6,7 % из кислорода. Хотя углекислый газ не должен накапливаться в здоровом организме (даже в условиях повышенного парциального давления СО2 во вдыхаемом воздухе напряжение этого газа в тканях поддерживается, как правило, на постоянном уровне), считается, что первичным газом, заполняющим полость газовых пузырьков, наряду с парами воды служит углекислота. Причиной такого феномена является то, что по сравнению с азотом и кислородом СО2 имеет самые высокие коэффициенты диффузии и растворимости. Потом внутрь пузырька начинает проникать азот, а СО2 диффундирует обратно.
Теории газовой эмболии как причины декомпрессионной болезни придерживались русские врачи П.С.Качановский, М.Н.Храбростин, Ф.И.Шидловский, НЛ.Есипов и др., работавшие в области водолазного и кессонного дела с самого начала его развития в нашей стране. Этого же мнения придерживаются в настоящее время все водолазные врачи и специалисты в области гипербарической физиологии.
В 1932 г. американские исследователи Свиндл и Энд выдвинули теорию внутрисосудистой агглютинации эритроцитов, которая, по их мнению, является причиной декомпрессионной болезни. Образовавшиеся в организме газовые пузырьки эти авторы рассматривали как вторичное явление, происходящее лишь после смерти. Эта теория не получила широкого признания, так как не объясняет, почему при возникновении декомпрессионной болезни лечебная рекомпрессия оказывает исключительно благоприятный эффект. Кроме того, имеется большой опыт прижизненного нахождения газовых пузырьков как в острых опытах, так и с помощью ультразвукового исследования.
М.И.Якобсон в своей монографии "Кессонная болезнь" (1950) выдвинул теорию "эндогенно-экзогенной аэроэмболии". Согласно этой теории для образования свободного газа при декомпрессии кроме пересыщения организма индифферентным газом должен действовать еще какой-то фактор, а именно газовые ядра, попадающие в организм из легких. В эти газовые ядра при декомпрессии диффундирует пересыщенный индифферентный газ, находящийся в жидких средах организма. А.П.Бресткин (1952) для проверки роли экзогенного фактора в образовании газовых пузырьков провел целый ряд экспериментальных исследований, в которых показал несостоятельность этого утверждения М.И.Якобсона.
Учение П.Бера о газовой природе декомпрессионной болезни, построенное на прочной экспериментальной основе и многократно подтвержденное в дальнейшем, до настоящего времени является общепризнанным. Согласно газовой (десатурационной) теории декомпрессионная болезнь возникает следующим образом. При пребывании человека в условиях повышенного давления воздуха в его крови и тканях в соответствии с законом Генри - Дальтона происходит растворение и накопление азота. Входящий в состав воздуха кислород потребляется тканями и поэтому накапливаться не может. Углекислый газ также не накапливается в организме, поскольку он удаляется из организма с выдыхаемым воздухом. Парциальное давление СО2 в альвеолярном воздухе за счет регуляторных механизмов поддерживается до определенных пределов на постоянном уровне.
Количество растворенного азота в организме находится в прямой зависимости от глубины спуска и от времени пребывания водолаза на грунте. Так, если в условиях нормального атмосферного давления в организме человека массой около 70 кг растворено примерно 1000 мл азота, то при длительном пребывании под давлением воздуха на глубине 10 м (2 кгс/см2) количество физически растворенного в тканях азота удвоится. При полном насыщении организма воздухом на глубине 60 м (абсолютное давление 7 кгс/см2) содержание азота будет составлять 7000 мл (или 1000 мл сжатого до 7 кгс/см2). Насыщение организма азотом в условиях повышенного давления воздуха происходит посредством циркуляторной системы организма. Увеличение парциального давления азота в альвеолах приводит к соответствующему увеличению его напряжения в крови легочных капилляров, а из них током крови азот доставляется в органы и ткани. Доставка азота кровью тканям и органам будет продолжаться до тех пор, пока парциальное давление азота в альвеолах легких не сравняется с его напряжением в клетках органов и тканей, т.е. пока не наступит полное насыщение им организма. Количество растворенного азота в той или иной ткани за определенный период времени обусловлено степенью кровоснабжения данной ткани, коэффициентом диффузии (скоростью проникновения азота в данную ткань), а также растворимостью азота в различных тканях. Чем лучше кровоснабжение ткани, чем меньше растворимость азота вткани и чем больше коэффициент диффузии, тем быстрее наступит полное насыщение данной ткани азотом. Поскольку кровоснабжение различных тканей организма неодинаково, а азот в них имеет различные коэффициенты растворимости, время их полного насыщения будет также различным. Экспериментально установлено, что насыщение тканей организма азотом во времени происходит с постоянно замедляющейся скоростью и его динамика подчиняется экспоненциальному закону.
В простейшем виде уравнение экспоненциального закона может быть представлено выражением:
S = (1-0,5n)х100,
где S - величина насыщения, %; п - условные единицы времени полунасыщения.
За условную единицу времени (период полунасыщения) принимается время, необходимое для достижения 50 % насыщения ткани азотом.
В табл. 23 представлены величины насыщения (S) и динамика прироста насыщения при различных значениях условных единиц времени (п). Из таблицы видно, что практически полное (близкое к 100 %) насыщение ткани организма азотом наступает примерно за 6 условных единиц времени. Например, если принять условную группу тканей с временем полунасыщения 60 мин, то полное насыщение ее азотом наступит через 6 ч (60 мин * 6 = 360 мин = 6 ч).
Таблица 23. Динамика насыщения ткани организма по экспоненциальной зависимости
В соответствии с применяемой в настоящее время моделью насыщения при расчете насыщения организма индифферентным газом с учетом степени кровоснабжения различных тканей весь организм разделяется на группы условных тканей. Эти группы выделяются не по морфологическому признаку, а только по скорости насыщения индифферентным газом и могут быть лишь условно сопоставлены с реальными анатомическими тканями. К наиболее быстро насыщающимся тканям с временем полунасыщения от 1-2 до 5 мин (и временем полного насыщения 10-30 мин) относятся кровь, железы внутренней секреции, легочная ткань. К самым медленно насыщающимся тканям относятся костная, хрящевая и жировая ткани, сухожилия, связки. Период полунасыщения таких тканей, по мнению одних авторов, составляет 720 мин, по мнению других, - от 240 до 300 мин. Время полного насыщения таких тканей составляет соответственно 3 или 1 сутки.
В организме имеются ткани с очень слабым кровоснабжением, а также области, совершенно лишенные сосудов (стекловидное тело глаза, роговица, хрящевая ткань и др.). Скорость насыщения неваскуляризированных тканей определяется в основном диффузией газа. Ориентировочное время полунасыщения (Т1/2) этих тканей может быть определено из выражения:
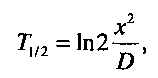
где х - расстояние диффузии; D - коэффициент диффузии газа в ткани. При снижении окружающего давления начинается процесс рассыщения - удаление избыточно растворенных в тканях молекул азота во внешнюю среду: из клеток и тканей в кровь, из крови в легкие, а из них с выдыхаемым воздухом - наружу.
Процесс рассыщения тканей от растворенного азота подчиняется тем же закономерностям, что и процесс насыщения, т.е. происходит по экспоненциальному закону. Если декомпрессия производится достаточно медленно, то растворенный азот покидает организм преимущественно в виде молекул, т.е. в том же физическом состоянии, в каком он проник в ткани в условиях повышенного давления. При неадекватном снижении давления этот процесс нарушается, в результате чего в крови и тканях образуются участки с большим содержанием растворенного газа. При значительном пересыщении организма азотом происходит образование в этих участках свободных газовых пузырьков. Появившиеся в тканях организма газовые пузырьки вызывают расстройство кровообращения, оказывают травмирующее воздействие на окружающие клетки, нервные образования и являются основной причиной декомпрессионной болезни. Величина пересыщения составляет разность между напряжением азота в тканях организма и величиной окружающего давления (АР = Рт Р). Она является непременным условием образования газовых пузырьков в тканях организма. Многолетняя практика водолазных спусков свидетельствует о способности тканей организма удерживать растворенный в них азот в состоянии определенной степени пересыщения. Известно, например, что при полном насыщении организма человека воздухом на глубинах порядка 10-12 м не возникают симптомы декомпрессионной болезни после быстрого подъема на поверхность, хотя организм содержит пересыщенный раствор азота (напряжение азота в тканях организма составляет 1,6-1,76 кгс/см2). На этом основании была построена гипотеза о том, что при указанном пересыщении азотом в тканях организма не образуются свободные газовые пузырьки. Однако в последнее время с помощью аппаратуры ультразвуковой локации было экспериментально установлено, что устойчивые газовые пузырьки в венозном кровотоке формируются в результате быстрой декомпрессии после практически полного насыщения азотом на глубинах порядка 6-8 м (напряжение азота в тканях при этом составляет 1,28-1,44 кгс/см2), а не 10-12 м, как считали ранее. В пересыщенном растворе азота устойчивый газовый пузырек может образовываться, если выполняется условие: Рт > Рп > Р. Это означает, что давление газа в пузырьке (Рп) должно быть больше окружающего давления (Р), но меньше величины напряжения азота в растворе или ткани (Рт).
В случае возникновения в пересыщенном растворе газового пузырька с радиусом меньше критического он будет неустойчивым и быстро растворится, так как согласно формуле П. С Лапласа давление в нем превысит значение напряжения азота в тканях (Рп > Рт). Формула Лапласа имеет следующий вид:
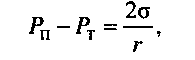
где Рп - давление газа в пузырьке, дин/см2; Рт - напряжение газа в окружающих тканях, дин/см2; г - радиус пузырька, см; а - величина поверхностного натяжения оболочки пузырька радиусом г, дин/см.
Если радиус газового пузырька превышает критические размеры, то давление в нем будет меньше Рт. В этом случае газ из раствора (ткани) будет диффундировать в газовый пузырек, который начнет увеличиваться в размерах.
Для развития признаков декомпрессионной болезни недостаточно появления устойчивых газовых пузырьков. Имеет значение также их количество. При небольшом количестве газовых пузырьков симптомы декомпрессионной болезни могут не проявиться. Поэтому при небольшой степени пересыщения в тканях организма могут существовать "немые" (бессимптомные) газовые пузырьки.
При декомпрессии газовые пузырьки могут образовываться в венозной крови, в межтканевой жидкости и в клетках тканей и органов. Однако наиболее вероятное их образование происходит в венозной части капилляров, особенно в тех, которые расположены в тканях, богатых жировыми и липоидными элементами. Эти участки отличаются обычно низким уровнем кровоснабжения и большим напряжением азота. Малые скорости кровотока и низкие величины давления в венозных капиллярах создают благоприятные условия для пересыщения венозной крови азотом и образования в ней газовой фазы.
Внесосудистое газообразование происходит главным образом в межтканевой жидкости, подкожно-жировой клетчатке, синовиальной жидкости и других тканях (Бресткин А.П., 1952; Зальцман ГЛ., 1961). Ответная реакция на появление в организме газового пузырька зависит от локализации его в ткани, наличия в ней болевых рецепторов и от плотности ткани. Наиболее чувствительными являются надкостница, затем фиброзные капсулы суставов, сухожилия, фасции и мышцы. Заболевание возникает, как правило, при спусках водолазов под воду на глубины более 10-12 м. Иногда при длительной работе под водой (более 2 ч) у особенно чувствительных к декомпрессионным расстройствам лиц болезнь может возникнуть и на меньших глубинах (Волков Л. К., 1975; Сапов И.А. и соавт., 1976; Хемплеман Н., 1975). Более того, имеются теоретические исследования, результаты которых свидетельствуют о развитии начальных этапов декомпрессионного газообразования при декомпрессии с глубин 2-3 м (Николаев В.П., 1970; Hills B.A., 1967, 1968).
Патогенез
Газовые пузырьки могут образовываться в капиллярной сети мышц и жира, венозной системе и тканях, располагаясь интраи экстраваскулярно. Они способны вызывать закупорку капилляров, создавая блокаду кровотока. В венозной сети и в тканях газовые пузырьки обволакиваются коллоидами крови, белками, липидами и жирами. При этом создаются условия, препятствующие слиянию их в более крупные пузыри. Поэтому в начальный период патологического процесса пузырьки азота имеют небольшой диаметр. Механическое давление пузырьков на стенку сосудов и нарушение оксигенации окружающих тканей вызывают потерю тонуса кровеносных сосудов, некроз стенок, нарушение проницаемости и вследствие этого диапедез форменных элементов, транссудацию плазмы и сгущение крови. Эти нарушения обусловливают такие клинические проявления заболевания, как отечность, точечные кровоизлияния, изменение окраски кожи на пораженных местах. Наряду с этим наличие в венозном русле газовых пузырьков вызывает повышение свертываемости крови и структурные нарушения ее форменных элементов, которые приводят к склеиванию эритроцитов и тромбоцитов с образованием микротромботических масс. Если организм находится под действием повышенного давления воздуха сравнительно долго и все его ткани успели значительно насытиться индифферентным газом, то в этом случае еще легче, чем в крови, газовые пузырьки могут образовываться в синовиальной жидкости, в лимфе, в серозных жидкостях различных полостей, т.е. в тех тканях, в которых предельно допустимое пересыщение меньше, чем в крови. Поэтому в реальных условиях при возникновении декомпрессионной болезни у водолазов образование пузырьков в венозных сосудах сочетается с образованием их в тканях.
В возникновении газовых пузырьков в венозной крови при декомпрессии существенную роль играют лимфа и депонированная кровь. Лимфа содержит растворенный азот под тем же напряжением, которое имеется в окружающих тканях. Благодаря низкой способности удерживать индифферентный газ в пересыщенном состоянии в лимфе при определенном пересыщении азотом легко образуются газовые пузырьки, которые вместе с ней поступают в венозную кровь. Эти газовые пузырьки при пересыщении крови азотом могут вызывать или усиливать уже имеющееся в ней газообразование (Бресткин А.П., 1950; Рапопорт К.М., Соколов Г.М., 1960; Граменицкий П.М., 1974).
Депонированная кровь при работе водолаза под водой вовлекается в циркуляцию, а во время декомпрессии, когда водолаз находится в покое, значительная часть крови вновь депонируется. Этому в большой степени способствует повышенное парциальное давление кислорода в сжатом воздухе. Благодаря тому, что депонированная кровь не участвует в кровообращении во время декомпрессии, она практически не рассыщается от растворенного в ней азота или рассыщается, но очень медленно. В связи с этим в ней легко происходит образование газовых пузырьков. При мобилизации депонированной крови вместе с ней в общий кровоток попадают и газовые "зародыши" (Граменицкий П.М., Савич А.А., 1964; Юнкин И.П., 1964; Blinks etal., 1951).
Если газовые пузырьки не задерживаются в местах своего образования, то они током венозной крови заносятся в правую половину сердца, а оттуда - в легочные артерии и их разветвления. Возможность перехода газовых пузырьков через капилляры малого круга в артериальную кровь не решена окончательно. Однако в экспериментах на изолированных легких кроликов была установлена возможность прохождения газовых пузырьков из малого круга кровообращения в большой круг через сосудистые шунты в легких.
В последние годы большое внимание уделяется возможности попадания газовых пузырьков в артериальную кровь через незаращенное овальное отверстие в перегородке предсердий, которое, часто не проявляясь клинически, имеется у 10-20% всех людей. R.E.Moon, R.D.Vann и P.B.Bennett в исследованиях, проведенных с 1986 по 1995 г., выявили незаращение овального отверстия примерно у 50 % водолазов и дайверов, перенесших декомпрессионное заболевание с выраженными неврологическими расстройствами. Авторы считают, что такой дефект развития встречается по меньшей мере у 10 % практически здоровых людей, которые подвергаются в 5 раз большему риску осложнений декомпрессионной болезни. Декомпрессионная болезнь в форме артериальной газовой эмболии является наиболее опасной разновидностью данного заболевания, которое по патогенетическому механизму и клиническим проявлениям напоминает артериальную газовую эмболию при баротравме легких.
Газовые эмболы, попавшие в легкие, в зависимости от количества закупоренных ими капилляров приводят к различным последствиям и обусловливают появление соответствующих симптомов. В результате раздражения рецепторного поля сосудов малого круга кровообращения возникают загрудинные боли, кашель, изменение ритма и характера дыхания.
При значительном числе закупоренных легочных капилляров они затрудняют прохождение крови по малому кругу и нарушают нормальный газообмен, что создает условия для развития гипоксемии и гиперкапнии. Создавая препятствия кровотоку по легочным капиллярам, газовые эмболы вызывают повышение давления в венозной части сосудистой системы, способствуя застою крови в венах.
При большом количестве газовых эмболов в легочном круге кровообращения переход крови из правой половины сердца в левую затрудняется настолько, что начинает катастрофически падать артериальное давление.
Уменьшение оксигенации крови в эмболизированных сосудах малого круга кровообращения неизбежно приводит к нарушению питания тканей и снабжения их кислородом. Чем больше и обширнее эмболический процесс и длительнее его действие, тем интенсивнее выражены гипоксические явления, функциональные и морфологические изменения в сосудах, органах и тканях.
Наиболее чувствительна к состоянию гипоксии нервная ткань, которая в этих условиях относительно быстро подвергается некротическим изменениям.
При прохождении по сосудам легких венозной крови азот диффундирует из нее в альвеолярное пространство, при этом напряжение его в крови выравнивается с напряжением в альвеолах. Следовательно, в артериальной крови напряжение индифферентного газа оказывается меньше, чем в любом другом участке тела, и поэтому газообразование в артериальных сосудах возможно лишь при чрезмерно большом пересыщении всего организма в целом и резком нарушении процесса декомпрессии (например, при всплытии водолаза с глубины на поверхность). Образованию газовых пузырьков в крови способствует также работа сердца.
Благодаря работе сердца ток крови в системе кровообращения меняется от ламинарного в капиллярах до турбулентного в сердце, начале аорты и легочных артериях. Ток крови через клапаны сердца создает сильные завихрения и локальные понижения давления, что обусловливает благоприятные условия для образования и роста газовых зародышей в крови.
При появлении газовых эмболов в кровеносном русле в организме развиваются защитные рефлекторные реакции. К их числу следует отнести расширение артериол и капилляров, усиленный напор крови, которые способствуют продвижению газового пузырька в более крупные венозные сосуды, включение коллатерального кровообращения. Большое значение в патогенезе декомпрессионной болезни имеет процесс формирования аэротромбов, основой которого является газовый пузырек, а оболочкой его служат форменные элементы, белки и липиды плазмы, а также тромботическая масса. Образовавшиеся в крови газовые пузырьки могут "приклеиваться" к измененной стенке кровеносного сосуда, "обрастать" форменными элементами крови и фибрином, создавая благоприятные условия для формирования истинного кровяного тромба. Этот процесс может быть причиной неполного рассасывания и ликвидации газового скопления в результате лечебной рекомпрессии. Образование пристеночных сосудистых аэротромбов может происходить также в присутствии бессимптомных газовых пузырьков, которые служат основой для их образования. Процесс образования аэротромбов может играть определенную роль в развитии некоторых осложнений декомпрессионного заболевания, а также патологических изменений ряда органов и систем после пребывания человека под давлением в тех случаях, когда видимые проявления заболевания отсутствуют. Протекающие до поры до времени бессимптомные патологические процессы локализуются преимущественно в эпифизах бедренной, плечевой и большеберцовой костей и могут вызывать в них асептические некрозы. Этиология асептических костных некрозов остается пока до конца не выясненной, хотя большинство исследователей, изучавших это заболевание, рассматривают этот вид профессиональной патологии как проявление субклинически протекающей формы декомпрессионной болезни, вызываемой бессимптомным внутрисосудистым газообразованием, а также как результат осмотических изменений в костной ткани при перепадах окружающего давления (Солодков А.С., 1965; Elliott D., Harrison J., 1971; Sialey G., Oppenheim E., 1975). Установлено, что чаще всего эти поражения развиваются у водолазов и кессонных рабочих старше 35 лет со стажем работы более 5-7 лет, причем нередко при отсутствии в анамнезе данных о перенесенных декомпрессионных заболеваниях.
Большой практический опыт медицинского обеспечения водолазных погружений показывает, что возникновению декомпрессионной болезни способствуют недостаточная физическая тренированность водолазов, нарушение регламентированного режима труда, отдыха и питания, тяжелая физическая работа на глубине, переохлаждение, длительное воздействие на организм повышенного парциального давления кислорода, большое содержание во вдыхаемом воздухе углекислого газа.
Клиника
Характер болезненных явлений и тяжесть самого заболевания зависят от величины, количества и локализации газовых пузырьков.
По данным Л.Ривера (1964), частота симптомов среди 935 заболевших декомпрессионной болезнью составляет (в процентах): локализованная боль 91,8, онемение или парестезии 21,2, мышечная слабость 20,8, кожная сыпь 14,9, головокружение 8,5, тошнота и рвота 7,9, зрительные расстройства - 6,8, параличи - 6,1, головная боль - 3,9, потеря сознания 2,7, расстройства мочеиспускания 2,5, диспноэ 2,0, психические нарушения 1,6, возбуждение или беспокойство 1,3, общая слабость, утомляемость - 1,2, мышечные сокращения, местные судороги - 1,2, общие судороги - 1,1, инкоординация - 0,9, расстройства равновесия - 0,7, локализованный отек кожи - 0,5, кишечные расстройства - 0,4, расстройства слуха 0,3, афазия 0,2, подкожная эмфизема 0,1. Декомпрессионная болезнь по степени тяжести условно делится на три формы: легкую, среднюю и тяжелую.
При легкой форме декомпрессионной болезни пострадавшие предъявляют жалобы на небольшую усталость, недомогание, боли в суставах, костях и мышцах. Боли возникают обычно постепенно и локализуются чаще всего в коленном, плечевом или локтевом суставах, на которые во время работы под водой приходилась наибольшая физическая нагрузка. В начале заболевания боль обычно носит тупой ноющий характер, затем постепенно становится сверлящей, рвущей. В области больного сустава иногда появляются покраснение кожи, сыпь, развивается припухлость. При этом функции пораженных суставов и мышц, как правило, существенно не нарушаются. Частым проявлением декомпрессионной болезни в легкой форме является кожный зуд, возникающий в области рук и ног, живота и ягодиц. В некоторых случаях возникает подкожная эмфизема, при пальпации которой ощущается крепитация. Развивающиеся в коже и подкожной клетчатке нарушения кровообращения вызывают изменения цвета и его оттенков (от светло-красного до темно-синего). Кожа приобретает пестрый мраморный цвет. Могут иметь место незначительные отклонения в деятельности сердечно-сосудистой и дыхательной систем: легкая тахикардия, умеренная одышка.
При декомпрессионном заболевании средней тяжести пострадавшие предъявляют жалобы на сильные суставные, костные и мышечные боли, чувство стеснения и боли в груди, одышку, неприятные ощущения в области сердца, головокружение, резкую слабость и др. Для этой формы заболевания наряду с клинически четкими и интенсивными местными нарушениями отмечаются достаточно выраженные сдвиги в общем состоянии пострадавшего. Суставные, костные и мышечные боли возникают обычно внезапно и усиливаются при движениях в суставах. Функция пораженного сустава заметно нарушается. Отмечается ослабление мышечной силы. К характерным признакам в клинике декомпрессионной болезни средней тяжести относится появление отчетливых признаков нарушения деятельности сердечно-сосудистой системы по типу правожелудочковой недостаточности. У больного выражен цианоз кожи и видимых слизистых оболочек, отмечается частый пульс, нередко аритмичный. Перкуторно определяется расширение границ сердца вправо, тоны сердца приглушены. У больного появляется кашель с выделением мокроты, нередко с прожилками крови, частое поверхностное дыхание. В легких прослушиваются ослабленное дыхание и влажные крепитирующие хрипы. К заболеваниям средней тяжести относятся также случаи, при которых определяется поражение органов брюшной полости. Пострадавшие предъявляют жалобы на боли в эпигастральной области и в правом подреберье, тошноту, рвоту, метеоризм, жидкий стул. При осмотре могут обнаруживаться симптомы раздражения брюшины.
При тяжелой форме декомпрессионной болезни определяются весьма выраженные нарушения деятельности кардиореспираторной системы и поражения функции центральной нервной системы. Тяжелое состояние больного определяется в основном циркуляторными нарушениями. При осмотре больного отмечаются резкая адинамия, бледность кожных покровов, холодный и липкий пот. Сознание может быть сохранено или помрачено. Больной апатичен, с трудом отвечает на вопросы, пульс частый, слабый и аритмичный. Границы сердца расширены вправо, тоны сердца глухие. Артериальное давление понижено. Дыхание частое, поверхностное, иногда типа Чейна - Стокса. Кашель сопровождается кровохарканьем.
В случае значительного пересыщения тканей организма и массивного газообразования в крови (например, при выбрасывании водолаза с фунта на поверхность) быстро развивается блокада кровообращения, которая при отсутствии лечебной рекомпрессии может привести к смерти через несколько минут.
При тяжелой форме декомпрессионной болезни довольно часто наблюдается поражение спинного мозга, сопровождающееся вначале резкой адинамией, чувством онемения, а затем развитием парезов и параличей, чаще всего нижних конечностей. У пострадавших обнаруживаются понижение тонуса мышц, значительное угнетение или утрата рефлексов. В итоге развиваются параличи или параплегия вялого или спастического типа. Значительно реже наблюдаются параличи верхних конечностей. Кроме нарушений в двигательной сфере обычно отмечаются грубые расстройства чувствительности (болевой и температурной). Поражения спинного мозга нередко сопровождаются нарушениями функций органов таза расстройствами мочеиспускания и дефекации. При отсутствии своевременного радикального лечения симптомы поражения спинного мозга нарастают очень быстро.
Поражения головного мозга благодаря хорошему кровоснабжению встречаются нечасто. Различная локализация аэроэмболов в головном мозге, мозговых оболочках и ликворных путях приводит к разнообразию симптоматики поражений.
После короткого латентного периода у больного развиваются сильная общая слабость, головная боль, головокружение, тошнота и рвота. Возможны различные степени нарушения сознания. Могут быть очаговые поражения головного мозга, сопровождающиеся появлением парестезии, ослаблением мышечной силы, затруднениями речи, расстройствами походки, тремором головы и конечностей. В случае поражения стволового отдела мозга у больных могут возникать нарушения черепно-мозговой иннервации, проявляющиеся в асимметрии лица, косоглазии, снижении или полной двусторонней потере слуха и зрения, девиации языка. Нарушения мозгового кровообращения могут приводить к психозам, которые выражаются в психомоторном возбуждении или подавленности, нарушении критической оценки действительности. Массивная аэроэмболия головного мозга может привести к резким вегетативным реакциям, судорогам, коматозному состоянию и коллапсу. Возможно быстрое наступление смерти от паралича дыхательного центра и остановки сердечной деятельности.
Иногда тяжелая форма декомпрессионного заболевания проявляется в виде меньероподобного синдрома. Причиной этой формы болезни являются газовые пузырьки, образующиеся в эндолимфе внутреннего уха и в сосудах лабиринта. Как правило, заболевание развивается остро и начинается с сильной головной боли, тошноты и рвоты. Затем появляются резкая общая слабость и головокружение, шум в голове, звон в ушах, ослабление или потеря слуха. У пострадавшего создается впечатление, что все окружающие предметы вращаются с большой скоростью вокруг него или он сам вращается вокруг них. Вследствие раздражения пузырьками вестибулярногр аппарата нарушается тонус мышц, сохраняющих осанку и равновесие тела. Походка больного изменяется, при движении он постоянно отклоняется в сторону пораженного уха. В очень тяжелых случаях больной падает, так как не может удержаться в вертикальном положении. При осмотре определяются горизонтальный нистагм и выраженные вегетативные реакции (резкая бледность, сильное потоотделение, замедление пульса, нарушение дыхания).
За исключением меньероподобного синдрома симптомы других форм заболеваний не следует рассматривать как синдром. Возможно появление лишь 1-2 симптомов из вышеперечисленных.
Осложнения декомпрессионной болезни обычно возникают в результате поздно начатой или неправильно проведенной лечебной рекомпрессии. При тяжелых формах декомпрессионной болезни частыми осложнениями являются парезы и параличи конечностей, стойкие расстройства кожной чувствительности, атрофии отдельных мышечных групп, а также нарушения актов мочеиспускания и дефекации. В результате травматического действия внесосудистых газовых пузырьков и аэроэмболии кровеносных сосудов наступают органические поражения участков тканей головного мозга и гибель нервных клеток в очагах ишемии. Во внутренних органах могут возникнуть некротические очаги, абсцессы, инфаркты и другие тяжелые поражения. Недолеченные легкие формы заболевания могут привести к асептическим некрозам костей, ограничению функций суставов и развитию неспецифических артрозов. Декомпрессионные заболевания средней и тяжелой степеней могут иметь серьезные последствия: инфаркты миокарда и легкого, кардиосклероз, пневмонии, абсцессы и ателектазы легких, плеврит и др.
При дифференциальном диагнозе декомпрессионную болезнь следует отличать от других водолазных заболеваний, имеющих сходные признаки: потерю сознания (при баротравме легких, кислородном голодании, отравлении кислородом и углекислым газом), парезы и параличи (при баротравме легких). При этом следует также учитывать тип водолазного снаряжения, конкретные условия спуска (глубину погружения, экспозицию на грунте, тяжесть выполняемой работы, нарушение режима декомпрессии) и динамику развития заболевания. С целью повышения объективности диагностики целесообразно использовать ультразвуковую аппаратуру для определения степени декомпрессионного газообразования в организме.
Декомпрессионная болезнь, как правило, не возникает при спусках на глубины менее 12 м. Для нее характерно постепенное развитие симптомов (ухудшение общего состояния, нарастание болей в суставах, мышечных группах и связках, ухудшение функций сердечно-сосудистой системы, развитие парезов и параличей), а для других водолазных заболеваний характерно внезапное начало с быстрым развитием симптомов.
Оказание помощи и лечение
Декомпрессионная болезнь у водолаза может возникнуть в воде, в барокамере или в условиях нормального давления после окончания декомпрессии.
Если признаки декомпрессионного заболевания появились во время проведения декомпрессии в воде, то оказание помощи проводится в соответствии с п. 6.1.6.6.
Радикальным методом лечения декомпрессионной болезни и первоочередным мероприятием при любой степени тяжести заболевания является лечебная рекомпрессия (повторное повышение давления). Лечебная рекомпрессия проводится в барокамере и включает в себя три этапа: повышение давления (компрессия) до избранной величины, экспозицию под наибольшим давлением (изопрессия) и последующее снижение давления до нормального по специальному режиму (декомпрессия).
Терапевтический эффект лечебной рекомпрессии при декомпрессионной болезни объясняется ее прямым воздействием на основной этиологический фактор - газовые пузырьки. Так, например, повышение окружающего давления в барокамере вызывает в соответствии с законом Бойля - Мариотта пропорциональное уменьшение объема всех находящихся в организме декомпрессиейных газовых образований. При этом значительная часть газовых пузырьков может достигать размеров, не совместимых с существованием в свободной газовой фазе, и полностью растворяется в крови. Объем других уменьшается и достигает доэмболических размеров, что способствует восстановлению нарушенного кровообращения и улучшению состояния пострадавшего. Кроме того, пропорционально величине созданного давления в барокамере в соответствии с законом Генри - Дальтона возрастает газовая емкость организма и вследствие значительного перепада давления индифферентного газа между газовым пузырьком и тканью создаются благоприятные условия для диффузии азота из пузырька в окружающие ткани. Размеры пузырьков постепенно уменьшаются до критических, после чего они распадаются на отдельные молекулы и тем самым ликвидируется основная причина заболевания. Этот процесс требует определенного времени, продолжительность которого зависит от величины окружающего давления и объема газовых пузырьков. Для успешного лечения декомпрессионной болезни экспозиция под наибольшим давлением должна быть такой, чтобы обеспечить полную ликвидацию всех без исключения газовых пузырьков в органах и тканях пострадавшего. При неполном растворении газовых пузырьков последующее снижение давления неизбежно явится причиной повторного увеличения их объема. Этим в подавляющем числе случаев объясняются рецидивы заболевания в период декомпрессии или после ее завершения. Терапевтический эффект лечебной рекомпрессии проявляется еще и тем, что под давлением в барокамере создается повышенное парциальное давление кислорода, которое, несомненно, оказывает благоприятный эффект в отношении снижения степени гипоксии и гипоксемии, являющихся одним из ведущих звеньев в патогенезе декомпрессионной болезни. В настоящее время отсутствуют какие-либо объективные показатели (кроме данных ультразвукового исследования), свидетельствующие о полной ликвидация газовых пузырьков в организме в период пребывания под наибольшим давлением. Поэтому при практическом проведении рекомпрессии снижение давления начинается после определенной выдержки под наибольшим давлением, предусмотренной в выбранном режиме, с учетом самочувствия пострадавшего. Декомпрессия проводится_в строгом соответствии с выбранным режимом, в котором учитывается дополнительно растворенный азот в период пребывания пострадавшего под наибольшим давлением в барокамере, а также неполное восстановление гемодинамики. Практикой установлено, что чем дольше существовала в организме газовая эмболия и чем длительнее было травмирующее воздействие газовых образований, тем больше требуется времени для нормализации нарушенных функций и тем значительнее могут быть выражены необратимые изменения в тканях и органах. В связи с этим важнейшим условием эффективного лечения декомпрессионной болезни является как можно более раннее применение лечебной рекомпрессии. Крайне опасны любые промедления в проведении лечебной рекомпрессии больным со средней и в особенности с тяжелой формами заболевания. Следует иметь в виду, что показания для применения рекомпрессии остаются до тех пор, пока имеются симптомы заболевания. В практике были случаи, когда лечебная рекомпрессия обеспечивала хороший эффект даже спустя 3-4 суток и более после начала заболевания. Авторы данной книги имеют опыт успешного лечения по специальным режимам лечебной рекомпрессии больных дайверов, поступивших в период до 6-24 суток после развития декомпрессионной болезни средней-тяжелой степени.
При выборе режима лечебной рекомпрессии (1, 2, 3 или 4) руководствуются состоянием пострадавшего и степенью тяжести декомпрессионного заболевания. Для оценки состояния больного необходимо также учитывать условия, при которых возникло заболевание: глубину спуска, длительность пребывания на грунте, индивидуальные особенности пострадавшего, а также характер допущенных нарушений правил спуска, которые могли привести к заболеванию.
Декомпрессионная болезнь.
Декомпрессионная болезнь (ДБ) - самая частая специфическая патология у людей, находящихся в условиях изменяющегося давления газовой среды. Несмотря на совершенствование режимов декомпрессии, разработку других профилактических мероприятий, заболевание острой ДБ случается в среднем в трех случаях из ста погружений. Характерными особенностями ДБ, в отличие от других водолазных болезней, является возможность его развития при точном исполнении правильно выбранного режима декомпрессии, а также формирование хронической формы. Более 90% случаев острой ДБ составляют заболевания легкой степени тяжести.
Исследования последних лет показали, что практически каждое погружение приводит к появлению в тканях и кровотоке газовых пузырьков. Чем больше такое бессимптомное газообразование (его интенсивность определяют с помощью ультразвукового исследования), тем более значимыми для организма будут негативные последствия, развивающиеся непосредственно после погружения (острая ДБ) или в отдаленном периоде при систематических спусках под воду (хроническая ДБ). Интенсивность декомпрессионного газообразования зависит, при прочих равных условиях, от индивидуальной устойчивости человека к декомпрессионной болезни.
Историческая справка. В 1819 году англичанин Зибе изобрел водолазный скафандр (рубаха и шлем были отдельно друг от друга), а в 1837 году объединил их. В 1839 году француз Триже предложил кессон (ящик) для строительства опор мостов. С этого времени люди смогли относительно долго находиться в условиях повышенного давления, а следовательно их ткани в значительной степени насыщались индифферентным газом (азотом). Сразу после этих изобретений до 50% водолазов и чуть меньше кессонных рабочих умирали от ДБ (тогда ее так не называли). Наиболее часто использовался термин "водолазная болезнь" после выхода на поверхность. Справедливости ради отметим, что еще до XIX века у японских ныряльщиц ама отмечалось заболевание таравана (с 30 лет шаткость походки, тремор рук, нарушение памяти), которое связывают с гипоксией и образованием газовых пузырьков в центральной нервной системе при систематических ныряньях.
Первое систематическое описание декомпрессионной болезни сделали в 1854 году французские врачи Поль и Ваттель. Они ввели термин "кессонная болезнь", выдвинули тезис "о расплате после выхода из-под давления", определили, что опасность заболевания пропорциональна величине давления (глубине) и скорости его снижения. Из неверной теоретической посылки (теория "механической конгестии": перераспределение крови от периферии к центру при увеличении давления и, следовательно, застой во внутренних органах, а при разряжении наоборот), сделали правильные выводы: - необходима медленная декомпрессия (подъем на поверхность); - надо помещать заболевших под повышенное давление с последующей медленной декомпрессией (прообраз лечебной рекомпрессии). В 1872 году Денейруз отметил, что " : люди не умирают в воде, а сразу после выхода жалуются на неприятные ощущения в области сердца, ложатся на палубу баржи и через несколько часов умирают".
В 1978 году Поль Бер (его по праву называют "отцом" декомпрессионной болезни) издал монографию "Барометрическое давление", где обобщил все случаи описания ДБ, обосновал газовую или десатурационную теорию. Хотя, строго говоря, еще в 1660 году Роберт Бойль создал компрессионные устройства и в условиях разряжения и повышенного давления в прозрачных средах глаз змеи обнаружил газовые пузырьки. В 1661 году доложил результаты опытов Английскому королевскому обществу, но был отвергнут. Такова судьба людей, которые на 200 лет опередили свое время. Поль Бер провел опыты на различных животных (птицы, рыбы, млекопитающие, грызуны) и выявил, что чем меньше масса тела (размер) животного, тем оно более устойчиво к ДБ. Это было одно из первых сообщений о различной межвидовой устойчивости к этому коварному заболеванию. Он также с помощью газоулавливателя собирал газовые пузырьки и определил, что вместе с азотом в них входит О2 и СО2. Кроме этого, он первый обнаружил бессимптомное газообразование у собак (газовые пузырьки есть, а симптомов ДБ нет). Суть теории Поля Бера: - при повышении давления происходит растворение газа; - при снижении давления происходит пересыщение индифферентного газа в тканях; - пересыщение приводит к образованию газовых пузырьков; - при погружении на 30 м декомпрессия должна быть не менее 30 мин (предложил равномерную декомпрессию, в связи с тем, что остановки делал одинаковыми, как ступеньки лестницы, и особого эффекта не увидел). Основные положения этой теории верны и сейчас, она общепринята.
До Поля Бера были токсемическая, ревматическая, нейрогенная и другие теории развития ДБ. Но и после работ П.Бера были попытки объяснить развитие ДБ не пересыщением и образованием газовых пузырьков, а, например, гемагглютинацией, склеиванием эритроцитов, о чем заявили американские исследователи Свингли и Энд в 1937 году. Да, это явление имеет место при ДБ, но оно следствие образования газовых пузырьков, т. е. вторично.
Почему ученые до сих пор продолжают искать объяснение нарушениям, возникающим при снижении давления, и иногда пытаются пересмотреть десатурационную теорию П.Бера? Это связано с коварством ДБ и тайнами ее окружающими. Например, описаны случаи, когда человек с тяжелой спинальной формой острой ДБ (парезы и параличи) выздоравливал практически без лечения, а бывает, что правильно проведенная лечебная рекомпрессия не дает эффекта. Или ситуация, когда несколько человек одновременно совершают имитационное погружение в условиях барокамеры и при возвращении к атмосферному давлению часть из них заболевает, а другие не испытывают никакого дискомфорта. Только сейчас у нас появилась возможность достаточно объективно разделять людей по устойчивости к ДБ (в ситуации с погружением в барокамере, скорее всего, дело в различной устойчивости). Но чтобы разработать и доказать эффективность методики ультразвуковой локации в гипербарической медицине потребовалось много лет серьезных исследований, которые в начале семидесятых годов прошлого столетия начали в СССР (прежде всего Л.К.Волков и его ученики) и США. Следовательно, чтобы разгадать одну из загадок ДБ потребовалось около 30 лет.
Всегда существует соблазн быстро решить какую-нибудь проблему (за 500 дней стать развитой страной; принять супертаблетку и вылечить все болезни; употребить упаковку "натурального" препарата и стать без усилий стройным, а заодно еще и вечно молодым; а уж если попить утреннюю мочу, то : Этот список можно продолжить. Уверен, что наши читатели знают о похожих ситуациях из средств массовой информации, да и в жизни многие встречались с колдунами, пророками, целителями разных цветов. Так и в науке, где путь достижения истины тернист и долог, иногда кажется, что все проблемы можно решить какой-нибудь революционной теорией. Чаще всего, к сожалению, на поверку такое решение оказывается несостоятельным. Наверное, поэтому, и в дальнейшем, мы будем узнавать о новых методах лечения ДБ, переворачивающих существующие представления о ней. Показательно высказывание известного спецфизиолога Г.В.Хемплмана по поводу отсутствия адекватных и безопасных режимов декомпрессии: "... при создании режимов декомпрессии исследователи вынуждены прибегнуть к догадкам, основанным на уровне своих знаний. Отметим, что практика таких догадок распространена до настоящего времени, потому что, еще никто не знает какая ткань или группа тканей ответственны за появление болевого симптома в суставах." Таким образом, по крайней мере, на данный момент, газовая (десатурационная) теория декомпрессионной болезни наиболее объективно отражает существо процессов, происходящих в организме при действии на него изменяющегося давления газовой среды.
А практический вывод из этого пространного отступления такой: чтобы избежать ДБ, а значит сохранить здоровье, при погружении дайвер должен максимально учесть все факторы, действующие на организм под водой. Он должен быть отдохнувшим, иметь хорошее самочувствие, должен знать свою устойчивость (а если она низкая, то пройти курс ее повышения), лично проверить снаряжение, уточнить особенности предстоящего погружения, продумать выбор режима декомпрессии, точно соблюдать режим декомпрессии под водой, узнать, где есть барокамера на случай развития заболевания, после выхода на поверхность избегать тяжелой физической нагрузки, не принимать алкоголь, не курить и т.д. При выполнении всех этих мероприятий вероятность заболевания будет минимальной. А если надеяться только на декомпрессиметр, особенно если не очень понимаешь, почему он показывает то или иное значение, то возможна беда. Ведь погружение отдохнувшего человека и проведшего бессонную ночь (да еще злоупотреблявшего чем-нибудь) по одному и тому же режиму заканчивается, как правило, с разным результатом.
Кто болеет декомпрессионной болезнью? Млекопитающие подвержены ДБ, но в основном, в искусственных условиях. Собственно говоря, основная масса опытов по исследованию причины, особенностей развития, различных методов лечения и профилактики ДБ выполнена на них (мыши, крысы, морские свинки, коты, собаки, свиньи, козы). Птицы не болеют ДБ в естественных условиях потому, что разряжения, которое имеет место при высотных полетах, не хватает для создания значимого пересыщения в тканях. Этому способствует и малая масса тела птиц, а также то, что поднимаются птицы на высоту постепенно, соблюдая своеобразный режим декомпрессии. Рыбы при жаберном дыхании не получают дополнительного азота, так как в воде, находящейся под атмосферным давлением, не растворено дополнительное количество индифферентного газа. Кашалоты, дельфины, киты не болеют в естественной среде, хотя условия для этого есть. Вдох эти морские гиганты делают на поверхности, и погружается под воду. С увеличением общего давления (а погружаются они до глубин 1500 метров) повышается парциальное давление азота (в воздухе его содержится около 80%). Так как кашалот может достаточно долго находиться под водой, его ткани могли бы насытиться дополнительным количеством азота. Однако из-за особенностей газообмена на глубине (большое количество миоглобина; широкая, короткая трахея), видимо, значительного насыщения не происходит. Да, и всплывают эти животные постепенно. Не исключено, что исследование особенностей погружения и всплытия морских млекопитающих прольет свет на загадки декомпрессионных режимов. Ведь если всплытие происходит по режимам, то эти режимы "разработаны" самой природой.
При каких условиях могут заболеть декомпрессионной болезнью люди. Космонавты, летчики и пассажиры самолетов при резкой разгерметизации кабины и салонов, начиная с высоты 3500 м, водолазы и акванавты при всплытии с глубины. Так, при 6-часовой экспозиции на глубине 7-8 м и быстром всплытии - заболевают 5% испытуемых (они то и являются неустойчивыми к ДБ); с 16 м - 50% испытуемых; с глубины 24 м - 100%. Наиболее часто ДБ встречается при использовании вентилируемого и глубоководного снаряжения. Кессонные рабочие (высокая влажность, тяжелый физический труд, много вредных газообразных примесей, длительные смены) часто заболевают после декомпрессии из-под давления 1,7-1,8 атм. (7-8 м). Подводники при самостоятельном спасении (выход по буйрепу или свободное всплытие) из затонувшей подводной лодки. Пациенты и медицинский персонал многоместных барокамер и барооперационных, так как давление в них поднимается воздухом, содержащим азот.
Аквалангисты-любители (дайверы) в современном снаряжении имеют возможность длительно находиться на относительно больших глубинах. Собственно говоря, резкое повышение заболеваемости острой ДБ, имеющее место в связи с развитием дайвинга (можно говорить об эпидемии, хотя обычно этот термин используют для характеристики инфекционного процесса) и возродило, утерянный было, научный и медицинский интерес к декомпрессионной болезни (в девяностые годы прошлого столетия в стране резко сократилось количество погружений водолазов-профессионалов, а кессонные работы практически прекратились). При этом для дайвинга характерен не только рост острой ДБ (к сожалению, статистики заболеваемости дайверов практически не ведется), но и перераспределение заболеваемости в сторону увеличения тяжелых форм. Связано это с тем, что аквалангисты-любители совершают значительно больше ошибок при проведении спусков, погружаются по несколько раз в сутки, плавают на разных глубинах, (все это усложняет выбор оптимального режима декомпрессии), иногда неудовлетворительно подготовлены по вопросам гипербарической физиологии и медицине (в связи с этим часто слишком легко относятся к возникновению того или иного заболевания), часто используют авиационный транспорт через короткое время после погружения.
Типичный случай декомпрессионной болезни: аквалангист-любитель В., 48 лет, обратился за медицинской помощью с жалобами на боли в левом плечевом и тазобедренном суставах, на нарушение чувствительности на коже лица, усталость, "тяжесть" в области сердца, особенно при физической нагрузке.
Накануне в течение недели совершал подводные спуски в акваланге. Со слов пострадавшего, он погружался на глубины 20-60 метров с экспозицией 20-25 минут 5-6 раз в сутки (иногда были симптомы "азотного наркоза", всплывал с нарушениями режима декомпрессии). Использовал акваланг с баллоном емкостью 10 л и рабочим давлением 200 атм. Из приборов контроля имел глубиномер и декомпрессиметр (водолазный компьютер), однако последним практически не пользовался (не обращал внимания или отключал при возникновении сигнала тревоги в ответ на неадекватную декомпрессию). Спускам часто предшествовал прием алкоголя. Подъем на поверхность осуществлял по "самочувствию", которое за весь период спусков не изменялось (после погружения также принимал алкоголь).
Через 15 часов после последнего погружения на самолете возвратился в Санкт-Петербург. В период рейса почувствовал себя "неважно" (дискомфорт, слабость). В дальнейшем самочувствие ухудшилось. Появились боли в левом плечевом и тазобедренном суставах, "неловкость" в суставе большого пальца левой кисти, а также нарушение чувствительности на коже лица слева. Кроме этого пациент предъявлял жалобы на неприятные ощущения в области сердца, усиливающиеся при легкой физической нагрузке. Обратился за помощью в медицинское учреждение, где прошел сеанс гипербарической оксигенации. После сеанса состояние улучшилось: практически прошли боли в суставах, парестезия на коже лица и неприятные ощущения в области сердца. Однако на следующие сутки состояние вновь ухудшилось.
Через 6 (!) суток после последнего погружения обследован врачом-спецфизиологом. Поставлен диагноз: декомпрессионная болезнь средней степени тяжести.
Проведена лечебная рекомпрессия. Через 50 минут нахождения под давлением 8 атм. боли в суставах значительно уменьшились, а через 90 минут прошли. После выхода из барокамеры жалоб не предъявлял. При ультразвуковой локации (допплерографии) венозного кровотока в течение 2 часов декомпрессионное газообразование в покое и при физической нагрузке не определялось. При контрольном осмотре через трое суток состояние удовлетворительное, жалоб нет.
Пациенту назначена программа медицинской реабилитации. Цель реабилитации состояла в закреплении клинического эффекта, достигнутого лечебной рекомпрессией и в повышении резервных возможностей организма. Индивидуальная программа реабилитации состояла из комплекса методов фармакологического, физического и психофизиологического воздействия на организм.
Таким образом, нарушения режимов декомпрессии, последующий полет на самолете, неоправданная отсрочка лечебной рекомпрессии и замена ее оксигенобаротерапией привели к ярко выраженным клиническим проявлениям декомпрессионной болезни.
Причина декомпрессионной болезни. При неадекватно быстром снижении давления в тканях организма появляется пересыщение (парциальное давление азота в тканях становится больше общего давления), которое приводит к образованию газовых пузырьков. Считается, что для их образования необходимо пересыщение более 40 кПа. Такое, в общем-то, небольшое, пересыщение является критическим с точки зрения образования газовых пузырьков потому, что в живом организме есть условия, способствующие газообразованию. К ним относятся: турбулентный ток крови в местах ответвления сосудов и при наличии на стенках атеросклеротических бляшек, локальные участки пониженного давления, много гидрофобных (водоотталкивающих) поверхностей (поэтому в водолазы не берут людей с множественными рубцами) и так называемые "газовые зародыши". Теория "газовых зародышей" гласит, что в организме имеются микропустоты, в которые при пересыщении устремляются молекулы азота. Эта теория не имеет абсолютных доказательств, но на практике при значительных перерывах (более 60 суток) в погружениях водолазам и кессонным рабочим рекомендуется постепенно увеличивать глубину: сначала погрузиться на 30 метров, в следующую смену на 40 и т.д. Считается, что тем самым часть газовых зародышей схлопывается (закон Бойля-Мариотта: чем больше давления, тем меньше объем) и образование газовых пузырьков затрудняется.
В конечном итоге факт остается фактом: острая ДБ у человека возникает при всплытии с глубины менее 10 метров (естественно после длительном нахождении под повышенном давлении), а в стакане чистой воды (человек на 65% состоит из воды) помещенном под давление в несколько сотен атмосфер после 2-суточной экспозиции и быстрой декомпрессии газовых пузырьков нет.
Где образуются газовые пузырьки и какова их судьба в организме? Прежде всего, они образуются в межклеточной жидкости и в венозной крови, так как именно здесь больше всего содержится азота. Если их не очень много, то они внешне не проявляются (бессимптомное газообразование) или вызывают поражения (боли в суставах, кожный зуд и т.д.), характерные для легкой формы острой ДБ. В большинстве случаев через 3-6 часов после декомпрессии они не определяются ультразвуком в венозном кровотоке. Часть из них растворяется, часть закупоривает мелкие сосуды, нарушая доставку питательных веществ и кислорода к определенному участку ткани (например, при закупорки гаверсовых каналов нарушается питание кости), другие воздействуют на форменные элементы крови (эритроциты, лейкоциты, тромбоциты) и внутренние стенки сосудов. Значимый вред для организма венозные газовые пузырьки приносят при систематическом возникновении, что обычно бывает у неустойчивых водолазов, и проявляется он хроническими декомпрессионными расстройствами. При больших пересыщениях газовые пузырьки могут образоваться в артериальной крови, что очень опасно, ведь один пузырек может закупорить важный сосуд, приведя к тяжелым последствиям (тяжелая форма острой ДБ). К счастью, пересыщение, приводящее к образованию артериальных газовых пузырьков, может возникнуть только при грубом нарушении режима декомпрессии и встречается редко.
Симптомы (признаки) декомпрессионной болезни. Тяжелые формы декомпрессионной болезни (shock), приводящие к смерти или инвалидности (чаще всего различные параличи), встречаются сейчас лишь в аварийных ситуациях. Такая форма декомпрессионной болезни относительно редка у аквалангистов-любителей и в статье мы не будем касаться этого вопроса.
Типичными проявлениями острой декомпрессионной болезни легкой степени тяжести (bends) являются кожный зуд, боли в суставах, мышцах и костях, неловкость при движении, сыпь на коже, изменение чувствительности кожных покровов (чувство онемения или "ползанья мурашек"), учащение пульса и дыхательных движений, а также умеренно выраженная слабость, желание отдохнуть, полежать.
Кожный зуд обычно возникает через 5-15 минут после окончания декомпрессии. Чаще всего зуд ощущается на лице и на внутренних поверхностях рук и ног. В большинстве случаев через 40-60 минут кожный зуд проходит самостоятельно.
Боли возникают, как правило, не остро, а постепенно, исподволь, на фоне общего недомогания. Чаще всего поражаются коленные суставы, затем плечевые и локтевые. Боли отмечаются в одном или нескольких суставах, преимущественно несимметричных. Бывают случаи, когда аквалангисты не придают значения этим болям, связывая их с травмой, которую получили под водой (ударился о твердый предмет, столкнулся с коллегой-аквалангистом и т.д.). Костно-суставные и мышечные боли могут быть ноющего, тянущего, рвущего или сверлящего характера и усиливаются при активных и пассивных движениях. Интенсивность их, как правило, невелика и может изменяться. В области больного сустава иногда отмечается припухлость, редко изменения цвета кожи и сыпь. Отметим, что указанные симптомы появляются в течение 1-2 часов после выхода на поверхность, но могут проявиться через 12 и более часов. Раннее появление болей свидетельствует о более тяжелой степени болезни.
Помните, что симптомы острой декомпрессионной болезни могут появиться у дайверов, совершивших погружение под воду без каких-либо нарушений, с точным соблюдением режима декомпрессии. Это обусловлено различной устойчивостью людей к декомпрессионной болезни.

